عرض الفصل الثاني: التواريخ والمؤشرات
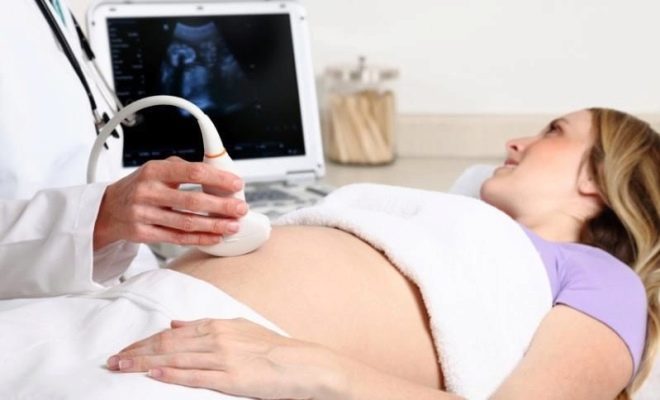
من المستحيل تحديد كيف ينمو الجنين ويتطور دون إجراء سلسلة من الدراسات. هناك طريقة طبية مهمة للغاية لمثل هذا التشخيص وهي فحص الثلث الثاني من الحمل.
ما هذا؟
يدعو الأطباء إلى فحص مجموعة كاملة من الفحوصات ، وهو أمر ضروري للكشف عن العديد من التشوهات التنموية في الجنين ، وكذلك لتحديد مدى تطوره في الرحم. الحمل فترة فريدة من نوعها في حياة كل امرأة. في هذا الوقت ، تتغير الخلفية الهرمونية بشكل ملحوظ. هذا يؤدي إلى حقيقة أن مستويات الهرمون القاعدي تتغير. أيضا في الدم قد تظهر علامات كيميائية حيوية محددة تشير إلى احتمال تطور الأمراض الوراثية والكروموسومية.
في كل فترة من فترات الإنجاب ، يتجلى علم الأمراض بطرق مختلفة. يمكن تحديدها فقط من خلال طريقة التشخيص المختبري والموجات فوق الصوتية. عين مثل هذه الدراسات طبيب النساء والتوليد. تتعلم الأم في المستقبل ما هو الفحص ، وعادة في الزيارات الأولى لعيادة النساء. الفحص أثناء الحمل هو إجراء موصى به. ليس كل النساء يقررون رحيله.
في كثير من الأحيان ، فقط الأمهات في المستقبل الذين لديهم أي أمراض مرتبطة بالأعضاء الداخلية يخضعون للفحص قبل الولادة.
لقد حدث إدخال الفحص قبل الولادة في بلدنا مؤخرًا نسبيًا. وضع مثل هذه التوصيات من الأطباء أدى إلى الوضع الديموغرافي المخيف. يلاحظ الأطباء أن إدخال الفحص قبل الولادة أدى إلى انخفاض كبير في معدلات وفيات الأمهات. بفضل هذا المجمع التشخيصي ، بدأ الأطباء في تحديد الحالات الشاذة الوراثية الخطيرة في المراحل المبكرة من تكوينها.
الأثلوث الثاني هو الفترة التي ينتقل فيها الجنين إلى المرحلة التالية من تطوره. في هذا الوقت ، يحدد أطباء الأطفال المستقبليين بالفعل كيف الجنين. لا يزال الطفل يخضع لتفريق بين جميع النظم الحيوية للجسم. هذه المرة لا تقل أهمية عن الأشهر الثلاثة الأولى من الحمل. كامل الفحص الثاني يتضمن مجموعة من التحليلات السريرية والكيميائية الحيوية العامة ، والدراسات الهرمونية ، ويكملها أيضًا الموجات فوق الصوتية الإلزامية. في بعض الحالات ، قد يوسع الأطباء قليلاً قائمة الاختبارات اللازمة.
في كثير من الأحيان ، يحدث هذا في حالة وجود أي خلل في الأم الحامل أثناء فحص الأشهر الثلاثة الأولى من الحمل.
تعتقد العديد من الأمهات أن الفحص يمكن أن يمنع تكوين الأمراض الوراثية الخلقية عند أطفالهن. على الفور تجدر الإشارة إلى أنه ، للأسف ، لا. لمنع ظهور تشوهات الكروموسومات في الطفل يمكن أن يكون في مرحلة التحضير للحمل.
إذا حدث الحمل بالفعل ، فلا يمكن أن يتأثر تكوين مرض وراثي معين. ومع ذلك ، فمن الممكن في كثير من الأحيان تحديد أمراض معينة بمساعدة الفحص.يمكن تحديد الأمراض الخطيرة مثل متلازمة داون ومتلازمة إدواردز ومتلازمة باتاو والعديد من الأمراض الأخرى بمساعدة مجموعة معينة من التشخيصات ، والتي يتم إجراؤها خلال الأشهر الثلاثة الثانية من الحمل. يتيح لك الفحص أيضًا تحديد التشوهات والشذوذات المختلفة لهيكل العظام الأنبوبية.
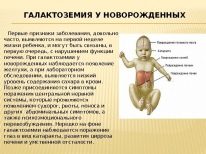
في كثير من الأحيان ، تكشف هذه الاختبارات أيضًا عن أمراض التمثيل الغذائي الخلقية ، وتشمل هذه الأمراض الخطيرة galactosemia ، phenylketonuria ، التليف الكيسي والعديد من الأمراض الأخرى.
مواعيد
حدد الأطباء عدة فترات مرسوم للحمل يكون فيها الفحص أكثر عقلانية. في كل من الثلث الأخير من الحمل ، هناك واحد من هذه المجموعات التشخيصية. يتم تحديد المواعيد النهائية لجميع النساء. هناك أيضًا بعض الحالات السريرية التي يمكن أن تتحول فيها إلى حد ما.
في هذه الحالة ، يتم تحديد التواريخ المحددة للفحص من قبل طبيب التوليد وأمراض النساء الذي يراقب المريض.
في معظم الحالات ، يتم إجراء مجموعة من الدراسات في 16-20 أسبوعًا من الحمل. كاستثناء ، قد يتم الفحص بعد 21 أسبوعًا. عادة ما يحدث هذا الموقف عندما يكون لدى المرأة الحامل أي أورام في المبايض. مع هذه الأمراض ، والتغيرات الهرمونية بشكل ملحوظ. للحصول على نتائج تحليل كيميائي حيوي أكثر دقة ، يتم تأخير الفحص لمدة 1-2 أسبوع.
تعتقد العديد من الأمهات أن الموجات فوق الصوتية يجب القيام بها في نفس اليوم مثل الذهاب إلى المختبر. للقيام بذلك ليست ضرورية.
حتى أسابيع قليلة قد تمر بين اختبارات الدم وفحص الموجات فوق الصوتية ، وهذا الوضع طبيعي للغاية.
من يجب أن يتم فحصه؟
يوصي أطباء التوليد وأمراض النساء بتمرير هذا المجمع لجميع النساء اللائي يحملن أطفالهن ، ولكن هناك مجموعات معينة تحتاج ببساطة إلى الفحص. يجب ألا تفوت النساء اللائي لديهن مؤشرات على إجراء دراسة معقدة لتشخيص ما قبل الولادة. هذا قد يؤدي إلى حقيقة أن الأطباء ببساطة لا يعرفون في الوقت المناسب عن وجود حالات مرضية خطيرة في المستقبل أمي وطفلها. يميز الأطباء بين عدة فئات من النساء اللائي يحتاجن للفحص.
هذه المجموعات تشمل ما يلي:
- أمهات المستقبل اللائي حملن طفلاً بعد 35 عامًا ؛
- النساء الحوامل المصابات بتشوهات خلقية أو تاريخ عائلي متفاقم للأمراض الوراثية أو الصبغية ؛
- أمهات المستقبل اللاتي لديهن انحرافات عن المعيار في الاختبارات أو عن طريق الموجات فوق الصوتية أثناء فحص الحمل الأول ؛
- النساء الحوامل الذين يعانون من أمراض شديدة في الأعضاء الداخلية ؛
- الأمهات الحوامل اللاتي لديهن فترة مثقلة من الحمل خلال الأشهر الثلاثة الأولى من الحمل مع تهديدات متكررة من الإجهاض التلقائي ؛
- النساء الحوامل اللائي يجبرن على تناول الأدوية المثبطة للمناعة أو الهرمونية لأسباب طبية أثناء الحمل.
إذا كانت الأم المستقبلية أثناء الفحص الأول أو في وقت لاحق على الفحص بالموجات فوق الصوتية ، يحدد الأطباء الأمراض الخطيرة لتطور الجنين ، ثم في هذه الحالة يتم إرسالها للتشخيص الإضافي إلى مركز ما حول الولادة. هناك ، يقوم الأطباء الأكثر خبرة بإجراء فحص بالموجات فوق الصوتية على مستوى الخبراء.
في بعض الحالات ، يتم فحص النساء الحوامل المصابات بحالات طبية معينة فقط في مثل هذه المراكز المحيطة بالولادة.
تدريب
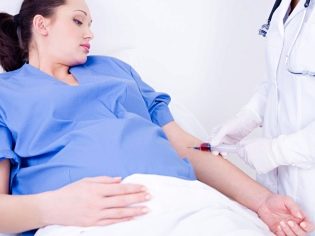
للحصول على نتائج موثوقة ودقيقة ، تعد الأم المستقبلية مهمة جدًا للتحضير بشكل صحيح. قبل بضعة أيام من تقديم التحليلات الكيميائية الحيوية ، يجب عليها بالتأكيد اتباع نظام غذائي لخفض الدهون. أنه ينطوي على قيود في النظام الغذائي اليومي لجميع الأطعمة الدهنية والمقلية. كما يتم استبعاد الوجبات السريعة واللحوم المدخنة والأطباق المخللة. يجب أن يكون العشاء عشية الدراسة خفيفًا. إنه مثالي إذا كان يتكون من طبق البروتين ، يكمله طبق جانبي من أي حبوب.يجب أن تكون الخضروات والفواكه قبل الموجات فوق الصوتية محدودة ، ويمكن أن تؤدي إلى زيادة تكوين الغاز ، ولن يسمح وجود الغاز في المعدة للطبيب الموجات فوق الصوتية لفحص الجنين وجميع الأغشية.
أيضا ، قبل 2-3 أيام من الفحص بالموجات فوق الصوتية ، تستبعد بالضرورة البقوليات وجميع أنواع الملفوف. شرب kvass أو المشروبات الغازية أيضا يزيد بشكل كبير توليد الغاز. من الأفضل أن تكون جميع الأطعمة عشية الاختبار المخطط لها والموجات فوق الصوتية خفيفة قدر الإمكان ولكنها مغذية.
من المهم جدًا للمرأة الحامل أن تأكل ما يكفي من البروتين حتى قبل إجراء الاختبارات المعملية.
يمكن أن تنتج نتائج غير دقيقة من المجهود البدني. لاحظ الأطباء منذ فترة طويلة أن الصعود البسيط إلى أعلى الدرج يمكن أن يؤدي إلى تغيير في المعايير الكيميائية الحيوية. بالترتيب حتى تكون نتائج الدراسات المختبرية دقيقة ، يجب على الأم الحامل أن تحد من جميع الأنشطة البدنية. تنظيف شقة أو زيارة اليوغا للنساء الحوامل في هذه الحالة ، من الأفضل تأجيلها لعدة أيام بعد الفحص.
يجب أن تؤخذ اختبارات الكيمياء الحيوية بالضرورة على معدة فارغة. يسمح بعض الخبراء للأمهات في المستقبل بشرب بعض الماء قبل البحث. الإفطار قبل الذهاب إلى المختبر لا ينبغي أن يكون.
ليتم اختباره في الصباح. الدراسات التي أجريت في المساء تعطي نتائج أقل صدقا.
في الوقت الحالي ، يوصي الأطباء بأن تحدِّد الأمهات المستقبليات جميع المنتجات شديدة الحساسية قبل اجتياز الاختبارات الكيميائية الحيوية. هذا يرجع إلى حقيقة أن هناك كمية متزايدة من البحث العلمي كل يوم ، مما يشير إلى أن مثل هذا الطعام قد يؤثر على الحصول على نتائج موثوقة.
لمدة أسبوع قبل الاختبار للفحص في الفصل الثاني ، من الأفضل استبعاد جميع الفواكه الحمضية والمأكولات البحرية والشوكولاته والعسل من قائمتك.
معايير الاختبار
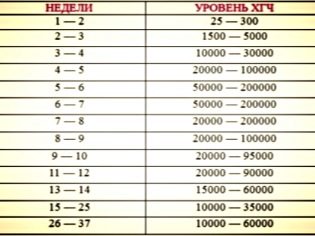
الفحص الكيميائي الحيوي للثلوث الثاني له قيمة تشخيصية مهمة للغاية. نتائج اختبارات الدم التي تم الحصول عليها ليست تشخيصًا على الإطلاق ، فهي تساعد الأطباء فقط على توجيه أنفسهم في أمراض الحمل والتشوهات الجنينية المحتملة في هذه المرحلة من تطورها داخل الرحم. قوات حرس السواحل الهايتية هي علامة المختبر الهامة التي تسمح لك لتحديد بعض الحالات المرضية "الخفية". دينامياتها طوال فترة الحمل تختلف. في الأسابيع الأولى من تطور الجنين ، يكون تركيز هذا الهرمون في الدم هو الحد الأقصى. ثم بمرور الوقت يبدأ في الانخفاض.
قبل الولادة ، ينخفض تركيز قوات حرس السواحل الهايتية في الدم بسرعة.
في الأسبوع السادس عشر من الحمل ، يصل تعداد الدم الطبيعي لـ hCG إلى 4.7-50 نانوغرام / مل. بحلول الأسبوع 20 ، ترتفع هذه القيمة بالفعل عن 5.3 نانوغرام / مل. في كثير من الأحيان ، تحدث زيادة في قوات حرس السواحل الهايتية في حالات الحمل المتعددة. قد يشير وجود زيادة كبيرة في هذا المؤشر إلى احتمال حدوث مرض داون أو متلازمة إدواردز.
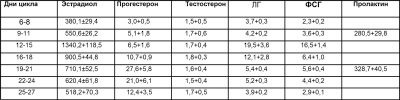
ألفافيتوبروتين هو هرمون حمل آخر محدد يستخدم لتقييم التطور داخل الرحم للطفل المستقبلي. يتم تشكيله عن طريق الجهاز الهضمي والكبد في الجنين. بحلول نهاية 10 إلى 11 أسبوعًا ، يبدأ في التدفق عبر نظام تدفق الدم الرحمي العام وإلى الكائن الحي للأم. القيم الطبيعية لهذا المؤشر في الأسبوع 16-19 من الحمل هي 15-95 وحدة / مل.
الاستراديول المجاني هو المؤشر الثالث الذي يوضح مدى نجاح الحمل المعين. إلى حد كبير ، فإنه يعكس القدرة الوظيفية للمشيمة. يرافق سير الحمل الطبيعي زيادة تدريجية في هرمون دم الأم الحامل. بحلول الأسبوع 16 ، تكون قيم هذا الهرمون هي 1.17-5.5 نانوغرام / مل.
لتقييم خطر مختلف تشوهات الكروموسومات ، يصف الأطباء بشكل متزايد المستدمية غير الغازية للأمهات الحوامل. انها تسمح لك لتحديد الحمض النووي الجنين وتقييم وجود أي أمراض وراثية.عيوب كبيرة من هذه الدراسة هي إمكانية إجراء ذلك فقط في أكبر المدن الروسية وارتفاع تكلفة.
توصف هذه الدراسات فقط تحت إشارات طبية وراثية صارمة.
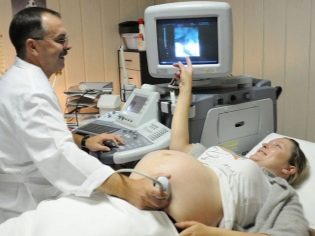
تفسير نتائج الموجات فوق الصوتية
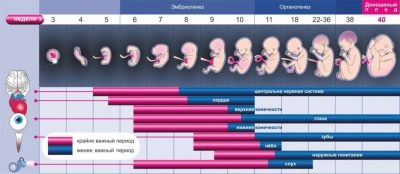
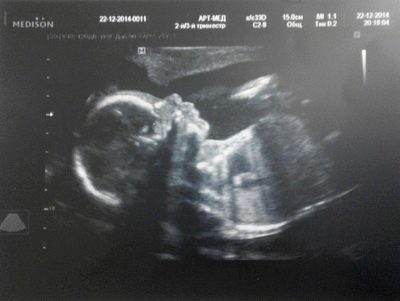
الثلث الثاني من الحمل هو وقت يمكن فيه بالفعل تحديد الخطوط العريضة لجسم الجنين ، ولكن أيضًا تقييم عمل أعضائه الداخلية. لهذا ، قام الأطباء بتطوير عدد من المؤشرات الخاصة. أنها تساعد الأطباء إجراء تقييم أكثر شمولا. يجب أن تتذكر الأمهات الحوامل أن استنتاج الموجات فوق الصوتية ليس تشخيصًا. إنها تصف فقط جميع التغييرات المرئية التي شاهدها المتخصص خلال هذه الدراسة.
Fetometry هي إحدى طرق التشخيص بالموجات فوق الصوتية ، حيث يحدد الطبيب حجم العناصر التشريحية الرئيسية للجنين. أثناء الدراسة ، يأخذ الطبيب قياسات الرأس والكتفين وأطراف الطفل المستقبلي. أيضا تحديد بالضرورة وعرضه. ومع ذلك ، تجدر الإشارة إلى أنه في كثير من الأحيان يبدأ الأطفال في التحرك بنشاط في الثلث الثالث من الحمل. هذا يساهم في حقيقة أن بريفيا يمكن أن تتغير.
لتقييم التطور الطبيعي لهيكل الطفل ، يستخدم الأطباء المؤشرات التالية:
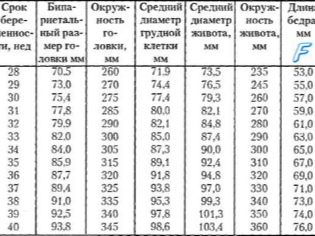
- حجم رأس الجنين ثنائي القطب. في الأسبوع 16 ، يتراوح قطره بين 26 و 37 ملم ، ويتغير في الأسبوع 20 إلى 39-56 ملم.
- حجم أمامي nuchal. في الأسبوع 16 ، تبلغ قيمته 32-49 ملم ، في الأسبوع 20 تتغير إلى 53-75 ملم.
- طول الفخذ. في الأسبوع السادس عشر من الحمل ، تتراوح قيم المؤشر بين 13-23 ملم. بحلول الأسبوع 20 ، ترتفع إلى 23-38 مم.
- قطر الصدر. في الأسبوع السادس عشر من الحمل ، القيم الطبيعية للمؤشر هي 11-21 ملم. بحلول الأسبوع 20 ، ترتفع إلى 21-34 ملم.
- طول العضد. في الأسبوع السادس عشر من الحمل ، تتراوح القيم الطبيعية للمؤشر بين 13-23 ملم. بحلول الأسبوع 20 ، تزداد إلى 24-36 مم.
- محيط الصدر. في الأسبوع السادس عشر من الحمل ، تبلغ القيم الطبيعية للمؤشر 112-136 ملم. بحلول الأسبوع 20 ، ترتفع إلى 154-186 مم.
- محيط البطن. في الأسبوع السادس عشر من الحمل ، تتراوح القيم الطبيعية للمؤشر بين 88 و 116 ملم. بحلول الأسبوع 20 ، ترتفع إلى 124-164 مم.
الخطوة التالية في تقييم تطور الجنين هي تحديد تشريح أعضائه الداخلية. للقيام بذلك ، يحدد المتخصص حدود ومعلمات الكبد والمعدة والأمعاء والقلب والمرارة. في هذا الوقت من تطور الجنين ، من الممكن بالفعل تقييم نبضات القلب. هذا المؤشر مهم جدا لتقييم التطور داخل الرحم.
من المهم جدًا تقييم معلمات دماغ الجنين في فحص الموجات فوق الصوتية. الحجم الطبيعي للمخيخ في الأسبوع 16 هو 12-15 ملم. في نهاية الأسبوع العشرين ، يبلغ طوله من 18 إلى 22 ملم. أيضًا أثناء الدراسة ، يقوم أخصائي الموجات فوق الصوتية بتقييم حجم البطينات والصهاريج الجانبية. قيم هذه المؤشرات في هذه المرحلة من نمو الطفل هي 10-11 ملم.
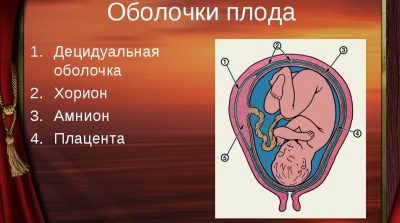
الأغشية الجنينية هي هياكل تشريحية مهمة للغاية. أنها تحمي الجنين من العوامل الخارجية المختلفة. في الأثلوث الثاني ، حدد مؤشر السائل الأمنيوسي ، كما يسمى هذا المؤشر مؤشر السائل الأمنيوسي. يساعد الأطباء على تقييم ما إذا كانت المرأة الحامل لديها مستويات منخفضة من السوائل.
عادة ، في الأسبوع السادس عشر من الحمل ، يجب أن يكون مؤشر السائل الأمنيوسي 73-201 ملم.
بمزيد من التفاصيل حول ما يتضمنه فحص الفصل الثاني ، يمكنك معرفة ذلك بمشاهدة الفيديو التالي.