الفحص الثالث أثناء الحمل: التوقيت والمعايير
الحمل يأتي إلى النهاية. بقي الماضي أشهر، وتتطلع الأم الحامل بالفعل إلى مقابلة طفلها. في هذه الفترة الصعبة يسقط آخر فحص قبل الولادة. كثير من الناس يريدون أن يعرفوا مسبقا ما يكمن وراء هذا المفهوم والنتائج التي يمكن أن تعطيها.
ما هذا؟
الفحص الثالث يكمل دراسات شاملة قبل الولادة تهدف إلى تحديد المخاطر المتزايدة المحتملة لولادة طفل مع شذوذ النمو. يتم إجراء الفحوصات بناءً على توصية وزارة الصحة لجميع النساء الحوامل.
من المقرر إجراء الفحص الأول لمدة تتراوح ما بين 10 إلى 13 أسبوعًا ويعتبر الأكثر فائدة ، ويشمل الفحص بالموجات فوق الصوتية للجنين وفحص الدم لدم الأم ("اختبار مزدوج"). يتم تنفيذ الثاني من 16 إلى 20 أسبوعًا ويشتمل أيضًا على التشخيص المختبري ("الاختبار الثلاثي") والمسح بالموجات فوق الصوتية. الفحص الثالث النهائي هو النهائي ، فهو يجمع بين تحليل متكامل عميق للنتائج أول و من الثانية المسوحات ويكمل الصورة مع البيانات الخاصة بك.
تتمثل المهمة الأساسية لأبحاث الفحص السابقة للولادة في حساب احتمالات ولادة طفل يعاني من حالات شذوذ الكروموسومات الخشنة. علامات وتهيؤ المرأة للأمراض الوراثية مثل متلازمة داون ، متلازمة إدواردز ، مرض تيرنر ، متلازمة باتاو ، يتم تقييم العيوب المحتملة للأنبوب العصبي. كل هذه الحالات الشاذة تعتبر غير قابلة للشفاء ، وكثير منها فتاك.
ثانياً ، تتيح لنا دراسة الفحص تحديد كيفية استمرار حياة الشخص الصغير قبل الولادة: ما إذا كان هناك ما يكفي من التغذية والأكسجين ، ولا توجد عقبات أمام نموه الصحي الطبيعي.
يعتبر الفحص الثالث خاصًا ، لأنه بالإضافة إلى أمراض النمو المحتملة للطفل مع ذلك يمكنك تعيين بعض مضاعفات الحملقد تتداخل مع الولادة الطبيعية الطبيعية. الدراسة الأخيرة ضرورية أيضًا من أجل اختيار التكتيكات الصحيحة للولادة ، وكذلك لتوضيح تواريخها.
مواعيد
ومن المقرر الدراسة الثالثة للفترة من 30 إلى 36 أسبوعا من الحمل. في معظم الأحيان يحاول أطباء النساء والتوليد إرسال امرأة حامل للفحص على المدى من 32 إلى 34 أسبوع. هذه المرة تعتبر ضمنا الأنسب. تعود المصطلحات إلى خصوصيات مسار الحمل ونمو الأطفال.
بعد الأسبوع الثلاثين ، عندما يزداد وزن الجنين زيادة كبيرة ، وهناك مساحة صغيرة في الرحم للجرثومة والحركات الأخرى ، يزيد خطر إضعاف الدورة الدموية الرحمية بشكل كبير. تبدأ المشيمة نفسها في "التقدم في العمر" أيضًا بعد 30 أسبوعًا ، وسيعتمد رفاه الطفل بشكل مباشر على معدل تقدمه في العمر.
الثلث الثالث - الوقت المناسب لتقييم حالة قلب الطفل والأوعية الدموية ، لتحديد درجة نضج رئتيه ، واستعداد الدماغ "للسيطرة والسيطرة". إذا تم تحديد أي انحرافات أثناء مرور دراسات الفحص السابقة ، فقد حان الوقت لتقييم الديناميات.
إذا تم العثور على تشوهات الأعضاء الداخلية في الطفل ، وهذا هو الفحص الثالث الذي يجري على جهاز على مستوى الخبراء ، سوف يساعد أطباء الأطفال حديثي الولادة على تحديد كيفية مساعدة الطفل فور الولادة.
ما البحث قادم؟
على عكس أول دراستين تم إجراؤهما في الثلث الأول والثاني ، فإن الفحص الثالث لا يعني وجود قائمة إلزامية من التدابير التشخيصية. ما الذي سيتم إدراجه بالضبط في فحص الفحص لهذه المرأة بالذات هو الذي يقرره أخصائي أمراض النساء والتوليد.
يعتمد هذا القرار على تاريخ المرأة ، وعلى المخاطر المحسوبة في الفترات السابقة ، وعلى رفاهها وعلى خصوصيات مسار الحمل. في أثناء دراسة الفحص الثالثة ، تظهر بالضرورة دراستان فقط لجميع الأمهات الحوامل - الموجات فوق الصوتية و CTG.
الباقي ينصح وتعيين وفقا للحالة.
دوبلر
اليوم ، يوصى بشدة كل نوع من هذا التشخيص من قبل كل امرأة حامل ، لأن زيارة منفصلة إلى عيادة ما قبل الولادة ليست مطلوبة للخضوع ، يمكن إجراء فحص دوبلر مباشرة أثناء الفحص بالموجات فوق الصوتية. المبدأ الأساسي لهذه الطريقة مطابق لمسح الموجات فوق الصوتية.
فقط على الشاشة أثناء العملية ، لن ترى المرأة طفلها ، ولكن عدة شرائط نابضة متعددة الألوان: الأوعية تكون ملونة بألوان مختلفة ، وسرعة تدفق الدم تختلف من خلالها.
تتيح لك هذه الطريقة تحديد مدى تغذية الطفل بالمواد المغذية ودم الأم المخصب بالأكسجين ، ما إذا كانت هناك أي مشاكل في عودة أم دم الأطفال بمنتجات التمثيل الغذائي التي سيتم التخلص منها. يفحص دوبلر المشيمة ، الحبل السري ، جميع الأوعية الثلاثة للحبل السري (عادة ما يكون لديه 3 أوعية بالضبط).
إذا كان الطبيب لديه شكوك حول نقص الأكسجة الجنينية أو قصور المشيمة ، إذن يمكن تنفيذ USDG مبكرًا ، بدءًا من الأسبوع العشرين من الحمل.ولكن محتوى المعلومات الخاص به أعلى في الفترة من 32 إلى 36 أسبوعًا ، عندما تعمل المشيمة في حدود إمكاناتها.
الفحص الثالث لـ UZDG ، وربما أكثر من مرة ، يشمل بالضرورة النساء اللواتي لديهن علامات تسمم الحمل ، والتورم وارتفاع ضغط الدم ، والأمهات اللاتي يعانين من خلل في المفاصل الروماتويدي اللائي يحملن طفلاً إيجابياً في Rh ، خاصة إذا أظهرت اختبارات الدم أن صراع ، النساء اللائي كشفن في دراسات سابقة عن حالات شذوذ في الحبل السري أو المشيمة.
تعطي الطريقة فكرة واضحة عن كيفية عمل الأوعية الدموية وقلب الطفل ، وكيف يعمل شريان الدماغ.
يعتبر هذا الفحص مهمًا جدًا للنساء اللواتي يحملن توائم أو ثلاثة توائم.لأنه في حالة الحمل المتعدد ، يكون لكل جنين مجرى دموي خاص به ، وليس كل الأطفال يحصلون على الأفضل في نفس الدرجة - المغذيات والفيتامينات والكثير من الأكسجين.
مراقبة قلب
هذه طريقة بسيطة للغاية وبأسعار معقولة ، وهي موصوفة أيضًا لجميع النساء الحوامل على الأقل 3 مرات في الثلث الثالث من الحمل ، وللنساء المعرضات للخطر - في كل مرة يزورن طبيب نسائي. اليوم ، في المشاورات النسائية ، يتم تثبيت أجهزة KTG مباشرة في المكاتب التي يجري فيها حفل الاستقبال ، وليس هناك حاجة لامرأة أن تذهب إلى مكان ما للفحص. جوهر الأسلوب هو في تسجيل حركات الجنين ومعدل ضربات القلب وتقلص جدار الرحم ، والتي تقاس أجهزة استشعار خاصة.
إنهم مرتبطون ببطن المرأة الحامل في منطقة العثور على صندوق الطفل المزعوم. تستغرق العملية من نصف ساعة إلى ساعتين.كل هذا يتوقف على السرعة التي يوضح بها الطفل "قدراته". إذا كان الطفل نائماً في وقت CTG ، فلن تكون المعلومات الخاصة ببرنامج الكمبيوتر كافية ، وستعرض مواصلة القياس.
يتم تسجيل المؤشرات على شاشة الكمبيوتر ، ويعرض البرنامج نفسه بيانات عن حالة الجنين ، معبراً عنها بعدد النقاط. يعطي CTG فكرة واضحة إلى حد ما عن شعور الطفل بالرحم.
إن أكثر هذه الفحوصات أهمية هو النساء المصابات بـ Rh- الصراع ، تسمم الحمل ، الماء المنخفض أو المياه العالية ، النساء الحوامل المصابات بارتفاع ضغط الدم ، مع خطر الولادة المبكرة.
سيتم تطبيق هذه الطريقة لاحقًا في مستشفى الولادة ، لأنه يتم التحكم في عملية الولادة الطبيعية ، حتى لو استمرت بدون مضاعفات. جهاز CTG كل 3 ساعات حتى يتمكن الأطباء من معرفة كيف يشعر الطفل أثناء الولادة ، ما إذا كان يعاني من نقص الأكسجة الحاد ، مما قد يؤدي إلى تغييرات لا رجعة فيها في الجهاز العصبي المركزي.
الموجات فوق الصوتية
تتم الموجات فوق الصوتية في الفحص الثالث خارج البطن من خلال جدار البطن الأمامي. الرحم كبير ، وكمية المياه تجعل التصور واضحًا. عند المسح ، قم بتقييم المعلمات الفتومية للفتات - طول العظام ، وحجم الرأس والصدر ومحيط البطن. يفحص الطبيب بعناية الأعضاء الداخلية للطفل.
يتم تشكيلها بالكامل وتعمل. يتم تقييم درجة النضج وسمك وموقع المشيمة وحالة عنق الرحم.
لفحص قناة عنق الرحم ، إذا كان هناك تهديد بالولادة المبكرة ، يمكن استخدام طريقة داخلية عندما يتم وضع المستشعر عن طريق المهبل.
تتيح لك الموجات فوق الصوتية ثلاثية الأبعاد في 30-36 أسبوعًا رؤية الطفل بأدق التفاصيل. يبدو تقريبا أنها ستظهر بعد ولادتها. الصور التي التقطت على مثل هذا الفحص بالموجات فوق الصوتية يمكن أن تزين ألبوم العائلة المنزلي. لكن اكتشاف جنس الطفل أثناء الفحص الثالث أمر صعب للغاية. إذا لم يكن من الممكن تحديد جنس الجنين قبل ذلك لسبب ما ، فليس هذا هو الوقت المناسب لذلك. الطفل أكبر من اللازم ، بل هو "مضغوط" بالفعل في تجويف الرحم ، والساقين مدسوس في الرأس previa ، أو الجلوس على القاع مع الحوض.
على أي حال ، فإن الأعضاء التناسلية مغطاة بالأرجل والمقابض وحلقات الحبل السري ، ومن المستحيل النظر فيها. إن موضع الطفل في الرحم أثناء هذا الفحص هو معلومات مهمة مطلوبة لتحديد طريقة الولادة. بالطبع ، لا يزال أمام الفتات بضعة أسابيع لاتخاذ الموقف الصحيح. ولكن إذا لم يستغل هذه الفرصة ، قد يقرر الأطباء إجراء عملية قيصرية لمدة 38-39 أسبوعًا.
فحص الدم الكيميائي الحيوي
لا يحتاج الجميع إلى التبرع بالدم في الفحص الثالث. عادة ، تؤدي الإحالة إلى غرفة العلاج في 32-34 أسبوعًا من الحمل إلى النساء اللائي لديهن مخاطر عالية من الأمراض الوراثية في الثلث الأول والثاني من الحمل وفقًا لنتائج الفحص. يمكن التوصية بنقل الدم إلى النساء ، حيث كانت نتائج الدراسات السابقة طبيعية ، لكن كشف الموجات فوق الصوتية الأخير عن تطور غير طبيعي للجنين ، تشوهات.
تحليل الكيمياء الحيوية يكشف تركيز الدم من قوات حرس السواحل الهايتية الحوامل ، وكالة فرانس برس ، بروتين البلازما PAPP-A. إذا تم إجراء "اختبار رباعي" ، فسيتم إضافة تحديد تركيز اللاكتوجين المشيمي إلى المواد المدرجة.
التحضير والإجراء
لا يتطلب إعداد خاص للفحص الثالث المخطط من امرأة. بالانتقال إلى الموجات فوق الصوتية ، ليس من الضروري شرب كمية كبيرة من السوائل لملء المثانة ، لأن حجم الماء كبير بالفعل بما يكفي لتوفير صورة واضحة على شاشة الماسحة الضوئية. لم تعد هناك حاجة لإعلان الحرب على الغازات المعوية ، والتي يمكن أن تضغط على أعضاء الحوض الصغير ، لأن الرحم كبير جدًا ولا يمكن أن يؤثر على موضعه.
الشيء الوحيد الذي يجب توقعه هو الذهاب إلى بحث الموجات فوق الصوتية ودوبلر - منديل الغيار أو منشفة صغيرةلمسح البطن من الجل بعد التشخيص.
قبل CTG هو الأفضل لتناول حانة صغيرة من الشوكولاتة. حلوة ، مرة واحدة في السائل الأمنيوسي ، ستمنحها طعمًا لطيفًا ، ولن ينام الطفل ، ولكن سيبدأ في إظهار نشاطه وحتى الفواق ، مما سيسمح للبرنامج بالتخطيط السريع لحركات الطفل ونبضته في حالة نشاط.
مع نفس الغرض ، قبل الدخول إلى المكتب حيث يتم تمرير CTG ، فإن الأمر يستحق بعض الشيء قم بالسير في الشارع ، والسير على طول ممر المستشفى ، خذ نفسًا عميقًا ، بحيث يحصل الطفل على المزيد من الأوكسجين ويتصرف بشكل أكثر نشاطا.
إذا تم إجراء اختبار دم كيميائي حيوي (وهذا لا يحدث كثيرًا ، ولكن لا يزال ذلك ممكنًا) ، فإن المتطلبات هي نفسها كما في دراسات الفحص السابقة. للمجيء إلى غرفة العلاج حيث يتم جمع الدم ، فأنت بحاجة إلى ذلك على معدة فارغةقبل يومين من التحليل ، يجب ألا تأكل الأطعمة الدهنية والمقلية والمدخنة والمخللة ، وكذلك تناول كمية كبيرة من الحلوى. يجب أن تكون الوجبة الأخيرة قبل زيارة منشأة طبية في موعد لا يتجاوز 6 ساعات.
في يوم التبرع بالدم ، من الضروري قياس درجة الحرارة.لأن ارتفاع درجة الحرارة يمكن أن تشوه المعلمات الكيميائية الحيوية للدم. إذا كانت هناك علامات الإصابة بنزلات البرد أو المرض ، فعليك بالتأكيد إبلاغ الطبيب بذلك. في بعض الحالات ، لا تُحلل الأمهات الحوامل أو الحوامل اللائي عانين من انهيار عصبي أو تناولن أي أدوية عشية التشخيص.
التفسير - متوسط المعايير
على الرغم من أن كل طريقة من الطرق لها نتائجها الخاصة ، إلا أنه يتم تقييمها ، كما هو الحال في دراسات الفحص السابقة ، معًا فقط.
الموجات فوق الصوتية
في الفحص بالموجات فوق الصوتية ، يتم إدخال معلمات ما رآه في نموذج منفصل - بروتوكول الفحص في الفصل الثالث. الاختصارات الرئيسية في هذا المستند هي كما يلي:
- BPR - حجم الرأس ثنائي الاتجاه ؛
- LZR - حجم الرأس القذالي.
- OG - محيط الرأس.
- محيط سائل التبريد
- DBK هو طول عظم الفخذ.
- DKG - طول عظام الساق ؛
- الاثني عشر - طول العضد.
- DKP - طول عظام الساعد.
Fetometry للطفل هو الفحص الثالث. يوجد أسفل الجدول جميع الأبعاد بالملليمتر:
مدة الفصل | BDP | LZR | العادم | OJ | DBK | DKG | الحزب الديمقراطي الكردستاني | DCT |
30 | 75 | 97 | 285 | 264 | 56 | 53 | 53 | 46 |
31 | 77 | 101 | 294 | 274 | 58 | 55 | 55 | 48 |
32 | 79 | 104 | 304 | 286 | 60 | 56 | 56 | 49 |
33 | 81 | 107 | 311 | 296 | 62 | 58 | 58 | 50 |
34 | 83 | 110 | 317 | 306 | 64 | 60 | 59 | 52 |
35 | 86 | 112 | 322 | 315 | 66 | 61 | 61 | 53 |
36 | 88 | 114 | 326 | 323 | 68 | 62 | 62 | 54 |
إذا كان الطفل على ما يرام مع الأعضاء الداخلية ، ويقوم الطبيب بفحص القلب والرئتين والمعدة والأمعاء والكلى والمثانة ، فإن البروتوكول يشير إلى "القاعدة" أو "الفحص". "الطفولة" في الحمل الطبيعي دون مضاعفات تصل إلى 35 أسبوعًا لها نضوج -1 ، ثم تحصل على درجة ثانية. يلعب التنسيب الطبيعي للمشيمة خلال هذه الفترة دورًا مهمًا للحكم على إمكانية إجراء ولادة طبيعية مستقلة. المشيمة والسائل الأمنيوسي هما متوسط القيم العادية ، الجدول أدناه هو مبين:
فترة الحمل ، أسابيع كاملة | IAG- مؤشر السائل الأمنيوسي ، مم | سمك المشيمة ، مم |
30 | 145 | 30,48 |
31 | 144 | 31,33 |
32 | 144 | 32,18 |
33 | 143 | 33,04 |
34 | 142 | 33,89 |
35 | 140 | 34,74 |
36 | 138 | 35,59 |
جدول الطول ووزن الجنين المقدّر (القيم المتوسطة) هو كما يلي:
مدة التوليد ، أسابيع | الوزن المقدر ، ز | الطول ، سم |
30 | 1500-1650 | 40-42 |
31 | 1650 – 1800 | 41- 43 |
32 | 1800 – 1950 | 42-43,5 |
33 | 1950 -2100 | 43- 44,5 |
34 | 2100 -2300 | 44,5 — 45,5 |
35 | 2300 – 2500 | 45 — 46,5 |
36 | 2500 – 2650 | 46 – 48 |
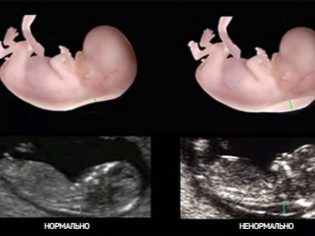
تشوهات في الموجات فوق الصوتية
يجب أن لا تسبب الاختلافات البسيطة بين متوسط المعدلات الموضحة في الجداول والأرقام الفعلية للمرأة. في الأثلوث الثالث ، يكبر الأطفال بسرعات مختلفة ، ولديهم بالفعل مظهر فردي ، وبالتالي قد يكون رأس وساق وأذرع وبطن طفل أكبر من الآخر.
الخطرة من وجهة نظر العيب المحتمل للطفل هو تأخر أو تقدم متوسط القيم الإحصائية لأكثر من 14 يومًا.
يشير الانخفاض في الحجم عن طريق قياس الظهارة إلى نفس القيمة بشكل غير مباشر إلى تأخر نمو وتطور الفتات ، وحالة نقص الأكسجة المحتملة ، ونزاع Rh.في بعض الحالات ، هناك حاجة إلى دخول المستشفى أو إجراء عملية قيصرية في وقت مبكر ، إذا تم اعتبار أن الحالة تهدد حياة الفول السوداني.
بعد الفحص بالموجات فوق الصوتية الثالثة ، يتم إرسال النساء الحوامل ذوات المشيمة المنخفضة وعرض هذه الهيئة الفرعية المؤقتة ، مع سماكة مبكرة وشيخوخة البنى المشيمة ، والنساء الحوامل المصابات بـ polyhydramnios أو التدفق المنخفض ، إلى المستشفى تحت الملاحظة حتى الولادة ذاتها.
CTG
يتم تقييم المؤشرات وفقًا للمعايير التالية:
حالة الطفل | PSP (مؤشر حالة الجنين) | معدل ضربات القلب HR (يدق في الدقيقة) |
الطفل بخير | يصل إلى 0.8 | 119-160 - وحده 130-190 - أثناء القيادة |
قد يكون هناك بعض الانتهاكات | من 1.05 إلى 2.0 | 100-119 أو من 160 وما فوق |
حالة الطفل خطيرة ، وتهديد الحياة ممكن. | من 2.01 إلى 3.0 | 100 أو أقل أو 180 أو أعلى |
PSP هو مؤشر لحالة الجنين - نقطة تلخيص الرئيسية للدراسة بأكملها. يتم حسابه بواسطة البرنامج على أساس البيانات التي تم الحصول عليها أثناء مرور التشخيص. إن تجاوز القيمة الطبيعية للـ CAP (حتى 0.8) هو أساس CTG المتكرر ، وربما في وضع مختلف من الجسم (إذا كانت المرأة جالسة ، فأنت بحاجة إلى الاستلقاء). في حالة تكرار النتيجة السلبية ، يتم إدخال المرأة الحامل إلى المستشفى وتجري بالفعل أبحاثًا إضافية في المستشفى وتقرر اختيار تكتيكات أخرى.
دراسة دوبلر (USDG)
المؤشرات:
| مدة التوليد ، أسابيع | مؤشر المقاومة الوعائية | مؤشر النبض |
| 30 | 0,64 | 0,95 |
| 31 | 0,63 | 0,85 |
| 32 | 0,62 | 0,84 |
| 33 | 0,61 | 0,84 |
| 34 | 0,60 | 0,83 |
| 35 | 0,59 | 0,81 |
| 36 | 0,58 | 0,81 |
دراسات كيميائية حيوية (30-34 أسبوع)
المتابعون هم كالتالي:
قوات حرس السواحل الهايتية المحتوى | محتوى PAPP-A | محتوى AFP | محتوى اللاكتوجين (PL) |
2700-78100 | 0.5 - 2.0 MΩ ، مع مضاعفة يصل إلى 3.5 MoM | 100-250 وحدة / مل | 3-12 ملغ / لتر |
أي تشوهات في الفحوصات المخبرية أثناء الحمل يمكن أن تخبر طبيبًا ذا خبرة ، لذلك يجب ألا تحاول فك النتائج بنفسك. في الفحص الثالث ، لا يتم إعطاء المؤشر الكمي للهرمونات والبروتينات أهمية كبيرة كما هو الحال في الفحص الأول والثاني ، وبالتالي فإن نطاق المعايير المعروضة في الجدول واسع جدًا.
يمكن أن يساعد الطبيب في العثور على الأسباب الحقيقية لحدوث خلل معين أو حالة مرضية فقط من خلال إجراء تقييم شامل لنتائج جميع أنواع التشخيص ، مع استكماله بواسطة صورة معملية.
المشاكل المحتملة
بعد الفحص الثالث وقبل هذه المسألة المهمة ، لدى النساء أسئلة كثيرة حول المشكلات التي يمكن أن تشير إليها نتائج هذه الحملة التشخيصية الأخيرة. الأكثر شيوعًا وخطورة هي الحالات والأعراض التالية:
- الصراع ريسوس - يمكن زيادة محيط البطن عن طريق القياس الظهاري ، إذا كان شكل المرض معدي ، يلاحظ وجود فائض كبير في القيم مع باقي الجسم.
- الأمراض الوراثية - في المرحلة الأخيرة من الحمل ، تكون معظم المتلازمات والشذوذ في نمو الطفل مرئية بالفعل على الموجات فوق الصوتية. تظهر هذه العيوب على أنها عيوب تطورية متعددة ، تقريبًا دائمًا - عيب في القلب وتشوه في عظام الوجه وتقصير عظام الفخذ والساق السفلى.
- نقص الأكسجة في الجنين - السماح لها بتثبيت USDG و CTG. إذا كان الطفل يعاني من نقص في الأكسجين ، كل هذا يتوقف على مرحلة الجوع في الأكسجين. يتطلب نقص الأكسجة في المرحلة الأولية دعمًا طبيًا للطفل ، حيث لا يزال الطفل مبكرًا جدًا حتى لا يولد. نقص الأكسجة الحاد - إشارة إلى جراحة الطوارئ - قسم قيصري لإنقاذ حياة الطفل.
- انخفاض المشيمة. عندما يكون "مقعد الطفل" منخفضًا ، تزداد مخاطر الولادة المبكرة. دائمًا تقريبًا ، ومع وجود مشاكل في موقع المشيمة في تجويف الرحم في المراحل اللاحقة ، يميل الأطباء إلى دخول المرأة الحامل إلى المستشفى بحيث تكون هي والطفل تحت إشراف دائم من قبل متخصصين.
- عدوى داخل الرحم. قد يشكها الأطباء في زيادة كمية السائل الأمنيوسي.إذا كان الفهرس في الفحص الأخير طبيعيًا تمامًا ، وفي الفحص بالموجات فوق الصوتية الثالث يظهر polyhydramnios ، يتم نقل المريض إلى المستشفى لمعرفة نوع العدوى داخل الرحم وتحديد كيفية مساعدة الطفل.
دقة البحث
لا يعتبر الفحص نفسه إجراءً تشخيصيًا دقيقًا ، وفقًا للنتائج التي سيتم فيها إجراء بعض التشخيصات التي لا جدال فيها للأم الحامل أو طفلها. الفحص يتنبأ فقط ويظهر المخاطر المحتملة ، وحتى في المخاطر العالية للولادة طفل مريض ، يمكن أن يولد الفتات بصحة تامة. إذا حكمنا على نفسك ، فإن الخطورة العالية لمرض تيرنر البالغة 1: 100 تعني أنه مع مثل هذه المتلازمة ، لن يولد سوى طفل واحد من كل مائة طفل لديهم نفس الخطر بالضبط. سوف يولد 99 آخرون بصحة جيدة ، على الرغم من التوقعات المقلقة.
دقة الموجات فوق الصوتية في الثلث الثالث عالية - حوالي 90 ٪. الأمراض ، إن وجدت ، سوف يكون الطبيب قادرا على رؤية. تنخفض الدقة فقط عند فحص التوائم أو التوائم الثلاثة - ليس من الممكن دائمًا فحص جميع أجزاء الجسم لكل طفل على حدة.
بشكل عام ، يتم تقديم الفحص الثالث للنساء بشكل أسهل وأبسط من الفحصين السابقين ، إذا كنت تعتقد أن المراجعات ، فإن النساء الحوامل يقضين أقل من الأعصاب أثناء الفحص ، وأحدث الأبحاث يعطي نتائج أقل بكثير.