عيب الحاجز بين الأذنين للقلب عند الأطفال (DMPP) - تمدد الأوعية الدموية للقلب
إذا تشخيص الأطباء وجود خلل في الحاجز الذي يفصل الأذين ، فإن هذا يتسبب في قلق الوالدين على حياة الطفل. ولكن بدلاً من الذعر ، سيكون من البناء أكثر معرفة المزيد عن العيب الموجود في الرضيع من أجل الحصول على معلومات حول كيفية مساعدة الطفل وكيف تهدده أمراض القلب هذه.
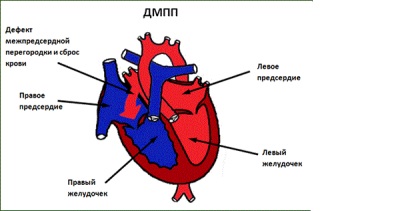
ما هو عيب الحاجز الأذيني؟
ويسمى أحد عيوب القلب الخلقية ، وهو ثقب في الحاجز يتم فيه تصريف الدم من النصف الأيسر من القلب إلى اليمين. يمكن أن يكون حجمها مختلفًا - وصغيرًا ، وكبير جدًا. في الحالات الشديدة ، قد يكون الحاجز غائبًا تمامًا - يتم اكتشاف قلب مكون من 3 غرف في الطفل.
أيضا ، قد يكون بعض الأطفال تمدد الأوعية الدموية في القلب. لا ينبغي الخلط بينه وبين مشكلة مثل تمدد الأوعية الدموية في الأوعية القلبية ، حيث أن تمدد الأوعية الدموية عند الأطفال حديثي الولادة هو نتوء من الأذين المنقسّم في الحاجز مع ترققه الشديد.
هذا العيب في معظم الحالات لا يشكل خطرا خاصا ، وبحجمه الصغير ، يعتبر شذوذ ضئيل.
أسباب
يرجع ظهور DMPP إلى الوراثة ، لكن مظاهر الخلل تعتمد أيضًا على التأثير على جنين العوامل الخارجية السلبية ، بما في ذلك:
- الآثار البيئية الكيميائية أو الفيزيائية.
- الأمراض الفيروسية أثناء الحمل ، وخاصة الحصبة الألمانية.
- استخدام الأم المستقبلية للمواد المخدرة أو الكحولية.
- التعرض للإشعاع.
- العمل حاملا في ظروف خطرة.
- استقبال أثناء الحمل لعقاقير خطيرة للجنين.
- وجود مرض السكري في أمي.
- أم المستقبل أكبر من 35 سنة.
- التسمم أثناء الحمل.
تحت تأثير العوامل الوراثية والعوامل الأخرى ، ينزعج تطور القلب في مراحله الأولى (في الأثلوث الأول) ، مما يؤدي إلى ظهور خلل في الحاجز. غالبًا ما يقترن هذا العيب بأمراض أخرى في الجنين ، مثل الشفة المشقوقة أو عيوب الكلى.
ديناميكا الدم في DMPP
- في الرحم ، لا يؤثر وجود ثقب في الحاجز بين الأذينين على وظيفة القلب ، لأنه من خلاله يتم إلقاء الدم في الدورة الدموية الجهازية. هذا مهم لحياة الفتات ، لأن رئتيه لا تعملان والدم المقصود لهما يذهب إلى الأعضاء التي تعمل بشكل أكثر فعالية للجنين.
- إذا بقي العيب بعد الولادة ، فإن الدم أثناء انقباضات القلب يبدأ في التدفق إلى الجانب الأيمن من القلب ، مما يؤدي إلى زيادة الحمل في الغرف اليمنى وتضخمها. أيضًا ، طفل مصاب بـ DMPP بمرور الوقت ، يوجد تضخم البطين التعويضي ، وتصبح جدران الشرايين أكثر كثافة وأقل مرونة.
- مع فتحات كبيرة جدا ، لوحظت بالفعل تغييرات في ديناميكا الدم في الأسبوع الأول من الحياة. بسبب دخول الدم إلى الأذين الأيمن والتعبئة المفرطة للأوعية الرئوية ، يزداد تدفق الدم الرئوي ، مما يهدد الطفل بارتفاع ضغط الدم الرئوي. الاحتقان الرئوي والالتهاب الرئوي هي أيضا نتيجة لازدحام الرئوي.
- علاوة على ذلك ، فإن الطفل يطور مرحلة انتقالية ، خلالها تشنج الأوعية الدموية في الرئتين ، والتي تتجلى سريريًا في تحسن في الحالة.خلال هذه الفترة ، من الأفضل إجراء العملية لمنع التصلب الوعائي.
أنواع
العيب في الحاجز الفاصل بين الأذينين هو:
- الابتدائية. لها حجم كبير وموقع في الأسفل.
- الثانوية. غالبا ما تكون صغيرة ، وتقع في المركز أو بالقرب من خروج الأوردة المجوفة.
- جنبا إلى جنب.
- الصغيرة. في كثير من الأحيان بدون أعراض.
- متوسط. عادة ما يتم اكتشافه في مرحلة المراهقة أو في حالة البالغين.
- عظيم. يتم الكشف عنها في وقت مبكر جدا وتتميز عيادة واضحة.
- واحد أو متعددة.
اعتمادا على موقع علم الأمراض هو المركزية ، العلوي ، الأمامي ، السفلي ، الظهر. إذا لم يتم تحديد أي أمراض أخرى للقلب ، بالإضافة إلى DMPP ، فسيتم تسمية الخلل بمعزل.
الأعراض
وجود DMPP في الطفل يمكن أن يعبر عن نفسه:
- اضطرابات ضربات القلب مع حدوث عدم انتظام دقات القلب.
- حدوث ضيق في التنفس.
- الضعف.
- زرقة.
- تأخر في النمو البدني.
- آلام القلب.
مع وجود عيب صغير في الطفل ، قد تكون أي أعراض سلبية غائبة تمامًا ، ويعمل DMPP نفسه بمثابة "اكتشاف" عرضي أثناء إجراء فحص بالموجات فوق الصوتية. ومع ذلك ، إذا ظهرت فتحة صغيرة وأعراض سريرية ، فغالبًا ما يحدث ذلك أثناء البكاء أو النشاط البدني.
مع وجود عيب كبير ومتوسط الحجم ، قد تظهر الأعراض في حالة راحة. بسبب ضيق التنفس ، بالكاد يمتص الأطفال صدورهم ، ويزداد وزنهم سوءًا ، وغالبًا ما يعانون من التهاب الشعب الهوائية والالتهاب الرئوي. بمرور الوقت ، لديهم أظافر مشوهة (يشبهون نظارة مراقبة) والأصابع (يشبهون عصي الطبل).
المضاعفات المحتملة
يمكن أن يكون DMPP معقدًا بسبب هذه الأمراض:
- ارتفاع ضغط الدم الرئوي الحاد.
- التهاب الشغاف المعدي.
- السكتة الدماغية.
- عدم انتظام ضربات القلب.
- الروماتيزم.
- الالتهاب الرئوي الجرثومي.
- قصور القلب الحاد.
إذا لم تعالج مثل هذا العيب ، فلن يعيش أكثر من نصف الأطفال المولودين بمرض مخي شوكي حتى عمر 40 إلى 50 عامًا. في وجود تمدد الأوعية الدموية الكبيرة للحاجز ، يوجد خطر كبير في تمزقه ، مما قد يؤدي إلى نتيجة مميتة للطفل.
التشخيص
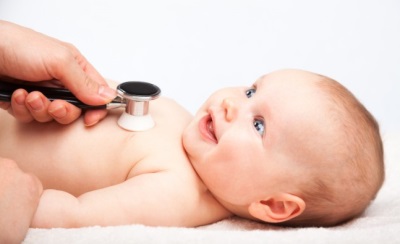
عند الفحص ، سيكون لدى الأطفال المصابين بهذا العيب كتلة جسم غير كافية ، ونتوء على الصدر ("سنام القلب") ، زرقة بأحجام ثقوب كبيرة. بعد الاستماع إلى قلب الطفل ، سيحدد الطبيب وجود الضوضاء وتقسيم النغمات ، فضلاً عن ضعف التنفس. لتوضيح تشخيص الطفل سيتم إرسالها إلى:
- تخطيط القلب - يتم تحديد أعراض تضخم القلب الأيمن وعدم انتظام ضربات القلب.
- الأشعة السينية - تساعد على تحديد التغيرات في القلب والرئتين.
- الموجات فوق الصوتية - ستُظهر الخلل نفسه وتوضح المشكلات الديناميكية الدموية التي تسببت فيها.
- قسطرة القلب - يتم تعيين لقياس الضغط داخل القلب والأوعية الدموية.
في بعض الأحيان ، يتم وصف الوعائي الوريدي وتصوير الوريد للطفل ، ولصعوبات التشخيص ، يتم إجراء التصوير بالرنين المغناطيسي.
هل الجراحة ضرورية؟
العلاج الجراحي مطلوب ليس لجميع الأطفال المصابين بعيب في الحاجز الذي يفصل الأذينين. مع حجم عيب صغير (يصل إلى 1 سم) ، غالبًا ما يتم ملاحظة نموها المستقل بنسبة 4 سنوات. يتم مسح الأطفال الذين يعانون من مثل هذه DMPP سنويًا ، مع مراعاة حالتهم. يتم اختيار نفس التكتيك مع تمدد الأوعية الدموية الصغيرة للحاجز.
إن علاج الأطفال الذين يتم تشخيصهم بالـ DMPP متوسطة أو كبيرة ، وكذلك تمدد الأوعية الدموية للقلب الكبير ، هو إجراء جراحي. وهو يوفر إما جراحة الأوعية الدموية أو المفتوحة. في الحالة الأولى ، يتم إغلاق الخلل أمام الأطفال الذين لديهم مطهر خاص ، والذي يتم توصيله مباشرة إلى قلب الطفل من خلال الأوعية الكبيرة.
تتطلب العملية المفتوحة التخدير العام ، انخفاض حرارة الجسم ، وربط الطفل بـ "قلب اصطناعي". إذا كان العيب متوسطًا ، يتم خياطة ، وبالنسبة للأحجام الكبيرة ، يتم غلق الفتحة برفرف اصطناعي أو التامور.لتحسين أداء القلب ، يوصف أيضًا جليكوسيدات القلب ومضادات التخثر ومدرات البول والعوامل الأخرى التي لها أعراض.
سيوفر لك الفيديو التالي نصائح مفيدة للآباء الذين عانوا من هذا المرض.
منع
لمنع حدوث DMPP في الطفل ، من المهم التخطيط بعناية للحمل ، والانتباه إلى تشخيص ما قبل الولادة ومحاولة القضاء على تأثير العوامل الخارجية السلبية على المرأة الحامل. الأم المستقبلية يجب أن:
- متوازن تماما لتناول الطعام.
- يكفي للراحة.
- الذهاب بانتظام إلى التشاور واتخاذ جميع الاختبارات.
- تجنب الآثار السامة والمشعة.
- لا تستخدم الدواء دون وصفة الطبيب.
- حماية نفسك ضد الحصبة الألمانية في الوقت المناسب.
- تجنب الاتصال مع الأشخاص الذين يعانون من ARVI.