Защо се нуждаем от скрининг през първия триместър, когато се провежда и какво показва?
Първите седмици от бременността са много важно време както за бъдещата майка, така и за нейното бебе. През този период детето полага всички жизнено важни органи и системи. За да не могат лекарите да пропуснат една-единствена патология, се извършва първият скрининг.
Същността на изследването
Пренаталните прегледи са много важни процедури, които се появиха в Русия сравнително наскоро. Тя е разработена от специалисти от Министерството на здравеопазването, които са загрижени за високата смъртност на майката и бебето. Много често различни показатели водят до увеличаване на тези показатели. "Тиха" патологиякоито се развиват по време на бременност или при майка, или при детето.
Лекарите наричат скрининг специфичен “скрининг”. В този случай се идентифицират всички жени с патология на бременността. Патологичните състояния обаче не винаги се проявяват в най-ранните седмици. Често се случва такива патологии да се появят само през втория триместър на бременността.
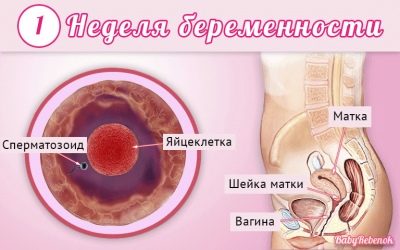
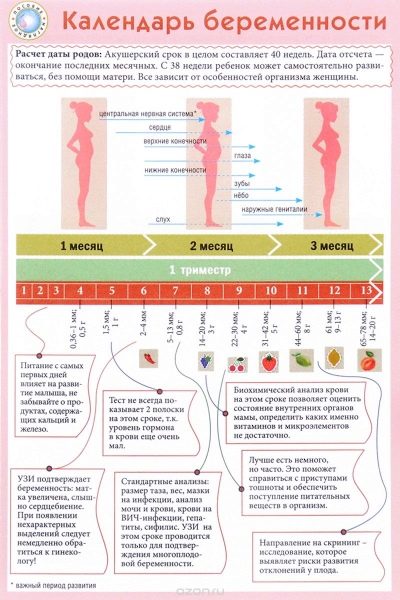
Лекарите използват акушерските седмици, а не месеци, за да определят термина. Те разделят целия срок на носене на бебето на няколко равни периода, които се наричат триместри. Всяка от тях се състои от 12 акушерски седмици. Първият скрининг се извършва през първия триместър на бременността.
Важно е да се отбележи, че акушерският термин не съответства на срока на бременност, който бъдещите майки изчисляват.
Обикновено те считат първата дата на бременността от първата календарна седмица от деня на зачеването. В този случай 12 акушерска седмица съответства на 14-тата календарна седмица.
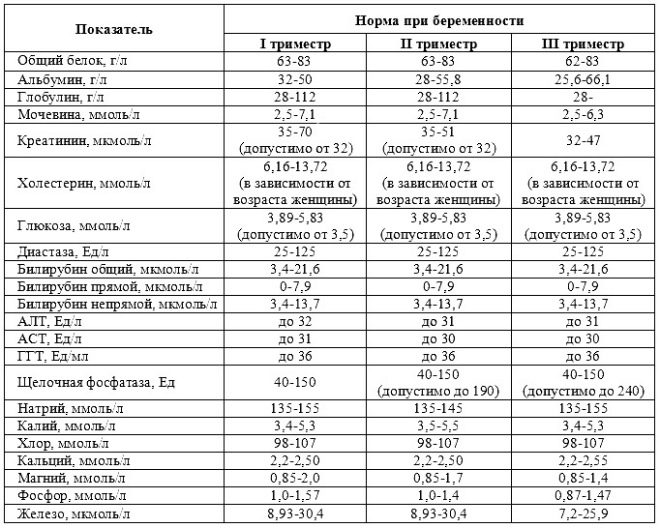
За целия период на бременност трябва да похарчите 3 такива групи изследвания. Те се провеждат всеки триместър. Комплексът от изследвания, проведени във всеки период на бременност, е различен. Това се дължи на ежедневно променящите се хормони при бременни жени, както и на физиологията на развиващия се плод.
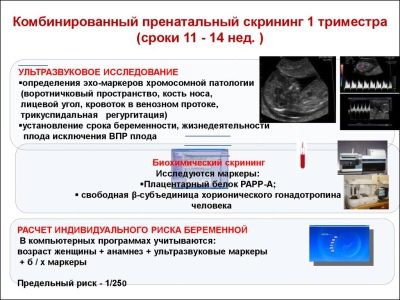
Цялостно скринингово проучване включва доставянето на някои биохимични анализи и задължителното ултразвуково изследване. Комбинираните методи позволяват по-точни резултати. Оценката на получените резултати се извършва от акушер-гинеколог. Ако след проучването лекарят не може да изключи наличието на каквито и да било генетични заболявания в бъдещата майка, той ще я насочи за консултация към генетиката.
дати
Обикновено първият скрининг се извършва в 11-13 акушерски седмици от бременността. Датите на диагностичния комплекс могат да бъдат изместени с 7-10 дни по медицински причини.Точният момент на първия скрининг трябва да се определи съвместно с акушер-гинеколог, който наблюдава бременна жена през целия период на бременността.
Продължителността на първия скрининг може да бъде различна. Подобна времева диагностика обикновено продължава няколко дни. Между доставката на биохимични анализи и ултразвук може да отнеме няколко седмици. Това е напълно нормална ситуация и е често срещано явление. Всякакви промени в датите на изследването трябва да се съгласувате с Вашия лекар.
Този период е избран случайно: започва нов етап на бременност, който се нарича фетален. Преди това лекарите наричали фетален. В края на дванадесетата седмица от бременността лекарите наричат бебето не ембрион, а плод.
Кой не бива да пропусне проучването?
В момента, лекарите препоръчват да се вземе такова проучване за всички бременни жени, без изключение. Тази превантивна медицинска процедура позволява своевременно идентифициране на опасни органогенезни патологии при фетусите.
Първите 12 акушерски седмици - време на активен растеж и развитие на всички вътрешни органи на бебето. Въздействието на всички външни фактори може да доведе до формиране на патологии. Само пълна диагноза ще им позволи да се идентифицират. Също така по това време е възможно да се идентифицират и свързани заболявания на вътрешните полови органи на майката.
Лекарите препоръчват да преминете през първия триместър за бременни жени, в която е възникнала концепция след техния 35-ти рожден ден. Важно е също така да се проведе такъв комплекс от проучвания за всички бременни жени с обременена семейна история на генетични и хромозомни заболявания.
Съществува и висок риск за развитието на тези патологии. В този случай първият скрининг трябва да бъде жена, която забременее след 40 години. Бъдещи майки, които често са имали спонтанни аборти или внезапни бременности, са внезапно прекъснати, не бива да пропускат такава сложна диагноза.
Лекарите препоръчват скрининг през първите седмици на бременността и на бъдещите майки, които имат тежки съпътстващи заболявания на вътрешните органи.
Такъв диагностичен комплекс е необходим и за бременни жени, страдащи от диабет. Най-опасно е инсулин-зависимият му вариант.
Ако бъдещата майка приема хормонални или глюкокортикостероидни лекарства през цялото време, се изисква скрининг. Тези средства могат да имат неблагоприятен ефект върху феталната органогенеза. Ако приемът на тези лекарства не може да бъде отменен за целия период на носене на бебето, е необходимо да се контролира хода на бременността.
Първият скрининг се извършва задължително и бъдещите майки, които вече имат деца, страдащи от генетични или тежки соматични заболявания. Повишеният генетичен риск е причина за задължителното преминаване на такова комплексно проучване.
Също така, прегледът на първия триместър задължително се извършва от бременни жени, които злоупотребяват с алкохол или продължават да пушат. В този случай рискът от образуване на опасни вътрематочни патологии нараства няколко пъти. Трябва също така да бъдете проверени, ако бъдещата майка и плод различен Rh фактор.
Как да се подготвим?
За да се получат надеждни резултати от теста, е необходима подходяща подготовка. Преди да вземат биохимични тестове, лекарите предписват бъдещите майки на диета за понижаване на липидите. Тя изключва използването на мазни и пържени храни. Също така са забранени всички храни, богати на холестерол. Наситените мазнини, които влизат в кръвния поток заедно с храната, могат да доведат до неверни резултати.
Спазвайте диетата за понижаване на липидите преди първия скрининг да бъде 5-10 дни преди проучването. Вечерята в навечерието на пътуването до лабораторията трябва да бъде възможно най-лесна, но питателна и висококалорична.По-добре да имаш фондация захранване са протеинови продукти. Можете да ги допълвате с каквато и да е гарнитура.
Да се яде много зеленчуци и плодове за 2-3 дни преди скрининг ултразвук не трябва да бъде. Те могат да причинят силно образуване на газ. Това ще направи научните изследвания трудно. Червата, подути от газ, често причиняват явлението отрицателно ехо.
Ако бъдещата мама все още продължава да пуши, докато носи бебето, тогава, преди да отиде в лабораторията, по-добре е да не го правите. Никотинът, който се съдържа в цигарите, може да доведе до изкривени резултати. Също така се изключват всички напитки, които съдържат алкохол в неговия състав.
Отиди в лабораторията на празен стомах, Лекарите препоръчват да се правят тестове сутрин, веднага след събуждане. Биохимичните тестове, които се провеждат вечер, често са ненадеждни. Не трябва да закусвате, преди да отидете в лабораторията. Последното хранене е вечеря.
Лекарите позволяват да се преминат лабораторни тестове изпийте малко вода. Пиенето на много преди извършване на ултразвук в ранна бременност не трябва да бъде. Това може да доведе до силно пълнене на пикочния мехур. Предварителната консумация на течност може да се изисква само при извършване на трансабдоминален ултразвук.
Трябва да се изключи силна физическа активност преди първия скрининг. Бъдещите майки трябва да помнят, че дори обичайните домакински дейности по време на бременност могат да доведат до изкривяване на резултатите. Лекарите отбелязват, че обичайното почистване на апартамент в навечерието на пътуване до лабораторията може да доведе до ненадеждни резултати от тестовете.
Силно психо-емоционален стрес преди изследването също трябва да бъде изключен. Нервните или притеснени бъдещи майки не трябва не само преди първия скрининг, но и през целия период на бременността.
Продължителният стрес води до разрушаване на вътрешните органи, което в крайна сметка води до изкривяване на резултатите.
Как върви?
Скринингът е разделен на няколко етапа. Обикновено първата е къмпинг към лабораторията. Можете да вземете тестовете както в обикновена женска клиника, така и в частна.
В първия случай, имате нужда от сезиране за тестове, които акушер-гинекологът издава за консултация. Тази медицинска форма показва личните данни на пациента, както и очакваната продължителност на бременността.
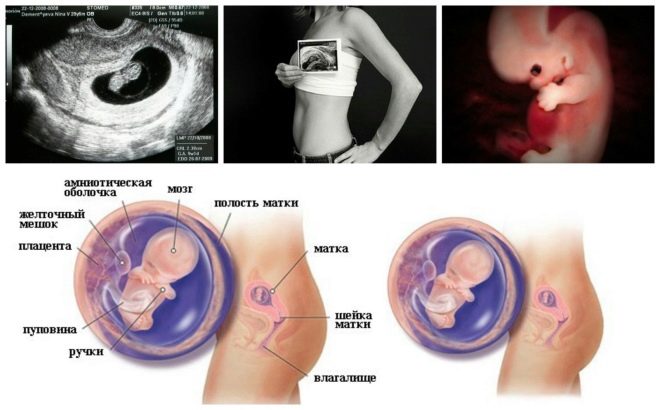
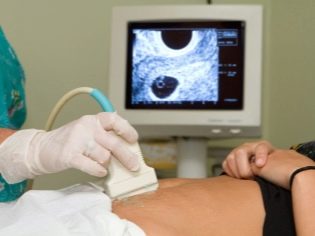
Следващата стъпка за проверка е холдинг ултразвук, В ранните срокове това изследване може да се направи по различни начини. Ако бременната жена няма медицински противопоказания, се извършва трансвагинално изследване. За тази цел се използва специален ултразвуков датчик, който се поставя във вагината.
Има редица медицински противопоказания за провеждане на трансвагинално проучване:
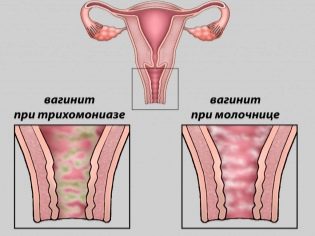
- Те включват всички остри заболявания на вътрешните полови органи на майката.
- Остър колпит или вагинит са причини за избор на алтернативен ултразвуков метод.
В този случай вече работи трансабдоминален преглед. За поведението му лекарят използва специален ултразвуков датчик, който задвижва корема на бъдещата майка. Изображението в този случай се появява на специален екран - монитора. По време на проучването бъдещата майка може да види бъдещото си бебе с лекаря. При такова проучване може да присъства и татко дете.
За да се постигне по-добра визуализация, специалистите по ултразвук използват специален диагностичен гел. Прилага се върху кожата на "бременна" корема непосредствено преди процедурата. Не трябва да се страхувате от агресивните ефекти на този гел върху бъдещите майки. Неговият състав е напълно хипоалергичен.
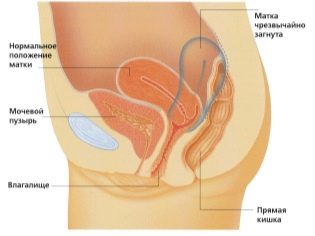
Ултразвуковото изследване се извършва на специален диван. Бъдещата мама е положена на гърба му. В ранните етапи на бременността е възможно провеждането на изследвания в тази позиция.Само в такива ситуации, когато бъдещата майка има патологична кривина на матката, може да се наложи да се обърнете към лявата или дясната страна.
Ако изследването се провежда в редовна клиника, тогава жената определено трябва да донесе кърпа с нея. Ще бъде необходимо, за да се постави на дивана.
Също така е необходимо да се вземат със специални хартиени носни кърпички или салфетки. Те ще бъдат необходими за изтриване на остатъците от диагностичния гел от корема.
Какво показва?
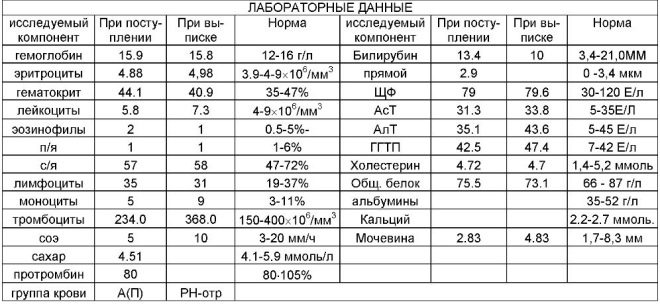
По време на първия скрининг лекарите изследват няколко важни биохимични маркера. Всяко отклонение от нормата трябва да бъде оценено от акушер-гинеколог.
При многоплодна бременност на близнаци или тризнаци, биохимичните показатели на този етап на бременността могат да бъдат малко по-различни.
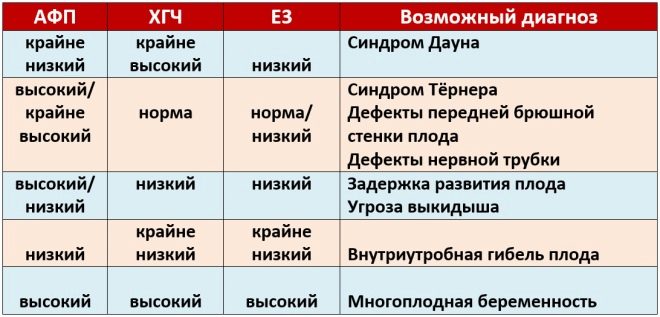
Относно PAPP-A
Този специфичен биохимичен маркер се използва за оценка на риска от генетични и хромозомни аномалии. Плазменият протеин А или РАРР-А, свързан с бременността, също така позволява да се идентифицират тези заболявания в по-ранни стадии на тяхното формиране. Това вещество по време на развитието на плода се произвежда от плацентата.
Предоставянето на този анализ е задължително за бъдещите майки, които са заченали бебе след 35 години, Също така, такова проучване трябва да се проведе при жени, които са били диагностицирани с HIV-инфекция или парентерален хепатит B и C. \ t
Нормалните стойности на този показател зависят значително от продължителността на бременността. В срок от 12 акушерски седмици, този критерий е 0.7-4.76 IU / ml. Следващата седмица нормата на този показател е 1.03-6 IU / ml.
Ако в този период на бременност стойностите са значително под нормата, то това може да покаже наличието на генетична патология.
В тази ситуация лекарят непременно ще изпрати бъдещата майка да претърпи допълнителна диагностика.
За хорионния гонадотропин
По време на проучването се определя определена ф-фракция от това вещество. Този хормон се нарича още hCG. През целия период на бременността концентрацията на веществото варира. През първите седмици е максимално. Съдържанието на гонадотропин е значително намалено непосредствено преди раждането.
Гонадотропинът след зачеването, когато яйцеклетката се слива със сперматозоидите, е доста силно увеличена. В този случай, chorion започва да произвежда първите части на HCG почти в първите часове след бременността.
Концентрацията в кръвта на това вещество се увеличава значително при многоплодни бременности, както и при определени патологични ситуации.
През второто тримесечие този показател се стабилизира и на практика не се увеличава. Тази ситуация продължава до момента на доставката. Намаляването на концентрацията на hCG в последния триместър на бременността е физиологично. Това е необходимо за естественото раждане.
За лекота на използване, лекарите са създали специална таблица, която прави нормални показатели на hCG. Акушер-гинеколозите го използват в ежедневната си работа. По-долу е таблицата, в която нормалните гонадотропинови индекси са включени по време на първия скрининг: \ t
Гестационна възраст (в акушерските седмици) | HCG концентрация |
10 | 25,8-181,6 |
11 | 17,4-130,4 |
12 | 13,4-128,5 |
13 | 14,2-114,8 |
За ултразвук
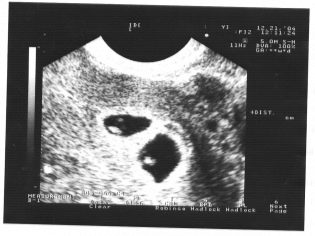
Представете си, че първият скрининг без ултразвук е невъзможен. Лекарите са разработили няколко критерия за оценка на вътрематочното развитие. Те са различни във всеки триместър на бременността.
Първите седмици на бременността са доста ранни. Честотата на техническите грешки и грешки в този момент е доста висока.
По време на първия скрининг опитен специалист по ултразвук може дори да определи пола на детето. Ако бъдещото момче или момиче не се отклони от ултразвуковия сензор, тогава те могат да се видят съвсем ясно.
Определете пола на бъдещото бебе до 12 седмици е почти невъзможно, Рискът от грешки в този случай е много висок.
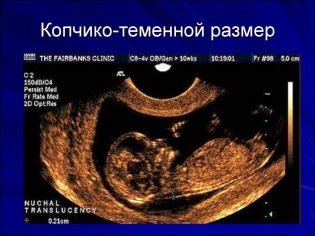
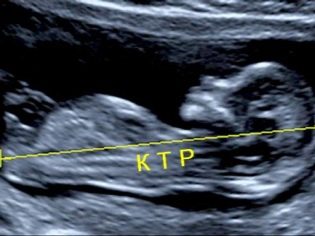
За размера на теменната част на опашната кост
Копичен-париетален размер (CTR) е много важен за оценката на вътрематочното развитие на плода. Този критерий задължително се сравнява с теглото на бебето и продължителността на бременността. Има определен модел - „по-старият“ плод, колкото по-голям е размерът на опашната кост.
По време на първия скрининг, нормалните стойности на CTE са както следва:
- на седмица 10 - 24-38 mm;
- на седмица 11 - 34-50 mm;
- на седмица 12 - 42-59 mm;
- на седмица 13 - 51-75 mm.
Бъдещите майки започват да се тревожат много, ако този индикатор се отклонява от нормата. Паниката не трябва да бъде. Малки отклонения на този показател може да не се дължат на наличие на патология. Малка KTR може да бъде миниатюрно бебе. Особено често тази функция се среща при деца, чиито родители също са с малък ръст.
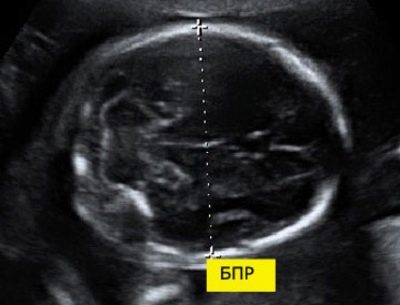
Pro biparietal размер
За да се изчисли този индикатор, се измерва линейното разстояние между двата париетални камъка. Лекарите просто наричат този параметър - "Размер на главата". Оценка на аномалии на този ултразвук ви позволява да идентифицирате опасни патологии на плода, някои от които могат дори да доведат до спонтанен аборт.
На 11-та седмица от развитието на плода тази цифра е 13-21 мм. До 12 седмица тя се променя на 18-24 мм. Седмица по-късно тази цифра вече е 20-28 мм. Всяко отклонение от нормата може да бъде проява на възникващи патологии.
Твърде голяма глава на плода с тесен таз на майката може да бъде показание за цезарово сечение. Въпреки това, необходимостта от хирургично лечение е установена едва през третия триместър на бременността.
В такава ситуация лекарите препоръчват определено да преминете през още две диагностични системи.
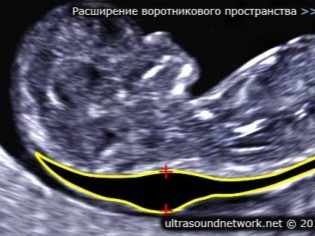
За дебелината на яката
Също така, този показател е това, което лекарите наричат размера на шията. По външен вид - това е закръглено образование. Разположен е между врата и горната повърхност на кожната гънка на плода. Това е натрупването на течност. Това изследване се провежда точно през първия триместър на бременността, тъй като шийната шийка е добре визуализирана.
Дебелина на яката постепенно намалява, Вече до 16-та седмица от бременността тази формация практически не се визуализира. Нормалните стойности при 12 акушерски седмици на вътрематочно развитие са 0.8-2.2 mm. Седмица по-късно тази стойност вече е 0.7-2.5 мм.
Промяната в този показател обикновено е проява на тризомия. Тези опасни патологии се проявяват чрез различни генетични патологии.
Така се проявяват синдромът на Едуардс и Патау, синдромът на Даун и синдромът на Шерешевски-Търнър. Тризомията е патология, когато вместо двоичен набор от хромозоми, в генетичния набор се появява друга „допълнителна” трета хромозома.
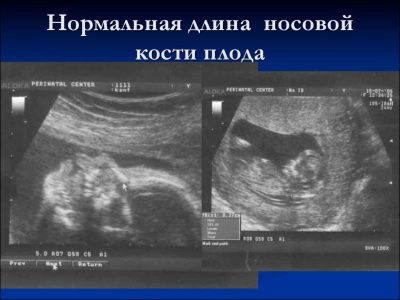
За носната кост
Това образуване на кост е много важен критерий за ултразвукова диагностика на първия скрининг. Носната кост е удължена, има четириъгълна издължена форма. Това е обучение по двойки. По време на проучването лекарят трябва да измери дължината на този костен елемент. На 12-13 седмици на вътрематочно развитие, носната кост е с размер 3.1–4.2 mm.
Ако този костен елемент в бебето липсва, тогава той може да говори за наличието на генетична или хромозомна патология. Намаляването на дължината на носната кост също е следствие от възникващи заболявания.
На седмица 10-11 опитен специалист по ултразвук може само да определи наличието или отсъствието на този костен елемент.
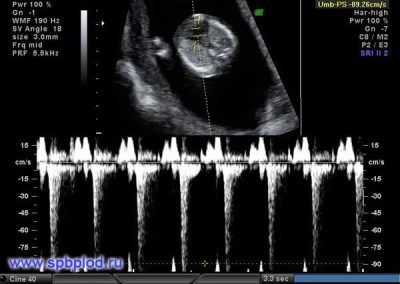
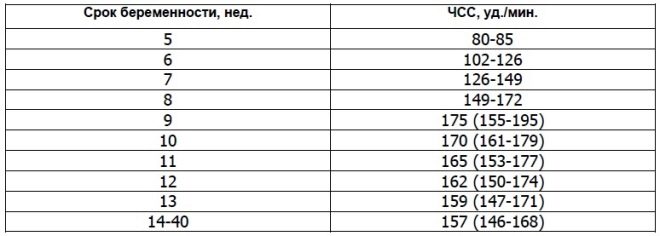
За сърдечния ритъм
Този важен параметър се определя от първия скрининг и през всички други седмици на бременността. Ако сърдечната честота се отклонява от нормата, това означава, че има проблем в тялото на плода. Значителни отклонения от този показател могат да възникнат дори при много опасна патология - плацентарна недостатъчност.
Учените са открили, че сърдечният мускул на плода започва да се свива през третата седмица след зачеването. Възможно е този знак да се определи още от 6 акушерски седмици. За правилна оценка на този показател, сърдечната честота на плода и неговата майка са корелирани.
На 10-та седмица от бременността този показател е 160-179 удара в минута. На седмица 11 - 153-178. До 12-та седмица от бременността тази цифра варира до 150-174 удара в минута.
През първите 4-6 седмици от развитието на плода Сърдечната честота се увеличава с 3 удара дневно. С помощта на високоточна ултразвукова апаратура, тази цифра е добре дефинирана. За изследването специалистите по ултразвук използват специален режим на сърдечен преглед, който се нарича четирикамерна. Тя ви позволява да разгледате предсърдията и вентрикулите.
Ако по време на скрининг ултразвука са открити различни нередности, може да се наложи доплеров образ. Той помага да се открие нарушен кръвен поток в сърдечните клапи.
Подобна регургитация може да покаже образуването на опасно сърдечно заболяване. За да се коригират произтичащите от това нередности в този случай, може да се наложи хирургична кардиохирургия веднага след раждането на бебето.
Размерът на мозъка е много важен изследван параметър. На този етап на вътрематочно развитие лекарите все още не могат да оценят всички интрацеребрални структури. Симетрията на тяхната структура говори за нормалното развитие на мозъка.
Опитните специалисти по ултразвук също определят местоположението и структурните особености на хориона.
Оценката на структурата на шийката на матката е много важна индикация. По време на ултразвуково изследване лекарите също оценяват размера и структурните особености на вътрешните генитални органи на бъдещата майка.
Оценката на маточния кръвен поток е много важен показател, който се изследва по време на първия скрининг. Всяка патология, открита на този етап, е много важна в бъдещата прогноза за развитието на бременността. Намалено маточно кръвообращение може да доведе до сериозно усложнение - развитие на фетална хипоксия.
Повишен тонус на матката - много неблагоприятно състояние. Ако лекарите открият този симптом по време на бременност, то те, като правило, предлагат на бъдещата майка да бъде хоспитализирана „за консервиране”. Там тя ще получи необходимото лечение, което ще помогне за премахване на хипертонуса и нормализиране на плацентарния кръвен поток.
За ММ
Множество медиани или ММ е специфичен индикатор, който се използва от лекарите за идентифициране на генетични патологии в плода. Изчислява се с помощта на специална компютърна програма.
За изчислението се изисква въвеждането на първоначалните показатели на бъдещата майка, както и резултатите от получените резултати от ултразвука.
Лекарите смятат, че процентът е нормален от 0.5 до 2.5. За правилното тълкуване на получения показател лекарите вземат предвид и редица свързани заболявания при бременна жена, расата й, както и други необходими параметри. Аномалии са прояви на генетични или хромозомни патологии.
Генетичен скрининг
Ако след скрининга лекарите определят някакви признаци на генетични заболявания в бебето, то бъдещата майка със сигурност е изпратена за консултация за генетично консултиране.
Посещението на този лекар също няма да е излишно за жени, чиито близки имат хромозомни заболявания. Обременената история на различни вродени аномалии - значима причина за обжалване пред семейната генетика за консултация.
Например, текстът "Рискът от развитие на болестта на Даун при бебето е 1: 380" предполага, че от 380 здрави бебета само едно дете ще има това вродено заболяване.
Акушерите и гинеколозите идентифицират няколко групи с висок риск.Жените, които попадат в тази категория, определено трябва да бъдат включени в консултация за генетика. Специалистите смятат, че високият риск от развитие на патология е съотношение 1: 250-1: 380.
Лекарите отделят няколко от най-често срещаните хромозомни патологии, които често се развиват през първия триместър на бременността:
- Синдромът на Патау е едно от тези заболявания. Характеризира се с тризомия 13 двойки хромозоми.
- Допълнителни 3 хромозоми в 21 двойки водят до развитието на болестта на Даун. В този случай се появява 47 вместо 46 хромозоми в генетичния набор на бебето.
- Загубата на един от хромозомите в кариотипа на бебето води до развитие на много опасно генетично заболяване - синдром на Шерешевски-Търнър. Тази патология се проявява с изразено закъснение на болното дете при физическо и психическо развитие от здравите им връстници.
- Наличието на допълнителна трета хромозома на двойка 18 е признак на синдром на Edwards. Тази патология е изключително неблагоприятна. Обикновено се комбинира с образуването на много различни вродени нарушения и малформации. В някои случаи това вродено заболяване може да бъде несъвместимо с живота.
Децата, които са образували синдроми на Едуардс или Патау, рядко живеят до една година. Децата с болестта на Даун живеят много по-дълго. Въпреки това, качеството на живот на тези бебета е значително засегнато.
Такива “специални” деца се нуждаят от внимателна грижа и постоянно внимание от страна на родителите си.
Провежда се генетичен скрининг във всички страни. В същото време само списъкът от биохимични анализи, включени в проучването, е различен. Веднага трябва да се отбележи, че показанията за абортите в различните страни се различават. Тази ситуация до голяма степен се дължи на по-добрата социализация на хората с генетични синдроми в чужбина.
Генетичните заболявания са доста опасни патологии. Установяването на такава диагноза само чрез резултатите от скрининга не е направено. За да се изяснят хромозомните патологии, генетикът може да предпише допълнително изследване на бременна жена. Някои от тях са инвазивни.
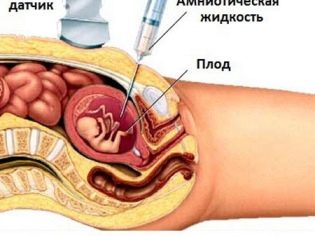
За да се получи геномна колекция на плода често се извършва биопсия на хорион. В някои случаи е необходима пункция на околоплодния мехур. Това изследване се нарича още амниоцентеза. Също така по време на тази диагностична процедура, експертите отнемат амниотичната течност за анализ.
Плаценталната биопсия е инвазивно изследване, необходимо за изключване на редица комбинирани патологии на феталните мембрани. За да се извърши това изследване, лекарите използват специални игла за пробиване, които пронизват кожата на бременна жена. Съществува риск от вторична инфекция по време на тази процедура. Струва си да извършите това изследване само при строги медицински показания, за да изключите опасни за живота състояния на плода.
С помощта на кордоцентеза лекарите могат да открият и различни патологии при едно бебе. За това се проучва кръв от пъпна връв. Времето за такава процедура може да бъде различно. Често необходимостта от подобно инвазивно изследване се взема колективно.
Много лекари смятат, че рискът от развитие на генетични патологии е пряко свързан с възрастта.
Жените, които решат да забременеят след 40-годишна възраст, трябва да мислят много сериозно за такова решение. Лекарите често ги препоръчват да се свържат да се консултира с генетиката все още на етапа на планиране на бременността.
Ако по време на скрининга лекарят установи признаци на опасни генетични заболявания, той трябва да предупреди бъдещата майка за това. Несъвместими с патологията на живота са абсолютни индикации за аборт. Окончателното решение на този въпрос остава за жената.
Резултати от декодирането
Интерпретиране само един анализ или ултразвук не може.За да се установи диагнозата се изисква задължителна цялостна оценка на всички получени тестове и сключване на ултразвук. Резултатите се интерпретират от акушер-гинеколог, който наблюдава бременна жена. В трудни клинични случаи може да е необходимо да се направи консултация с лекар.
Синдромът на Edwards също е съпроводен с намаляване на концентрацията на PAPP-A в кръвта. Също така за тази патология се характеризира с анормален човешки хорион гонадотропин. Това заболяване се среща при бебета с честота 1: 8000. При първия скрининг е много трудно да се идентифицират вродени аномалии на вътрешните органи. Те се откриват от плода още по време на 2 и 3 скрининга.
Основните показатели за ултразвуково сканиране помагат на лекарите да идентифицират различни патологични състояния на плода на най-ранните етапи на тяхното формиране. По този начин увеличаването на размера на бипариеталите може да е признак за развиваща се херния на мозъчна тъкан или нарастваща неоплазма. По правило такива патологии се считат за несъвместими с живота и са индикации за аборт.
Хидроцефалията на мозъка на плода се проявява и с увеличаване на размера на бипариеталите. За да се оцени това патологично състояние, динамиката задължително се оценява. За да направят това, лекарите предписват няколко повтарящи се ултразвука, които са необходими през следващите тримесечия на бременността. Отрицателната динамика на развитието на тази държава може да доведе до това аборт и спешна медицинска помощ.
Опитните специалисти по време на първия скрининг също могат да открият различни дефекти в структурата на невралната тръба. Лекарите наричат това патологично състояние менингоенцефалоцеле. Синдромът на Corne de Lange е много рядка генетична патология, която е несъвместима с живота.
Кордната херния е друга опасна вродена малформация, която се съпровожда от множествено разрушаване на вътрешните органи. В това състояние те попадат в областта на предната коремна стена на плода. Тази патология е изключително неблагоприятна.
Отклоненията от нормалните стойности в биохимичните анализи са много важни признаци за развитието на генетични заболявания. Намаляването на PAPP-A често се проявява в синдрома на Даун. Тази патология, установена в този период на вътрематочно развитие на плода, може да бъде ярък признак за спонтанен аборт или спонтанен аборт.
Синдромът на Смит-Опиц е едно от най-опасните генетични заболявания, които могат да се подозират по време на първия скрининг. Това се дължи на силни мутации в генетичния апарат. Тази патология се характеризира с комбинирани нарушения на синтеза на холестерол, патологии на нервната система, както и ортопедични нарушения. Това заболяване се случва не толкова често - с вероятност 1: 25 000.
.
Увеличеният гонадотропин също е последица от възникващи патологии в тялото на плода. Повишени hCG могат да се появят и при някои заболявания, които се случват в бъдещата майка по време на бременността. Обикновено тежки форми на захарен диабет, както и силни токсикоза.
Намаленият hCG често е признак на патологичен ход на бременността. Това състояние може да се развие и при плацентарна недостатъчност. Тази патология може да доведе до тежка хипоксия. За да се оцени рискът от образуване на различни заболявания, лекарите използват специална програма, наречена Приска.
След провеждането на такава компютърна диагноза, лекарят, който провежда това изследване, издава заключение в ръцете на бъдещата майка. Той идентифицира всички идентифицирани патологии, както и риска от развитие на генетични заболявания.
Какво може да повлияе на резултатите?
Ако бременността настъпи в резултат на ин витро оплождане, показателите за биохимични изследвания могат да бъдат различни. В този случай тълкуването на резултатите трябва да бъде много внимателно:
- Диагнозата се прави за всяко от децата. В този случай хорионният гонадотропин може да надвиши нормалните стойности с 20%, а PAPP-A, като правило, намалява.
- Прекомерното тегло на бъдещата майка е друг фактор, който може да доведе до изкривяване на резултатите. При това състояние всички изследвани хормони се увеличават. Ако бъдещата майка има признаци на дефицит на телесна маса, в този случай, напротив, концентрациите на биологично активни вещества са значително намалени.
- Множествена бременност - причина за по-пълно тълкуване на резултатите. В този случай hCG се увеличава значително. Нивото PAPP-A може да се поддържа в нормалните граници. Не трябва да се извършва изолирана оценка на биохимичните маркери без ултразвук по време на бременност с близнаци или тризнаци.
- Неконтролираният захарен диабет води до нарушаване на метаболитните процеси. В крайна сметка, това може да доведе до отклонения от нормалните стойности в биохимичните анализи.
Колко струва изследването?
Преминете първия скрининг може да бъде в нормална клиника. Въпреки това, не всички медицински институции имат добра материална и техническа база и оборудване. Често се случва, че много биохимични проучвания за извършване на обичайната женска консултация просто няма да работят. Такъв проблем е особено остър в населени места, където живеят малко жители.
Ултразвуково изследване също задължителен компонент на първия скрининг, В някои случаи е по-добре да се извърши такова проучване на оборудването на експертното ниво. За съжаление не всички медицински институции са оборудвани с такива устройства. Провеждане на ултразвук на оборудването на експертния клас е необходимо за бременни жени със сериозни патологии на бременността.
Бъдещи майки, страдащи от тежки заболявания на вътрешните органи, могат да бъдат изпратени в перинаталния център. Обикновено там отиват бременни жени с различни сърдечни дефекти.
В тази ситуация рискът от развитие на различни вътрематочни дефекти в бъдещите им бебета се увеличава многократно.
Първият скрининг може да се извърши в лицензирана частна клиника. Преминаването на комплекса от изследвания в този случай, като правило, е много удобно. Всички консумативи вече са включени в разходите за проверка.
Цената на такъв комплекс диагностика може да е различна. Той също така варира значително в различните градове. За биохимичните анализи на бъдещата мама ще трябва да плати от 1200 до 3000 рубли. При разширяване на комплекса цената може да се увеличи с 1,5-2 пъти.
Цената на скрининг ултразвук е обикновено 2000-5000 рубли. Цената на процедурата зависи до голяма степен от квалификацията на специалиста, който провежда проучването.
Следващият видео преглед ще ви разкаже какво може да се види на първия преглед.