Infeccions intrauterines: de causes a efectes
Sovint, escoltant infeccions intrauterines, els pares gairebé no poden imaginar què és exactament. Si una dona embarassada té grip, és una infecció o no? I si hi ha un muguet, es pot infectar un nadó? Aquest article se centrarà en les infeccions intrauterines del fetus i com evitar-les.
Què és?
Les infeccions intrauterines s’anomena un grup bastant gran de malalties del fetus i de les molles recentment nascudes. Aquestes infeccions són possibles com a conseqüència de la infecció d’un nen durant l’embaràs (durant la seva estada intrauterina), així com durant el part. Aquesta infecció pot causar la mort del nadó abans del naixement, així com el retard del nadó en desenvolupament. La presència d’infecció intrauterina en dones augmenta la probabilitat d’avortament espontani i de part prematur. Grans riscos anomalies i malformacions de la formació del nen, danys als seus òrgans i sistemes, especialment als nerviosos.
Els agents virals, els bacteris patògens, els fongs i, de vegades, alguns paràsits poden causar malalties del fetus a l'úter i durant el part. El camí de transmissió és sempre vertical, és a dir, la malaltia passa de la mare al nadó. És difícil dir amb quina freqüència es produeixen aquestes infeccions, no hi ha estadístiques més o menys fiables, però, segons l'Organització Mundial de la Salut, cada desè nounat ha estat exposat a una infecció intrauterina.
En una quarta part de les morts infantils a Rússia, les infeccions intrauterines són "culpables". Són la causa d’anomalies i defectes greus al voltant del 80% de les fitxes nascudes amb certes desviacions. Entre els nens que van morir abans que arribessin a l'edat d'un, amb anomalies congènites de desenvolupament, en aproximadament el 30% dels casos la causa principal de la tragèdia és també la infecció intrauterina.
De quin tipus d'infeccions estem parlant? Normalment es troba en infeccions TORCH (TORCH). Aquesta reducció es va introduir el 1971 per experts de l’Organització Mundial de la Salut:
- T-toxoplasmosi;
- O - micoplasma, sífilis, hepatitis, infecció estreptocòcica (estreptococs), candida i altres infeccions virals i bacterianes;
- R - rubèola;
- C, citomegalovirus;
- H - herpes.
A més, tots els patògens infecciosos es divideixen en grups separats:
- virus: rubèola (rubèola), citomegalovirus, virus herpètic, hepatitis viral;
- bacteris: sífilis, listeriosis, tuberculosi, malalties de transmissió sexual, sèpsia;
- paràsits: toxoplasmosi i alguns altres;
- fongs: Candida i altres;
- co-infeccions causada per diversos patògens diferents.
Causes, formes i mecanismes de transmissió
Aquestes malalties infeccioses es desenvolupen en el fetus en cas d'infecció de la mare abans del naixement o directament durant el part. Gairebé sempre la font d’infecció és una dona. Abans del naixement, el nadó pot infectar-se a través de la sang que circula al sistema de la mare-placenta-fetus a través d'aigües amniòtiques infectades. En el procés de part - per contacte i aspiració. La infecció infecciosa també pot afectar un bebè quan es prescriu un diagnòstic prenatal invasiu: en la cordocentesi, en l'amniocentesi, en la biòpsia de la vil·la coriónica, així com en procediments relacionats amb la introducció de plasma sanguini i altres drogues al cordó umbilical del nadó.
En el procés de naixement, la infecció es produeix a causa de la presència d’infecció al canal de naixement de la mare.La placenta es crea per naturalesa no només per al menjar, sinó també per protegir el nen de virus, bacteris, fongs. I per a la majoria dels patògens, la placenta és, de fet, una barrera insuperable. Però només si el "lloc dels nens" no està malmès, funciona normalment.
Si es diagnostica una insuficiència fetoplacental en una dona, la infecció del nen no és gens exclosa.
El risc inclou les dones embarassades que tenen problemes amb la salut de les dones, per exemple, la colpitis, l’endocervicitis o les malalties de transmissió sexual. La probabilitat que un nen s’infecti amb una infecció intrauterina augmenta si la dona té una amenaça de avortament espontani diagnosticada, la preeclàmpsia, si ella, ja en una posició interessant, va patir de forma aguda les infeccions anteriors. Els nadons prematurs corren un major risc d'infectar-se de forma intrauterina.
Si un nen es contagia en l’etapa de l’organogènesi durant els primers 2-3 mesos d’embaràs, l’embaràs acaba normalment amb avortament espontani, ja que moltes de les malformacions són incompatibles amb la vida i el desenvolupament posterior. Si la infecció es produeix abans de la 12a setmana, sovint condueix al naixement d'un nadó mort o d'un nadó amb defectes greus. Si la infecció ocorre a la meitat del període gestacional o en el tercer trimestre final, normalment la lesió es limita a un sol òrgan o la infecció es generalitza.
Si una dona embarassada té una malaltia viral o una malaltia causada per bacteris patògens, això no vol dir que el bebè també estigui greument malalt i, per contra, una malaltia lleu de la mare no garanteix que el seu nadó tingui una infecció intrauterina. La gravetat de la fuga no pot coincidir.
Símptomes i signes
Pel que fa a la possible presència d’infecció intrauterina en les molles, els treballadors mèdics ja poden endevinar durant el procés de naixement. Les aigües amniòtiques opaques i tèrboles amb impureses mecòniques els induiran a tal idea. Normalment, els excrements originals de color verd fosc surten dels intestins del fetus després del naixement, però quan estan infectats, la defecació passa sovint involuntàriament a l'úter, per la qual cosa les aigües tenen un color fosc i una olor pútrida molt pronunciada.
El fet que els riscos d'infecció siguin elevats són indicats pels obstetras i les característiques del "lloc dels nens". Durant la infecció intrauterina, la placenta té signes de pletora, hi ha microtromes, àrees de naturalesa necrótica.
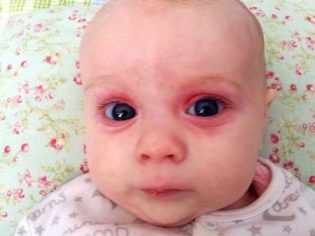
Molts nadons amb infecció intrauterina neixen amb asfíxia, tenen menys pes del necessari, hi ha signes d’un físic hipotròfic. Tenen un fetge lleugerament ampliat, es poden observar algunes anomalies en el desenvolupament, de vegades s'observen microcefàlia o hidrocefàlia en néixer.
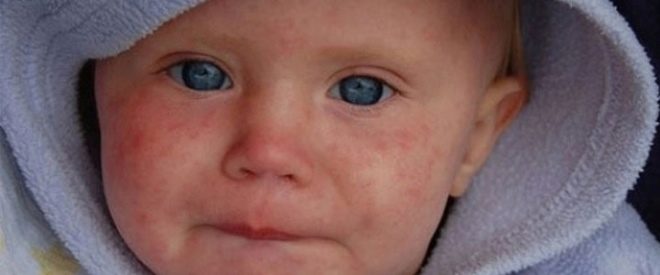
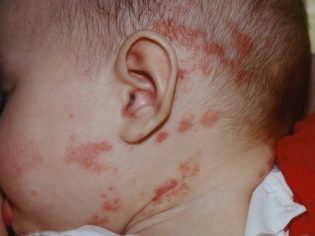
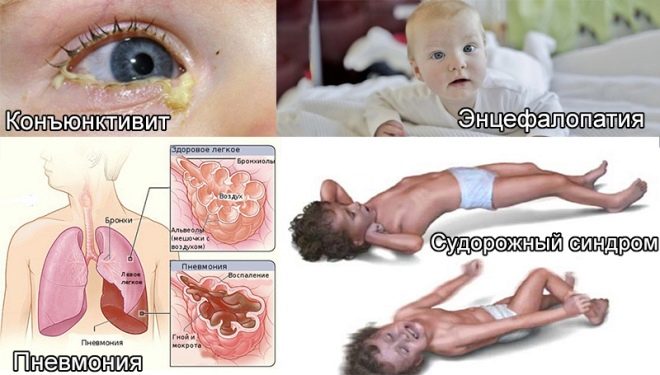
Des de les primeres hores de vida, aquests nadons tenen icterícia, pot haver-hi pústules a la pell, diverses erupcions en forma de roséol o vesícules, febre i febre, convulsions, problemes respiratoris. Des dels primers dies es pot desenvolupar pneumònia, omfalitis, inflamació del múscul del cor, reducció de la quantitat d’hemoglobina a la sang del nen, sovint els ulls afectats per conjuntivitis o queratoconjuntivitis, poden presentar hemorràgies múltiples a la pell: síndrome hemorràgic. L’examen a la maternitat pot mostrar glaucoma congènit, cataractes, defectes cardíacs i vasculars, problemes amb el cervell.
Els nadons amb infeccions intrauterines regularment burp, això és abundant, els seus músculs es debiliten, hi ha signes de depressió del sistema nerviós central, la pell té un to grisenc. Són signes comuns per a tots els nens amb infeccions intrauterines. Però cada infecció específica pot tenir les seves pròpies manifestacions clíniques distintives.
Toxoplasmosi - forma congènita
Si un nen a l'úter es veu afectat per un paràsit unicel·lular - Toxoplasma, això comporta greus conseqüències, que es manifesten en un retard significatiu en el desenvolupament, malformacions del cervell, òrgans de la vista, ossos del cor i de l'esquelet.
Després de néixer un bebè amb toxoplasmosi congènita, té febre, icterícia severa, edema, envermelliment de la pell per exantema, erupció hemorràgica, femtes soltes, rampes i inflamació del múscul del cor, ronyons i pulmons. Molt depèn del temps d'infecció. Si ha passat recentment i la malaltia del nen té un curs subagut, normalment es manifesta per meningitis o encefalitis.
Si el nadó s'ha infectat durant un temps relativament llarg i la malaltia ha esdevingut crònica, llavors s'observa la hidrocefalia, que disminueix el volum del cervell. Sovint els nens neixen amb un estereotip o una atrofia parcial del nervi òptic.
Les conseqüències de la toxoplasmosi congènita poden ser l’oligofrenia, el desenvolupament de l’epilèpsia i la ceguesa.
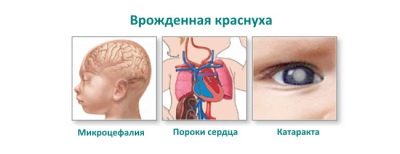
Rubèola
Un nen pot néixer amb aquesta malaltia infecciosa quan la seva mare va caure malalt de rubèola durant el període de gestació. Cal saber que els riscos que el nen també es contagia depenen directament del període específic:
- en termes inicials - el risc s'estima en un 85% o més;
- segon trimestre - la probabilitat és aproximadament del 20%;
- en el tercer - al voltant del 10%.
En qualsevol moment de la maternitat, la rubèola pot provocar l'avortament a causa de la mort del nadó.
Els nadons que tinguin la sort de sobreviure a l'úter amb rubeolies congènites neixen amb una massa corporal baixa, el part sol tenir l'estat de prematura. En les primeres hores tenen una erupció hemorràgica profusa al cos, icterícia associada a la ruptura dels glòbuls vermells, que dura molt de temps. Com a regla general, les co-infeccions s'anomenen tríades, ja que normalment es presenten fins a cert punt.
Aquests poden ser:
- anomalies dels òrgans de la visió: cataracta, glaucoma o microoftalmia;
- danys al cor: diversos defectes, per exemple, el conducte arterial obert o l'estenosi de l'artèria pulmonar;
- anomalies auditives: anomalies congènites dels nervis auditius i de les cèl·lules cèl·lules, pèrdua de l'audició congènita o sordesa.
Si una dona ja té contractats la rubèola durant llargs períodes de temps, pot haver-hi malalties cardíaques congènites i els símptomes només es limitaran a danyar els òrgans de la vista i de l’oïda.
Aquests signes són bàsics. Es troben a la gran majoria de nounats amb forma congelada de rubèola. Però hi ha altres símptomes que es poden observar: per exemple, una disminució del volum del cervell, edema cerebral, paladar fes, malformacions dels ossos esquelètics, desenvolupament anormal dels òrgans urinaris i del sistema reproductiu.
Un nen amb una malaltia congènita es desenvolupa amb un retard significatiu respecte dels seus companys, mentre que es queda enrere tant física com mentalment.
Infecció per CMV (citomegàlia)
La malaltia d'un nen a l'úter amb citomegalovirus després del naixement es manifesta mitjançant una lesió d'una sola anormalitat extensa de molts òrgans. Provoca que aquest virus disminueixi de forma patològica en efectes d'immunitat, purulents i sèptics.
El citomegalovirus és sovint la principal causa d’una disminució del volum del cervell d’un nen, el desenvolupament de la retinopatia i la cataracta. La infecció en el primer trimestre sol provocar que els nens tinguin defectes cardíacs i el sistema vascular. Després del part, generalment es desenvolupen pneumònies bilaterals i dany renal. Pateu aquest virus i aquests nervis: visuals i auditius. Per tant, no es descarta l’aparició de ceguesa, sordesa.
Infecció congènita de l'herpes
Els virus de l’herpes poden afectar el cos del nen de diferents maneres: es desenvolupa una infecció generalitzada en aproximadament la meitat dels casos; el sistema nerviós pateix en cada cinquè cas,la pell i les mucoses es veuen afectades en un 20% dels casos.
Un nen nascut al món amb una forma generalitzada d'infecció per herpes, solen experimentar problemes significatius amb respiració espontània - S’està desenvolupant l’anomenada síndrome de socors. La seva condició és complicada per la pneumònia, el fetge ampliat i la trombocitopènia. Quan les terminacions nervioses es veuen afectades, en general es produeixen encefalitis i meningoencefalitis. Quan la forma de la pell del nen neix amb una erupció profusa del tipus de vesícules, amb una erupció afectada no només són la pell, sinó també les mucoses i els òrgans interns. Si s'afegeix una infecció bacteriana a aquesta forma, generalment es desenvolupa la sèpsia.
Els virus de l’herpes poden provocar una disminució del volum del cervell, la ceguesa, la hipoplasia de les extremitats i el retard mental i psicomotor.
Chlamydia - forma congènita
Les mares infectades per clamídia transmeten als seus fills en un 45-50% dels casos. Cada cinquè fill nascut amb clamídia desenvolupa pneumònia, gairebé tots tenen danys oculars per clamídia. Els infants estan infectats principalment durant el pas pel canal de part en el moment del seu naixement. I els primers símptomes de la infecció apareixen tan aviat com 1-2 setmanes després del part.
Cada quart fill, metges que coneixen nasofaringitis, cada tercera - conjuntivitis, que no és susceptible al tractament amb antibiòtics, un petit efecte només dóna tetraciclina. En el 15% dels casos, la pneumònia es desenvolupa amb una forta tos. Menys freqüentment, la malaltia es manifesta per gastroenteritis. El 15% dels casos també afecten els òrgans urogenitals del nen: les nenes tenen vulvitis i uretritis en els nens de tots dos sexes.
Mycoplasmosis
El nen s'infecta amb micoplasma durant el part. Si es detecta micoplasma en una dona embarassada, el tractament s'ha de dur a terme després de 16 setmanes, la qual cosa contribueix a reduir la incidència d'infecció en nens.
La micoplasmosi en els nadons es fa sentir pneumònia, que es desenvolupa molt lentament. El nen és pàl·lid, apareix la falta d'alè i augmenta gradualment. Al voltant del 15% dels nens durant els primers mesos de vida per causa d’aquesta pneumònia moren.
Candidiasi - forma congènita
El reconeixement de la candidiasi congènita és el més difícil, ja que sovint es fa amagat i el diagnòstic es pot fer tard. Sovint, es troben les lesions fúngiques en bebès que tenen pressa per néixer prematurament, així com en nadons les mares que pateixen de diabetis durant el període de gestació., en presència de candidiasi en les anàlisis de la futura mare.
Els fongs poden conduir a una àmplia varietat de lesions: lesions de la pell, mucoses i una infecció candidada generalitzada. La infecció per Candida pot ser visceral, amb infeccions per fongs del múscul del cor, el fetge i els ronyons. La malaltia pot fluir fàcilment i dur.
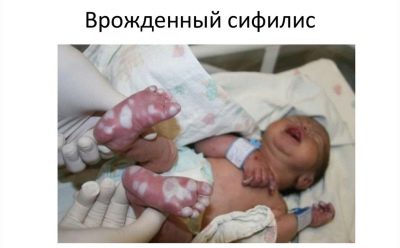
Sífilis congènita
La causa de la malaltia en un nounat és una malaltia similar a la mare mentre espera el nadó. És per això que totes les dones embarassades es duen a terme en tres voltes d’examen durant el transport del bebè.
Els signes de sífilis congènita al nen poden no aparèixer immediatament, però durant els dos primers anys de vida. Normalment, la malaltia es fa sentir rinitis sifilítica, penhigus, osteoporosi i ampliació del fetge.
Si durant l'embaràs la futura mare ha estat diagnosticada de sífilis, es pren el bebè per a l'anàlisi de la sang del cordó umbilical immediatament després del naixement. La sífilis congènita pot ser indicada per una placenta que es pot ampliar i modificar patològicament en la seva estructura.
Diagnòstic
Atesa la gravetat de les possibles conseqüències d’aquestes infeccions per al nadó, els treballadors de la salut estan involucrats en la identificació de malalties infeccioses tan aviat com la dona “en situació” arribi a l’hospital per estar registrat. Proves complexes de TORCH, taques de la vagina a la microflora, bakposev realitzat diverses vegades durant el període d'espera del nen, començant pel primer trimestre.
El metge pot sospitar una infecció intrauterina en un nen en qualsevol moment. En aquest cas, es donarà una referència a la dona al procediment diagnòstic invasiu. La sang del cordó d'un fetus o una mostra de líquid amniòtic després d'un estudi in vitro (in vitro - "in vitro") podrà donar una resposta exacta a la pregunta de si el bebè té una infecció o no.
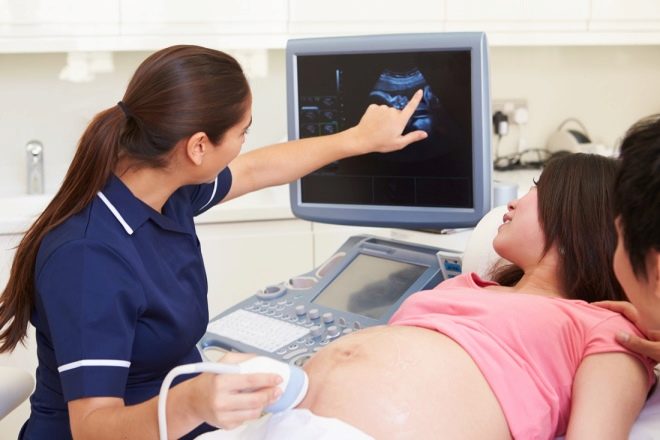
Hi ha marcadors visibles a l’ecografia. Molt sovint, la infecció intrauterina de les molles s'acompanya d’un canvi en la quantitat de líquid amniótico a un costat major o menor, per tant la qüestió d’una possible infecció s’obté necessàriament en el cas de les aigües baixes o amb aigua alta. A les aigües de l’ecografia sovint es troba la denominada suspensió.
La maduració prematura de la placenta, així com l’edema del propi fetus, que es manifesten a partir dels resultats de la mesura de la fetometria, indica una infecció en un nen.
Un metge experimentat en diagnòstics ecogràfics definitivament prestarà atenció a les anomalies del desenvolupament d'alguns dels òrgans interns del nadó, a la disminució del flux sanguini del cordó umbilical, placenta. Al CTG després de les 29-30 setmanes de gestació, les possibles malalties infeccioses del fetus poden indicar un canvi i desviació de les normes PSP.
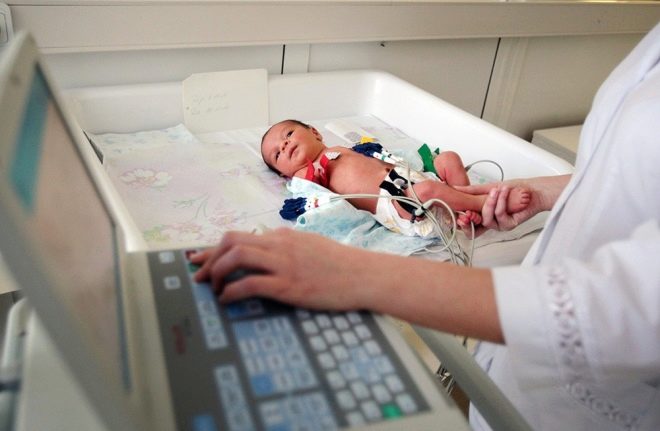
Després de néixer el nadó, hi haurà moltes més oportunitats de diagnòstic a disposició dels treballadors mèdics: aquesta és tota la gamma de proves de laboratori, tant bacteriològiques com virològiques. Un mètode molt informatiu és la histologia dels teixits placentaris.
Durant el primer dia d’un nounat amb sospita d’infecció intrauterina, un neuròleg, cardiòleg, oftalmòleg, ha de ser examinat per una funció auditiva el tercer dia juntament amb la resta del nounat.
Tractament
Tots els bebès nascuts amb infeccions intrauterines immediatament comencen a rebre tractament. Si es registra una lesió viral, es prescriu el tractament amb interferons, immunoglobulines, se li donarà immunomoduladors al nen. Els virus herpètics requereixen l'ús d'un medicament especial que es va desenvolupar contra ells "Acyclovir". Si la infecció en un nen té un caràcter bacterià, es prescriu el tractament amb antibiòtics.
Totes aquestes mesures estan dissenyades per eliminar i neutralitzar el cos, que és responsable de la infecció i de tots els processos patològics. A més del principal fàrmac, el tractament prescrit i sintomàtic. I depèn de quins símptomes específics del nen acompanyen la infecció.
Cal entendre que algunes conseqüències requereixen una intervenció quirúrgica, per exemple, defectes cardíacs congènits. I per als nens amb sordesa, s'indiquen la implantació coclear i altres mètodes per corregir la deficiència auditiva.
Cap metge podrà respondre amb confiança a la pregunta, quines són les prediccions per a un nen que va néixer amb una infecció intrauterina.- tot depèn de la naturalesa de la malaltia, del grau de dany d'un organisme petit, de la seva pròpia immunitat i, fins i tot, del desig del nen de sobreviure. Però les estadístiques mostren que, en un 80% dels casos amb infecció congènita generalitzada, la mort del nadó es produeix independentment de la capacitat tècnica de la maternitat i del departament de nens.
La medicina pot fer front fàcilment a les lesions dels òrgans individuals, però no existeix pràcticament una correcció substancial de les lesions del SNC. I llavors les prediccions dependran de la pertorbació del funcionament del cervell, del dany de les estructures cerebrals.
Prevenció
Es considera que la principal manera d’evitar la infecció intrauterina del fetus és un examen detallat d’una dona abans de l’embaràs. Cal determinar amb el temps, per identificar totes les infeccions possibles en una dona i la seva parella sexual, moltes malalties es poden tractar fàcilment i amb rapidesa, el més important és que això es faci abans que apareguin dues ratlles a la prova, indicant que un nou període comença en la vida d’una parella. nadó
Una dona que planeja un embaràs, a més de tenir un fill sota el seu cor, hauria d’excloure la comunicació i el contacte amb pacients infecciosos. La majoria de les infeccions al cos han recuperat la forma d’anticossos que protegeixen contra la reinfecció, com passa amb la rubèola i la varicel·la. I si una dona que planeja convertir-se en mare, abans que aquestes malalties no fessin mal, s'ha de fer 3-4 mesos abans de l’embaràs vacunes adequades. Això ajudarà a evitar les infeccions esperant el nadó.
Després de patir una malaltia infecciosa durant el primer trimestre, el metge pot oferir un avortament per raons mèdiques. Aquest és també un dels mètodes per a la prevenció de malalties infeccioses intrauterines en nens.
Si es fa evident que s'ha produït la infecció del nen, que es confirma mitjançant proves i diagnòstics invasius, llavors la dona i la seva família han de decidir si acaben l'embaràs. Tothom té dret a acceptar i rebutjar.
Per obtenir informació sobre quines infeccions intrauterines són perilloses per a les dones i per al futur nadó, vegeu el següent vídeo.