Taula de probabilitat de conflicte Rh durant l'embaràs, les conseqüències i la prevenció
El període de maternitat és un dels més bonics de la vida d'una dona. Totes les futures mares volen estar tranquil·les per a la salut del nadó, per gaudir del període d'espera d'addició. Però, segons les estadístiques, cada desena dama té sang negativa, i aquest fet preocupa tant a la dona embarassada com als metges que la observen.
Quina és la possibilitat que la mare i el nadó rhesus, i quin sigui el perill, direm en aquest article.
Què és?
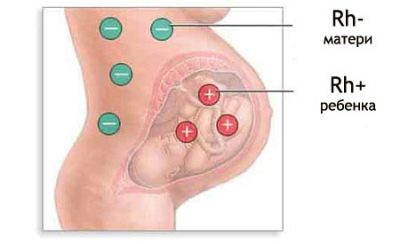
Quan una dona i el seu futur karapuz tenen un recompte de sang diferent, pot començar una incompatibilitat immunològica, que es diu el conflicte de Rh. Els representants de la humanitat, que tenen un factor Rh amb un +, tenen una proteïna D específica, que conté glòbuls vermells. Una persona amb Rh no té cap valor negatiu per a aquesta proteïna.
Els científics encara no saben amb certesa per què algunes persones tenen una proteïna específica de macaco rhesus, mentre que d'altres no. Però el fet és que al voltant del 15% de la població mundial no té res a veure amb els macacs, el seu factor Rh és negatiu.
Hi ha un intercanvi constant entre la dona embarassada i el nen a través del flux sanguini uteroplacental. Si la mare té un factor Rh negatiu i el bebè ho té positiu, la proteïna D, que entra al cos, és per a la dona res més que una proteïna extraterrestre.
La immunitat de la mare comença molt ràpidament a respondre als convidats no convidats, i quan la concentració de proteïnes aconsegueix valors elevats, comença el conflicte Rh. Aquesta és una guerra despietada que la defensa immune d'una dona embarassada declara al nen com a font d’antigen de proteïnes estrangeres.
Les cèl·lules immunes comencen a destruir els glòbuls vermells de la criatura amb l'ajut d'anticossos especials que produeix.
El fetus pateix, la dona experimenta una sensibilització, les conseqüències poden ser molt tristes, fins i tot a la mort del nadó a l'úter, la mort del nadó després del naixement o el naixement d'un nen amb discapacitat.
El conflicte rhesus pot ocórrer en una dona embarassada amb Rh (-), si la molla va heretar les característiques de la sang del pare, és a dir, Rh (+).
Molt menys sovint, la incompatibilitat es forma segons un indicador com el tipus de sang, si els grups d’home i dona són diferents. És a dir, una dona embarassada que té el seu propi factor Rh té valors positius no té res de què preocupar-se.
No hi ha cap motiu per preocupar-se i les famílies amb el mateix Rh negatiu, però aquesta coincidència no és freqüent, ja que entre el 15% de persones amb sang "negativa", la majoria aclaparadora del sexe just, homes amb tals característiques de la sang, són només el 3%.
Comença la pròpia formació de sang a tots els nens de l'úter al voltant de les 8 setmanes de gestació. I ja a partir d’aquest moment de les proves de sang materna es determina un petit nombre de glòbuls vermells fetals per laboratori. És a partir d'aquest període que apareix la possibilitat del conflicte rhesus.
Taules de probabilitat
Des del punt de vista de la genètica, la probabilitat d’herència de les principals característiques de la sang: el grup i el factor Rh del pare o de la mare es calcula igualment al 50%.
Hi ha taules que permeten avaluar els riscos de conflictes de Rh durant l'embaràs. I amb el temps, els riscos ponderats donen temps als metges per intentar minimitzar les conseqüències. Malauradament, la medicina no pot eliminar completament el conflicte.
Factor Rh
Factor rhesus del pare | Factor rhesus de mare | Factor rhesus del fetus | Hi haurà un conflicte |
Positiu (+) | Positiu (+) | Positiu (+) | No |
Positiu (+) | Negatiu (-) | Positiu o negatiu amb una probabilitat del 50% | Probabilitat de conflicte: 50% |
Negatiu (-) | Positiu (+) | Positiu o negatiu amb una probabilitat del 50% | No |
Negatiu (-) | Negatiu (-) | Negatiu (-) | No |
Per tipus de sang
El tipus de sang del pare | Tipus de sang de mare | Tipus de sang del nadó | Hi haurà un conflicte |
0 (primer) | 0 (primer) | 0 (primer) | No |
0 (primer) | A (segon) | 0 (primer) o A (segon) | No |
0 (primer) | B (tercer) | 0 (primer) o B (tercer) | No |
0 (primer) | AB (quart) | A (segona) o B (tercera) | No |
A (segon) | 0 (primer) | 0 (primer) o A (segon) | Probabilitat de conflicte: 50% |
A (segon) | A (segon) | A (segon) o 0 (primer) | No |
A (segon) | B (tercer) | Qualsevol (0, A, B, AB) | Probabilitat en conflicte: 25% |
A (segon) | AB (quart) | 0 (primer), A (segon) o AB (quart) | No |
B (tercer) | 0 (primer) | 0 (primer) o B (tercer) | Probabilitat de conflicte: 50% |
B (tercer) | A (segon) | Qualsevol (0, A, B, AB) | Probabilitat de conflicte: 50% |
B (tercer) | B (tercer) | 0 (primer) o B (tercer) | No |
B (tercer) | AB (quart) | 0 (primer), A (segon) o AB (quart) | No |
AB (quart) | 0 (primer) | A (segona) o B (tercera) | La probabilitat de conflicte és del 100%. |
AB (quart) | A (segon) | 0 (primer), A (segon) o AB (quart) | Probabilitat en conflicte: 66% |
AB (quart) | B (tercer) | 0 (primer), B (tercer) o AB (quart) | Probabilitat en conflicte: 66% |
AB (quart) | AB (quart) | A (segona), B (tercera) o AB (quarta) | No |
Causes del conflicte
La probabilitat de desenvolupar un conflicte rhesus depèn fortament de com i com va acabar el primer embaràs de la dona.
Fins i tot una mare "negativa" pot donar a llum de forma segura a un nadó positiu, ja que durant el primer embaràs la immunitat de la dona no té temps per desenvolupar una quantitat de morts d'anticossos contra la proteïna D. El principal és que abans de l'embaràs no es transfereix, sense tenir en compte el rhesus, com de vegades passa en una emergència. situacions d'estalvi de vida.
Si el primer embaràs va finalitzar en avortament involuntari o avortament, llavors la probabilitat de conflicte Rh durant el segon embaràs augmenta significativament, ja que la sang de la dona ja té anticossos a punt per a un atac en el primer període.
En dones que va patir una cesària durant el primer naixement, la probabilitat de conflicte durant el segon embaràs és un 50% superior comparat amb les dones que van donar a llum a un primogènit de forma natural.
Si el primer part era problemàtic, la placenta havia de separar-se manualment, hi havia sagnats, llavors la probabilitat de sensibilització i conflicte en l'embaràs posterior també augmenta.
Perill per a la futura mare amb un factor Rh negatiu en sang i malalties en el període de portar un nadó. Influenza, infeccions víriques respiratòries agudes, preeclàmpsia, diabetis a la història pot provocar una violació de l'estructura vílies coriòniques, i la immunitat de la mare començarà a produir anticossos nocius per al nadó.
Després del part, els anticossos que s'han desenvolupat en el procés de portar les molles no desapareixen enlloc. Representen un record a llarg termini de la immunitat. Després del segon embaràs i el part, el nombre d’anticossos es fa encara més gran, com després del tercer i posterior.
Perill
Els anticossos que produeixen la immunitat materna són de dimensions molt reduïdes, poden penetrar fàcilment a la placenta al torrent sanguini de les molles. Un cop a la sang del nadó, les cèl·lules protectores de la mare comencen a inhibir la funció de la formació de sang del fetus.
El nen pateix, pateix una manca d'oxigen, ja que els glòbuls vermells en descomposició són els portadors d'aquest gas vital.
A més de la hipòxia, es pot desenvolupar una malaltia hemolítica fetal.i més tard el nounat. S'acompanya d’anèmia severa. El fetus augmenta els òrgans interns: el fetge, la melsa, el cervell, el cor i els ronyons. El sistema nerviós central es veu afectat per la bilirrubina, que es forma durant la ruptura dels glòbuls vermells i és tòxic.
Si els metges no comencen a prendre mesures a temps, el nadó pot morir a l'uter, néixer mort, néixer amb danys greus al fetge, al sistema nerviós central i als ronyons. De vegades, aquestes lesions són incompatibles amb la vida, de vegades condueixen a una discapacitat profunda durant tota la vida.
Diagnòstic i símptomes
La mateixa dona no pot sentir els símptomes del conflicte en vies de desenvolupament de la seva immunitat amb la sang del fetus. No hi ha aquests símptomes, segons els quals la futura mare podria endevinar el procés destructiu que es produeix dins d’ella. No obstant això, els diagnòstics de laboratori en qualsevol moment poden detectar i fer el seguiment de la dinàmica del conflicte.
Per fer-ho, una dona embarassada amb sang negativa Rh, independentment del grup i del factor de sang Rh del pare, realitza una anàlisi de sang d'una vena del contingut d'anticossos que hi hagi. L’anàlisi es fa diverses vegades durant l’embaràs; el període de 20 a 31 setmanes de gestació es considera especialment perillós.
Sobre el grau de gravetat del conflicte, es va obtenir el títol d’anticossos com a resultat d’investigacions de laboratori. El metge també té en compte el grau de maduresa del fetus, ja que com més gran és el nadó a l'úter, més fàcilment serà resistir l'atac immune.
Així, un títol d'1: 4 o d'1: 8 durant un període de 12 setmanes d'embaràs és un indicador molt alarmanti un títol d'anticossos similar durant un període de 32 setmanes no causarà pànic al metge.
Quan es detecta un títol, l'anàlisi es fa amb més freqüència per observar la seva dinàmica. En conflictes greus, el títol creix ràpidament: 1: 8 es pot convertir en 1: 16 o 1: 32 en una o dues setmanes.
Una dona amb títols d’anticossos a la sang haurà de visitar la sala d’ecografia amb més freqüència. Mitjançant ultrasons, serà possible controlar el desenvolupament del nen, aquest mètode de recerca proporciona informació suficientment detallada sobre si el nen té malaltia hemolítica i, fins i tot, sobre la forma que té.
En una forma edemàtica de malaltia hemolítica del fetus, una ecografia mostrarà un augment de la grandària dels òrgans interns i del cervell, la placenta espessa, la quantitat de líquid amniòtic també augmenta i supera els valors normals.
Si el pes fetal estimat és 2 vegades la norma, aquest és un signe alarmant. - No s'exclou l’edema fetal, que pot ser fatal a la matriu materna.
La malaltia hemolítica del fetus, associada a l'anèmia, no es pot observar en ultrasons, però es pot diagnosticar de manera indirecta en CTG, ja que el nombre de moviments fetals i el seu caràcter indicaran la presència d'hipòxia.
Sobre les lesions del sistema nerviós central només es coneixeran després del naixement del nen, aquesta forma de malaltia hemolítica del fetus pot conduir a un retard en el desenvolupament del nadó, a la pèrdua de l'oïda.
Els metges de diagnòstic de la clínica prenatal es comprometen des del primer dia de la posada en marxa d’una dona amb un factor Rh negatiu. Tindran en compte quants embarassos van ser, com van acabar, si ja havien nascut nens amb malaltia hemolítica. Tot això permetrà al metge suggerir una possible probabilitat d'un conflicte i predir la seva gravetat.
Durant el primer embaràs, una dona donarà sang una vegada cada dos mesos, al segon i posterior, una vegada al mes. Després de 32 setmanes d’embaràs, l’anàlisi es farà cada 2 setmanes i, de la setmana 35, cada setmana.
Si hi ha un títol d'anticossos que pot ocórrer en qualsevol moment després de 8 setmanes, es poden prescriure mètodes d'investigació addicionals.
Amb un títol alt que amenaça la vida d'un nen, es pot prescriure un procediment de cordocentesi o amniocentesi. Procediments realitzats sota el control d’ultrasons.
Quan s'injecta l'amniocentesi amb una agulla especial, es pren una certa quantitat d'aigua amniòtica per a l'anàlisi.
Quan es produeix la cordocentesi, es pren la sang del cordó umbilical.
Aquestes anàlisis permeten jutjar quin grup sanguini i el factor Rh són heretats per un nadó, la duresa dels seus glòbuls vermells, el nivell de bilirrubina a la sang, l’hemoglobina i el 100% de probabilitat que determinin el sexe del nen.
Aquests procediments invasius són voluntaris, les dones no ho fan obligat. Malgrat el nivell de desenvolupament modern de les tecnologies mèdiques, la intervenció com la cordocentesi i l'amniocentesi encara pot causar avortament espontani o part prematur, així com la mort o la infecció d'un nen.
Un obstetra-ginecòleg, que condueix el seu embaràs, informarà a la dona de tots els riscos associats a la realització de procediments o al seu rebuig.
Possibles efectes i formes
El conflicte rhesus és perillós tant en el període de portar un nadó com després del seu naixement. La malaltia amb la qual neixen aquests nens es denomina malaltia hemolítica del nounat (HDN). A més, la seva severitat dependrà de la quantitat d’anticossos que les cèl·lules sanguínies del nadó atacen durant l’embaràs.
Aquesta malaltia es considera greu, sempre acompanyada d'una ruptura de cèl·lules sanguínies, que continua després del naixement, edema, icterícia de la pell, intoxicació greu amb bilirrubina.
Edematosa
El més greu és la forma edemàtica de HDN. Amb ella, un cacauet entra al món molt pàl·lid, com "inflat", edematós, amb múltiples edemes interns. Malauradament, aquestes molles, en la majoria dels casos, neixen ja mortes, malgrat tots els esforços de reanimadors i neonatòlegs, moren tan aviat com sigui possible de diverses hores a diversos dies.
Icteric
La forma ictera de la malaltia es considera més favorable. En un parell de dies després del seu naixement, aquests nadons "adquireixen" una tonalitat groguenca rica i aquesta ictericia no té res a veure amb la icterícia fisiològica comuna dels nounats.
El bebè té un fetge i una melsa lleugerament ampliats, les anàlisis de sang mostren la presència d’anèmia. El nivell de bilirrubina a la sang creix ràpidament. Si els metges no poden aturar aquest procés, la malaltia pot entrar en icterícia nuclear.
Nuclear
Un tipus de HDN nuclear es caracteritza per lesions del sistema nerviós central. El nadó pot començar rampes, pot moure els ulls de manera involuntària. Es redueix el to de tots els músculs, el nen és molt feble.
Quan la bilirrubina es diposita als ronyons, es produeix l’anomenat infart de bilirubina. Un fetge fortament ampliat normalment no pot realitzar les funcions que se li assignen per naturalesa.
Previsió
En les projeccions per a HDN, els metges sempre tenen molta cura, ja que és gairebé impossible predir com el dany al sistema nerviós i al cervell afectarà el desenvolupament de les molles en el futur.
Els nens reben infusions de desintoxicació en reanimació; sovint es necessita una substitució de la transfusió de sang o plasma donant.Si durant 5-7 dies el nen no mor a causa de la paràlisi del centre respiratori, les prediccions canvien a ser més positives, però són més aviat condicionals.
Després d'una malaltia hemolítica del nounat, els nens xuclen malament i lentament, disminueixen la gana, el son es pertorba i hi ha anomalies neurològiques.
Sovint (però no sempre) en aquests nens hi ha un retard significatiu en el desenvolupament mental i intel·lectual, sovint estan malaltes i es poden observar deficiències auditives i visuals. Els casos de malaltia hemolítica anèmica acaben amb més èxit, després que pugui augmentar el nivell d’hemoglobina a la sang de les molles, que es desenvolupa normalment.
El conflicte, que no s’ha desenvolupat a causa de la diferència de factors Rh, sinó a causa de la diferència en els grups sanguinis, es desenvolupa amb més facilitat i normalment no té efectes tan devastadors. Tanmateix, fins i tot amb aquesta incompatibilitat, hi ha un 2% de probabilitats que el nadó després del part hagi prou greus trastorns del sistema nerviós central.
Les conseqüències del conflicte per a la mare són mínimes. La presència d’anticossos que no pot sentir de cap manera, només poden sorgir dificultats durant l’embaràs següent.
Tractament
Si una dona embarassada té un títol d’anticossos positiu a la sang, aquest no és un motiu de pànic, sinó un motiu per iniciar la teràpia i ser tractat seriosament per la dona embarassada.
És impossible salvar una dona i el seu nadó d'un fenomen com l’incompatibilitat. Però la medicina pot minimitzar els riscos i els efectes dels anticossos materns sobre un nadó.
Tres vegades durant l'embaràs, fins i tot si no apareixen anticossos en el procés de gestació, es prescriu un curs de tractament de la dona. A les 10-12 setmanes, a les 22-23 setmanes ia les 32 setmanes, es recomana a la embarassada prendre vitamines, suplements de ferro, suplements de calci, ajudes metabòliques, oxigenoteràpia.
Si fins a 36 setmanes de termini gestacional, els subtítols no apareixen, o són baixos, i el desenvolupament del nen no causa cap preocupació al metge, llavors es permet que la dona doni a llum naturalment per ella mateixa.
Si els subtítols són alts, la condició del nen és greu, i el lliurament es pot fer amb antelació mitjançant una cesària. Els metges tracten de donar suport a la dona embarassada amb medicaments abans de la setmana 37 de l'embaràs, de manera que el nen tingui l'oportunitat de "madurar".
Malauradament, aquesta oportunitat no sempre està disponible. De vegades, cal prendre una decisió sobre una cesària anterior per salvar la vida del nen petit.
En alguns casos, quan el nadó encara no està preparat per entrar en aquest món, també és molt perillós que es quedi a l'úter de la mare, que realitzin transfusions de sang intrauterina al fetus. Totes aquestes accions es realitzen sota el control d’un ultrasò, cada moviment de l’hematòleg es calibra per no danyar el nadó.
En les primeres etapes, es poden aplicar altres mètodes de prevenció de complicacions. Per tant, hi ha un mètode per presentar una peça embarassada de la pell del seu marit. L'empelt de la pell se sol implantar a la superfície lateral del tòrax.
Mentre que la immunitat de la dona llança totes les forces per rebutjar el fragment de pell que és estrany a si mateix (i això és diverses setmanes), la càrrega immunològica sobre el nen és una mica reduïda. L’eficàcia d’aquest mètode no disminueix els debats científics, però el feedback de les dones que han passat per aquests procediments és bastant positiu.
A la segona meitat de l’embaràs, amb un conflicte establert, es pot donar sessió a la mare de la mare, això reduirà lleugerament la quantitat i la concentració d’anticossos del cos de la mare, respectivament, la càrrega negativa del nadó també disminuirà temporalment.
La plasmosi no ha d'espantar a una dona embarassada, no hi ha tantes contraindicacions per a ell. En primer lloc, és la SARS o altres infeccions en fase aguda i, en segon lloc, l’amenaça d’un avortament involuntari o de part prematura.
Les sessions tindran una durada aproximada de 20. Durant un procediment, es netejaran aproximadament 4 litres de plasma.Juntament amb la infusió de plasma donant, s'injecta preparats proteics que són necessaris tant per a la mare com per al nadó.
Als nadons amb malaltia hemolítica es van fer controls periòdics per part d’un neuròleg, cursos de massatge en els primers mesos després del naixement per millorar el to muscular, així com cursos de teràpia vitamínica.
Prevenció
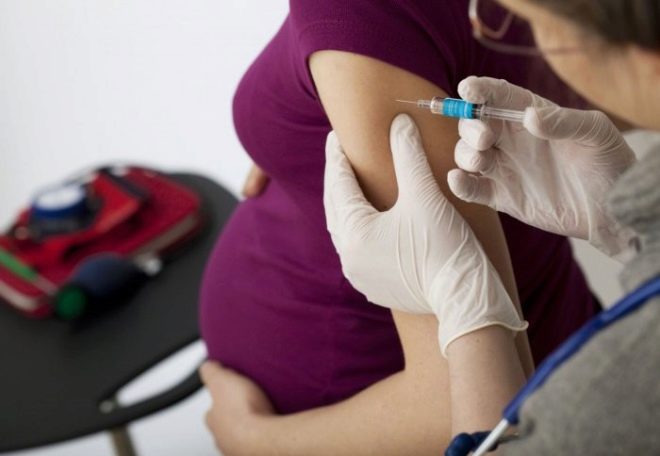
A les dones embarassades se'ls dóna una espècie de vacunació a les 28 i les 32 setmanes: introdueixen immunoglobulines anti-rhesus. S'ha d’administrar el mateix fàrmac a la dona que treballa després del part durant les 48-72 hores posteriors al naixement del nadó. Això redueix la probabilitat de conflicte en els embarassos posteriors fins al 10-20%.
Si una noia té un Rh negatiu, hauria de conèixer les conseqüències de l’avortament durant el primer embaràs. Per tant, el sexe just és desitjable manteniu el primer embaràs a qualsevol preu.
La transfusió de sang sense tenir en compte els accessoris Rh del donant i del destinatari no és acceptable, sobretot si el destinatari té el seu propi Rh amb signe "-". Si es produeix aquesta transfusió, cal administrar una immunoglobulina anti-rhesus a la dona el més aviat possible.
Una garantia completa que no hi haurà cap conflicte només pot ser donada per un home Rh-negatiu, a més, preferentment amb el mateix tipus de sang que el que hagi triat. Però si això no és possible, no haureu de posposar l’embaràs ni de rebutjar-lo només pel fet que un home i una dona tinguin sang diferent. En aquestes famílies, planificar un futur embaràs té un paper important.
Una dona que vulgui convertir-se en mare necessita una anàlisi de sang per detectar anticossos a la proteïna D, fins i tot abans de l'inici d'una "situació interessant". La medicina moderna no sap eliminar el conflicte, però sap minimitzar les seves conseqüències per al nen.
La introducció de la immunoglobulina anti-rhesus és important per a les dones en la sang de la qual no hi ha anticossos, no sensibilitzats. Han de fer aquesta injecció després d’un avortament, fins i tot després d’un petit sagnat durant l’embaràs, per exemple, amb un petit despreniment de la placenta, després de la cirurgia per a un embaràs ectòpic. Si ja hi ha anticossos, no hauríeu d’esperar cap efecte especial de la vacunació.
Preguntes comuns
Puc alletar?
Si una dona amb rhesus negatiu té un nadó amb un factor Rh positiu i no hi ha cap malaltia hemolítica, la lactància materna no està contraindicada.
No es recomana menjar la llet materna els nadons que han experimentat un atac immunològic i han nascut amb malalties hemolítiques del nounat, durant 2 setmanes després de la introducció de la mare de les immunoglobulines. En el futur, la decisió sobre la lactància materna és presa per neonatòlegs.
En la malaltia hemolítica severa, no es recomana la lactància materna. Per suprimir la lactància, les dones després del part són medicaments hormonals que prescriuen la producció de llet per evitar la mastopatia.
Es pot suportar un segon fill sense conflicte si hi va haver un conflicte durant el primer embaràs?
Podeu fer-ho. Sempre que el nen hereti un factor Rh negatiu. En aquest cas, no hi haurà cap conflicte, però els anticossos de la sang de la mare es poden detectar durant tot el període de gestació i en concentracions prou altes. No afectaran el nadó amb Rh (-), i no us haureu de preocupar per la seva presència.
Abans de tornar a quedar embarassada, la mare i el pare haurien de visitar la genètica, la qual cosa donarà respostes completes sobre la probabilitat que els seus futurs fills heretin una determinada característica de la sang.
Desconegut el factor de pare de Rh
Quan una futura mare estigui registrada a la clínica prenatal, immediatament després que es detecti la reacció negativa, el futur pare del nadó també serà convidat a la consulta per realitzar una anàlisi de sang. Només així es pot assegurar al metge que coneix les dades originals de la mare i el pare.
Si el rhesus del pare és desconegut i és impossible convidar-lo a donar sang per algun motiu, si l’embaràs prové d’un semen d’un donant de FIV, llavors es posarà a prova una dona per obtenir anticossos una mica més sovintque altres dones embarassades amb la mateixa sang. Això es fa per no perdre's el moment del començament del conflicte, si té lloc.
I l’oferta del metge per convidar el seu marit a donar sang per anticossos és una raó per canviar el metge a un especialista més competent. Els anticossos a la sang dels homes no succeeixen, ja que no queden embarassades i, de qualsevol manera, no es posen en contacte amb el fetus durant l'embaràs de la dona.
Hi ha un efecte de la fertilitat?
No hi ha cap connexió. La presència de rhesus negatius encara no significa que sigui difícil per a una dona quedar embarassada.
El nivell de fertilitat està influït per factors completament diferents: els mals hàbits, l'abús de cafeïna, el sobrepès i les malalties del sistema urogenital, van carregar la història, incloent un gran nombre d'avortaments en el passat.
L'avortament mèdic o al buit no és perillós per a l'avortament en el primer embaràs de la dona Rh-negativa?
Aquesta és una idea errònia comuna. I, per desgràcia, sovint aquesta declaració es pot escoltar fins i tot de professionals mèdics. La tècnica de l'avortament no importa. Sigui el que sigui, les cèl·lules vermelles de la sang del nen encara entren a la mare i provoquen la formació d'anticossos.
Si el primer embaràs va acabar en un avortament o avortament espontani, quins són els riscos de conflicte en el segon embaràs?
De fet, la magnitud d'aquests riscos és un concepte relativament rellevant. Ningú no pot dir amb precisió el percentatge de si existeix un conflicte o no. Tanmateix, els metges ho tenen algunes estadístiques que estimen (aproximadament) la probabilitat de sensibilització del cos femení després d'un primer embaràs sense èxit:
- avortament espontani a curt termini - + 3% a un possible conflicte futur;
- interrupció artificial de l'embaràs (avortament) - + 7% al possible futur conflicte;
- embaràs ectòpic i cirurgia per eliminar-lo - + 1%;
- lliurament a temps per un fetus viu: + 15-20%;
- Lliurament per cesària - + 35-50% a un possible conflicte durant el proper embaràs.
Per tant, si el primer embaràs d'una dona va acabar amb un avortament, el segon: un avortament involuntari, llavors, durant el transport del tercer, el risc s'estima en un 10-11%.
Si la mateixa dona decideix donar a llum a un altre bebè, sempre que el primer part sigui bo de forma natural, llavors la probabilitat del problema serà superior al 30%, i si el primer naixement va acabar amb una cesària, llavors més del 60%.
En conseqüència, qualsevol dona amb un factor Rh negatiu que hagi concebut per convertir-se en mare de nou pot pesar els riscos.
La presència d’anticossos sempre indica que un nen s’ha de néixer malalt?
No, no sempre és així. El nadó està protegit per filtres especials que es troben a la placenta, inhibeixen parcialment els anticossos materns agressius.
Una petita quantitat d’anticossos no causarà molt mal al nen. Però si la placenta està envellint prematurament, si la quantitat d’aigua és petita, si una dona s’ha enfermat amb una malaltia infecciosa (fins i tot un ARVI ordinari), si pren medicaments sense control del seu metge, llavors la probabilitat de reduir les funcions protectores dels filtres de placenta augmenta significativament i el risc de donar a llum un bebè malalt .
Cal tenir en compte que durant el primer embaràs, si apareixen, els anticossos tenen una estructura molecular bastant gran, pot ser difícil per a ells "penetrar" la protecció, però quan l’embaràs es repeteix, els anticossos són més petits, més mòbils, ràpids i "dolents", per la qual cosa l’atac immunològic es torna més probable.
Un conflicte durant l’embaràs, malgrat totes les prediccions i taules, té dos pares negatius?
Això no es pot excloure, tot i que totes les taules i ensenyaments genètics existents indiquen que la probabilitat tendeix a zero.
Un dels tres pares-mare pot ser una quimera.El quimerisme en humans es manifesta de vegades en el fet que una vegada que la sang transfusada d’un altre grup o rhesus s’arrel·la, i una persona és la portadora d’informació genètica sobre dos tipus de sang alhora. Aquest és un fenomen molt rar i inexplorat, tot i que els metges experimentats no es podran descomptar mai.
Tot el que es refereix a les qüestions de la genètica encara no està ben estudiat i tota la "sorpresa" es pot obtenir per naturalesa.
Hi ha diversos casos a la història quan una mare amb Rh (-) i un pare amb rhesus similar van tenir un nadó amb sang i malaltia hemolítica positiva. La situació requereix un estudi acurat.
Llegiu més informació sobre la probabilitat de que hi hagi conflictes de Rh durant l’embaràs. Vegeu el següent vídeo.