El primer cribratge durant l'embaràs: el temps i les normes
El primer estudi de selecció durant l’embaràs és una etapa crucial i molt important. Està esperat ansiosament per totes les futures mares, perquè aquest examen hauria de respondre a la pregunta principal: tot està en ordre amb el nen? Quan i com es realitza el diagnòstic, així com quins resultats es poden considerar normals, es tractarà en aquest article.
Què és?
El cribratge prenatal de vegades fa espantar a les dones embarassades que alguns fins i tot es neguen a sotmetre's a aquestes proves. Això es facilita per nombrosos fòrums per a dones en una "posició interessant", en què es descriuen detalladament tots els "horrors" de la projecció i l'experiència de les mares.
De fet, no hi ha res de dolent en aquesta enquesta. El cribratge és un estudi integral destinat a identificar els riscos potencials d'una dona produir un nadó amb trastorns genètics.
El complex consisteix en una ecografia i estudis de laboratori sobre la sang venosa d'una dona embarassada.
Traduït de l'anglès, "screening" és "selection", "screening out", "sorting". Aquest terme s'utilitza en economia, sociologia i altres camps, la medicina no és una excepció. Les dones embarassades són una categoria especial de pacients que necessiten un enfocament especial i un examen mèdic més exhaustiu. És important entendre que la projecció pròpia no revela cap malaltia i que no es pot fer cap diagnòstic ni a la mare ni al fetus.
Aquest examen exhaustiu només revela entre la massa total de futures mares de dones que tenen riscos de produir un nadó amb defectes de desenvolupament greus i anomalies genètiques superiors a la resta. Encara no existeixen frases amb un alt risc de donar a llum a un nadó amb patologies i, en la majoria dels casos, el nadó està bé, però aquestes dones haurien de ser examinades amb més cura.
En total, durant el període de maternitat, una dona tindrà tres tipus de detecció: en un trimestre, en dos i tres trimestres. La primera projecció durant l’embaràs es considera la més important i informativa.
No fa gaire, fa unes dues dècades, era bastant difícil per als obstetras fins i tot determinar el sexe del feto, i les patologies del desenvolupament del nadó de vegades van romandre un secret darrere de set segells fins al naixement. Des del 2000, s'ha realitzat un examen de cribratge universal de dones embarassades al nostre país i això ha reduït el nombre de nadons nascuts amb malalties tan greus com la síndrome de Down, la síndrome de Turner.
El diagnòstic és totalment gratuït per al pacientTotes les dones que s'han registrat per a l’embaràs reben una referència a la mateixa. Els resultats no són una guia per a l’acció immediata. Si posteriorment es confirma que el nen està molt malalt, se li donarà la direcció de posar fi a l'embaràs segons indicacions mèdiques.
Aprofiteu aquesta oportunitat o estalvieu i produïu un nadó "especial". Només la mateixa dona decidirà, ningú no la forçarà a prendre cap decisió.
Objectius
L'objectiu principal del cribratge prenatal és identificar dones embarassades en risc. La naturalesa, per descomptat, encara és més sàvia i més sofisticada que l'home i tots els seus èxits, i per tant no un, ni tan sols el metge més experimentat, ni un diagnòstic modern pot predir totes les possibles malformacions d'un nadó. Per tant, la llista de problemes "calculats" durant el primer procés de selecció només es limita a algunes malalties i condicions greus. La primera projecció, en particular, revela la probabilitat d’aquestes patologies.
Síndrome de Edwards
És una de les malformacions congènites més greus. El motiu de la seva ocurrència resideix en trisomia 18 cromosomes. La probabilitat del seu desenvolupament té una clara connexió amb l'edat de la dona embarassada: en les dones majors de 40 anys el risc de tenir un fill amb aquest diagnòstic és més gran. En general, la malaltia no es considera generalitzada, el risc de les mares relacionades amb l'edat és del 0,7%.
Això no vol dir que la síndrome de Edwards només pugui ser amenaçada pels bebès de dones embarassades amb requisits previs per la seva edat, i les noies molt joves poden tenir un cromosoma excessiu en la parella 18, especialment si tenen diabetis.
Els nadons tenen un baix pes al naixement, deformació dels ossos facials i cranials, tenen obertures orals anormalment petites, orelles fortament alterades i els passatges auditius poden estar totalment absents. En el 60% dels casos hi ha un defecte cardíac. Gairebé tots els nens amb síndrome de Edwards tenen un peu severament corb, s’observen convulsions i hi ha anomalies en el desenvolupament del cerebel. Aquests nens estan retardats mentalment, la patologia es classifica segons el tipus d’oligofrenia.
La immensa majoria dels nadons amb aquesta síndrome moren durant els tres primers mesos des del moment del naixement. Fins a l'any només es pot viure un 3-5% dels nens. La patologia és incurable, la correcció no està subjecta.
Síndrome de Turner
El nom complet de la malaltia és la síndrome de Shereshevsky-Turner. Es produeix una anomalia cromosòmica al cromosoma X. Aquests nadons neixen curts, amb infantilisme sexual, així com algunes mutacions físiques. L’embaràs amb aquest nadó es produeix gairebé sempre en segon pla. toxicosis severa i amenaça constant d’interrupcióel part és sovint prematur.
La malaltia s'acompanya no sols de l'absència o el subdesenvolupament de les glàndules genitals, sinó també per múltiples defectes òssies: poden faltar les falanges dels dits, les corbes de les articulacions del colze, els metatarsis són més curts, hi ha problemes amb la columna vertebral. Igual que la majoria de les malalties cromosòmiques, aquesta síndrome té defectes cardíacs i vaixells grans. El retard mental es desenvolupa en el tipus d'infantilisme, es conserva la intel·ligència de la majoria dels nens.
Síndrome de Cornelia de Lange
És una malaltia hereditària en la qual mutacions genètiques Nipbl. Per això, el nen té ossos deformats del crani i de la cara, no hi ha prou dits a les nanses, hi ha retard mental sever. A la síndrome, sovint hi ha problemes amb funcions visuals i auditives, les alteracions greus afecten els ronyons, el sistema cardiovascular, el fetge i el sistema reproductiu.
Els nens tenen tendència a convulsions convulsives, els nens no poden controlar els seus propis moviments i sovint causen ferides a si mateixos. Per tipus de trastorn mental es troben els imbècils amb deficiències fins i tot de l’activitat mental més simple.
Només en el 20% d’aquests nadons la malaltia es produeix sense manifestacions psicomotrius greus, però fins i tot aquests nens es caracteritzen per patologies del desenvolupament d’ossos i òrgans interns.
Síndrome de Down
Aquesta és la patologia cromosòmica més comuna, en la qual hi ha cromosoma extra en 21 parells. En altres paraules, el cariotip del nadó té 47 cromosomes, mentre que en un nen saludable hi haurà exactament 46. Aquests nens tenen una cara modificada de forma peculiar: és més plana, el coll és curt i la part posterior del cap està aplanada.Quatre de cada deu nadons nascuts amb aquesta síndrome tenen defectes cardíacs i vasculars, i tres nadons tenen estrabisme congènit.
No hi ha cap raó, la genètica creu que la probabilitat de produir un nadó amb síndrome de Down és més gran en les dones amb una edat creixent. Per exemple, una jove embarassada a l'edat de 24 anys té un risc base d'1: 1500, si la mare embarassada ja té 28-29 anys, el risc augmenta a 1: 1000. el més alt és 1: 19.
Això significa que un dels 19 nens nascuts de dames després de 45 anys neix amb un diagnòstic decebedor.
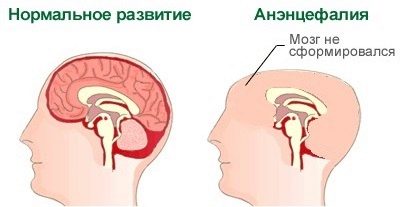
Defectes del tub neural (anencefàlia)
Aquest defecte pot "acumular-se" a causa dels efectes nocius o tòxics sobre l’organisme matern al començament del període en què neix el nadó. La ciència coneix aquests termes amb seguretat: aquest és el període comprès entre la tercera i la quarta setmana d’embaràs.
Apareixen defectes subdesenvolupament dels hemisferis del cervell o de la seva absència total, de vegades desapareguts i ossos del crani. Per tant, el nadó simplement no té cap. Aquest defecte és 100% letal. La majoria dels nadons moren a l'úter, alguns aconsegueixen viure per donar a llum, però no estan destinats a una vida llarga i feliç.
La mort es produeix a les primeres hores després del naixement, amb menys freqüència que un nen pugui "aguantar" durant diversos dies.
Síndrome de Smith-Lemli-Opitz
L’estat de deficiència congènita d’un enzim en particular és la 7-deshidrocolesterol reductasa, que és responsable de la producció de colesterol. Com a resultat manca de colesterol tots els òrgans i sistemes comencen a patir a nivell cel·lular, ja que la substància és extremadament necessària per a la cèl·lula viva. La gravetat de la malaltia en un nen està determinada per la naturalesa de la deficiència.
Amb una lleugera desviació, el nen presenta problemes mentals moderats i, amb una greu escassetat de malaltia, la malaltia va acompanyada de greus defectes tant a nivell físic com mental.
La peculiaritat d’aquests nounats: disminució del cervell molts pateixen d’autisme, els seus ossos i tendons es deformen, hi ha defectes en els òrgans interns i la visió i l’oïda es poden deteriorar. Una deficiència en el gen DHCR7 provoca una deficiència d’un enzim important.
La malaltia en si és rara, però la síndrome es va incloure en el cribratge per motius: cada adult de 30 anys és portador del gen de DHCR7 mutat. I l’única pregunta és si la mare o el pare donaran aquest gen al seu fill o no.
Triplod no molar
Un trastorn genètic brut associat amb un canvi en el nombre de cromosomes en qualsevol parella, es produeix espontàniament "segons la voluntat de la mare naturalesa". Ni la mare ni el pare són els culpables del fet que en lloc de 23 parells, el nen posa 46 o 69. No hi ha manera de viure amb aquest cariotip, de manera que la major part del fetus mor fins i tot a l'úter, però les variacions són possibles: una miga neix, però mor després d’unes hores, que naix i mori en uns dies.
La patologia pot ocórrer fins i tot quan els dos pares estan completament sans i no són portadors de malalties hereditàries.
Un intent posterior de concebre un nen en aquest parell pot tenir força èxit, la probabilitat de recurrència de triplodia no molar és extremadament baixa.
Síndrome de Patau
El desenvolupament d'aquesta malaltia provoca un cromosoma addicional en el parell 13, per la qual cosa també es diu trisomia 13 cromosomes. Els metges veuen una clara relació entre l’aparició d’una anormalitat cromosòmica i l’edat de la mare. Els riscos augmenten amb l’augment de l’edat de les embarassades.
La síndrome es produeix amb defectes greus del desenvolupament: el nen té ossos facials distorsionats, el cervell té una mida molt petita. Pot ser òrgans de visió, audiència subdesenvolupats o fins i tot subdesenvolupats. Sovint hi ha l'anomenada ciclopia, quan el nen només té un ull, situat al centre del front. Pot haver-hi múltiples esquerdes dels ossos facials.
La síndrome està acompanyada de malformacions dels òrgans interns, així com de trastorns no corregibles del sistema nerviós central. Molts nens moren en els primers mesos després del naixement, només uns pocs aconsegueixen viure fins als 5-7 anys i són profundament idiotes, aprenent o cuiden a si mateixos, i l'interès en aquest nadó queda completament exclòs.
Després de la introducció del cribratge obligatori, el nombre de nens que neixen amb aquestes malalties, va aconseguir reduir significativament. Així, fins a l'any 2000, un dels 700 bebès va néixer amb la síndrome de Down i, després que els metges aprenguessin a establir riscos, només un de cada 1200 nadons sofreix aquesta malaltia i la majoria dels pares van decidir així, perquè últimament. les actituds cap als nens “assolellats” de la societat han canviat i algunes mares mantenen conscientment un embaràs, fins i tot sabent que haurien de tenir un nadó tan especial.
El diagnòstic prenatal no revela patologies, però només alguns signes de possibles defectes, altres mètodes de diagnòstic poden establir la veritat, que es tractarà a continuació.
Grup de riscos
Una de les patologies anteriors pot ocórrer absolutament en qualsevol dona, però hi ha els anomenats grups de risc. Inclouen futures mares, la probabilitat que els problemes genètics del fetus siguin més elevats que la resta.
Així, entre ells hi ha:
- heterosexual tardà (si està embarassada més de 35 anys);
- les dones embarassades que prèviament han tingut avortaments involuntaris a causa d’anomalies cromosòmiques del fetus, així com de les dones que han donat a llum a nens amb malalties hereditàries;
- noies i dones amb un historial de més de dos avortaments involuntaris;
- les dones embarassades que, per ignorància o per altres motius al començament de l'embaràs, han continuat prenent medicaments prohibits de prendre durant el transport del nen;
- dones embarassades d'un parent sang proper;
- dones embarassades de semen de donant;
- les dones que no tenen informació sobre l'estat de salut del pare del nen i no tenen contacte amb ell;
- les dones que treballen en condicions perilloses, especialment si el seu treball està associat a l'exposició a la radiació, així com a les dones els homes treballen en aquestes condicions i estan exposats a la radiació;
- dones amb antecedents familiars de tenir parents amb malalties genètiques, així com de dones que tenen cònjuges amb aquests familiars.
Si una nena jove va concebre el nen desitjat d'un home perfectament sa, llavors els riscos d'anomalies són més baixos, però no es poden descartar. És per això que és important no negar-se a sotmetre's a aquest examen.
Tot i que la projecció és obligatòria per a tothom, tots els procediments només es realitzen amb el consentiment de la dona embarassada, si no n'hi ha, es veu obligada a examinar la futura mare, encara que estigui en risc, ningú ho farà.
Dates
El primer cribratge prenatal es realitza en períodes estrictament designats: de les 11 a les 13 setmanes d’embaràs. S'ha d'entendre que una dona pot rebre una referència per a proves i ultrasons tant a la onzena setmana (10 setmanes obstètriques completes) com a la catorzena setmana (en 13 setmanes completes). Posteriorment, no es realitza l'enquesta de selecció del primer trimestre, ja que el contingut d'informació d'alguns indicadors i indicadors és alt només en el període designat.
Les setmanes obstèriques no són les setmanes que han passat des de la concepció, ja que algunes dones embarassades pensen erròniament. Aquest és el temps transcorregut. des del primer dia de la darrera menstruació. Així, les setmanes obstètriques són un terme des de la concepció + aproximadament 2 setmanes. Això significa que en el moment de l’examen, el fetus serà d’uns 9-11 setmanes des de la seva concepció.
S'emet una referència per un metge que té una dona embarassada registrada. Si és una dona es va registrar després de 13 setmanes, no es duu a terme la primera selecció, i la responsabilitat de la possible patologia no detectada del nadó cau sobre les espatlles.
Preparació
El període en què es realitza el primer examen no és tan llarg i, per tant, no és fàcil per als metges examinar un petit nadó. Una varietat de coses poden afectar els resultats de l'enquesta: des de la temperatura de la mare fins als mals hàbits, com fumar o beure alcohol. Si una dona embarassada no dorm prou, està molt nerviosa, pateix toxicosis, això també pot afectar el resultat final, especialment els paràmetres de la prova de sang.
La preparació del primer estudi inclou una valoració del benestar general. Una dona ha d’informar al seu metge sobre com se sent, si el son és suficient, si hi ha signes de fatiga, malalties infeccioses o fred.
Perquè els resultats de l’ecografia siguin més precisos, i el metge hagi pogut examinar millor la molla, la dona hauria de poder buidar l'intestí i la bufeta diverses hores abans de visitar la sala d’ecografia. Eliminar els gasos intestinals hauria de prendre una dosi. "Simeticona" o "Espumizana». Si hi ha molta gasolina, l’intestí inflat pot esprémer els òrgans pèlvics, cosa que al seu torn fa difícil diagnosticar-los.
L’ecografia d’aquest període es realitza amb major freqüència de manera transvaginal i, per tant, no necessita omplir la bufeta per endavant.
La majoria es preparen per a les proves de sang, perquè Qualsevol factor pot influir en la investigació bioquímica. Alguns dies abans del cribratge, es recomana una dieta escassa per a la dona, que exclou completament els aliments grassos i fregits, les espècies i els aliments fumats, els aliments massa salats i en escabetx. Per reduir la flatulència als intestins, també cal abstenir-se d'un gran nombre de verdures crues, procedents de cols de qualsevol forma, de llegums i productes lactis grassos, de pastisseria i dolços.
No podeu menjar abans del procediment. L’últim menjar hauria de ser posterior a 6 hores abans de l’assaig.
Procediment
El cribratge del primer trimestre no és només el més informatiu de les tres proves prenatals, sinó també el més rigorós. Hauria de realitzar-se en una seqüència específica. És important que tant les proves de laboratori com els diagnòstics ecogràfics es realitzin el mateix dia amb una diferència de temps petita.
A l'hora indicada (generalment aquest matí, ja que haureu de venir amb l'estómac buit), la dona arriba a la consulta i primer es dirigeix a l'oficina del seu obstetra-ginecòleg. Allà està esperant per omplir un formulari de diagnòstic especial en el qual s'introdueixen les dades necessàries per a les projeccions genètiques. Com més dades s’indicaran en el formulari, més precisa serà la previsió.
La informació d'importància diagnòstica inclou l'edat d'una dona i la seva parella, el pes de la dona embarassada, l'alçada i la història obstétrica. Assegureu-vos d’incloure tots els embarassos que estaven abans de l’actual, així com els seus resultats. Si hi havia avortaments involuntaris, heu d’indicar el motiu pel qual es van produir, si es coneix de manera fiable i es confirma mitjançant resultats de biòpsia.
Si una dona ha tingut anteriorment fills amb síndromes cromosòmiques, malformacions congènites, també s'indica aquesta informació, així com la presència de familiars amb malalties hereditàries.
Si una dona embarassada fuma o usa alcohol o drogues, també cal tenir en compte aquest fet, ja que aquests hàbits dolents no poden sinó afectar la composició de la sang. Totes les malalties cròniques que la gestant té en el formulari de diagnòstic s'introdueixen al formulari de diagnòstic.
Després d'això, la dona embarassada s'envia a l'ecografia o a la sala de tractament. No hi ha recomanacions clares sobre el que hauria de seguir, i sovint les consultes femenines a Rússia comencen amb diagnòstics ecogràfics i després prenen immediatament sang d'una dona embarassada per fer anàlisi bioquímica. Els ultrasons poden realitzar-se no només transvaginalment, sinó també transabdominalment, amb un sensor a la part superior de l'abdomen, si la dona té una estructura fina i la vista a través de la paret abdominal anterior no és difícil.
El sensor vaginal es veu a través de la paret vaginal a l’interior; aquest mètode és el més preferible per al primer trimestre en general i per a les dones amb l’amenaça d’avortament espontani en particular, perquè permet, a més del nen, examinar en detall l'estat del canal cervical.
Sang pres de vena de la manera tradicional. Tots els instruments i tubs són un sol ús estèril. Els resultats d'una ecografia es donen a una dona immediatament, els resultats de les proves de sang del laboratori hauran d'esperar diversos dies o fins i tot setmanes.
Una dona rep una conclusió general sobre el cribratge amb riscos calculats d'anomalies fetals després que es realitzin anàlisis de sang, ja que una ecografia no es considera separadament de les dades de laboratori.
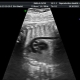
Què es pot veure en ultrasons?
En ecografia durant la primera projecció, una dona pot veure el seu nadó. Per a molts, aquesta és la primera trobada amb les molles. Un nen que ha deixat de ser un embrió i que ha esdevingut un fetus serà capaç de complaure a la seva mare amb els seus forts i rítmics batecs de cor, per mostrar-li el bé que ha après a moure's, tot i que encara no ho sent. En ecografia al final del primer trimestre, és possible determinar el nombre de fruits, la seva viabilitat i les característiques del desenvolupament.
La mida del fetus ajuda a navegar per les dates exactes i calcular la data prevista de lliurament.
Un bon escàner d'ultrasons d'alta resolució en aquest període mostra el perfil del cap i la cara del fetus, els braços i les cames, els dits, les òrbites. El metge podrà examinar la placenta, el cordó umbilical, avaluar l’estat de l’úter i els tubs, el líquid amniòtic. Diversos anomenats marcadors de patologies genètiques ajudaran a concloure si el nadó té la probabilitat de patir cromosomes congènits.
Amb una revisió favorable i una bona màquina, el metge pot descobrir, teòricament, el sexe del nen, però no hi ha res que garanteixi, perquè les diferències de sexe entre nens i nenes durant aquest període d'embaràs no són tan pronunciades.
Determinació del sexe no inclosos a la llista de preguntes d'interès per als metges durant la projeccióés per això que una dona haurà de pagar per aquest servei a les tarifes per a la prestació de serveis de pagament a l’organització mèdica en què se li diagnostica. Les úniques excepcions són els casos en què el benestar genètic d’un bebè depèn del gènere. Per exemple, l’hemofilia només es produeix en els nens.
Si una dona és portadora d'aquesta malaltia, llavors la probabilitat de transmetre-la al seu fill és alta i, per tant, la identificació sexual té un valor diagnòstic.
Interpretació dels resultats ecogràfics
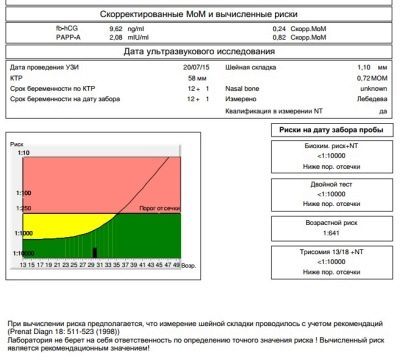
Tot el que el metge-diagnòstic veu al monitor de l'escàner ecogràfic està registrat al protocol de prova de detecció. Indica la informació bàsica sobre el nadó. Les dimensions principals que permeten jutjar el benestar del nadó, així com la data exacta de la concepció, són la mida parietal del còccix (tall visual del còcx a la corona amb la major extensió), la mida biparitària (distància entre els ossos temporals, la mida transversal del cap) i la circumferència del cap del nadó. Avaluat ritme cardíac, així com l’activitat del motor fetal.
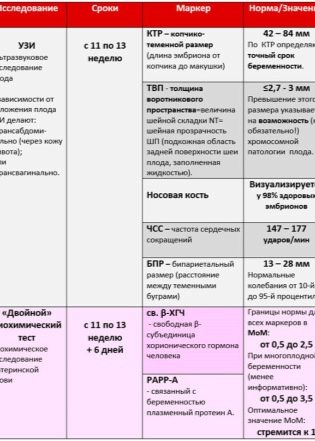
Els marcadors més especials que poden esdevenir signes indirectes de defectes de desenvolupament greus del sentit genètic són el TVP: el gruix de l'espai del coll i la longitud dels ossos del nas. Es presta especial atenció a aquests dos paràmetres. Les taxes i els errors permesos per a la primera selecció són els següents.
Mida parietal copica (KTP): valors promiguts:
El valor numèric del KTR, mm | Correspon a l'edat gestacional (setmana + dia) |
33 | 10+1 |
34-35 | 10+2 |
36 | 10+3 |
37 | 10+4 |
38 | 10+5 |
39 | 10+6 |
40-41 | 11 setmanes exactament |
42 | 11+1 |
43-44 | 11+2 |
45-46 | 11+3 |
47 | 11+4 |
48 | 11+5 |
49-51 | 11+6 |
52 | 12 setmanes exactament |
53-54 | 12+1 |
55-57 | 12+2 |
58-59 | 12+3 |
60-61 | 12+4 |
62-63 | 12+5 |
64-65 | 12+6 |
66-67 | Exactament 13 setmanes |
68-69 | 13+1 |
70-71 | 13+2 |
72-73 | 13+3 |
74-75 | 13+4 |
75-78 | 13+5 |
79-81 | 13+6 |
Una disminució del CTE pot indicar que el terme de la dona es va lliurar amb un error, això podria ser, en particular, a causa de la ovulació tardana. Si els indicadors d’aquesta mida queden poc a poc a la vora de la norma, no hi ha res alarmant d’aquest fet, només els metges observaran el desenvolupament del nen més de prop.No obstant això, si la discrepància amb els estàndards sorgeix durant més de 10 dies a partir del període actual i es mostra mitjançant mesures en ultrasons, pot ser qüestió de retard en el creixement del fetus, així com possibles problemes genètics en què la formació del nen és lenta, incorrecta.
Mida biparientada (BPR): normes i opcions:
Durada de la gestació (setmanes obstètriques) | BPR: la taxa mitjana, mm | BPR: vibracions admissibles, mm |
10-11 setmanes | No determinat | No determinat |
11-12 setmanes | 17 | 13-21 |
12-13 setmanes | 21 | 18-24 |
13-14 setmanes | 24 | 20-28 |
La mida biparientada en el primer examen de detecció no està determinada per tots els metges i no en tots els casos. A la undécima setmana, aquesta mida és bastant difícil de retirar. El fort retard d’aquesta grandària de la norma d’edat gestacional sovint indica un alentiment en el desenvolupament del nen a causa de factors adversos que afecten el nadó i la mare: mals hàbits, malalties cròniques de la dona, insuficiència placentària, mala nutrició de la mare, medicaments, verins i toxines. - Tot això pot provocar un retard del creixement intrauterí.
De vegades s’explica l’excés del segment transversal entre els ossos temporals sobre el mal moment de l’embaràs. Aquesta situació ocorre en dones que pateixen cicles irregulars, no recorden la data de la darrera menstruació, així com les dones amb ovulació precoç.
Circumferència principal: normal:
Termini obstètric | La circumferència de cap és normal, mm | OG: fluctuacions normals admissibles, mm |
10 setmanes | Les mesures no es realitzen; les dades no estan disponibles. | Les mesures no es realitzen; les dades no estan disponibles. |
11 setmanes | 63 | 53-73 |
12 setmanes | 71 | 58-84 |
13 setmanes | 84 | 73-96 |
Taxa cardíaca: mitjana:
Obstétrica (setmanes completes) | Taxa mitjana HR | HR - rang possible de normalitat |
10 setmanes | 170 | 161-179 |
11 setmanes | 165 | 153 -177 |
12 setmanes | 162 | 150-174 |
13 setmanes | 159 | 147-171 |
Marcadors de les anomalies cromosòmiques: TVP i ossos nasals:
Termini en setmanes i dies | TVP-normal, mm | TVP: opcions estàndard, mm | La longitud dels ossos del nas - normes, mm | Longitud de l’os nas: opcions, mm |
10+0 -10+6 | 1,5 | 0,8 -2,2 | 1,1 | 1,6-2,7 |
11+0 – 11+6 | 1,6 | 0,8-2,4 | 2,3 | 1,8-2,9 |
12+0 – 12+6 | 1,6 | 0,8 -2,5 | 2,4 | 1,8-3,1 |
13+0 – 13+6 | 1,7 | 0,8 -2,7 | 2,7 | 1,9-3,4 |
14+0 | 1,8 | 0,8 -2,8 | 3,5 | 2,7-4,2 |
El gruix de l'espai del coll és la mida del plec del coll de la pell al múscul i el teixit ossi. Moltes anomalies cromosòmiques es caracteritzen per edemes, i és a la zona de la superfície posterior del coll que és més fàcil examinar. L’indicador només es considera rellevant durant el primer examen.
Tan aviat com la dona va a la quinzena setmana obstètrica (14 sencera), ja no té cap sentit en la quantitat del coll del plec del coll.
Per a futures mares que estan molt preocupades pel TVP, es poden citar fets interessants com a tranquils: no tots els excedents de la mida de la TVP suggereixen que el nen estigui malalt. Per tant, només el 7% dels nens, els TSP en aquests moments estaven per sobre de la norma (entre 3,5-3,8 mm), van ser diagnosticats posteriorment de síndrome de Down. Però quan es va superar la norma en 8 mm, si el TBP era de 9-10 mm, més de la meitat dels nens en el curs de l'examen addicional estaven malalts amb una o altra síndrome cromosòmica.
Els ossos nasals al principi del cribratge (10-11 setmanes) no es poden mesurar del tot, són massa petits, de manera que el metge només pot indicar que es determinin els ossos donats. Però des de les 12 setmanes la mida està subjecta a una formulació més precisa.
A causa de que moltes malalties i síndromes genètiques es caracteritzen per l'aplanament de la cara, la deformació dels ossos facials i cranials, la longitud de les llavors nasals té un valor diagnòstic important.
Les embarassades no han de preocupar-se i estar nervioses si els ossos nasals són una mica inferiors a la norma, potser a la mateixa mare, el futur pare del nen també té petits nassos. La desviació significativa, així com la completa absència d’osos nasals (aplàsia), de nou no és motiu de pànic. Aquests veredictes requereixen un examen addicional, és possible que en la següent ecografia, en un altre centre, en un altre aparell més modern, el metge podrà veure els ossos del nas i les seves mides corresponen a la norma.
Fins i tot si els resultats de l’ecografia no inspiren a la futura mare de l’optimisme, no s’haurien de considerar separadament de les anàlisis de sang, ja que la seva composició també és molt informativa.
Descodificació d’anàlisi bioquímica
No és necessari que una dona vagi a la pila de números que els tècnics de laboratori indiquen per indicar la quantitat d’una substància a la sang. Tot és molt més senzill: hi ha estàndards generalment acceptats, que es calculen a partir de la mediana, de manera que l'assistent de laboratori sempre indica el resultat a MoM, enfront dels números. Això iguala els resultats de diferents laboratoris que estableixen diferents normes numèriques per al contingut d'alguna cosa, segons el tipus d'equips i reactius utilitzats en l'anàlisi.
Així, en la sang d’una dona embarassada durant el primer cribratge, s’examina la concentració de dues substàncies característiques del període de gestació. Es tracta d'una hormona que es produeix a causa de la presència a l'úter del corió-hCG, així com de la proteïna plasmàtica PAPP-A, que també caracteritza la "posició interessant" de la dona.
Els defectes genètics es caracteritzen per diferents imatges de laboratori: en algunes patologies el fons hormonal disminueix, en altres, la concentració de proteïnes plasmàtiques disminueix o augmenta. Són aquestes fluctuacions la quantitat d’hormona d’embaràs hCG i la proteïna PAPP-A que actuen com a marcadors.
Igual que en el cas dels diagnòstics ecogràfics, només es determinen els requisits previs, no s’estableix el diagnòstic.
La presència de l’hormona hCG i la proteïna plasmàtica PAPP-A es considera normal en la sang d’una dona. en la quantitat de 0,5-2,0 MoM. Si hCG és més gran del normal, es creu que augmenta el risc de patologia genètica, en particular la síndrome de Down. Una disminució de l’hormona pot indicar que és probable que el nen desenvolupi la síndrome d’Edwards.
Al mateix temps, pot augmentar el nivell de l’hormona en una dona embarassada que tingui un fill completament normal o, millor dit, bessons o triples: el nombre de nens augmenta el nivell d’HCG en proporció.
Si el contingut de PAPP-A es troba per sota del normal, també es considera un signe alarmant d’un risc elevat de naixement d’un bebè malalt, que també pot “senyalitzar” la desnutrició, les deficiències de vitamines, la hipòxia i altres problemes. Però l’augment de la proteïna PAPP-A no significa gens patològic, en qualsevol cas, una alta concentració de proteïnes no és peculiar de les anomalies cromosòmiques.
Pot ocórrer en dones amb sobrepès, en dones embarassades que fumen, després d'una malaltia anterior i també en dones que tenen condicions prèvies per portar un fetus gran.
Les dades bioquímiques s’interpreten de manera exhaustiva - És important avaluar l’equilibri entre hCG im rarp-a. Un paràmetre s'incrementa o disminueix: aquest és un grau de risc, si les normes es violen en dos alhora - els riscos augmenten. Patologies trobades en marcadors ecogràfics: els riscos són encara més alts.
Com es determinen els riscos
M'agradaria avisar immediatament a les futures mares: intentar interpretar de manera independent les anàlisis i els resultats de l’ecografia: un exercici nerviós i desesperat. I el punt no és que sigui difícil per a una dona sense educació especial comparar els fets de l'estudi, sinó que no és una persona que estigui implicada en el càlcul dels riscos, sinó en un ordinador amb un programa de detecció especial.
Conté totes les dades obtingudes: sobre la personalitat i la malaltia d’una dona, el seu pes i edat, altres fets importants, dades d’ecografia i investigacions bioquímiques de laboratori complexes. A partir de la imatge general es crea "Perfil".
L’ordinador "compara" i compara aquest "retrat" amb una massa d’altres perfils, inclosos els perfils de les dones en risc, i deriva una fracció matemàtica: aquesta és la probabilitat de desenvolupar un defecte particular en una dona donada.
El càlcul dels riscos es realitza de forma especial, verificada per un especialista, un genetista per si de cas, i transferida a la clínica prenatal, que es va enviar a les anàlisis del centre genètic i a les dades de referència de la dona embarassada.
Els riscos són individuals, per a dues dones de la mateixa edat s'indicaran números en els formularis. Si s'indica que el risc de síndrome de Down en un fetus és d'1: 950, això significa que la probabilitat de patologia és baixa. El llindar es considera la probabilitat d’1: 350. Una fracció d’1: 100 significa un risc molt elevat de defectes de naixement.
Si els riscos són baixos
Si s'obtenen resultats que es consideren baixos, no hi ha res de què preocupar-se. El metge diu que l’embaràs s’està desenvolupant normalment, el bebè compleix plenament el seu període gestacional. En aquest cas, la dona ho farà segona projeccióque té lloc de 16 a 21 setmanes d’embaràs.
En l'interval entre els exàmens, no es produeixen mesures de diagnòstic especials, excepte que a una dona se li pot donar una direcció per passar una prova d'orina general abans d'una altra visita a un obstetra-ginecòleg.
Si els riscos són elevats
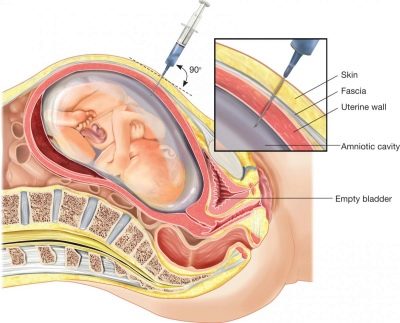
El risc elevat de patologia cromosòmica encara no és un diagnòstic, de manera que es fa referència a una dona per a la consulta a la genètica. Aquest especialista torna a revisar les dades de selecció, parla amb la mare embarassada, identifica riscos addicionals i dóna direcció al procediment diagnòstic invasiu.
En aquest moment, es fa una biòpsia de vellositats coriòniques. Mitjançant una punxada amb una agulla llarga sota observació constant, es realitzen ultrasons per analitzar les partícules de les vellositats coriòniques. Al laboratori, posteriorment, amb alta precisió, es determina el 99,9% si el nen té aquesta o aquesta síndrome genètica, defectes del tub neural. També una mica més tard es pot realitzar l'amniocentesi: es pren el líquid amniòtic per a l'anàlisi.
Tots els procediments invasius suposen un cert perill per al fetus i, fins i tot, la medicina moderna, les condicions d'esterilitat i un metge experimentat no poden garantir que, després de prendre el material per a la investigació, no hi hagi descàrregues d'aigua, infecció de les membranes fetals, mort del fetus, avortament espontani.
Per dur a terme aquest procediment o no, la dona decideix.
També hi ha un diagnòstic no invasiu de gran precisió: Prova d'ADN. L’essència és que una dona fa una anàlisi de sang, on es determinen els glòbuls vermells del nen a partir d’una durada aproximada de 8 setmanes de gestació. Aquestes cèl·lules infantils estan aïllades de la massa total i s'examina el seu ADN; tota la informació sobre el bebè està encriptada: les patologies disponibles, el gènere. El desavantatge és que aquesta tècnica no està disponible per a totes les dones, ja que el seu cost s'estima en desenes de milers de rubles. Aquesta nova investigació no s'inclou en el conjunt de serveis de medicina asseguradora.
Si una prova d'ADN no invasiva confirma la patologia, una dona embarassada haurà de sotmetre's a una prova invasiva amb una punció, ja que només es pot fer referència a la terminació de l'embaràs després que es confirmi un diagnòstic decebedor mitjançant la biòpsia de corió o l'amniocentesi.
Precisió de la investigació
La precisió de la detecció prenatal de 99 o 100% no pot presumir, com la majoria de mètodes de diagnòstic no invasius. La precisió dels ultrasons és del 75-85%, l'anàlisi de sang és més precisa, però menys informativa. No s'exclouen els errors en la interpretació dels resultats. - No tots els experts poden analitzar de manera flexible i reflexiva les dades que es reben d’un programa d’ordinador.
Només els mètodes invasius i perillosos poden presumir d’una gran precisió, però només haurien de recórrer-los en els casos més extrems.
Les dones embarassades no haurien d’esperar d’un estudi de detecció de les respostes exactes i sense ambigüitats a les preguntes que tinguin totes les dones embarassades. Els resultats no són un diagnòstic ni una conclusió final. És així que la projecció no mostra desviacions i que neix un nadó malalt. I una dona que s'ha guanyat un munt de cabell gris sobre els nervis del sòl, mentre que tot l’embaràs va passar a diversos genetistes i ultrasons, neix bastant normal.
Si la primera projecció és bona, la segona pot ser dolenta. Passa i viceversa. Això no vol dir que en el primer trimestre hi hagués un nadó normal, i al mig de l’embaràs li havia passat alguna cosa.En realitzar estudis diagnòstics de detecció, com en cap altre lloc, la influència del factor humà és gran - Gran part dels resultats depenen del nivell de formació i de l’actitud responsable de l’especialista en la seva feina, així com de l’exactitud de la redacció dels tècnics de laboratori. No s’exclouen els fets dels errors banals.
En qualsevol cas, la futura mare s'hauria de mantenir a les seves mans, no es preocupi per les petites discrepàncies entre les xifres estadístiques i els seus resultats i confia completament al metge que assisteix.
En la gran majoria dels casos, les preocupacions sobre els estudis de detecció són en va, i les llàgrimes excessives i el mal humor poden fer mal a un nen.
Per obtenir més informació sobre aquest problema, podeu consultar-ne el vídeo a continuació.