Com es fa la FIV? Les principals etapes i característiques del procediment
La fecundació in vitro dóna a les parelles estèrils una oportunitat real de convertir-se en pares. De vegades, aquesta és l’única sortida i el parell té esperances reverents especials per al procediment. Com es fa la FIV, quines són les seves etapes principals i quins seran els passos pas a pas, explicarem en aquest article?
Què és?
La FIV existeix a la pràctica mèdica mundial des de fa més de 40 anys. Per primera vegada, un nen concebut en un tub d’assaig, va néixer el 1978 al Regne Unit. Aquesta noia té ara 40 anys i ella mateixa és una mare feliç. A Rússia, els mètodes auxiliars han estat àmpliament utilitzats des del 2012, quan el programa de FIV va rebre ajuda del govern en la lluita per millorar els indicadors demogràfics. En total, més de 4 milions de nens nascuts de FIV viuen al planeta. Cada any es fan més de 100 mil FIV a Rússia.
La fecundació in vitro implica la concepció fora de l'organisme matern. Les cèl·lules genitals d’homes i dones s’escullen acuradament. També es presta molta atenció els ous fertilitzats. Només els millors embrions es transfereixen a l'úter de la dona per tenir-ne altres.
S’estima l’eficàcia de la FIV al nostre país en una mitjana del 35-45%. L'èxit del procediment està influït per molts factors: l'edat de la dona, la salut de la persona i la seva parella, el biomaterial del qual s'utilitza per fertilitzar els ovòcits femenins, la correcció de l'elecció del protocol FIV pel metge, així com la resposta individual del cos femení als medicaments que haurà de prendre. No obstant això, ningú no podrà garantir que tindrà lloc un embaràs del 100%, fins i tot si els dos socis són joves i relativament saludables.
Es recomana la fecundació in vitro si el tractament de la infertilitat d’un home o d'una dona per altres mitjans no va aportar el resultat positiu desitjat.
Les dones que no tenen ovaris, trompes de fal·lopi infranquejables o cap, dones i homes amb formes infertils greus (sense detectar) endocrines i idiopàtiques, s'envien a FIV amb un alt risc de transmetre patologies genètiques a la mare o al pare.
Pel que fa a quotes de fecundació in vitro a Rússia, es fa el procediment sota la política d’assegurança mèdica obligatòria. També podeu posar-vos en contacte amb reproductors per una tarifa.
Espècie
Depenent de la raó per la qual una parella no pot concebre un nen de forma natural, Els metges poden oferir diversos tipus de fecundació in vitro, que difereixen en processos i etapes.
- Si una dona ha conservat la funció ovàrica, els ous maduren i tenen una qualitat satisfactòria, i l’edat de l’embaràs no és superior a 45 anys, i normalment es realitza. protocol de FIV estimulat. Pot ser llarg i curt (la diferència és en el nombre de dies de presa de medicaments hormonals). La FIV estimulada té un major impacte en les estadístiques dels embaràs, ja que permet obtenir més oòcits i fins i tot mantenir-los congelats durant el següent intent, si el primer falla.
- Si una dona té contraindicacions per a l'ús d'hormones, però es conserva la funció ovàrica, els metges poden suggerir FIV en el cicle natural. Aquesta fertilització es porta a terme sense suport mèdic, és més natural per al cos femení, però, per desgràcia, l'eficàcia del procediment és molt menor, ja que només es pot obtenir un en aquest cicle, i en casos rars - 2 ous, no més. En conseqüència, les possibilitats d’embaràs seran diverses vegades menys.
- Si una dona ha perdut la funció ovàrica, no produeix els seus propis ous, o la seva qualitat no és apta per a la fertilització, es pot dur a terme FIV amb un ou donant. La fertilització dels donants s'oferirà en cas d’infertilitat total masculina, però amb l’ús d’esperma donant. Si una dona no té úter ni malalties i defectes de l’òrgan reproductor principal no estan subjectes a correcció i interfereixen amb l’embaràs, els ous fertilitzats poden ser implantats per una mare subrogada, que perdura i dóna a llum a un nadó molt esperat.
- FIV amb ous de donant congelats, Oòcits, espermatozoides i embrions propis, es denomina crioprotecció. Aquesta FIV pot ser estimulada i natural.
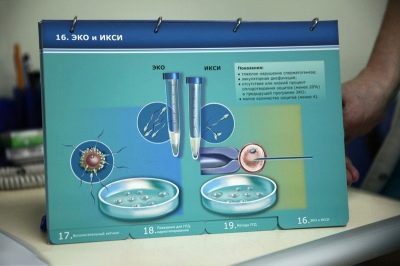
- Les tecnologies auxiliars poden requerir tal precisió de joieria que la fecundació es durà a terme utilitzant només un ou i un espermatozoide, mentre que la cèl·lula germinal masculina ajudarà a penetrar a la cèl·lula de l'ou, inserint-la sota les closques de l'ovòc amb una prima agulla buida. Es convocarà aquesta FIV ECO + ICSI. Es recomana la tècnica en casos especialment difícils.
Etapa preparatòria
Els preparatius per a la fecundació in vitro comencen diversos mesos abans que el cicle en el qual es prevegi un intent de quedar-se embarassada. En primer lloc, els homes i les dones que volen ser pares hauran de passar totes les proves i realitzar tots els exàmens necessaris pas a pas perquè la parella pugui entrar al protocol de FIV.
Una dona tindrà una àmplia gamma d'exàmens ginecològics, ecografia dels òrgans pèlvics, frotis vaginals per a infeccions i microflora, així com mètodes instrumentals i quirúrgics d'examen, com ara la colposcòpia, la histeroscòpia. Haurà de seguir totes les instruccions del metge per fer anàlisis de sang per a hormones (es determinen diferents hormones en diferents moments dels dies del cicle menstrual). A més, s’haurà de superar proves sobre l’estat del VIH i la sífilis, les hepatites virals B i C, les infeccions TORCH, així com les malalties de transmissió sexual.
Un home haurà de fer un espermograma, que mostrarà l’estat del seu ejaculació, la viabilitat i la motricitat dels espermatozoides i les seves característiques morfològiques, així com les anàlisis de sang per al VIH, la sifilis, les infeccions genitals i un frotis de la uretra. Els dos companys fan una radiografia del tòrax dels òrgans del tòrax i se sotmeten a proves generals d’orina i de sang. Les parelles en què una dona té més de 35 anys o un home de més de 40 anys se sotmeten a proves genètiques per a la compatibilitat, el cariotip i reben una admissió independent d'un genetista.
Si es detecten malalties inflamatòries, infeccions o patologies, primer es durà a terme el tractament i només es fixa la data d’entrada al protocol. Aquesta primera fase preparatòria pot trigar diversos mesos. En preparació per a FIV, es recomana als cònjuges mantenir un estil de vida saludable, deixar de fumar i beure alcohol, fins i tot en petites dosis, prendre vitamines i menjar bé.
No heu de visitar el bany ni la sauna, deixeu-los menjar durant molt de temps en un bany calent, utilitzeu roba interior ajustada i ajustada per no pertorbar el subministrament de sang i la termoregulació dels òrgans pèlvics.
Si es planifica la fecundació in vitro amb els seus propis ovòcits i espermatozoides, és en aquesta etapa que es recomana que es prenguin medicaments per millorar la qualitat dels ous i dels espermatozoides.El règim dels medicaments i les vitamines prescrites pel metge solen ajustar-se a períodes de fins a 3 mesos.
Una parella ha d'evitar curosament les malalties virals i infeccioses, ja que un augment de temperatura durant la grip o ARVI pot posposar la FIV durant un parell de mesos, ja que afecta negativament l'estat de la salut reproductiva masculina i femenina.
Al final de la formació, es convida a la parella a signar un acord i un consentiment per escrit per dur a terme la FIV. Especifica tots els matisos, inclosos els legals, i la parella es compromet a protegir-se durant tot el mes del protocol, però només amb anticonceptius de barrera: el preservatiu.
Registre
De set a deu dies abans del començament de la següent menstruació en una dona, una parella hauria de concertar una cita amb el metge seleccionat a la seva clínica escollida per entrar al protocol de FIV. Un protocol és un únic intent de programació i totes les accions necessàries per a això. En el cicle de tractament de FIV, només s'introdueixen parelles que tenen tots els resultats de les proves disponibles i han signat acords i un acord per a la prestació de serveis mèdics.
Una dona està fent una ecografia de control dels òrgans pèlvics, si cal, histeroscòpia en oficines per avaluar l'estat intern de l'úter. Després d'això, la dona rep un full individual de cites mèdiques. Conté instruccions detallades i normes de vida per al mes que ve. Per a cada propera cita una dona haurà de venir amb aquesta llista de cites.
El dia d'entrada al protocol, el metge determina les característiques del protocol, indica a la llista de receptes els noms dels medicaments prescrits, la seva dosi, la freqüència d'administració i la durada de la teràpia, i també indica quan la dona hauria de venir a una cita la propera vegada.
Cada etapa de la FIV hauria de ser pagada per la parella amb antelació - abans de l'inici de l'etapa, si la FIV no es fa d'acord amb la quota, sinó a costa de la família. Si en alguna de les fases que el metge decideix sobre la finalització del protocol a causa de complicacions avançades o un pronòstic desfavorable, els diners de les etapes que encara no s'han completat es retornen íntegrament sense comissió. Els fons pagats per a les fases ja completades no són reemborsables.
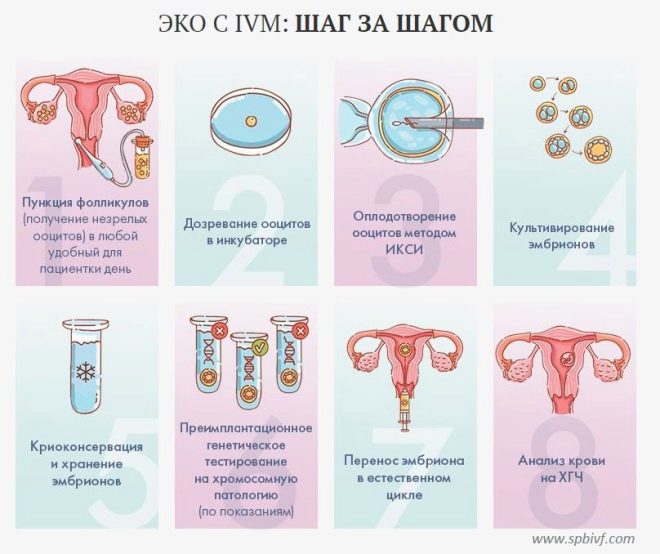
Estimulació ovàrica
Aquesta etapa comença abans del començament del mes o després de la seva finalització. Depèn de la selecció de la durada del protocol. Sovint, la FIV a Rússia es realitza mitjançant un protocol llarg. Amb ella, una dona comença a rebre medicaments hormonals 10-14 dies abans de l'inici de la següent menstruació.
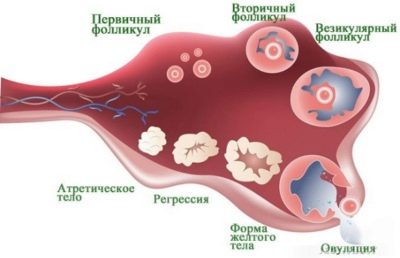
Durant aquest període, els medicaments inhibeixen l'activitat dels ovaris, un estat de "menopausa artificial". Aquesta és una preparació per a l'estimulació principal. Al final de la formació, el metge prescriu altres hormones, la tasca de la qual és estimular el creixement dels fol.licles als ovaris. Com més madurin els fol.licles, més ous es poden obtenir en la següent etapa del tractament. Un gran nombre d’ovòcits augmenta la probabilitat d’una reeixida fertilització i implantació.
En un cicle menstrual normal, una dona sol madurar un ou, poques vegades. L'estimulació de la superovulació per hormones permet obtenir de 10 a 20 oòcits.
Durant l'estimulació, una dona haurà d'arribar a la recepció diverses vegades - donar sang per nivells hormonals, controlar els fol·licles en creixement per ultrasons. És important que els metges "capturin" el moment més òptim per a la recollida d’ous madurs. A més, és important la resposta ovàrica a l'estimulació. El control us permet identificar una resposta insuficient en el temps, i després el metge augmenta la dosi d'hormones o canvia el medicament. També és important evitar una síndrome de hiperestimulació ovàrica de resposta excessiva.
Amb un protocol de fecundació in vitro curta o ultracorta (i s'utilitzen amb menys freqüència), la dona comença a prendre hormones sense suprimir primer el treball de les glàndules sexuals, després de la menstruació, i es completa el 10-13 dia del cicle.En aquest cas, el seguiment del creixement dels fol·licles també és obligatori. No hi ha necessitat de pagar per cada ultrasò, normalment hi ha inclosos 4-5 procediments diagnòstics en el cost de la fase d’estimulació. Aquesta quantitat és suficient per a un seguiment ecogràfic d'alta qualitat.
Tan aviat com el metge afirma que els fol·licles han madurat, el seu diàmetre supera els 18 mm, el nombre total de dits fol·licles no és inferior a tres, prescriu una injecció de hCG. Aquesta hormona s’administra un cop 36 hores abans de la recollida dels ous, de manera que els ovòcits puguin madurar de manera accelerada. Els ovòcits immadurs no són adequats per a la fertilització i no poden garantir la concepció d’un embrió saludable i de ple dret.
En l'etapa de l'estimulació de la superovulació, una dona pot notar un empitjorament del benestar: marejos, nàusees, dolor persistent a la part baixa de l'abdomen i la regió lumbar, lleugera inflor. En cas de deteriorament del benestar, haureu d'informar immediatament el vostre especialista en fertilitat.
Col·lecció d’òvuls i espermatozoides
36 hores després de la injecció de hCG, una dona necessita anar a la clínica per sotmetre's al procediment per recollir els ous. Això es fa per punxada. La dona es troba a la cadira ginecològica, s'introdueix una cànula als ovaris a través de la paret posterior de la vagina, a través de la qual el metge treu el contingut dels fol·licles estimulats juntament amb els ous.
El procediment és dolorós i, per tant, es realitza mitjançant anestèsia. Normalment, s'administra l'anestèsia per via intravenosa. Tot el procés d’administració es realitza a través d’un sensor ultrasònic en temps real. Això us permetrà dur a terme el procediment amb la màxima precisió.
El líquid fol·licular obtingut amb els ovòcits continguts en ell es col·loca en recipients estèrils i immediatament s'envia a un laboratori d'embriologia per a l'avaluació inicial de la qualitat dels ous obtinguts. La manipulació no dura més d'un quart d'hora. Durant tres hores, la dona es manté sota la supervisió dels metges després de deixar l'anestèsia, després d'això, a falta de complicacions, se la remet a casa.
De 10 a 12 hores abans de la punció, està prohibit portar menjar, no es recomana beure líquid durant 8 hores. A la vespra d'una punció, una dona no hauria de tenir relacions sexuals. Al matí del procediment, és imprescindible fer un enema i netejar els intestins. No heu d’aplicar maquillatge el dia de la tanca, portar lents de contacte. Les cadenes, arracades i anells també s'han de deixar a casa.
Després del procediment, pot haver-hi dolor lleuger a la part baixa de l'abdomen i a la part inferior de l'esquena, una petita evacuació sanguínia procedent de la vagina, nàusees, mal de cap. Aquests símptomes solen desaparèixer en un dia. Es recomana a una dona que prengui una sola dosi d’antibiòtics per prevenir la inflamació.
I des del dia de la punció, se'ls prescriu medicaments per mantenir la funció del cos luteu, que es forma al lloc dels fol·licles exposats. Normalment es prescriu "Utrozhestan" o "Duphaston". Aquests fàrmacs també ajuden a que l’endometri augmenti el seu gruix, esdevingui més fluix, de manera que les possibilitats d’una implantació reeixida siguin més altes.
Quan finalitzi la punció, la parella de la dona ha d'haver lliurat una part fresca d’esperma, que s’utilitzarà per a la posterior fecundació. Això es fa mitjançant la masturbació en una oficina separada de la clínica. El fluid seminal també s'envia al laboratori per a la investigació. No hi ha recomanacions per a un home després de la donació d'espermatozoides. Pot dur una vida normal.
Si la quantitat d'espermatozoides és molt petita o pel factor masculí d'infertilitat, l'ejaculació no es produeix, els metges poden realitzar una recopilació quirúrgica d'esperma. El procediment també es realitza sota anestèsia general, en 2-3 hores un home pot sortir de la clínica.
Es recomana a una dona un mode silenciós, una bona nutrició i la completa absència de situacions estressants. Quan la temperatura després de la punció és superior a 38,0 graus, l'aparició d'abocaments abundants dels òrgans genitals, inflor de l'abdomen, dolor intens, dolor durant la micció, haureu de trucar a una ambulància. Però la probabilitat d’aquestes complicacions després de la punció, si es va realitzar correctament i de conformitat amb tots els requisits, és mínima: no més del 0,1-0,3%.
Fertilització
El misteri del naixement de noves vides es produeix al laboratori. Des del fluid fol·licular sota un potent microscopi, els oòcits adequats per a la fertilització són aïllats, comptats i col·locats en un incubador especial amb un medi nutritiu. Allí són 4-5 hores, després d’afegir esperma concentrat a les incubadores. Per augmentar les possibilitats de fertilització, tracten de comptar de manera que cada òvul tingui almenys 45-50 mil cèl·lules germinatives masculines.
Si no es detecta un nombre d’espermatozoides saludables i mòbils a l’ejaculació, es pot realitzar ICSI: la inserció d’un espermatozoide de referència seleccionat sota les membranes de l’ou “puntual” i intencionadament. És evident que ICSI augmenta significativament el cost d’un protocol de fecundació in vitro.
Si el protocol utilitza ous congelats i espermatozoides, abans de combinar-los en un medi nutritiu d'incubadora, es realitza un descongelament suau i una detecció microscòpica acurada de cèl·lules danyades i inadequades. L’eficàcia dels crioprotocols, contràriament a la creença popular, no és menys que quan s’utilitzen cèl·lules germinals fresques, que es van obtenir fa unes hores.
Els signes que ha tingut lloc la fecundació s’observen a l’òvul el mateix dia, que es considera zero. Els primers canvis a nivell microscòpic s’observen aproximadament 16 hores després de l’adhesió dels ovòcits i els espermatozoides. Tanmateix, els metges podran determinar amb precisió el nombre d'òvuls fecundats amb èxit només en un dia.
Després de les 24 hores, el metge podrà respondre a la pregunta de quants embrions es reben. Si la fecundació no va tenir lloc gens, la parella haurà de començar de nou. Si abans de la fase d’entrada al protocol s’havia de discutir la possibilitat d’ICSI amb el metge, es pot dur a terme en el protocol actual.
Cultiu d’embrions i el seu diagnòstic
Tan aviat com es produeix la fecundació, la cèl·lula de l’ou adquireix un estatus nou, ara és un zigot. Aquest embrió unicel·lular ja conté els cromosomes materns i paternes, té un gènere, conté tota la informació genètica: quina altura serà la persona, quin serà el color dels seus ulls, el cabell, quines malalties heretades patirà.
El segon dia després de la fecundació, que ara es coneixen com a dies de cultiu, l'embriòleg valora com es trenca el zigot. Es valora la taxa d’aquest procés i la qualitat dels embrions obtinguts. Ja en aquesta etapa es poden realitzar diagnòstics preimplantacionals de la qualitat dels embrions per detectar possibles desviacions en el seu desenvolupament.
Només els embrions que han estat sotmesos a una avaluació qualitativa es poden transferir a l’úter de la futura mare. La transferència es pot fer el segon o cinquè dia de la seva existència. Molt sovint, els metges prefereixen observar el desenvolupament dels ous fertilitzats a 5-6 dies, quan es converteixen en blastocistes. És en aquesta etapa durant la concepció natural que la cèl·lula de l'ou descendeix cap a la cavitat uterina i, en un altre o dos dies, es produeix la implantació a la paret uterina.
Si una parella ha estat prescrita pels genetistes sobre possibles patologies del fetus, els embrions de blastocistes s’examinen per herència de la malaltia. Si hi ha un risc de malalties relacionades amb el cromosoma sexual, els embrions es dividiran en nois i noies i només se'ls permetrà replantar els embrions recomanats pel genetista. En altres casos, el sexe dels embrions no està determinat i no es pot anunciar als pares abans de replantar-los.
A Rússia, des del 2012, s'ha establert una llei per prohibir la discriminació embrionària sobre la base del sexe. És impossible "ordenar" un fill d'un determinat sexe al nostre país sense indicacions mèdiques.Al final del període de cultiu, el metge es posa en contacte amb els cònjuges i els convida a transferir embrió.
Transferència d'embrions
Els embrions de blastocistes de cinc dies tenen més possibilitats d'implantar-se, de manera que quan es transfereixen els "cinc dies" no hi ha necessitat de plantar un gran nombre d'embrions. En conseqüència, es redueix la probabilitat d’embaràs múltiple. La transferència de "dos dies" o "tres dies" també té els seus avantatges i inconvenients.
El dia del trasllat, una dona ha de venir a la clínica amb antelació. No és necessari agafar un cònjuge amb ell, no hi ha necessitat per a ell. Però si vol donar suport a la seva estimada, els metges no interferiran. No cal passar gana, els metges solen permetre un esmorzar lleuger, però no es recomana beure perquè una dona no tingui problemes amb la bufeta plena.
Un parell en aquesta etapa ha de prendre la decisió més important: quants embrions es transferiran a l'úter. Se'ls avisarà sobre la probabilitat d’embarassos múltiples (segons les estadístiques, això passa en el 60% dels casos de FIV amb una replantació de 2-3 embrions).
Si es reben molts embrions, els cònjuges hauran de decidir la destinació de la resta. Es poden congelar i s’emmagatzemaran en un criobank en cas que la parella vulgui tenir més fills, així com en cas d’un protocol corrent infructuós, de manera que el següent protocol no pugui recórrer a l’estimulació hormonal, punxant-lo, sinó simplement realitzeu la transferència durant la finestra d'implantació.
La parella pot donar embrions com a donant per a altres parelles infèrtils, així com transferir-les a científics per a la investigació. Els cònjuges resolen la seva signatura mitjançant la signatura de documents en què es convingui i acordi totes les condicions del destí dels embrions.
Després d'això, la dona es posa a la cadira ginecològica i el metge introdueix el nombre necessari de blastocistes a la cavitat uterina a través d'un fi catèter connectat a una xeringa d'un sol ús. El procediment és bastant senzill i indolor i no necessita gaire temps.
Al voltant d’una hora, una dona ha d’estar en posició horitzontal i intentar no moure's. Després d'això, se li permet vestir-se i després de rebre les recomanacions del metge amb una descripció detallada de l'estil de vida després de replantar, pot anar a casa.
Període posterior
Aquest període és el més dolorós pel que fa a l’espera, en què hi ha una dona i la seva parella sexual. La incertesa sobre si es va produir o no la implantació fa que les dones experimentin estrès crònic. La dona mostra el màxim descans. Per tant, després de la transferència, rep una llista de malalties.
A casa, se li va recomanar que estigués més o seguís el règim de mig llit, mostrant un bon somni, una nutrició normal, rica en vitamines i tots els minerals necessaris. S'ha d'excloure l'emoció, els trastorns emocionals, ja que les hormones de l'estrès eviten el desenvolupament de les seves pròpies hormones sexuals i redueixen les possibilitats d'implantació. Per mantenir els nivells hormonals des del dia de la transferència embrionària, la dosi de "Utrogestan" o "Duphaston" sol duplicar-se.
Cal prendre medicaments d'acord amb la llista de cites en les dosis indicades sense oblidar-se. De vegades, la necessitat d’utilitzar aquests medicaments persisteix fins a les 14-16 setmanes d’embaràs, fins que la placenta comença a produir de forma independent les hormones necessàries per preservar i mantenir l’embaràs.
Un parell de dies després de la transferència, la dona podria tornar al seu estil de vida habitual, però hauríem d’excloure el tabaquisme i l’alcoholisme, així com qualsevol exercici excessiu, de portar paquets pesants des del supermercat fins a la nevera i acabar amb la visita al gimnàs. Es prohibeix prendre un bany calent. El primer dia després del trasplantament, no és possible rentar-se ni nedar. A continuació, haureu de prendre una dutxa calenta amb finalitats higièniques. Les relacions sexuals amb el marit en aquesta fase estan estrictament contraindicades.
Durant aquest període, les dones poden experimentar un descàrrega escassa i escassa del tracte genital. No es considera patologia. A més, l'aparició d'unes poques gotes de sang aproximadament entre tres i cinc dies després del trasplantament no es considera un fenomen patològic: això pot ser un sagnat per implantació, el que suggereix que s'ha produït la implantació de l'embrió a l'endometri. Si no existeix aquest símptoma, no hi ha necessitat de desesperació: no s’observen sagnats a totes les dones després de l’aparició de l’embaràs.
S'ha de consultar un metge si augmenta la descàrrega, si hi ha dolor en rampes a la part baixa de l’abdomen i a la zona lumbar, si hi ha coàguls de sang en la descàrrega, la temperatura ha augmentat. Ni la dona ni el seu metge poden afectar el procés d'implantació. Les medicines no augmenten la probabilitat que l’embaràs tingui èxit, sinó que està fora de la competència dels metges. Però, seguint les recomanacions, s’ajudarà a una dona a desfer-se de la sensació de culpa que moltes persones experimenten després d’un intent de FIV fracassat.
Diagnòstic d'embaràs
No s’haurien d’utilitzar tires de prova per a l’embaràs després de la fecundació in vitro, donat que es va administrar una injecció d’HCG per a la maduració dels ous, i les restes de l’hormona gonadotròpica coriònica podrien romandre en el cos, de manera que la probabilitat d’obtenir un resultat fals positiu és alta. El dia 14 després del trasplantament, cal fer una anàlisi del contingut quantitatiu de hCG al plasma sanguini. Aquesta anàlisi permet amb un 100% de probabilitat dir que l’embaràs va tenir lloc o no va tenir lloc.
Si s'implantessin diversos embrions alhora, la quantitat d’hCG supera proporcionalment la taxa mitjana –2 vegades si una dona quedi embarassada de bessons, 3 vegades - si els triple viuen al ventre.
Els nivells reduïts d’HCG poden ser causats per una implantació tardana. Es recomana a una dona que reprengui la sang després de dos dies. Abans de l'anàlisi no es recomana menjar, prendre qualsevol medicament, a més dels prescrits pel metge responsable.
La gonadotropina coriónica, en la qual es basa el diagnòstic, comença a produir-se per les cèl·lules coriòniques només després de la implantació de l'òvul. La seva concentració, subjecta a un desenvolupament adequat de l'embrió, es duplica cada 48 hores. Si l’embrió s’acostuma i després es rebutja, el nivell d’HCG el dia 14 després de la transferència també serà significativament inferior a la norma.
El dia 21 després de la transferència, és a dir, una setmana després d'una prova de sang positiva per a hCG, es recomana a la dona que faci la primera ecografia confirmatòria a la mateixa clínica on es van realitzar totes les etapes anteriors. El primer examen ecogràfic es pot programar una mica més tard - durant la setmana de 21 a 28 dies després de la transferència.
L’examen d’ultrasò permetrà no només establir el fet de l’embaràs, sinó també determinar les seves característiques: el nombre de fruites, el lloc d’adhesió de l’òvul, la seva viabilitat. A prop de 28 dies després del trasllat, la futura mare ja pot escoltar el batec del cor del nadó o dels nens petits. És important excloure un embaràs ectòpic, un avortament perdut, el risc d’avortament espontani o un avortament involuntari que ha començat, així com qualsevol altra patologia.
31 dies després de la transferència, es realitza un segon estudi ecogràfic, que demostra com es desenvolupa de forma dinàmica l'embrió (o diversos embrions). En aquest punt, l’edat gestacional obstètrica serà de 6 a 7 setmanes i és possible que una dona estigui registrada a la clínica prenatal.
Després d'una segona exploració ecogràfica amb èxit, es dóna un extracte del protocol a les mans que mostren totes les etapes, medicaments, dosis i característiques. S'inclouen els resultats de les proves de laboratori de la futura mare. Amb aquest extracte, heu de dirigir-vos al ginecòleg de la clínica prenatal per obtenir més embaràs fins al part.
Següents passos
Amb un resultat positiu del diagnòstic de l’embaràs, no es plantegen preguntes sobre les accions més pràctiques.Una dona està registrada, però, haurà de tornar a passar totes les proves i fer exàmens per entrar a la targeta de canvi d’una dona embarassada i de parturient. Els resultats de les enquestes realitzades abans de la FIV no funcionaran.
Si el resultat de l’anàlisi de sang per a hCG, per desgràcia, va resultar ser negatiu, això significa que l’embaràs no s’ha produït, les drogues de progesterona s’anul·len a partir d’aquest dia, ja no s’ha de prendre. Després de la finalització de la següent menstruació, la dona ha de tornar a contactar amb l’especialista en fertilitat per examinar i identificar les causes de l’absència d’embaràs. Realitzen ultrasons, histeroscòpia, donen sang per hormones i infeccions. Si cal, corregiu el protocol, canvieu els medicaments i feu dosis.
De vegades és bastant productiu canviar simplement el tipus de protocol: de llarg a curt o ultracortiu, de estimulat a natural o de crioprotocol. En general, la probabilitat d’èxit en el segon protocol és sempre significativament superior a la del primer. A més, la parella té totes les possibilitats de quedar embarassada de forma inesperada: després del "empenta" hormonal que es va donar al cos femení, al voltant del 25% de les parelles conceben el bebè d'una manera completament tradicional.
Després del protocol estimulat és necessari un descans de 3 mesos. Aquest temps és necessari perquè el cos de la dona pugui trencar-se de la càrrega hormonal. Després de la FIV en el cicle natural, podeu planificar el següent protocol tan aviat com el mes següent. Després d'una finalització desfavorable de l'embaràs que es va produir en el primer protocol (avortament involuntari, avortament perdut, embaràs ectòpic), cal un descans de 5-6 mesos. Després d'aquests períodes, la dona pot planificar amb el metge un nou protocol de FIV.
Durant el període de descans, s'han de prendre totes les mesures per millorar la qualitat de les cèl·lules germinals dels socis: prendre vitamines, menjar bé, mantenir un estil de vida mòbil i actiu.
És important que una dona pugui fer front a les emocions negatives i la decepció després d’una fecundació in vitro sense èxit tan aviat com sigui possible, perquè la depressió i els sentiments només redueixen la probabilitat d’èxit en el proper protocol.
Comentaris
El període més emocionalment difícil durant les dones del protocol de FIV s’anomena aquest últim: el període d’espera del resultat. Durant aquest període, el principal és no precipitar les coses i no preocupar-se des de zero, i és precisament això que sovint presenta una complexitat considerable.
El més difícil en termes de benestar per a les dones sol ser la primera etapa: l'estimulació dels ovaris. A més d’un deteriorament i benestar temporals, molts es queixen que, enmig d’unes altes dosis d’hormones, van guanyar pes de manera significativa i es van iniciar problemes amb l’acne hormonal.
Si la família no té prou diners, però realment vol convertir-se en pares, hauran de ser pacients, ja que segons la llei, la FIV sota FIV es pot fer una vegada a l'any. El nombre d'intents no està regulat per la llei. Una altra pregunta és que, segons les dones, no totes les clíniques són preses per FIV per OMS, si una dona té més de 35 anys, si té proves pobres o la probabilitat d'èxit del procediment és baixa. Si necessiteu un biomaterial de donant, la parella haurà de pagar-la per separat de la seva butxaca.
A més, les dones que han passat per FIV per a CHI destaquen que no totes les anàlisis i enquestes són compensades pel fons de seguretat social. Alguns, per exemple, el semen només es realitzen de forma tarifària. Com a resultat, el protocol de FIV sobre la quota obtinguda segueix sent bastant car.
Més informació sobre les etapes principals de la FIV li dirà a l’especialista en fertilitat en el següent vídeo.