Les normes de l'espermograma, la interpretació dels indicadors i les causes de les desviacions
La salut dels homes per concebre un nen juga un paper important, no inferior a la salut de les dones. Desafortunadament, els representants del sexe fort, sovint subestimen aquest fet, de manera que les estadístiques fan por: al voltant del 40-45% de totes les parelles infertils no poden concebre un nadó precisament a causa de la infertilitat masculina. Per això, la planificació de l’embaràs és millor començar amb un espermatozoide.
En aquest article explicarem què és aquesta anàlisi i com desxifrar-la.
L'essència de l'estudi
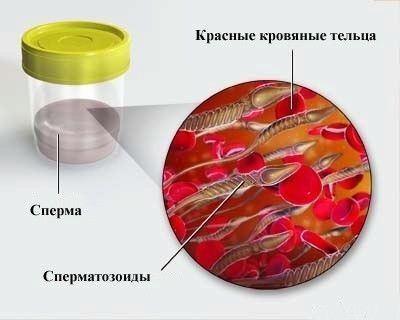
L'espermograma és una anàlisi quantitativa i qualitativa de l'ejaculació, que es realitza predominantment al microscopi. En condicions de laboratori, l'estudi determina les principals característiques del fluid seminal d'un home. Poden indicar problemes de salut reproductiva, processos inflamatoris del sistema urinari del futur papa.
Segons els resultats de l'espermatograma, és possible fer una conclusió bastant precisa sobre la capacitat d'aquest home de fertilitzar.
Espermograma dolent: encara no és una frasePerquè la medicina reproductiva moderna no es manté ferma i pot oferir molts mètodes auxiliars a les parelles que no poden concebre un nen a causa de la qualitat inadequada dels espermatozoides, les formes patològiques de les cèl·lules germinals masculines.
Tipus d'anàlisi
Quan realitzeu semen, el metge té en compte l'essència del tractament del pacient. De vegades és suficient fer un espermograma bàsic, que inclourà una valoració de la quantitat i la qualitat de les cèl·lules germinatives.
No obstant això, hi ha situacions en què la investigació bàsica mostra bons resultats, i la concepció no es produeix en una dona sense problemes. En aquest cas, el metge prescriu un espermograma estès, en el qual es valora la morfologia de l'esperma: la seva aparença, el compliment de les normes de referència.
De vegades hi ha una necessitat d’espermograma amb fragmentació d’ADN, investigació amb bioquímica, prova MAP. La indicació d’aquest últim és la infertilitat immunològica, una condició en la qual es produeixen anticossos contra els espermatozoides al cos. Són ells els que destrueixen les cèl·lules sexuals en viu i mòbils, no permetent-los fertilitzar un ou. L'espermatograma estès sempre és més informatiu.
L’anàlisi s’elabora normalment d’1 a 3 dies depenent de la càrrega de treball del laboratori de la clínica seleccionada. La conclusió es lliura al pacient a les mans, és un formulari completat amb una indicació de tots els indicadors i valors individuals definits.
El desxifratge hauria de tractar-se amb un metge, però, per als homes curiosos i les seves dones, estem preparats per explicar-vos com desxifrar-vos els espermogrames.
I ara veiem el que sembla una esperma sota el microscopi amb comentaris d’un uròleg.
Transcripció completa dels resultats
La forma de conclusió sol contenir els següents paràmetres.
Volum
Es refereix a la quantitat d’esperma que s’ofereix per a l’anàlisi. Segons les normes de l'OMS, que actualment són l'únic estàndard al món per als espermogrames, una quantitat inferior a 1,5-2 ml es considera patològica i dificulta la investigació.
El fet és que la quantitat d’ejaculació està influïda per la quantitat de líquid de la glàndula prostàtica i seminal. Si no n'hi ha prou, es tracta d’un motiu per seguir estudiant l’estat d’aquests òrgans. Els petits espermatozoides redueixen les possibilitats de concepcióDe vegades és impossible fer un estudi precisament per un material massa reduït.
Una quantitat insuficient d’esperma pot associar-se a la vida sexual freqüent, per la qual cosa es recomana abstenir-se de contacte sexual durant diversos dies abans del semen.
Color
Normalment, els espermatozoides tenen una tonalitat de color blanc, lletós, grisenc, perla i opal. En conclusió, sovint escriuen que el color del material és "blanquinós-grisenc". El que el color de l'ejaculació pot dir, els propis metges no saben en gran part, perquè aquest indicador, tot i que apareix com a part dels principals indicadors, no té valor diagnòstic.
L’anàlisi d’esperma sota un microscopi permet jutjar amb precisió la composició cel·lular, de manera que el color canvia a rosat, si hi ha impureses sanguínies o verdoses, si hi ha impureses de pus, no cal marcar per separat. Només el color s’inclou sempre en l’avaluació de l’ejaculació, i aquest gràfic existeix en una forma moderna més aviat com un homenatge a les tradicions.
L'olor
Gairebé la mateixa història va passar amb l'olor. Aquest element està en conclusió, però el seu valor de diagnòstic no és del tot clar. Alguns metges diuen que, per l'olor de la ejaculació, es poden extreure conclusions indirectes sobre la salut de la glàndula prostàtica. No obstant això, no hi ha proves concloents.
L’olor, com el color, està indicada en els resultats d’espermogrames perquè sempre ha estat així. Normalment, l'olfacte es descriu com a lleus específica pronunciada o específica.
Consistència
En aquesta part de la conclusió es descriu la propietat física de l'esperma, com a viscositat. Després de l'ejaculació, el líquid seminal és prou gruixut, es dilueix gradualment.
L’augment de la viscositat pot generar problemes per al moviment de cèl·lules sexuals.
Per tal de determinar la viscositat, l’assistent de laboratori baixa una vareta de vidre a la mostra d’esperma, l’eleva sobre el contenidor del laboratori i mira la longitud de la “rosca” resultant. El semen més viscós, més llarg és aquest "fil".
Normalment, aquest paràmetre ha de ser inferior a 2 centímetres, és a dir, la longitud del "fil" residual no ha de superar aquest valor. Si el "fil" té una longitud de 2 centímetres o més, l'espermatozoide es considera gruixut i viscós. En conclusió, si un home és normal amb aquest paràmetre, està indicat: "feble viscós" o "moderadament viscós".
Temps de liquat
Aquesta columna indica el temps durant el qual es dilueix l'esperma. Normalment, aquest interval de temps varia entre 15 minuts i 1 hora. Si, després de 60 minuts, l'espermatozoide no se li licua, normalment continua sent així. L’assistent de laboratori ha d’afegir-li enzims especials per poder realitzar totes les altres proves i proves.
La interpretació d’aquest paràmetre és bastant simple. Si la columna indica 20 o 30, aquest és el temps en minuts, que es passa a liquar el material. La norma és de 15 a 60 minuts.
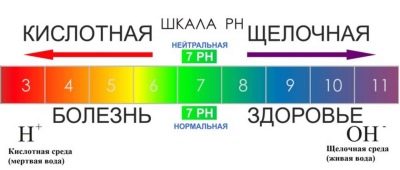
Acidesa
Com qualsevol altre medi líquid del cos humà, els espermatozoides tenen la seva pròpia acidesa. En general, en homes adults sans, el nivell d’acidesa de l’ejaculació es troba en el rang de 7,5-8,2.
El normal és un pH superior a 7,2. Si l'espermatozoide té menys acidesa, es redueix la capacitat de concebre en aquest home, perquè es fa més difícil que els espermatozoides dissolguin la closca de l'ou per poder penetrar-la.
Concentració d’esperma
La concentració d’esperma es determina en 1 ml de líquid. Per calcular-los, necessiteu equipament especial: analitzador d'espermatozoides o càmera de recompte. Amb menys freqüència, els tècnics de laboratori utilitzen el mètode de frotis quan s'aplica una gota d’esperma a una copa de laboratori amb una mida de 22x22. A continuació, el microscopi està sintonitzat amb l’augment de X400 i considera quants espermatozoides estaran a la vista. La mateixa quantitat, només en milions, serà inherent a 1 ml de líquid.
Exemple: Es van observar 25 espermatozoides, el que significa que hi ha 25 milions d’ells en 1 mil·lilitre. Concentració normal, favorable per a la fertilització: de 20 milions per mil·lilitre.
Recompte total d’esperma
Aquesta columna indica quantes cèl·lules germinals estan presents en el volum total de líquid seminal proporcionat per a l'estudi. A més de la concentració, aquesta part de l'esperma és considerada una de les més informatives pel que fa a la identificació de les causes de la infertilitat masculina. El recompte total compta la càmera o l’analitzador d’esperma.
Sabent que es considera una concentració normal de 20 milions per mil·lilitre, es mostra el valor de referència. Si un home ha passat 3 mil·lilitres d’espermatozoides (vegeu l’ítem “Volum”), llavors els 60 o més milions de “zinger” seran la norma, si el volum és de 2 mil·lilitres, la velocitat comença a partir de 40 milions de cèl·lules.
Aquesta part de l'informe també indica la figura. Com més gran sigui el nombre de cèl·lules germinals del líquid seminal, més altes són les possibilitats de concepció.
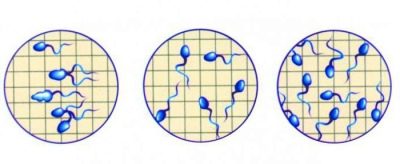
Mobilitat
A l’ejaculació es compten els espermatozoides de quatre tipus d’activitats. Els més mòbils, que només aspiren directament, reben la categoria A del tècnic de laboratori i es consideren els principals sol·licitants de fertilització.
No menys progressiu, que es mou cap a l’avant, però una mica més lent, els seus companys reben la categoria B.
Els espermatozoides masculins es consideren adequats per a la fertilització natural, si conté almenys el 25% de "zhivchikov" tipus A o el nombre de cèl·lules dels tipus A i B en la quantitat igual a la meitat de tots els espermatozoides. Amb aquest resultat, no s'observen problemes de fertilitat en els homes.
Cèl·lules d’esperma que es mouen lentament, giren en un sol lloc, es precipiten aleatòriament en diferents direccions, obtenen la categoria C i les cel·les fixes - categoria D.
En conclusió, els noms de categories no sempre s’indiquen. De vegades, el metge fa referència al percentatge d'esperma mòbil actiu (és a dir, els tipus A i B), sedentaris (cèl·lules tipus C) i fixes (cèl·lules tipus D). En aquest cas, les regles són similars.
El mòbil activament hauria de ser almenys del 50%. Si és així, la resta no pot parar atenció.
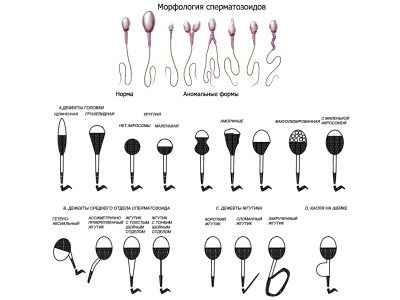
Morfologia de Kruger
L’espermograma estès implica una avaluació obligatòria de les característiques morfològiques de les cèl·lules germinals masculines. S'entén que en un espermatozoide sa ha de ser un nombre suficient de cèl·lules de la forma correcta amb una estructura normal. Perquè aquest esperma es compara amb l'estàndard.
Els criteris d’avaluació de Kruger són els més durs, qualsevol desviació de la norma, encara que sigui única, segons aquests criteris, es considera una patologia i els espermatozoides són rebutjats:
- El cap d'espermatozoides ha de ser pla, oval. Qualsevol altra forma es considera anormal.
- El coll de l’esperma s’ha de col·locar correctament i la cua no s'ha de doblegar i girar, girar.
- Es mesura cada part de l’esperma, es comparen les proporcions del cos de la cèl·lula.
El que sembla una cèl·lula saludable es descriu detalladament en el mètode Kruger, és amb aquests paràmetres que s'assigna la mostra sota prova.
Violacions:
- un o més caps;
- una o més cues;
- sense cap o cua;
- cues arrissades;
- una part mitjana irregular i un coll prim i prim, que no pot aguantar la cua;
- patologia de l’estructura del cap;
- angle de fixació incorrecte del flagel.
La morfologia és fàcil de desxifrar.El laboratori calcula la referència, ideal per a la fertilització, esperma i dolent, inadequada als criteris de selecció. Es denomina el valor resultant de les cèl·lules "bones" Índex Kruger.
Si la conclusió indica que l’índex de fertilitat de Kruger és del 14-15% o més, això significa que el contingut d’esperma de referència en líquid seminal està al 14-15%, que és el llindar inferior de la norma.
Viabilitat cel·lular
El nombre d’esperma en l’ejaculació pot ser normal, però la concepció tampoc no passa. El motiu pot estar en la viabilitat de les cèl·lules. Si la cèl·lula genital es mou, sempre està viva, però si és immòbil, pot ser viu i mort. Com més cèl·lules vives hi hagi a l'ejaculació, més probabilitats tindrà que un home es converteixi en pare. Es considera normal si el semen conté més de la meitat dels gàmetes vius.
Per esbrinar quins espermatozoides estan vius i quins no ho són, el tècnic de laboratori pot tintar una gota d’esperma amb eosina de colorant de laboratori. Una cèl·lula viva romandrà de color normal, ja que la seva membrana està intacta i la protegeix de manera fiable des del tint que entra a la cèl·lula. Els espermatozoides morts seran de color rosa, ja que la seva mort sempre s'acompanya de deformació i perforació de la membrana.
A més, es calcula el nombre d’esperma morts després de col·locar la mostra de líquid seminal en una solució hipotònica. Els espermatozoides vius sans s'inflin d’ell, les seves cues es doblegen en un arc, els morts no reaccionen a la solució nutritiva. La conclusió indica el nombre en percentatge. Aquest nombre indica el contingut de cèl·lules vives a l’ejaculació.
Cèl·lules d'espermatogènesi
Aquestes cèl·lules pertanyen a la categoria de cèl·lules rodones (cèl·lules rodones), ja que no són espermatozoides i no tenen cua. Aquests són només espermatozoides futurs, que hauran de passar per diverses etapes del desenvolupament, abans que es converteixin en cèl·lules germinatives de ple dret. També es detecten en el semen mitjançant un examen microscòpic.
Normalment, en un mascle adult sa, l'ejaculació conté al voltant del 2-4% d’aquestes cèl·lules germinatives joves encara madures.
Les taxes d’excés poden parlar d’una varietat de patologies, principalment relacionades amb el procés de desenvolupament i maduració d’esperma.
Glòbuls blancs
Un petit nombre de leucòcits en el camp de visió d’un tècnic és normal. No hi ha res dolent en això 1 ml de semen conté fins a un milió de glòbuls blancs. Aquesta és la norma.
Tanmateix, si el nombre de cèl·lules supera aquesta norma, això indica un procés inflamatori en el sistema reproductiu de l'home. Per tant, l’entrada a la conclusió d’un "leucòcit - 1-2 a p / zr" no hauria de causar preocupació: no hi ha processos inflamatoris i infecciosos amb aquest resultat.
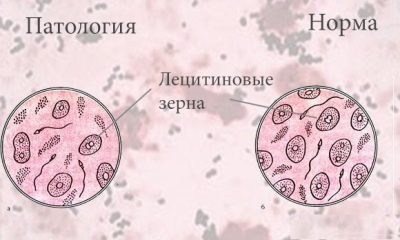
Grans de Lecitina
Han de ser presents en un semen saludable. Els grànuls de lecitina o els òrgans lipídics (formacions no cel·lulars) són part de la secreció de la glàndula prostàtica, de manera que la seva reducció suggereix problemes amb la pròstata.
Normalment, els grans de lecitina es troben en una quantitat aproximada de 10 milions en 1 mil·lilitre. En conclusió, el seu nombre no està indicat en termes numèrics o percentuals, normalment la descripció sembla bastant generalitzada - "norma" o "moderadament".
Muc i macròfags
L’aparició de mucositats, coàguls en el semen és sempre un símptoma molt inquietant, que pot indicar un procés inflamatori o infecciós fort en els òrgans reproductius.
Les cèl·lules grans - macròfags normals poden estar en quantitats individuals en el camp de visió. Un augment del seu nombre també és un signe d'infecció.
Cossos amiloides
Els cossos amiloides, semblants al midó en la seva estructura, apareixen en el semen quan els processos patològics es produeixen a la glàndula prostàtica.
L’aparició de formacions amiloides a l’ejaculació suggereix que l’home desenvolupa prostatitis, adenoma de pròstata i altres malalties.
La detecció simultània de macròfags i cossos amiloides pot indicar el desenvolupament de l'adenoma de pròstata.
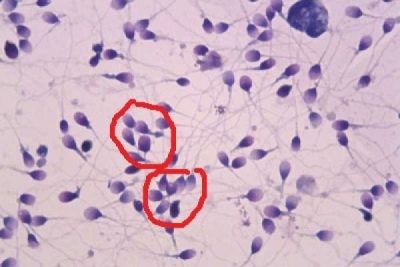
Aglutinació d'espermatozoides
El terme "aglutinació" es refereix al procés d’adhesió. En aquest cas, vol dir enganxar els espermatozoides. Aquestes cèl·lules no poden participar en la fecundació.
Les causes d’aquesta patologia poden variar, la majoria de les vegades s’observa en la infertilitat immunològica. En el procés normal d’aglutinació durant el semen no s’ha de detectar, sobre quina conclusió es fa l’entrada "no detectada" o "no detectada".
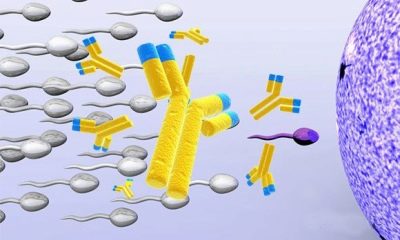
Anticossos antisperm (prova MAP)
Es poden produir anticossos contra els espermatozoides en el cos femení i en el mascle. Si el seu nombre és gran, comencen a destruir les cèl·lules sexuals masculines completament sanes i preparades per a la fecundació. Els caps o les cues d’esperma es veuen afectats. Les cèl·lules danyades s'enganxen, es produeix una agregació, la mobilitat dels gàmetes es veu afectada.
La prova MAP es basa en l’addició d’anticossos de conill a anticossos humans en espermatozoides. Si la droga injectada comença a adherir-se i embolica els espermatozoides, es tracta de la presència d'anticossos i d'infertilitat immunològica.
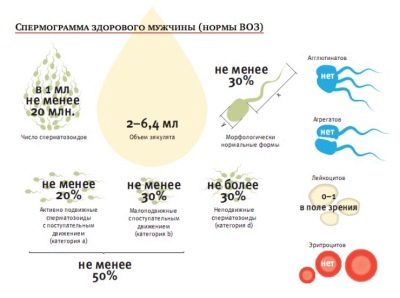
Normes a la taula (normospermia):
El principal indicador del semen | Normes modificades de l’OMS el 2010 | Normes de l'OMS fins al 2010 (per a referència) |
Volum | No menys de 1,5 ml | No menys de 2 ml |
Acidesa | No menys de 7.2 | No menys de 7.2 |
Concentració d’esperma | Més de 39 milions en total, no menys de 15 milions en 1 ml de material | No menys de 20 milions en 1 ml, no menys de 40 milions en total |
Mobilitat | No menys del 40% de les cèl·lules A i B, més del 32% de les cèl·lules de tipus A | 50% de cèl·lules tipus A i B, o un 25% de cèl·lules tipus A una hora després de l'ejaculació |
Vitalitat | Almenys el 58% de les cèl·lules vives de la mostra | No menys del 50% d’esperma viu |
Glòbuls blancs | No més d’1 milió per un mil·lilitre | No més d’1 milió per un mil·lilitre |
Anticossos antispermals | No més del 50% dels resultats de les proves | Associats amb anticossos en la prova de MAP no és més del 50% |
Morfologia espermàtica | Almenys el 4% de cèl·lules sanes | 15% de cèl·lules morfològicament sanes, almenys un 4% |
Patologies
Quina mena de condicions patològiques poden ser detectades per l'espermograma, es desprèn del mateix nom d'aquestes patologies:
- La oligospermia - concentració d'espermatozoides en líquid seminal és inferior a la normal.
- Astenospermia: alteració de la motilitat de les cèl·lules germinatives. Els espermatozoides, que podrien avançar ràpidament en línia recta a un ou que espera la fecundació, tenen poc o cap.
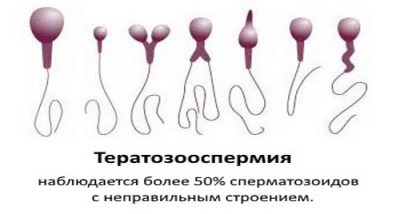
- Teratozoospermia: la morfologia dels espermatozoides està deteriorada. Hi ha un gran nombre de cèl·lules germinals lletges i mutades que no són capaces de fecundar, i si aconsegueixen això, llavors els riscos d’anomalies genètiques al fetus són elevats. Aquesta patologia es diu quan l’índex de fertilitat de Kruger és inferior al 4%.
- Azoospermia: absència d'esperma en fluid seminal. En aquesta condició, la fertilitat de l'home està absent, és una forma greu d'infertilitat.
- Aspermia: sense esperma. En aquest cas, es pot reduir l’home o no tenir sensacions corporals.
- Leucocitospermia: la presència d'un gran nombre de leucòcits en el líquid seminal. Considerat com a signe d'infecció o infecció, no està directament relacionat amb la fertilitat.
- Necrospermia: absència total dels espermatozoides vius en l'esperma o la presència de poques cèl·lules vives.
- Akinospermia: absència d'esperma mòbil al semen. Poden estar vius, però amb la funció motriu tenen dificultats significatives. Es diferencia de l’astenospermia per la seva severitat i severitat.
- Cryptospermia: una quantitat insignificant d’esperma en l’ejaculació. El càlcul microscòpic i de maquinari del seu nombre no està subjecte.El material es sotmet a centrifugació i, si es detecta una petita quantitat d’esperma en el sediment o no es detecta, es tracta de criptospermia.
- Hemospermia: la presència de sang a l’esperma. Normalment, els glòbuls vermells no haurien d'estar presents en un líquid seminal. Les impureses de la sang són un símptoma molt alarmant de malalties greus del sistema reproductiu.
- Bacteriospermia: detecció d'un gran nombre de bacteris al semen. Poden ser cocs, com ara estafilococs, estafilococs aureus, estreptococs, entercoccus faecalis i altres microorganismes oportunistes. Aquesta imatge pot indicar la presència d’una infecció bacteriana.
Causes de les desviacions
Les raons per les quals els resultats de l'esperma poden decebre a un home i la seva ànima bessona, molts. Sovint, els factors que fan malbé els índexs de semen es basen en una malaltia inflamatòria o infecciosa. Això inclou malalties inflamatòries cròniques i no tractades del sistema urogenital, malalties de transmissió sexual, infeccions de transmissió sexual - ureaplasma, micoplasma, clamídia, etc.
De vegades, aquestes malalties, conegudes per la gent com "alades", es produeixen sense símptomes, de manera que potser un home ni tan sols coneix la presència de, per exemple, la clamídia.
També hi ha un nombre aproximat de resultats d’espermogrames pobres en homes que tenen malalties inflamatòries de les vesícules seminals i de la glàndula prostàtica, en les quals les cèl·lules epitelials que produeixen espermatozoides queden afectades.
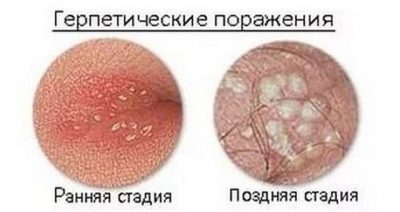
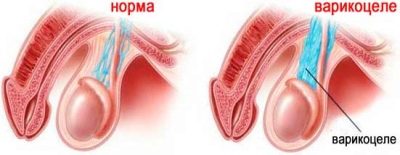
Sovint la causa de la violació de la qualitat de l'esperma és el varicocele. Les úlceres per herpes són molt perilloses quant a la probabilitat d’infertilitat., que provoca mutacions i canvis en l’estructura morfològica de les cèl·lules germinatives, així com en les parotitis, transferides per un nen durant la infància.
Fins i tot un simple virus de la grip o ARVI afecta la condició de l'esperma, però la seva influència és temporal, i en 2-3 mesos la composició de l'esperma torna a la normalitat. Tanmateix, això no s'ha d’oblidar, amb la intenció de superar l’esperma.
Entre les causes "doloroses", l'últim lloc està ocupat per les conseqüències de les lesions i les operacions quirúrgiques. Si un home va patir una lesió al cervell o la medul·la espinal, si es feien operacions d’aquests òrgans, si hi hagués intervencions quirúrgiques sobre el fetge i els ronyons, llavors la probabilitat que la qualitat i la quantitat d’esperma empitjorin és gran. Lluites, cops "sota el cinturó" - tot això no passa sense deixar rastre de la salut dels homes.
Més rarament, les causes de les violacions identificades durant la inspecció estan arrelades en patologies congènites: absència de testicles des del naixement, absència de gots deferents, defectes i anomalies de l'estructura dels òrgans reproductius. Aquests motius solen ser inevitables.
Fins i tot els mètodes moderns de medicina auxiliar reproductiva no ofereixen res a un home la infertilitat natural, fet natural des del naixement.
La qualitat dels espermatozoides és molt pitjor en els homes que viuen a grans ciutats gasoses amb un estat d’ecologia deplorable.
La fertilitat masculina està fortament influenciada pel seu estil de vida. Si el representant del sexe fort treballa molt, sobretot a la nit, i descansa una mica, si abusa de l’alcohol, de les drogues, fuma molt, tot això condueix a una interrupció de la morfologia dels espermatozoides i altres desviacions de l’espermograma, que indiquen que la funció reproductiva masculina es redueix.
En risc d’infertilitat masculina hi ha amants de viatges freqüents al bany i la sauna, els amants que escalfen el sol i visiten el solàrium, així com els homes que cada dia fan servir seients climatitzats al cotxe. Els efectes tèrmics sobre l'escrot i les glàndules sexuals que hi ha al seu voltant tenen un efecte negatiu en tots els processos d'espermatogènesi.
La causa dels problemes amb la qualitat de l'esperma pot estar en els factors d'estrès a llarg termini que experimenta un home, així com problemes hormonals al seu cos, per exemple, els problemes de fertilització comencen quan el balanç de les hormones tiroides i les hormones sexuals, per exemple, la testosterona, es veu alterat .
El desequilibri hormonal pot començar amb el tractament de medicaments hormonals, així com l’ús de fàrmacs esteroïdals per aconseguir el rendiment esportiu.
Les anomalies dels espermatozoides i la disfunció dels espermatozoides també poden ser causades per la genètica, si el nen va rebre dels pares un gen "defectuós" responsable de la reproducció.
Tractament i pronòstic per a la concepció
Si es detecten formes patològiques del semen, l'home necessitarà diagnòstics addicionals. Haurà de consultar un andròleg i també visitar altres especialistes: un endocrinòleg, un cirurgià, un neuròleg i, possiblement, un psicoterapeuta si no hi ha cap raó mèdica objectiva establerta.
Se li prescriuen proves addicionals: sang, orina, ultrasons de la glàndula prostàtica, examen manual de la pròstata.
El tractament comença després que es trobi la causa. Si la capacitat reproductiva ha disminuït a causa de la inflamació, la infecció, la prostatitis, es prescriurà un tractament antiinflamatori amb antibiòtics.
Si la causa rau en el varicocele, es pot indicar la cirurgia.
Els problemes hormonals es detecten mitjançant una anàlisi de sang per a la concentració de diferents hormones i la teràpia és prescrita per un endocrinòleg.
Tots, sense excepció, representants del sexe fort amb problemes de semen Es recomana revisar el seu horari de treball, deixar de treballar a la nit, dormir prou. De vegades és bo canviar la situació: passar de la ciutat a la ciutat, on l’aire és més net i el medi ambient és millor.
L’alcohol, les drogues i el tabac estan contraindicats. Però sense excepció, independentment de la causa de la infertilitat, es prescriuen preparats de vitamines, que inclouen vitamines A, E, C, D, vitamines del grup B, àcid fòlic, així com zinc i seleni.
Hi ha complexos prefabricats, creats específicament per a la concepció de la planificació d’home. La teràpia vitamínica hauria de durar com a mínim 3 mesos, i el temps dura l'espermatogènesi.
A la dieta dels homes cal incloure menjars riques en proteïnes: plats de carn i peix, productes lactis, verdures fresques (com a font d’àcid fòlic), fruits secs.
No es recomana a un home que porti roba interior ajustada i, a l'estiu, pantalons i pantalons curts sintètics, en els quals se sobreescalfi l'escrot. A l’hivern, cal evitar l’hipotèrmia dels genitals.
Es recomana a un home que planeja concebre un nen per canviar el seu descans habitual al televisor els caps de setmana a l’oci actiu: esquiar, triar fàcilment, nedar. La visita a banys i saunes es redueix al mínim o queden totalment abandonats temporalment.
La vida sexual s'hauria de dur a terme tenint en compte les recomanacions personals de l’uròleg-andròleg, que us explicarà el millor mode basat en l’esperma: si l’espermatozoide és massa espès - el sexe més freqüent, si és líquid, el sexe hauria de ser una mica menor.
Les previsions per a la concepció són favorables fins i tot amb greus violacions dels espermogrames. La medicina actual pot oferir moltes maneres de resoldre el problema: es tracta de la FIV i de la ICSI. En el 97% dels casos d'infertilitat adquirida es pot fer front a ella. Prognosi adversa només en el cas d’anomalies congènites i genètiques.
Sobre com preparar un home per concebre un nen, vegeu més avall.