Característiques de l'anàlisi de semen estès pel mètode Kruger
Per tal d’avaluar els indicadors de salut dels homes, s’utilitzen diverses proves. Un d’ells és l’estudi dels espermatozoides: un espermograma complet segons Kruger.
Què mostra el mètode?
L'espermograma Kruger estès és un dels mètodes per al diagnòstic de patologies reproductives. Sovint, aquest mètode d'investigació s'assigna als futurs pares, que per alguna raó tenen dificultats per concebre.
En aquest estudi, les característiques morfològiques de les cèl·lules germinals masculines (espermatozoides) s'analitzen mitjançant criteris especials: l'escala de Kruger. Aquest estudi no és realitzat per tots els homes. Hi ha algunes indicacions mèdiques per a això. Com a regla general, els reproductors realitzen aquesta prova de laboratori.
S'aconsegueix una morfologia estricta al laboratori i ajuda a avaluar si una dona pot quedar embarassada d’un home en particular. Sense un estudi acurat de les propietats de les cèl·lules germinals masculines, és impossible aconseguir-ho.
Aquest mètode d'investigació va ser proposat pel professor Kruger a finals del segle XX. També va desenvolupar indicadors especials per als quals es va fer l'avaluació. El mètode s'ha utilitzat durant molts anys i permet als metges obtenir la informació necessària sobre les patologies existents de la salut reproductiva dels homes.
Què és diferent del semen habitual?
L’estudi bàsic de l’ejaculació només proporciona als especialistes una imatge aproximada de l’estat de la salut reproductiva masculina. En la majoria dels casos, la realització d'aquest mètode de recerca és suficient. No obstant això, de vegades es requereix una anàlisi més exhaustiva.
Aquesta qüestió és especialment “aguda” si un home té alguna dificultat amb la concepció. En aquesta situació, calen diagnòstics més avançats. Un dels prerequisits és avaluació de la morfologia (estructura) de les cèl·lules germinals masculines. Això és possible gràcies al mètode de semen estès Kruger.
Normes d'embaràs natural
Perquè la concepció succeeix després de tot, molts factors han de "funcionar". Molt també depèn de la salut fèrtil d'un home.
L’estructura morfològica d’esperma és una característica clínica important necessària per a la implementació de la concepció natural. La norma de morfologia de l'esperma es presenta a la taula següent:
Signe avaluat | Característica anatòmica |
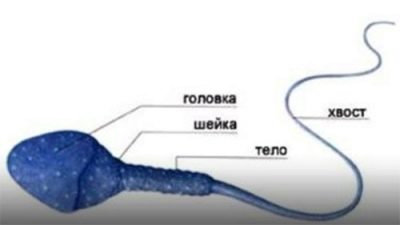
Cap | Oval, lleugerament allargat. Longitud: 2,5 microns, amplada - 4 micres. |
Coll | És una mena de transició del cap a la cua. Les mides normals han d’adaptar fins a 1,5 del volum del cap. |
Cua | La forma allargada fa moviments actius. |
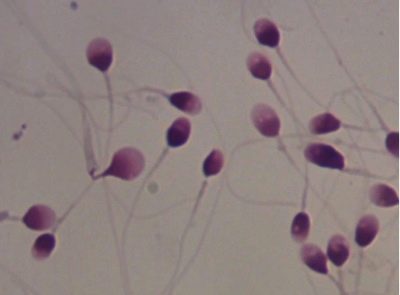
L’estructura (morfologia) de la cèl·lula germinal masculina és un criteri molt important. Per això, es calcula la relació entre el cap, el coll i la cua de l’espermatozoide. Normalment, el cap final és una mica oval. La seva cua és molt mòbil.
Si no es detecten defectes morfològics durant l'examen, aquest és un indicador de la norma. En aquest cas, augmenta la possibilitat de fusionar-se amb l’ou.
Els experts identifiquen diverses variants patològiques de l’estructura del cap de la cèl·lula reproductiva masculina.Per tant, pot tenir una forma de pera, de forma trapezoïdal, cònica i rodona. Altres opcions també són possibles, però són extremadament rares en la pràctica mèdica.
Hi ha d’haver una connexió directa entre el cap i la cua. Si aquesta "interacció" és violada, és conseqüència de la patologia. En aquesta situació, la trajectòria de l’esperma també es pot trencar.
Fa uns quants anys, els metges només van avaluar la patologia de la forma anatòmica del cap. Actualment, s'estan avaluant tots els paràmetres clínics.
En conclusió, l’estudi pot ser un nombre. Indiquen el nombre d’esperma afectat. Per tant, si només existeix la patologia del cap, s'indica el número 1. Amb la derrota de tres parts anatòmiques (cap, coll i cua) - número 3.
Com fer un espermograma?
Abans de realitzar un estudi, haureu de parlar amb el vostre metge perquè pugui preparar recomanacions per preparar-se per a l'anàlisi. Aquest tipus d’examen es pot realitzar a qualsevol institució mèdica que faci aquestes proves. Normalment, es duen a terme estudis en clíniques on es realitza treball amb parelles que tenen dificultats per néixer.
A les institucions mèdiques, per regla general, hi ha sales separades on un home pot lliurar-se amb seguretat el biomaterial. Les clíniques modernes estan intentant equipar bé aquesta habitació, de manera que els representants del sexe més fort estiguessin psicològicament còmodes.
Durant la recollida de biomaterial, ningú no molesta. Normalment, el temps no està regulat estrictament. Per a investigacions, sortirem a ejacular. Això s'aconsegueix mitjançant la masturbació. L'ejaculació es recull en un contenidor especial, que es dóna a l'home abans de l'anàlisi.
Preparació adequada
Perquè els resultats de l’anàlisi siguin qualitatius i fiables, l’home examinat ha de ser preparat correctament. Com a regla general, a totes les institucions mèdiques on es realitzen aquests estudis, hi ha recomanacions i instruccions especials. Expliquen què cal fer per a la formació de qualitat abans de realitzar l’enquesta.
Abans d'anar al laboratori, se li dóna un descans sexual complet. Això significa no només aturar el sexe, sinó també prohibir la masturbació. Això és necessari perquè durant l’estudi els espermatozoides siguin actius i mòbils.
A més, pocs dies abans de l'enquesta, un home no hauria de prendre alcohol. L’alcohol té un efecte advers sobre el semen, cosa que pot provocar resultats d'investigació poc fiables.
Un parell de dies abans d’anar al laboratori per al lliurament de biomaterials hauria de limitar el nombre de cigarrets fumats. Millor el dia de l'enquesta que l'home no fuma
L'exposició de temperatures massa elevades al cos durant la preparació per a l'examen també és indeseable. Els homes que tinguin previst fer aquest estudi no haurien d’anar al bany o a la sauna uns dies abans. A l’estiu i, si és possible, el temps més calorós, limitarà la vostra estada al sol actiu.
Com es realitza la transcripció?
Va realitzar investigacions en condicions de laboratori sota el microscopi. Posteriorment, les "mans" van emetre una conclusió. S'hi inclouen tots els paràmetres clínics estimats obtinguts durant l'estudi.
És impossible establir el diagnòstic només per una anàlisi. El resultat mostra la presència de qualsevol canvi funcional, però no és un diagnòstic.
Per establir la patologia És important consultar amb diversos metges. L’home examinat sol ser aconsellat per metges de diferents especialitats, incloent un especialista en fertilitat i un andròleg. Aquests experts avaluen els resultats de l’estudi i estableixen el diagnòstic.
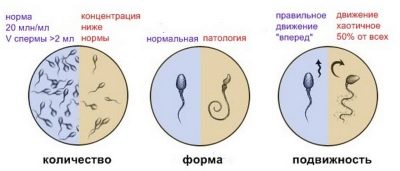
En una ejaculació normal, hi hauria d'haver uns 15.000.000 de semen.Si aquest contingut és significativament menor, es parla de dues condicions patològiques: "azoospermia" i "oligozoospermia". Són desfavorables per a una nova concepció i requereixen una correcta correcció mèdica.
A més del recompte quantitatiu, també es realitza una anàlisi qualitativa. Un dels paràmetres estimats és el vector de moviment de cèl·lules germinals masculines. La majoria d’ells haurien de moure's en línia recta. Aquest tipus de moviment biològic és el més funcional per a la implementació de la concepció.
Si el nombre d’espermatozoides que es mou al llarg d’aquesta trajectòria és inferior al 32 per cent, llavors es pot considerar una condició patològica. Es diu en medicina "astenozoospermia".
Pràcticament tots els membres del sexe fort tenen espermatozoides modificats per propietats morfològiques. Això és normal: No hi ha un esperma 100% perfecte en forma i estructura.
És important estimar el nombre de cèl·lules germinals masculines alterades. Si hi ha massa, la possibilitat de la concepció natural es redueix significativament. Aquesta situació pot fer que sigui molt difícil que els espermatozoides arribin a l'ou femení per fertilitzar-lo.
La medicina patològica en la qual les propietats morfològiques de les cèl·lules germinals masculines canvia substancialment. Si aquesta condició és pronunciada, es redueix significativament la concepció natural del parell. En aquesta situació, en general, no es pot prescindir del tractament adequat.
Aquesta prova avançada també permet avaluar no només les característiques funcionals i anatòmiques dels espermatozoides, sinó també determinar les propietats bàsiques de l’ejaculació. Així, també es poden avaluar els indicadors de viscositat, acidesa, color i quantitat de biomaterial.
Si un home tenia resultats pobres amb aquest examen, en aquest cas el metge podria fer-ne una segona prova. Aquesta situació també és possible si el metge té raons per dubtar de la fiabilitat de les dades clíniques obtingudes.
Si durant l’examen de l’home s’han identificat anomalies patològiques, es realitza un diagnòstic més avançat. Com a regla general, moltes de les desviacions identificades contribueixen a una disminució de la fertilitat masculina.
Per tal de clarificar totes les possibles violacions i realitzar investigacions auxiliars. Per tant, en aquest cas, el metge pot recomanar-se que s’examini per identificar ASAT específics (anticossos antisperfets).
Com millorar el rendiment?
Sovint, alguns motius i factors que no són permanents provoquen un canvi en el rendiment. Per exemple, les taxes de semen dels homes que acaben de patir refredats o infeccions víriques seran pitjors.
En aquest cas, haurien de recuperar-se i recuperar-se plenament, i només es podran sotmetre a un estudi similar. És millor que entre el període de temperatura agut i el lliurament del biomaterial a l'estudi almenys dues setmanes. El moment exacte li dirà al metge després de realitzar un examen clínic.
La febre alta i la febre tenen un efecte advers sobre el rendiment de l'esperma. No obstant això, després del cessament dels seus efectes, l'estat millora gradualment i torna a la normalitat.
Els medicaments antivirals, així com la beguda abundant i abundant, ajudaran a restaurar el cos amb més rapidesa. En el període de recuperació, també necessitareu fons que continguin totes les vitamines i oligoelements necessaris. Són designats, per regla general, en forma de complexos multivitamínics.
Després d’un tractament complex, l’espermograma Krueger repetit es realitza millor entre 6 i 8 setmanes després de la recuperació. En determinades situacions, pot trigar més temps.
Qualsevol procés inflamatori contribueix al fet que a l'ejaculació apareixen cèl·lules blanques - leucòcits.Són una part important del sistema immunitari i són necessàries per eliminar la infecció.
El risc de leucòcits durant el lliurament d’una anàlisi avançada de l’ejaculació és que poden produir resultats falsos. En alguns casos, un especialista sense experiència que realitza un estudi pot simplement prendre'ls per espermatozoides "inactius". Malauradament, aquests casos encara es troben a la pràctica mèdica.
Per a la seva minimització, ara es fan servir colorants especials en laboratoris. Es poden utilitzar per distingir una cèl·lula de sang blanca d’una cèl·lula germinal masculina. Els metges anomenen aquesta prova de laboratori leucoscrinum. No obstant això, el factor humà de l’estudi no es pot excloure del tot.
A la pràctica mèdica també hi ha un terme especial. - Efecte Dunning-Kruger. Està en el fet que els especialistes amb baixes qualificacions poden cometre errors i fins i tot no reconèixer-los.
Si es van detectar una gran quantitat de leucòcits durant l’examen de l’ejaculació, pot ser que s’hagi de tornar a realitzar l’estudi.
Hi hauria d’haver prou temps entre la renúncia. En aquest moment, el metge ha de prescriure un home el tractament adequat necessari per reduir els leucòcits del semen.
Els resultats negatius de l’estudi són, en cap cas, frases. Sovint passa que la forma de vida moderna condueix a la seva producció. L’estrès constant, la falta de son, la nutrició irregular i altres estímuls condueixen al fet que la salut de l’home comença a deteriorar-se.
És molt important seguir-lo amb regularitat. Per tant tots els homes haurien de visitar definitivament un uròleg almenys una vegada a l'any.
Si un home té malalties cròniques, també les ha de tractar a temps. Com a regla general, es pot evitar el desenvolupament de canvis patològics en els espermogrames fins i tot mitjançant la simple observància d’un estil de vida saludable.
Per als cinc passos que augmenten la mobilitat d'espermatozoides de forma natural, vegeu el següent vídeo.