Druhý screening v průběhu těhotenství: data a normy ukazatelů
Každá budoucí matka chce, aby se její dítě narodilo zdravé. Perinatální screening je nezbytný k určení povahy průběhu těhotenství a včasného stanovení různých patologických stavů. Tento článek vám řekne, proč potřebujeme druhý screening během těhotenství.
Co je to?
Screening těhotenství je komplex studií nezbytných pro včasné stanovení různých porušení vývoje nitroděložního vývoje plodu. Také s pomocí těchto studií lze přesně určit stav matky. Vyhodnocení výsledků lékařů zabývajících se několika specializacemi.
Pro pohodlí, lékaři rozdělili celé období těhotenství do několika velkých časových období, které se nazývají trimestry. Každý trvá 3 roky měsíce. K popisu trvání těhotenství porodníci používají gynekologa po celé týdny. V tomto případě je každý trimestr 12 porodnických týdnů.
Screening u těhotných žen je velmi důležitý postup, který nebyl zaveden tak dávno. První doporučení týkající se potřeby byla vypracována zástupci Ministerstva zdravotnictví Ruska. Podle odborníků ministerstva by zavedení takového opatření mělo pozitivně ovlivnit nepříznivou demografickou situaci v zemi.
Screening během těhotenství je nezbytný pro snížení mateřské a kojenecké úmrtnosti. Bez tohoto diagnostického komplexu je také nemožné si představit včasnou prenatální diagnostiku různých genetických a chromozomálních onemocnění.
Je třeba poznamenat, že screening v těhotenství se provádí ve všech ekonomicky rozvinutých zemích. Různé programy financování způsobují pouze rozdíl v seznamu nezbytných pro provádění výzkumu. V naší zemi se tento komplex také postupně rozšiřuje. Pokročilá diagnostika je nezbytná pro včasné odhalení nebezpečných genetických onemocnění.
V každém trimestru těhotenství jsou určité patologické stavy stanoveny vyšetření dítěte v děloze skríninkem. Toto je velmi kvůli zvláštní fetální fyziologii. Denně se měnící hormony těhotné ženy také vyžadují podrobnější přístup.
Během celého období těhotenství lékaři obvykle doporučují nastávající maminky podstoupit 3 takovéto projekce. V některých situacích může být jejich počet snížen na dva. K tomu obvykle dochází během normálního těhotenství.
Co to zahrnuje?
Během druhého screeningu lékaři hodnotí poměrně velký rozsah různých ukazatelů. Těhotná žena musí podstoupit biochemické vyšetření krve a podstoupit ultrazvuk.
V některých případech, zejména ze zdravotních důvodů, může být diagnostický komplex poněkud rozšířen.
V této fázi těhotenství musí lékaři zkontrolovat hladiny hormonů. Takové studie umožňují odhalit i skryté nemoci, které se vyskytly dříve nebo se vyvíjely v matce již během nošení dítěte. Pokud se hormonální pozadí u těhotné ženy významně odchyluje od normy, mohou lékaři předepsat speciální léčbu.
Stanovení genetických patologií je velmi důležitým stadiem screeningu ve druhém trimestru těhotenství. V této době je výzkum značně zaměřen. Účelem screeningu je vyloučit z vyšetřených žen, které nemají známky chromozomálních onemocnění.
Pokud výsledky vyšetření odhalily jakékoli abnormality plodu, které nejsou slučitelné s jeho životem, pak je vznesena otázka potratu.
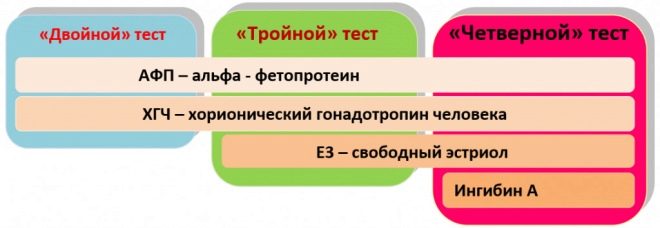
Během procesu screeningu odborníci hodnotí jak biochemické parametry, tak ultrazvuk. Laboratorní metoda používaná při takovém vyšetření lékaři často nazývají „trojitá“. Faktem je, že pro jeho použití tři základní biochemické ukazatele:
- HCG;
- volný estriol;
- alfa fetoprotein.
V některých situacích může být nutné tento test rozšířit.
Gynekolog může doporučit PCR test pro 12 infekcí budoucí matce, která měla během těhotenství jakoukoli infekci močových cest. Tato studie pomůže určit všechny "nemé" patologie, které mohou zhoršit průběh těhotenství.
K vyloučení výrazných alergických patologů může lékař doporučit také darování krve pro specifické protilátky (AT). Tyto proteinové látky mohou být vytvořeny v mateřském organismu na některých fetálních strukturách, kterými mohou být alergeny (AH). Takový vznikající imunitní konflikt může způsobit vznik různých patologií.
Nebezpečné nemoci, které mohou způsobit vrozené choroby plodu, mohou být dále diagnostikovány během screeningu. Za tímto účelem může lékař, který pozoruje těhotnou ženu, doporučit, aby darovala krev pro stanovení HIV 1. typu. Tato analýza se často provádí společně s definicí specifických markerů hepatitidy B a C.
Data
Druhý screening se provádí ve 2. trimestru těhotenství.
Všechny studie očekávaných matek se doporučily od 16 do 20 týdnů. Je povoleno pouze několik výjimek, pokud může být zpoždění provedeno. Obvykle jsou spojeny s kontraindikacemi pro ženy, aby prováděly jakýkoli výzkum. Takové situace jsou v praxi gynekologů a porodníků mimořádně vzácné.
Mnoho mumií se zajímá o otázku, zda je možné darovat krev pro studii a podstoupit ultrazvukové vyšetření v různých dnech. To není zakázáno. Stále však musí diskutovat o načasování návštěv u svého lékaře. Často se stává, že lékař sám doporučí konkrétní termíny pro provedení laboratorních testů nebo ultrazvuku.
Kdo by měl projít?
Vysoká úmrtnost matek a kojenců v Rusku je způsobena tím, že lékaři doporučují screening v těhotenství pro téměř všechny ženy. Odborníci však vytyčují několik „speciálních“ nebo deklarovaných kategorií nastávajících matek, které se tomuto komplexu diagnostiky nemohou vyhnout.
Mezi vysoce rizikové skupiny patří:
Budoucí maminky, jejichž pojetí dítěte se stalo po jejich 35. narozeninách;
Těhotná s patologickým průběhem 1 trimestr těhotenství;
Budoucí matky s zatíženou rodinnou anamnézou vyvíjejících se chromozomálních nebo genetických onemocnění, zejména podél linie prvních a nejbližších příbuzných;
Těhotné ženy, které v prvních týdnech těhotenství utrpěly virové nebo bakteriální infekce;
Budoucí maminky trpící cukrovkou, zejména možností závislou na inzulínu;
Těhotné ženy, které mají jakékoliv onkologické onemocnění nebo jsou zatíženy novotvarem;
Ženy, které měly předchozí děti, mají závažnou patologii a vrozené vady;
Těhotné ženy, které měly několik spontánních potratů nebo které měly mnoho potratů před nástupem tohoto těhotenství;
Nastávající matky, které byly diagnostikovány s určitými intrauterinními růstovými defekty ultrazvukem během 1 screeningu.
Pokud během 2 screeningu lékaři opět odhalí určité patologie, ale potrat není nutný, pak se doporučí podstoupit další komplex těchto studií, ale ve třetím trimestru. Tato dynamika je nezbytná k určení závažnosti vznikajících porušení. Pokud tuto situaci lze nějakým způsobem změnit pomocí lékové terapie, pak se lékaři uchýlí k této situaci.
V některých případech může být nezbytné poradit se s genetikem, aby bylo možné určit potřebu dalšího screeningu. Pokud po ní lékař vyloučí všechny možné nemoci, pak ve třetím trimestru, budoucí maminka může být doporučeno, aby se ultrazvukové vyšetření.
Konzultace genetiky je velmi důležitou součástí prenatálního screeningu. Pokud ji porodník-gynekolog doporučuje podstoupit, stojí za to navštívit.
Příprava
Získání spolehlivých výsledků je velmi důležité pro řádnou přípravu. Mezi dodáním biochemických analýz a ultrazvukem může trvat několik dní. V tomto případě by měla být všechna doporučení dodržována během celého přípravného období druhého screeningu.
Dieta snižující lipidy pomůže při získávání přesnějších výsledků. Takové potraviny zcela vylučují jakýkoliv tuk a smažené produkty. Omezeno také na jakékoli potraviny bohaté na cholesterol. Následujte tuto dietu 5-7 dnů před screeningem. V tomto případě budou výsledky studie spolehlivější.
Omezení bílkovin ve vaší stravě budoucím maminkám za to nestojí. Je nezbytný pro plný růst a vývoj plodu. Před testováním by měli zvolit lehčí proteinové produkty. Patří mezi ně štíhlé ptáky a bílé ryby, libové hovězí maso, Turecko. Jezte vepřové a jehněčí týden před odchodem do laboratoře nestojí za to.
Porodníci a gynekologové nedoporučují těhotné ženy v předvečer výzkumu, aby nějakým způsobem podstatně změnili svůj pitný režim. Zvláště byste to neměli dělat očekávaným matkám trpícím různými edémy. Hlavní omezení je před provedením ultrazvuku.
V tomto případě by několik hodin studie mělo výrazně snížit spotřebu vody.
Okamžitě stojí za povšimnutí, že v některých situacích může být nezbytné a naopak aktivní plnění močového měchýře. To je obvykle nezbytné pro provedení transabdominální studie pro určité zdravotní stavy. K tomu lékař doporučí budoucí mámu po dobu 1-1,5 hodiny před studiem k pití 3-4 sklenic vody. Obvykle jsou taková doporučení uvedena před ultrazvukem.
2-3 dny před ultrazvukem by budoucí maminky měly omezit nabídku ovoce a zeleniny. Také podle omezení spadají luštěniny a všechny druhy zelí. Tyto produkty jsou bohaté na hrubé vlákno, které zvyšuje plynování a střevní peristaltiku. Také výskyt plynů ve střevě vede k použití sycených nápojů nebo dokonce kvasu.
To vše přispívá k tomu, že během ultrazvuku se zvyšuje fenomén echos negativity. V takové situaci nemůže lékař na monitoru ultrazvukového přístroje získat kvalitní obraz.
Krevní testy by se měly provádět ráno. To by mělo být prováděno výhradně na prázdný žaludek. Lékaři dlouho poznamenali, že testy prováděné ve večerních hodinách se často nestávají informativními. Večer v předvečer laboratorních testů by měla být konzumována tak snadno, jak je to jen možné.Ráno po probuzení nemůžete jíst.
Výsledky biochemických testů jsou zcela závislé na účincích mnoha faktorů. Dokonce i jíst mořské plody, citrusové plody, čokoládu a med může vést k jejich zkreslení. Často se to děje v situacích, kdy jsou tyto produkty používány v předvečer testování.
Cvičení je dalším možným faktorem, který povede ke zkresleným výsledkům. Dokonce i obvyklé čištění bytu, které budoucí máma začne dělat v předvečer cesty do laboratoře, může vést k tomu, že lékaři rozpoznávají výsledky testu jako falešné.
Před screeningem byste také neměli navštěvovat speciální třídy nebo jógu pro těhotné ženy. Je lepší je v tomto případě odložit na několik týdnů. Denní procházky na čerstvém vzduchu budou pro budoucí matky vynikající alternativou fyzické námahy v tomto období. Tato promenáda osloví budoucí dítě. Během procházek ve vzduchu vstupuje velké množství kyslíku do krevního oběhu, což je vynikající prevence hypoxie plodu.
Vyloučení psycho-emocionálního stresu je velmi důležitým krokem. před screeningem. Lékaři zjistili, že pokud se budoucí maminka při přenášení svého dítěte často obává nebo se obává, riziko vzniku neurologických poruch u dítěte se výrazně zvyšuje. Silný psychoemotický stres může také ovlivnit získání spolehlivých ultrazvukových výsledků. To provokuje výrazný křeč krevních cév, který může nepříznivě ovlivnit výkon uteroplacentální průtok krve.
Testy a důvody abnormalit
Jakékoli odchylky od normy musí být vyhodnoceny odborníky. Důležité je zvýšení i snížení těchto ukazatelů. Sestavení komplexní zprávy po screeningu vyžaduje povinnou interpretaci všech získaných výsledků.
Lékař nikdy neurčí diagnózu pouze pro jeden výsledek biochemické analýzy. V některých případech, k určení patologie bez ultrazvuku je nemožné.
HCG
Chorionový gonadotropin, neboli hCG - je jednou ze složek "trojitého" biochemického testu. Je to také biologicky aktivní látka, kterou lékaři nazývají těhotenský hormon. Jeho koncentrace se postupně zvyšuje na 2. trimestr těhotenství. Teprve bezprostředně před porodem to poněkud padá.
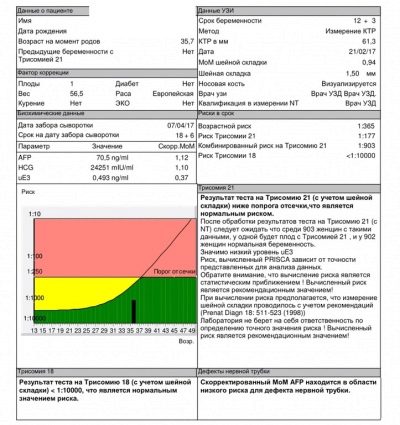
- Do 16. týdne je toto číslo 10 000–58 000 IUU / ml.
- V 17. týdnu jsou hodnoty 8000-57 000 IU / ml.
- Do 20. týdne těhotenství - 1600-49 000 IU / ml.
Zvýšený
Vysoké hladiny gonadotropinu v krvi se vyskytují při přenášení dvojčat nebo trojčat. V tomto případě lékaři dokonce používají speciální tabulky, ve kterých jsou zadávány normální hodnoty tohoto hormonu. Zvýšené hladiny hCG v krvi mohou indikovat přítomnost preeklampsie nebo určitých nádorů u matky. Obdobná situace se vyvíjí i v případě, že nastávající matka je během těhotenství nucena užívat imunosupresiva nebo hormonální léčiva.
Sníženo
Redukce hCG v krvi se nachází v mnoha patologických stavech. Koncentrace gonadotropinu výrazně klesá se zvýšeným rizikem potratu. Snížená koncentrace hCG v krvi indikuje intrauterinní zpoždění plodu nebo Edwardsův syndrom. Kritická hladina gonadotropinu se vyskytuje během fetální smrti dítěte.
Alfa fetoprotein
Tato specifická látka vzniká pod vlivem fungování embrya. V prvních týdnech intrauterinního vývoje se syntetizuje ve žloutkovém vaku. Vzniká již pod vlivem jater a v orgánech gastrointestinálního traktu dítěte.
Přítomnost této látky v krvi je životně důležitá. To umožňuje plodu poskytovat všechny potřebné živiny, a také chrání před agresivní účinky estrogenu.Alfa-fetoprotein minimalizuje riziko vzniku imunitního zánětu mezi matkou a plodem.
Tato látka proniká do mateřského organismu společným systémem uteroplacentárního průtoku krve. V placentě je také pozorována poměrně vysoká koncentrace alfa-fetoproteinu.
Během různých období těhotenství jsou ukazatele tohoto hormonu odlišné. To je způsobeno fyziologií vývoje plodu.
- Ve 16-18 týdnech těhotenství jsou hodnoty alfa-fetoproteinu 15-95 U / ml.
- Ve 20. týdnu se koncentrace této látky pohybuje v rozmezí od 27 do 125 U / ml.
Zvýšený
Zvýšené hladiny alfa-fetoproteinu se nacházejí nejen v patologických podmínkách. Zvýšená koncentrace tohoto hormonu indikuje přítomnost mnohočetného těhotenství. Tento stav je také nalezen v preeklampsii. Tato patologie může být extrémně nebezpečná pro rozvoj mnoha komplikací.
Zvýšení alfa-fetoproteinu v krvi ukazuje na možnou tvorbu malformací. V tomto případě je pro vyloučení patologií nutné ultrazvukové vyšetření. Lékaři si všimnou, že zvýšená hladina tohoto hormonu je také nalezena s různými defekty a nezápornou neurální trubicí.
Vrozená nefróza ledvin u plodu se také projevuje výrazným zvýšením alfa-fetoproteinu během středního těhotenství.
Snížené
Snížené hladiny alfa-fetoproteinu mohou indikovat možný vývoj některých genetických defektů - Edwardsův syndrom a Downův syndrom. Také tato situace může být velmi nepříznivým příznakem projevu "zmrazeného" těhotenství. V tomto případě je bohužel potrat vyžadován, protože jeho další rozvoj již není možný.
Volný estriol
Nárůst této biologicky aktivní látky nastává bezprostředně po početí. Tento hormon je také velmi silně asociován s gonadotropinem. Tato látka je syntetizována placentou a játry plodu.
Zvýšená koncentrace estriolu je nezbytná pro normální průtok krve dělohy. Také díky této látce je zajištěn nezbytný tón krevních cév a placentárních cév. Rostoucí koncentrace tohoto hormonu ovlivňuje tvorbu a další práci kanálků mléčných žláz.
V různých obdobích těhotenství se mohou hodnoty tohoto ukazatele lišit.
- V 16. týdnu jsou hodnoty hormonů 5,4-21 nmol / l.
- Koncem 18. týdne se koncentrace látky změní na 6,7-26 nmol / l.
Zvýšený
Tento stav během těhotenství může být také zcela fyziologický. Rozvíjí se v budoucích maminkách, které mají dvojčata nebo trojčata. V tomto případě se koncentrace volného estriolu zvyšuje ve srovnání s normou o faktor 2-3.
Dalším faktorem, který může vést ke zvýšení séra dané látky, je těhotenství velkého plodu. Různé objevující se patologické stavy močových cest u plodu se také projevují zvýšením koncentrace estriolu. Velmi často se onemocnění močových cest nebo ledvin matky stávají primární příčinou vývoje tohoto stavu u dítěte.
Snížené
Nízký estriol může nastat u různých genetických nemocí, takový jako Edwards syndrom nebo Downova nemoc. Patologie u plodu, doprovázená snížením koncentrace estriolu, může být také spojena se zhoršeným vývojem nervové tkáně.
Snížený uteroplacentální průtok krve se také projevuje snížením koncentrace estriolu v krvi. Tato vlastnost se projevuje v patologickém průběhu těhotenství. Také změna hormonálního pozadí je výsledkem užívání některých hormonálních léků, které musí nastávající matka užívat k léčbě průvodních onemocnění.
Inhibovat A
Analýza pro stanovení této látky se provádí pouze z určitých zdravotních důvodů. Obvykle je přiřazena ženám, jejichž předchozí výsledky testů byly nespolehlivé.Tato studie může být také použita k objasnění přítomnosti patologií.
Koncentrace tohoto hormonu v krvi se během těhotenství významně zvyšuje. Před počátkem je inhibin A syntetizován vaječníky. Pak tato funkce přebírá placentu plodu. Tento test se používá k určení různých vrozených vad vývoje plodu.
Zvýšený
Tento pomocný test pomáhá určit poměrně mnoho různých genetických onemocnění v období fetálního vývoje. Některé chromozomální patologie se také projevují nárůstem látky v séru.
Zvýšená hladina inhibinu A v krvi předchází velmi nebezpečnému stavu - žlučníku. Fetoplastická insuficience se často projevuje zvýšením tohoto biochemického indexu.
Sníženo
Reduced Inhibin A je nalezen, když je vysloven hrozící potrat. V této situaci mohou lékaři nařídit opakování této analýzy. Absence jakékoli pozitivní dynamiky bude znamenat, že se těhotenství bohužel nevyvíjí. V tomto případě může být nezbytné urychleně hospitalizovat budoucí mámu do nemocnice pro intenzivní léčbu.
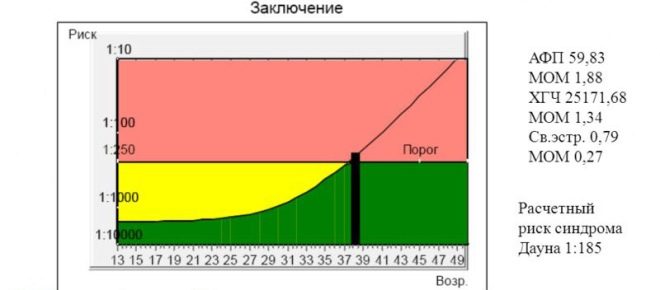
MoM
Výpočet tohoto důležitého koeficientu se provádí pomocí speciálního počítačového programu, do kterého jsou zadány všechny základní počáteční hodnoty. Tento ukazatel nám umožňuje odhadnout riziko možných odchylek intrauterinního vývoje vzhledem k normálním hodnotám.
Normální výkonnost tohoto kritéria je 0,5-2,5 MoM.
Na co to je?
Data ultrazvukové vyšetření na 20-22 týdnů těhotenství. Lékaři říkají, že ultrazvuk odborná třída konat mnohem později - ve 22-24 týdnu. Je lepší, aby tyto studie prováděli zkušení a kvalifikovaní odborníci s významnými klinickými zkušenostmi s těhotnými ženami.
Druhý screening je hlavně transabdominálním způsobem. Pro získání obrazu v tomto případě se používá ultrazvukové čidlo, s nímž lékař vede kůži budoucího maminka.
Transvaginální ultrazvuk ve druhém trimestru těhotenství se prakticky neprovádí.
Pro získání dobrého obrazu na monitoru ultrazvukového přístroje se používá speciální transparentní gel. Před zákrokem se aplikuje na kůži břicha. Tento gel zlepšuje reflexní vlastnosti ultrazvukových vln. Jeho použití nemůže vyvolat rozvoj alergických stavů nebo nějakým způsobem poškodit budoucí dítě.
S pomocí ultrazvuku v této době těhotenství, můžete určit hlavní životně důležité orgány plodu. Odborníci, provádějící výzkum, určují velikost jater, žlučníku a střev. Vyšetření mozku a jeho základních struktur hraje velmi důležitou roli v diagnostice mnoha patologií.
Ve druhém trimestru těhotenství určují také lékaři obvod hrudníku a břicha. Abnormality těchto ukazatelů ukazují různé patologie, které se objevily u plodu. Také pro posouzení vývoje dítěte určují lékaři velikost některých tubulárních kostí. Absence některých kostních formací v této fázi nitroděložního vývoje může znamenat velmi závažné patologie.
Vyhodnocení obličejových kostí obličeje hraje velmi důležitou roli v diagnostice mnoha nemocí. K tomu ultrazvuková specialistka podrobně zkoumá čelní kost, oční důlky, oblast nasolabiálního trojúhelníku. Architektura obličeje se odhaduje jak vepředu, tak v profilu.
Definice patologií kardiovaskulárního systému v této fázi velmi důležité. V tomto období vývoje má dítě srdeční tep. Zkušení ultrazvuk může identifikovat a srdeční vady. Pro identifikaci regurgitace (abnormální průtok krve) se studie provádí pomocí dopplerovské sonografie.
Fetální membrány jsou velmi důležité anatomické elementy, které jsou také vyhodnoceny při takovém vyšetření. Ve druhém trimestru těhotenství jsou stanoveny základní parametry placenty. Pro tento účel se stanoví jeho tloušťka, objem a také krevní cévy, které zásobují orgán.
Objem amniotické tekutiny - důležité kritérium pro ultrazvukové vyšetření. Přebytek tohoto ukazatele nad normální hodnotu je důsledkem vysoké vody. Nedostatečné množství plodové vody indikuje nízkou hladinu vody. Obě tyto patologické situace jsou extrémně nepříznivé pro vývoj plodu.
Vnitřní genitálie těhotné ženy jsou také hodnoceny během screeningu. Zvláště je nutné tyto studie provádět, pokud má budoucí máma jakékoli patologické stavy reprodukčního systému. V tomto případě popisuje nejen vnitřní vrstvu dělohy, ale i její přívěsky a vaječníky.
Fetometrie - Toto je základní studie zahrnutá do screeningu. To vám umožní určit velikost plodu, stejně jako hlavní složky jeho těla. K posouzení získaných výsledků lékaři používají určitá kritéria normy. Kombinace všech příznaků pomůže lékaři identifikovat patologie, které se vyvinuly u plodu během jeho prenatálního vývoje.
Během ultrazvukového screeningu se stanoví zralost plic. Zkušený specialista na ultrazvukové diagnostiky může také zjistit přítomnost strukturálních patologií ledvin a močových cest.
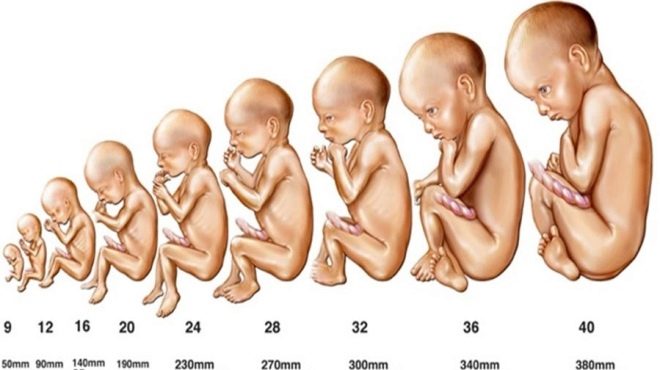
Posoudit růst a vývoj plodu v 16. týdnu jsou aplikovány některé průměry.
- 16-týdenní plod by měl vážit asi 100 gramů.
- Jeho délka je 11,5-12 cm.
- Obvod břicha je 10,2 cm a hlava je 12,4 cm.
- Biparietální velikost je 30-37 mm.
- Délka femuru u 16-týdenního plodu je obvykle 1,7-2,3 cm a kosti předloktí - 13-18 mm.
- Délka osiva nohy je 2,0 cm.
- Objem plodové vody v tomto období nitroděložního vývoje je 80-200 ml.
Vyhodnoceny byly i ukazatele 20 týdnů těhotenství. Do této doby už dítě výrazně roste.
- Hmotnost plodu v této fázi vývoje je 300 gramů.
- Délka těla nepřesahuje 16,5 cm.
- Indikátory obvodu břicha mohou být současně od 125 do 165 mm a hlavy od 155 do 186 mm.
- Biparietální velikost je 43-53 mm.
- Délka stehenní kosti je 36-37 mm a rameno je až 34 mm.
- Kosti předloktí rostou do 5 cm.
- V tomto období těhotenství je tloušťka placenty 16,5-28,5 mm.
- Index plodové vody je 93-130 mm.
Během druhého trimestru je nutně odhadnuta velikost mozku. U 16-týdenního plodu je cerebellum 13–15 mm. Určeno také velikostí laterálních komor a mozkových nádrží. V této době jsou 10-11 mm.
Jaká patologie je stanovena ultrazvukem?
Patologie mozku jsou možná nejzávažnější. Do 16. týdne je hydrocefalus již zcela zřejmý. S touto patologií je určeno přebytečné množství mozkomíšního moku. Zkušení odborníci mohou určete tento stav již v 11-12 týdnech těhotenství. Pokud tato patologie pokračuje, může to vést k potratu.
Mozková hernie nebo encefaloeningocele je velmi nebezpečným projevem, který lze snadno diagnostikovat i během druhého screeningu. Tento patologický stav se často objevuje. Vyloučení této patologie vyžaduje povinné jmenování léčby. Pro posouzení průběhu těhotenství v budoucnu bude provedeno několik po sobě následujících ultrazvuků.
Anencephaly je patologický stav ve kterém mozek netvořil se v plodu. V tomto případě se bohužel těhotenství nemůže vyvinout. V této situaci mohou lékaři doporučit přerušit vývoj těhotenství.
Patologie srdce vyžadují povinnou diagnózu. Některé z těchto onemocnění vyžadují povinnou chirurgickou léčbu ihned po narození dítěte. Pro identifikaci narušení chodu ventilů se používá několik ultrazvukových režimů najednou. Přítomnost regurgitace v srdci je jasným znakem vyvíjející se vady srdce.
Anomálie nervového systému často vedou k rozvoji neurologických poruch u dítěte po narození. Některé z nich jsou také doprovázeny tvorbou duševních poruch. Porucha nervové trubice - velmi nebezpečná patologie, kterou lze identifikovat pomocí ultrazvuku.
Patologie děložních a placentárních cév vede k tvorbě placentární insuficience. Dlouhý průběh této patologie může vést ke spontánnímu potratu nebo rozvoji různých poruch fetálního vývoje u dítěte. Prodloužený průběh placentární insuficience často vede k rozvoji přetrvávající hypoxie plodu.
Zkušení specialisté na ultrazvuk mohou také odhalit mnoho ortopedických patologií. Jsou určeny základní délkou končetin nohou, předloktí a stehen. Pokud je obvod břicha plodu mnohem větší než hlava, pak toto znamení může být velmi nepříznivé. To může znamenat, že dítě má patologickou akumulaci tekutiny (ascites) v dutině břišní. Taková situace se může vyvinout v případě závažných jaterních patologií nebo novotvarů hematopoetického systému.
Zkrácení délky hlavních kostí může znamenat některé genetické choroby. Tak se objevují některé chromozomální abnormality, včetně Downova syndromu. V tomto případě je nutné povinné srovnání výsledků ultrazvuku s biochemickými analýzami. Také v této situaci je nutné konzultovat rodinnou genetiku.