Vše o ženské neplodnosti: od příznaků a příčin léčby
Být matkou pro ženu je přirozené, protože příroda jí takovou roli poskytla. Ale někteří spravedliví sex čelí neschopnosti otěhotnět dítě. V jakých případech se jedná o ženskou neplodnost, co ji způsobuje, jak léčit různé formy poruch ženské reprodukční funkce - to vše je popsáno v článku.
Co je to?
Ženská neplodnost je těžká psychologická a emocionální trauma nejen pro samotnou ženu, ale i pro jejího partnera, protože jednou v nějakém páru je otázka o potřebě mít děti. Neplodnost nemůže být normální, protože ženské tělo je navrženo tak, aby vše, co je v něm, bylo poskytováno pro přenášení a narození dítěte.
Často se ženy zajímají o možnou neplodnost po několika měsících neúspěšných pokusů o otěhotnění dítěte. V lékařství však existují jasné parametry, podle kterých může být žena považována za neplodnou. O možné neplodnosti říkají, pouze pokud pár nemůže otěhotnět dítě po dobu dvou let. V tomto případě by muž a žena měli mít pravidelný sexuální život, sexuální kontakty by měly být nechráněny.
Diagnózu „neplodnosti“ lze provést pouze po důkladném vyšetření. Musí projít oběma manželi, protože někdy nedostatek dětí spočívá nejen ve vlastnostech ženského těla. Pouze pokud víte, že člověk je zcela zdravý a může mít děti, můžeme hovořit o ženské neplodnosti.
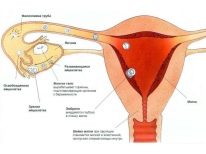
Pokud je mužská neplodnost založena především na porušení složení nebo množství spermií, stejně jako na abnormalitách vas deferenů, pak je podstatně více typů ženské neplodnosti. Ženské tělo je složitější a procesy, které se v něm konají každý měsíc, jsou úžasné a mnohostranné. V jakékoli fázi fungování reprodukčního systému žen může selhat, což zabrání pojetí dítěte.
Člověk plodný neustále, to znamená, že jeho schopnost oplodnit téměř beze změny po celý život. Žena je úrodná jen několik dní v měsíci a počet jejích vajíček, které jí byly přiděleny na celý život, je omezený. Když poběží nízko, začíná menopauza.
Zdravá žena může otěhotnět dítě pouze uprostřed menstruačního cyklu: v den ovulace nebo během dne po ní. Nicméně spermie mohou čekat, až vejce opustí folikul. Proto jsou dny od 11-12 do 15-16 dnů menstruačního cyklu považovány za příznivé pro početí (se standardní dobou cyklu 28 dnů). S poměrně dlouhým cyklem jsou dny, které jsou vhodné pro sexuální kontakt, posunuty směrem k většímu směru, s kratším trváním - do menšího.
Můžeme mluvit o neplodnosti, pokud žena ví jistě období ovulace, monitoruje menstruační cyklus, kdy partneři vstupují do nechráněného sexuálního kontaktu v pravý čas pro početí, ale nemohou dosáhnout požadovaného výsledku. V tomto případě je nutné určit typ a příčinu porušení, aby bylo možné pochopit, zda je možné s ním zacházet a jak to provést.
Druhy
Neplodnost u žen může být absolutní a relativní.Absolutní v medicíně je porušení způsobené anatomickými rysy orgánů reprodukčního systému (od narození nejsou žádné vaječníky, není děloha, zkumavky). Když se takové patologie objeví u dívky, lékaři obvykle nemohou nic změnit - příroda sama o sobě takové ženě neumožňuje, aby se množila. Dokonce ani plastická chirurgie pro implantaci dárcovských vaječníků nebo vytvoření chybějících zkumavek obvykle nefungují a jsou stále experimentální. Taková neplodnost je naštěstí diagnostikována jen zřídka. Ve většině případů je vrozená nebo genetická.
Relativní neplodnost je vždy způsobena určitým faktorem nebo skupinou nepříznivých faktorů v přítomnosti normálních anatomických dat. Ve většině případů, s relativní neplodností po založení a odstranění přesné příčiny, lékaři pomáhají ženě stát se matkou. Tato forma neplodnosti je přístupná korekci.
Navíc neplodnost ve spravedlivém sexu může být primární a sekundární. Mluví o primární v případě, že žena má potíže s pojetím prvorozeného dítěte, když neměla žádné těhotenství, včetně těch, které skončily potraty a potraty. Sekundární neplodnost je porušení, které nastane, pokud žena měla těhotenství dříve, ale skončila neúspěšně nebo narození dítěte.
V poslední době na celém světě došlo k významnému nárůstu sekundární neplodnosti žen - mnoho žen, které mají například děti z prvního manželství, nemůže otěhotnět v druhém nebo třetím manželství. Dokonce ani stejní manželé ne vždy uspějí v pojetí druhého dítěte. Každý takový případ vyžaduje podrobné zvážení, protože důvody nejsou vždy určeny ultrazvukem nebo podle údajů ze zkoušek.
Někdy je nedostatek plodnosti výsledkem hlubokého psychického traumatu, stresu, problémů emocionální úrovně.
Kromě toho existuje několik druhů neplodnosti způsobených příčinami stavu.
- Imunologické. Tato neplodnost se říká, pokud ženské tělo produkuje protilátky proti embryu nebo protilátky proti embryu. V prvním případě (s autoimunitní neplodností) se početí stává nemožným, protože imunita ženy vrhá celou armádu protilátek proti spermiím a ničí je i na cestě do vaječné buňky. Ve druhém případě jde o chronický potrat. Během pojetí, imunita ženy dělá všechno možné, aby se zbavila dítěte, protože on je jen polovina geneticky podobný mateřskému organismu, a druhý 50% v jeho genocode jsou geny otce.
- Endokrinní. To je poměrně běžný typ ženské neplodnosti spojené s hormonálními poruchami. A mluvíme zde nejen o porušování produkce a vyvážení pohlavních hormonů, ale také o porušování štítné žlázy, hypotalamu a hypofýzy a také několika desítek hormonálních abnormalit.
- Anovulační. I u zdravé ženy se ovulace nestává každý měsíc. V některých případech je však počet anovulačních cyklů převažující nebo obvyklý. Pokud žena nezraje a neopouští folikulové vajíčko, připravené k oplodnění, početí se nemůže konat.
- Trubka-peritoneální. Tento typ neplodnosti znamená porušení průchodnosti vejcovodů. Za prvé, pohyblivé a malé spermatozoa se přes ně projíždějí a po oplodnění se zkumavkou opouští oplodněné vajíčko, aby se implantovalo do děložní dutiny.
Pokud je průchodnost trubky přerušena, nesmí se uskutečnit početí, nebo vajíčko může zemřít na cestě do dělohy. Také v tomto případě může být fixován v trubici a začne mimoděložní těhotenství, které je odsouzeno k přerušení.
- Děloha. U tohoto typu neplodnosti má žena vrozenou nebo získanou anomálii struktury dělohy. Mezi tyto anomálie patří děložní sedlo nebo dvouhlavá děloha, hypoplazie hlavního reprodukčního orgánu žen a také některé získané anomálie: nádory, změny endometria po potratu a další problémy. V této formě, embryo nemá téměř žádnou šanci konsolidovat v děloze, implantace nenastane.
- Idiopatická. Tato neplodnost je indikována v případě, kdy neexistují objektivní důvody pro zhoršení plodnosti u ženy podle výsledků vyšetření. Její reprodukční orgány jsou v perfektním pořádku, neexistuje žádný imunologický faktor, vše je v pořádku s hormonálním pozadím, dochází k ovulaci, ale nedochází k početí. To je nejzáhadnější forma patologie, protože nikdo přesně neví, co s ní má být provedeno.
Často je psychologická neplodnost „maskována“ tímto způsobem a žena, která prochází podrobným diagnostickým vyšetřením, slyší diagnózu „idiopatická neplodnost“, protože skutečný důvod spočívá v psychice a emocionální náladě.
Ve většině případů ženy dominují takové druhy neplodnosti, jako je hormonální, anovulační, děložní a tubální peritoneální. To představuje až 80% všech případů. Často jsou diagnostikovány typy neplodnosti smíšené, například hormonální poruchy v důsledku vedou k dysfunkci vaječníků a menstruačnímu cyklu nebo anovulačním cyklům. V tomto případě je neplodnost považována za endokrinně-anovulační a hormonální nerovnováha na pozadí současné obstrukce vejcovodů je endokrinně-tubální forma neplodnosti.
Asi 30% všech případů neplodnosti se vyskytuje ve variantě děložní formy - endometrioidní formy neplodnosti. Asi 7% případů je přiřazeno k imunitní neplodnosti a téměř 15% párů po vyšetření je považováno za naprosto zdravé, to znamená, že neplodnost v jejich případě má idiopatickou formu.
Pro úspěšnou léčbu není důležitý typ neplodnosti jako správné určení její příčiny. Pokud existuje několik důvodů, je důležité určit hlavní faktor, který spustil kaskádu nežádoucích procesů a změn v ženském těle.
Příčiny a příznaky
Důvody, pro které může být narušena reprodukční funkce žen, dost.
Hormony
V drtivé většině případů u žen s hormonální formou neplodnosti, zvýšená produkce prolaktinu, stejně jako problémy s pohlavím a thyrotropními hormony, brání početí. Taková patologie se může vyvinout v důsledku poruchy pohlavních žláz, štítné žlázy, stejně jako hypofýzy a hypotalamu.
Poruchy hypotalamu-hypofýzy se mohou vyvinout jako dlouhodobé účinky traumatického poranění mozku, poranění hrudníku a mozkových nádorů. V tomto případě je zvýšená produkce prolaktinu, který potlačuje produkci folikuly stimulujících hormonů. V těle ženy se vaječná buňka nevyvíjí a nezraje, vaječníky ztrácejí svou funkci. Symptomy tohoto stavu jsou velmi charakteristické: žena se stává velmi nepravidelnou a pak vzácnou až do úplného vymizení, menstruace.
Hyperandrogenismus může také způsobit neplodnost. Tento komplexní termín označuje nadměrnou produkci mužských pohlavních hormonů. Jejich malé množství je velmi důležité pro normální fungování ženského těla, ale přebytek naopak potlačuje reprodukční funkce. Mužské hormony jsou produkovány kůrou nadledvin a vaječníků.
Příznaky takové endokrinní neplodnosti mají také velmi charakteristický obraz: žena je obézní, její vlasy rostou jako mužské (knír nebo dokonce vousy, na hrudi nebo na zádech je růst vlasů).Měsíčně jít nepravidelně, někdy děložní krvácení může nastat ve středu cyklu, pro několik měsíců menstruace může chybět.
Ženy s onemocněním štítné žlázy mohou mít nejen potíže s otěhotněním, ale také riskují, že nedojde k tomu, že by se dítě postavilo. Navíc, s toxickým struma výrazně zvyšuje pravděpodobnost, že dítě s vývojovými abnormalitami.
V rozporu s rovnováhou estrogenů a progesteronu je často možné otěhotnět dítě, ale je téměř nemožné ho vzít bez zásahu lékařů. Endokrinní poruchy v těle ženy často způsobují cirhózu jater, těžké onemocnění srdce a ledvin, stejně jako rakovinu, tuberkulózu a hepatitidu.
Endokrinní neplodnost náchylné ženy s velkým počtem kil a s nedostatkem tělesné hmotnosti. To je důvod, proč jsou příliš tenké a příliš plné ženy častými pacienty s reprodukčním onemocněním.
V téměř všech hormonálních poruchách, ženy si všimnou takového jasného rozlišujícího rysu jako porušení menstruačního cyklu. Měsíčně může začít se zpožděním týdne nebo šesti měsíců, mohou být nadměrně hojné nebo velmi vzácné. Každá druhá žena s endokrinními poruchami nemá ovulaci. Mezi další příznaky často patří uvolňování mleziva z bradavek, zánět a bolest v prsních žlázách, tahání bolestí a pocit těžkosti v dolní části břicha a dolní části zad.
U žen může být zvýšená akné, výskyt zvláštních pigmentových skvrn, vypadávání vlasů. Stretch se tvoří na kůži, krevní tlak je velmi nestabilní, před nástupem menstruace žena zaznamenává významné zhoršení zdravotního stavu a závažné emoční „houpání“.
Pokud dítě nemůže být chápáno a žena si všímá takových příznaků a příznaků, měla by být vyšetřena gynekologem a endokrinologem, aby zjistila, které hormony převažují a co chybí k nápravě stavu.
Obstrukce vejcovodů
Jedna neprůchodná trubka snižuje šance na otěhotnění dítěte o 50%, ale v tomto případě nemluví o neplodnosti. Žena s oboustrannou obstrukcí vejcovodů je považována za neplodnou. Obvykle narušení lumen vejcovodů není nezávislé onemocnění, ale působí jako důsledek jiných onemocnění.
Nejčastěji provokujícím faktorem je zánět ve vaječnících. Trubky se stávají hustšími a nakonec se „drží dohromady“. Příčinou obstrukce může být přechodné mimoděložní těhotenství, apendicitida, infekční onemocnění, včetně ureaplasmy, chlamydie. Mezi běžné příčiny obstrukce patří myomy, anamnéza potratů a abdominální trauma, které vedly k jejich deformaci.
Neplodnost je z tohoto důvodu diagnostikována u jedné ze čtyř žen, které po několika letech neúspěšného těhotenského plánování konzultují lékaře. Příznaky nemusí být - hlavním rysem je absence koncepce. Současná onemocnění, která vedou k obstrukci, mají obvykle klinické příznaky.
Vzhledem k tomu, že převažují zánětlivé a infekční příčiny, může žena věnovat pozornost vzniku bolesti v dolní části břicha a na bocích, v dolní části zad, neobvyklého výboje se žlutým, nazelenalým, šedým a hnědým odstínem a velmi nepříjemným zápachem, někdy doprovázeným svěděním. Bolest je často pozorována během pohlavního styku a během menstruace. Měsíční nejčastější hojnost.
Pokud zjistíte takové příznaky a nepřítomnost žádoucího těhotenství, musíte co nejdříve navštívit gynekologa a projít testy na infekce a mikroflóru. To umožní čas na zjištění zánětu a zahájení léčby.
Často se jedná o právě tuto formu, která se vyskytuje mezi sekundárními případy neplodnosti.To je způsobeno chirurgickým zákrokem na pánevních orgánech, přítomností srůstů a zraněním v předchozích porodech.
Někdy trubky, které nemají dostatečnou kontrakční schopnost, to znamená, že nemohou pomoci vaječné buňce, aby se dostaly do dělohy, se také nazývají neprůchodné. Porušení může být způsobeno genetickými příčinami a mikrobiálním zánětem, jakož i některými hormonálními poruchami. Pokud dívka měla zánět z končetin, když byla ještě v pubertě, pak se pravděpodobnost výskytu obstrukce vejcovodů ve zralém věku zvyšuje o 60%.
Imunologické formy
Protilátky proti spermiím, které produkují ženskou imunitu, se nejčastěji nacházejí v hlenu děložního hrdla. Cervikální faktor činí koncepci téměř nemožnou, protože spermie jsou neutralizovány dříve, než vstoupí do děložní dutiny. Někdy jsou protilátky obsaženy v nitroděložní tekutině a v tomto případě samčí zárodečné buňky nevstupují do vejcovodů a nemohou dosáhnout vajíčka ani při pravidelné ovulaci.
Během ovulace u zdravé ženy je produkováno dostatečné množství T-supresorů, které potlačují aktivitu antispermových protilátek. Mohou být vyrobeny vůbec, protože spermie nejsou v žádném případě buňkami příbuznými ženskému tělu. Při imunitní neplodnosti nejsou T-supresory dostatečně produkovány nebo vůbec nevyrobeny a množství protilátek překračuje přípustné normy.
Příčiny této neplodnosti jsou poměrně složité a ne všechny jsou plně pochopeny. Nejčastěji se patologie vyvíjí v důsledku kontaktu těla ženy se spermiemi, která má vysoký obsah leukocytů nebo bakteriální flóry. Lékaři se domnívají, že častý anální a orální sex zvyšuje pravděpodobnost rozvoje této formy neplodnosti, protože spermie vstupují do gastrointestinálního traktu a způsobují určitou imunitní reakci.
Příčinou patologie mohou být abnormální pokusy o umělou inseminaci, koagulaci cervikální eroze, hormonální selhání, ke kterému došlo během neúspěšného pokusu IVF během vzniku nitroděložního zařízení.
Ve spravedlnosti je třeba poznamenat, že imunitní neplodnost se vyskytuje se stejnou frekvencí u mužů a spermie může obsahovat antispermové protilátky.
Symptomy imunologické neplodnosti se nestávají. Partneři necítí destruktivní mikroskopické procesy, ke kterým dochází po ejakulaci. Jediným znakem, který naznačuje možnou autoimunitní nebo imunitní neplodnost, je skutečnost, že těhotenství není delší dobu. U žen není menstruační cyklus zlomen, nejsou tam žádné bolesti, neobvyklé výboje, vyšetřování neodhaluje patologie na části pohlavních orgánů a pánevních orgánů, hormonální hladiny jsou v normálním rozmezí.
Pokud má žena poruchu imunitních faktorů na úrovni implantace oplodněného vajíčka, může si všimnout lehkých měsíčních zpoždění 5-7 dnů, po kterých začíná hojnost než obvykle. Těhotenství, které však bylo, ale nebylo fixováno v děloze, zatímco ženy ani hádat, najít další vysvětlení pro zpoždění.
Patologie dělohy
Vrozené abnormality dělohy nejsou tak běžné, jak by se mohlo zdát. Většina neplodnosti děložního typu je získaná onemocnění a anomálie reprodukčního ženského orgánu.
V první řadě se objevují potraty a lékařské škrábání. Tyto intervence narušují strukturu vnitřní vrstvy dělohy, která je zodpovědná za úspěšnou implantaci a vývoj embrya. Po nich se může vyvinout endometrióza, endometriální polypy. Endometriální poruchy také vedou ke zvýšení hladiny estrogenu v těle spravedlivého pohlaví.
Každá pátá žena v reprodukčním věku s děložním faktorem neplodnosti je bráněna v získávání myomových uzlin a každou sekundu je endometrióza. Synechie v děloze také vytvářejí mechanickou překážku těhotenství. Mohou se tvořit po potratu, endometritidě nebo genitální tuberkulóze. Rovněž děložní forma neplodnosti je charakteristická pro ženy, které jsou dlouhodobě chráněny intrauterinním zařízením.
Neúspěšná kyretáž dělohy nebo komplikovaná porod, po které zůstávají části placenty nebo kostní zbytky plodu, jsou také předpokladem pro rozvoj následné sekundární neplodnosti. Cervikální faktor - polypy a hypertrofie děložního hrdla.
Symptomy, jako v případě trubek, nemusí být, pokud základní onemocnění nedává jasný klinický obraz. Je-li děložní forma neplodnosti spojené s endometriózou, je možné, že se ve dnech mezi pravidelnou menstruací objeví rozmazaný hnědavý výtok. Pokud neschopnost otěhotnět dítě je spojena s myomem, příznaky budou výraznější - zácpa, hojné a bolestivé období. S menstruací synechiae a vzácnou až po kompletní amenorrhea (absence menstruace).
Vzhledem k poměrně vysoké prevalenci této formy ženské neplodnosti, gynekolog zkontroluje stav dělohy pacienta, který na něj aplikoval první.
Psychosexuální poruchy
Psychosexuální poruchy jsou nejvíce kontroverzní formy ženské neplodnosti. Důvodem nedostatku požadovaného těhotenství může být neustálý stres, konflikty v práci, doma, nadměrné zatížení.
V poslední době se stále více žen, které nenajdou zjevné zdravotní důvody neplodnosti, doporučuje kontaktovat psychoterapeuta nebo psychosomatistu. Pomohou objevit skryté důvody, proč ženské tělo odmítá usilovat o mateřství.
Mezi psychologickými důvody pro absenci těhotenství jsou nejčastější negativní zkušenosti z dětství: dívky, které byly zneužívány matkami a otci, oběti incestu často nemohou otěhotnět dítě ve věku, který by si uvědomil kvůli některým těžkým blokům, které tomu brání. Těhotenství se často nevyskytuje v páru, kde žena nemiluje a nechce manžela, i když se sexuální akty mezi nimi vyskytují pravidelně.
Nejistota žen v budoucnosti, obtížná finanční situace, nedostatek bydlení, pomoc od příbuzných jsou také často důvodem, proč se těhotenství nevyskytuje. Lékaři v tomto případě jen pokrčí rameny - idiopatická neplodnost, co dělat je neznámý.
Dobrý psychoterapeut má v arzenálu mnoho způsobů, jak identifikovat důvody neochoty ženy mít děti. Jde o neochotu, o které si sama není vědoma. Specialista v psychosomatice může pomoci pochopit minulost, stejně jako ženský pohled na současnost, budoucnost, aby pomohl zbavit se negativních postojů.
Zvláštní pozornost je třeba věnovat psychické neplodnosti, která se vyvíjí na pozadí obsedantní touhy mít dítě. Pokud žena soustředí všechny své síly na tento úkol, když všechny její myšlenky jsou jen o tom, zda bylo možné otěhotnět dítě tento měsíc, pak se stresové hormony postupně stávají přirozenými pro její hormonální pozadí a produkce určitých pohlavních hormonů se snižuje. Těhotenství se nevyskytuje, protože sama žena ji díky svým zkušenostem činí neplodnou.
Pokud se vám podaří uklidnit a přestat přemýšlet o koncepci, pak je vše obnoveno a žena zpravidla otěhotní. Nejběžnějším příkladem jsou adoptované děti. Jakmile je dvojice unavená z boje, přijata a uznána skutečnost idiopatické neplodnosti a rozhodla se vzít dítě z dětského domova nebo dětského domova, přichází jistý klid.Žena se zaměřuje na další otázky a úkoly, péči o dítě. Po několika menstruačních cyklech je možné, že těhotenství odhalí k jejímu velkému překvapení a překvapení všech svých známých.
Psychologické důvody pro absenci těhotenství se často vyvíjejí u žen, které se chovají jako muži: nosí pánské oblečení, pracují v mužských pozicích, dělají všechno samy a neustále usilují o nadvládu a nezávislost. Také v psychosomatice je zvláštní místo věnováno otcovskému faktoru - častěji dívky, které vyrůstají v rodině se slabým otcem slabého charakteru, trpí poklesem plodnosti a schopností.
Dalším poměrně častým důvodem absence těhotenství je strach. Žena nemůže otěhotnět jen proto, že je podvědomě strašně strach z porodní bolesti, zrození postiženého dítěte, stejně jako pohlavního styku během těhotenství.
Stres je však adaptivní mechanismus, který se vždy snaží o takové změny v těle, aby se (tělo) dalo využít ve svůj prospěch. Pokud se žena bojí porodu, stresové hormony zablokují pohlavní hormony, aby zabránily těhotenství. Pokud existuje negativní zkušenost z minulosti, pak stres nedovolí vznik „zajímavé“ situace kvůli tomu, že existuje strach z mateřství a podvědomé touhy jí zabránit.
Diagnostika
Při absenci těhotenství po dobu jednoho roku nebo déle by žena měla určitě kontaktovat schůzku s gynekologem. Tento odborník provede detailní dotazník, který bude obsahovat stížnosti ženy a její porodnické historie. Nezapomeňte svému lékaři oznámit dobu trvání posledních tří menstruačních cyklů, délku zpoždění, pokud existuje, charakter menstruačního krvácení (hojnost, uniformita, bolest).
Žena musí být informována o všech těhotenstvích, která měla předtím a jejich výsledcích. Pokud existují stížnosti na jakoukoli bolest, neobvyklý výtok, něžnost v oblasti mléčných žláz, pak byste o nich určitě měli informovat lékaře. Zvláštní pozornost si zaslouží i dědičný faktor. Pokud měla pacientova matka nebo babička gynekologické problémy, mělo by to být rozhodně řečeno v úvodní konverzaci.
Úkol diagnózy je mnohem jednodušší, pokud žena poskytne lékaři výsledky analýzy spermií partnera - spermogram, který odráží stav partnera v reprodukčním zdraví. Pak bude oblast hledání omezena na ženské tělo.
Další akce lékaře budou vybírat metody vyšetření žen. Všechny metody, které se používají pro diagnostiku ženské neplodnosti, jsou rozděleny na obecné a speciální. Mezi běžné patří stanovení hmotnosti, výšky, krevního tlaku, stavu kůže a vlasů, typu těla. Speciální metody zahrnují instrumentální, laboratorní a funkční testy.
Při gynekologickém vyšetření bude lékař věnovat pozornost struktuře a anatomickým rysům pohlavních orgánů, dělohy, děložního čípku, vazivového aparátu a také vyšetření výtoku z genitálního traktu a vytržení vaginální mikroflóry.
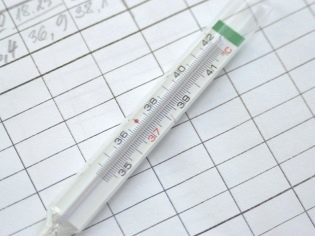
Žena může být doporučena začít měřit bazální teplotu. K tomu, od prvního dne po skončení příští menstruace, je nutné zjistit teplotu v řitní dutině ráno, aniž by se po probuzení z postele vynořila. Žena by měla zapsat výsledky a rozeznat ve formě rozvrhu. O měsíc později bude lékař schopen vyhodnotit menstruační cyklus, pochopit, jak vaječníky fungují a zda nastane ovulace.
Cervikální hlen podstoupí laboratorní studie, během kterých je stanoven index v bodech. Čím blíže je výsledek normální, tím více je důvod říci, že ženský estrogen je v pořádku.Dále je provedena studie, která získala název postkoitálního testu. Její podstata spočívá v určení aktivity spermií po jejím vstupu do genitálního traktu. Tato metoda je nezbytná k vyloučení imunologické neplodnosti.
Nejdůležitější pro diagnostiku ženské neplodnosti jsou hormonální analýzy moči a krve. Je důležité, aby si žena pamatovala, že by neměla být užívána po vyšetření lékařem, po pohlavním styku, brzy ráno, protože se mění výše hormonů po výše uvedených akcích. Pro určení zvláštností práce kůry nadledvinek je moč přenesen na DHEA-C a 17-ketosteroidy. Tuto analýzu můžete provést v kterýkoliv den menstruačního cyklu.
Na 5. až 7. den cyklu byste měli provést krevní test na testosteron, prolaktin, kortizol. Současně je nejlepší analyzovat hormony štítné žlázy (T3, T4, TSH).
Ve dnech 20-22 cyklu (je třeba počítat od prvního dne menstruace), můžete provést analýzu koncentrace progesteronu v krvi. Tato studie poskytne příležitost pochopit, zda došlo k ovulaci, a zda jsou hladiny progesteronu dostatečné pro podporu těhotenství, pokud k němu dojde.
Když má žena menstruační cyklus, doporučuje se vždy krevní testy na LH, FSH, estradiol.
Z hormonálních testů může být předepsán progesteronový nebo estrogen-progestinový test, stejně jako test klomifenu nebo test s dexamethasonem. Podstata těchto testů je omezena na jednoduchý klinický experiment. Žena je injikována určitou hormonální látkou a pomocí laboratorních testů krve a moči je sledována na změny v jejím těle.
To je povinné pro všechny ženy, které mají potíže s přirozeným pojetím, jsou předepsány testy na takové infekce, jako jsou chlamydie, toxoplazmóza, rubeola, cytomegalovirová infekce, kapavka, trichomoniáza a genitální herpes. Kauzální původci těchto onemocnění vážně ovlivňují reprodukční funkce a žena sama o sobě nemusí ani podezřívat, že má cytomegalovirus nebo mykoplazmózu.
Vyžaduje se radiografie panvy, stejně jako kolposkopie, která umožňuje zkoumání stavu a struktury děložního čípku. Pokud je v děložním čípku nalezen zánětlivý proces, určitě zjistíte jeho pravou příčinu a patogen.
Všechny ženy jsou předepsány vaginální ultrazvuk k posouzení velikosti dělohy, vaječníků, přítomnosti zkumavek. Pokud je v tomto případě zjištěn děložní typ neplodnosti, bude pacient požádán, aby podstoupil rentgen hrudníku a provedl tuberkulínové testy, aby vyloučil tuberkulózu.
Metoda informativního výzkumu je hysterosalpingografie. Jedná se o rentgen rentgenu a jeho končetin, který umožňuje vidět nádory, uzliny, stejně jako obstrukci vejcovodů, které obvykle nelze na ultrazvuku vidět. Žena, jejíž lékař má podezření na nedostatek plodnosti v důsledku stavu endometria, může být diagnostikována kyretáží. Vzorek endometria po jeho odeslání pro histologické vyšetření.
Někdy je potřeba chirurgická diagnostika - diagnostická laparoskopie nebo hysteroskopie. Hysteroskopie byla nedávno zavedena do národního standardního vyšetření ženské neplodnosti. V rámci tohoto postupu je do dělohy zavedena malá kamera hysteroskopu, která ukazuje stav dělohy, děložního hrdla. Tato studie se provádí v nemocnici v celkové anestezii.
Diagnostická laparoskopie se provádí pro studium vejcovodů, vaječníků. K tomu se provede malá incize v přední abdominální stěně, přes kterou je laparoskop zaveden. Obraz interních procesů a funkcí je přenášen na obrazovku v reálném čase. Tato metoda je velmi populární v případech podezření na mimoděložní těhotenství, obstrukci vejcovodů, srůsty v pánvi a cysty vaječníků.Procedura probíhá také v celkové anestezii v nemocničním prostředí.
Strach z chirurgické diagnostiky neplodnosti nestojí za to. Obvykle může žena opustit nemocnici 2-3 dny po zákroku a jít domů. Hodnota informací získaných v důsledku průzkumu je obtížné srovnávat s jinými výzkumnými metodami - je nesmírně vyšší.
Po zjištění příčiny nebo komplexních příčin lékař předepíše léčbu a vyhodnocuje prognózu.
Léčba
Léčba začíná ihned po zjištění příčiny. Nejdříve je nutné příčinu odstranit. Pokud se jedná o zánět, je ženě předepsán průběh protizánětlivých léčiv, antibiotik - vše závisí na typu a místě zánětlivého procesu. Pokud hormonální poruchy způsobují hormonální léčbu. Když je neplodnost spojena s anovulací, léky jsou předepisovány ke stimulaci ovulace v dávkách, které přímo závisí na stupni a typu poruchy.
Pokud je léčba léky nepraktická, například s polypy, žena podstoupí chirurgický zákrok, který pomůže odstranit příčinu nedostatku plodnosti. Po procesu zotavení bude pacient schopen začít plánovat těhotenství. Jestliže příčina neplodnosti nemůže být odstraněna a opravena léky nebo skalpelem, doporučuje se, aby žena měla metody asistované reprodukční medicíny - IVF.
S obezitou se ženám doporučuje, aby začali ztrácet na váze - pokles jen 5% tělesné hmotnosti zvyšuje pravděpodobnost početí přirozeně několikrát. Ženy, které nezjistily patologie, se doporučuje navštívit psychoterapeuta nebo psychosomat. Kurz hypnoterapie, fyzioterapie a užívání vitamínů a sedativ může zcela eliminovat psychogenní příčinu neplodnosti.
Když důvodem pro absenci těhotenství je porušení ovulace, je předepsána stimulační léčba, která se provádí pod kontrolou ultrazvuku, takže lékaři mohou sledovat proces zrání folikulu. 70% žen tato léčba pomáhá stát se matkou. Pokud je neplodnost způsobena poklesem plodnosti souvisejícím s věkem (žena se chce stát matkou ve věku 40 let, ale nepracuje), provádí se také intenzivní hormonální terapie.
V případě, že důvodem je obstrukce trubek, provádí se laparoskopická chirurgie. To vám umožní obnovit lumen vejcovodů v asi 40% případů. U ostatních žen, včetně těch s zanedbávanými, dlouhodobými formami tubulární obstrukce, se doporučuje IVF.
Operace děložní neplodnosti jsou převážně kosmetické a rekonstrukční. Účinnost takové léčby je asi 20%, to znamená, že každý pátý pacient po operaci uspěl. V některých případech (například v nepřítomnosti dělohy nebo její hrubé abnormalitě) může nést a porodit dítě pouze náhradní matka.
U endometriózy jsou postižené oblasti epitelu chirurgicky kauterizovány a každá třetí neplodná žena s takovou diagnózou může po průběhu léčby otěhotnět.
Poměrně často stačí, aby ženské pohlaví provádělo všeobecnou konzervativní léčbu, která zlepšuje kvalitu vajíček a pomáhá normalizovat menstruační cyklus. Tyto léky a doplňky stravy jako Ovariamin, Vasalamin a Inositol, které se také nazývají „vitamínem mládeže“, jsou obvykle předepisovány. Během zánětlivých a adhezivních procesů jsou velmi oblíbené svíčky Longidasa a injekční medicína Laennec, která se vyrábí na základě recyklované placentární tkáně.
Žena se doporučuje vitamíny a vitamínové komplexy bohaté na vitamíny A, E, D, stejně jako kyselinu listovou a hořčík. Lidové léky nabízejí odvar z trávy bóru dělohy, stejně jako heřmánek a šalvěj. Je důležité jíst správně a sledovat váhu a pitný režim.
Pokud pilulky, záběry a jiné léky nepomáhají, lékaři mohou doporučit umělé oplodnění. Indikace:
- nedostatek účinku chirurgické nebo konzervativní léčby;
- přítomnost oboustranné překážky potrubí;
- endokrinní sterilita, která není přístupná hormonální korekci („Proginova“, „Progesteron“, „HCG“, nepracuje při několika cyklech léčby);
- vyčerpané vaječníky;
- jakékoli patologie, při které je přirozené těhotenství fyzicky nemožné;
- nedostatek potrubí;
- určité formy děložní neplodnosti.
Umělé oplodnění
S metodami asistované reprodukce je možné se zabývat různými způsoby, ale faktem zůstává, že jsou někdy jedinou cestou, jak poznat radost z mateřství. Pokud lékař nabídne IO, neměli byste odmítnout. To lze provést různými způsoby. Některé ženy mají dostatek intrauterinní inseminace. Do dělohy se injikují spermie manžela nebo dárce. Tyto metody jsou dobré pro imunitní cervikální nebo cervikální faktor: spermie projdou „nebezpečnou“ oblastí a okamžitě díky úsilí lékařů vstoupí do děložní dutiny.
IVF metoda zahrnuje odstranění ženského vajíčka a oplodnění v laboratoři. Poté se oplodněná vajíčka umístí do děložní dutiny. Žena dostává nezbytnou hormonální léčbu, aby se embrya zakořenila a rozvinula.
ICSI je metoda, kterou spermie vstupují do vaječné buňky tenkou jehlou. Pro oplodnění vyberte pouze ty nejlepší a zdravé spermie. Poté se oplodněné vajíčko zasadí do dělohy. Dárcovská vajíčka mohou být také použita pro umělé oplodnění, pokud jejich vlastní ženy nevyzrají a dárcovské embryo může být také vysazeno.
V krajním případě existuje náhradní mateřství a postoje k němu ve společnosti se mění každým rokem k lepšímu.
Prevence
Prevence ženské neplodnosti by se měla začít věnovat dětství. V nepříjemných zánětlivých onemocněních v dětství a dospívání bude dívka chráněna před intimní hygienou, stejně jako pochopení, že budoucí žena by neměla být podchlazená a sedět na chladných površích, zvedat velké váhy. Dívka z dětství by měla pochopit, že je důležité chránit před chřipkou a šarlatovou horečkou, spalničkami a záškrtem, protože tyto nemoci mohou být v budoucnu komplikovány gynekologickými problémy. Měla by se vyvarovat poranění hlavy, poranění břicha a hrudníku.
Zvláštní pozornost by měla být věnována dcerám zjišťování matek, jejichž měsíční začátek byl příliš brzy nebo příliš pozdě. Včasný věk je považován za věk až 10 let a pozdní - po 16 letech. Tyto dívky mají zvýšené riziko vzniku primární nebo sekundární neplodnosti.
Pro adolescenty je dieta nebezpečná: spolu s dalšími kilemi a zásobami ženských pohlavních hormonů. Nežádoucí a časný nástup sexuální aktivity. Fyziologicky je dívka pro ni připravena pouze do dospělosti a ne ve věku 14, 15 nebo 17 let. Časný sexuální život může způsobit „nesoulad“ všech systémů a spojení v reprodukční funkci.
Mladá a zralá žena by si měla být vědoma nebezpečí a nebezpečí potratů (včetně léků), pokročilých zánětlivých procesů, které nebyly dlouho léčeny. Žena, která se chce stát matkou, by měla sledovat její váhu, vyhnout se vyčerpání a obezitě, jíst vyváženou a správnou stravu. Žena by se neměla zabývat alkoholem a kouřením a drogami - je to správná cesta k bezmocným.
Nevýznamný sexuální život, pohlavně přenosné infekce, nesprávná hormonální antikoncepce a další prostředky, které lékař neschválil, mohou vést k rozvoji neplodnosti.Pravděpodobnost pozdějších problémů s pojetím dítěte je vyšší u žen, které často dělají s chemikáliemi a mají také sex během menstruace.
Recenze
Podle recenzí žen, které opustily tematická fóra, trvá léčba neplodnosti hodně času. V procesu terapie je důležité neztratit naději a ne zoufalství. Naopak, čím rychleji se žena může dostat do pořadí sebeúcty a čím dříve se přestane cítit horší, tím účinnější bude léčba předepsaná lékařem.
Ženy považují gynekologickou masáž a fyzioterapii za účinnou. Zda lékař bude vědět, zda mohou být použity, protože tyto postupy mají také své vlastní kontraindikace.
Léčba neplodnosti je po léčbě kapavky, chlamydií a dalších infekcí nejobtížnější. Ženy musí podstoupit několik léčebných postupů a nejsou vždy účinné. Podle statistik je neplodnost úspěšně léčena asi u 80% žen.
Pro příčiny a léčbu ženské neplodnosti, viz následující video.