Glomerulonefritida u dětí
Glomerulonefritida u dětí
Glomerulonefritida je považována za jednu z nejčastějších a nebezpečných onemocnění ledvin u dětí. Toto onemocnění vyžaduje obzvláště pečlivou pozornost rodičů a lékařů, protože v případě předčasné péče nebo nesprávné léčby mohou být komplikace pro dítě fatální. Dozvíte se více o této nemoci ao tom, jaké správné kroky pro léčbu by měly být v tomto článku.
Onemocnění a jeho odrůdy
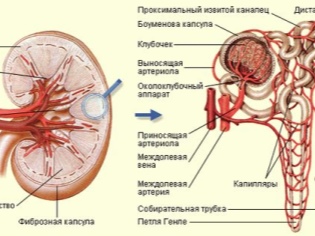
Glomerulonefritida - Onemocnění, při kterém jsou postiženy specifické ledvinové buňky - glomeruly, které se také nazývají glomeruly. Malé buňky poskytly nemoc a druhé jméno - glomerulární nefritida. Proto ledviny přestávají plně plnit své funkce. Tento párovaný orgán svěřuje mnoho starostí - vylučování produktů rozkladu, toxinů, produkci látek, které kontrolují krevní tlak a erytropoetin, který je nezbytně nutný pro tvorbu červených krvinek v krvi. Poruchy ledvin vedou k nejsmutnějším následkům.
U dítěte s glomerulonefritidou se v moči nachází velké množství bílkovin a erytrocyty (krev v moči) s ním vycházejí. Vyvine se tedy anémie, hypertenze a edém, a to z důvodu katastrofické ztráty bílkovin standardy těla, imunita je snížena. Vzhledem k tomu, že se léze vyskytuje různými způsoby a důvody, proč glomeruly ledvin začínají umírat, jsou velmi heterogenní, onemocnění v pediatrii není považováno za jediné. To je celá skupina onemocnění ledvin.
Nejčastěji trpí glomerulonefritida děti ve věku od 3 do 10 let. Děti mladší 2 let onemocní mnohem méně často, v nich se vyskytuje pouze 5% všech případů. Chlapci jsou nemocnější častěji než dívky.
Klasifikace glomerulofritidy je poměrně složitá a vychází ze symptomů a klinického obrazu.
Všechny glomerulární nefritidy jsou:
- primární (pokud se ledvinová patologie projeví jako samostatné nezávislé onemocnění);
- sekundární (problémy s ledvinami začaly jako komplikace po těžké infekci).
Podle zvláštností kurzu existují dvě velké skupiny nemocí:
- ostré
- chronické.
Akutní forma glomerulonefritidy je vyjádřena nefritickými (náhlými, náhlými) a nefrotickými (postupně a pomalu se vyvíjejícími) syndromy, může být kombinována a izolována (pokud dochází pouze ke změnám v moči, bez dalších příznaků). Chronická může být nefrotická, hematurická (s výskytem krve v moči) a smíšená.
Difuzní chronická glomerulonefritida vyvíjí se pomalu a postupně, nejčastěji jsou změny v těle tak zanedbatelné, že je velmi těžké určit později, kdy začal patologický proces vedoucí ke smrti ledvinových buněk. V závislosti na typu patogenu, který způsobil základní onemocnění komplikované glomerulonefritidou, existuje několik typů onemocnění, jejichž příčina je zřejmá z názvu - post-streptokokové, postinfekční atd.
A podle závažnosti symptomů a škod, které již byly dodány do ledvin, lékaři podmíněně udělují každý případ 1,2 nebo 3 stupně s povinnou indikací stadia vývoje onemocnění (s chronickým onemocněním).
Důvody
Samotné ledviny nejsou ovlivněny patogenními mikroby a jinými „cizinci“. Destruktivní proces je vyvolán vlastní imunitou dítěte, která reaguje na alergen.Streptokoky působí nejčastěji jako "provokatéry".
Glomerulonefritida je často sekundární komplikací primární streptokokové tonzilitidy, bakteriální faryngitidy, šarlatové horečky.
Méně často je smrt renálních glomerulů spojena s chřipkovými viry, SARS, spalničkami, hepatitidy. Někdy hadovitý nebo včelí jed jedí jako alergeny, které spouštějí destrukci glomerulů. Z důvodů, které vědě ještě nejsou zcela jasné, vytváří tělo místo toho, aby tyto škodlivé faktory jednoduše přineslo, celý „těžký dělostřelectvo“ imunitního komplexu proti nim, který zasahuje vlastní filtry - ledviny. Podle předpokladů lékařů mají na první pohled málo ovlivňujících faktorů - stres, únava, změna klimatu, místo bydliště, podchlazení a dokonce přehřátí na slunci - vliv na takovou nedostatečnou reakci organismu.
Možné komplikace
Glomerulonefritida je považována za závažné onemocnění. Je to samo o sobě poměrně složité a není zcela vyléčeno úplně. Nejvíce předvídatelnou a očekávanou komplikací akutního onemocnění je přechod na chronickou difuzní formu. Mimochodem, asi 50% všech případů je takto komplikovaných.
Existují však i další komplikace, které ohrožují život nebo mohou způsobit invaliditu:
- akutní selhání ledvin (vyskytuje se přibližně u 1-2% pacientů);
- srdeční selhání, včetně jeho akutních, smrtících forem (3-4% pacientů);
- mozkové krvácení;
- akutní zrakové postižení;
- dysplazie ledvin (když tělo začne zaostávat z hlediska růstu od velikosti, od věku, klesá).
Změny v ledvinách mohou být tak významné, že dítě přijde chronickým selháním ledvin, ve kterém bude prokázán transplantát orgánu.
S transplantací ledvin v Rusku je vše poněkud smutné, dítě prostě nemůže čekat na požadovaný dárcovský orgán. Alternativou (dočasnou) je umělá ledvina. Vzhledem k tomu, že postup by měl být prováděn několikrát týdně, dítě je závislé na přístroji, protože neexistuje žádný jiný způsob, jak vyčistit tělo toxinů.
Příznaky a příznaky
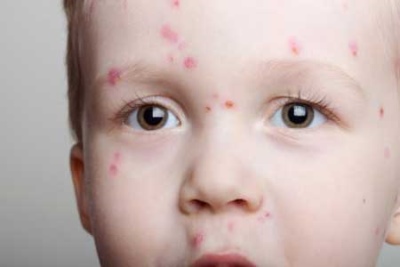
Obvykle, 1-3 týdny po onemocnění (šarlatová horečka nebo bolest v krku), se mohou objevit první příznaky glomerulonefritidy. Nejvýraznějším rysem je zabarvení moči. U dítěte se stává červeně a odstín může být jak světlý, tak špinavý, což se běžně nazývá „barva masa“.
Začátek akutní nefritické glomerulonefritidy u dítěte může být také rozpoznán otokem na obličeji, který vypadá jako hustý, nalitý, málo se mění během dne. Vzrůstá krevní tlak, v důsledku čehož se může objevit zvracení a silné bolesti hlavy. Tato forma nemoci má nejvíce pozitivní prognózy, protože více než 90% dětí má plné uzdravení s adekvátní léčbou. Zbytek onemocnění se stává chronickým.
Akutní nefrotické onemocnění "Pochází" z dálky, symptomy se objevují postupně, kvůli tomu dítě nemá po dlouhou dobu žádné stížnosti. Pokud rodiče neignorují ranní edém, který někdy přes den zcela projde, a jdou s dítětem k močení, pak se v něm objeví správné známky onemocnění - proteiny.
První edém se začíná objevovat na nohou, pak se postupně rozšiřuje - na rukou, na obličeji, na dolní části zad a někdy na vnitřních orgánech. Edémy nejsou husté, jsou více drobivé. Kůže dítěte je suchá a vlasy jsou křehké a bez života. V tomto případě krevní tlak zřídka stoupá a moč má normální barvu, protože protein v něm nezanechává kapalinu. Pokud jde o tento typ onemocnění, prognózy nejsou jasné: podle odhadů lékařů se pouze 5-6% dětí zotavuje, zbytek se nadále léčí, ale z chronické formy.
Pokud se moč změní v barvě (stane se červenější), ale nejsou žádné jiné příznaky a žádné stížnosti, to neubývá ani nic nebolí, pak můžeme mluvit o izolované akutní glomerulonefritidy.
S včasnou léčbou v nemocnici lze z něj vyléčit asi polovinu všech mladých pacientů. Zbývajících 50%, a to i při řádné léčbě, z nevysvětlitelných logických důvodů, začíná trpět chronickým onemocněním.
Pokud má dítě všechny známky všech tří typů popsané nemoci, pak můžeme hovořit o smíšené formě. Téměř vždy končí přechodem na chronické onemocnění a prognóza je nepříznivá. Pravděpodobnost zotavení je ovlivněna stavem imunitního systému. Je-li slabá nebo je v ní nějaká závada, pak je nástup chronické formy zjevnější.
V chronické glomerulonefritidě má dítě období exacerbací s edémem a změnou moče a období remise, kdy se zdá, že nemoc zůstala pozadu. Při správné léčbě může stabilizovat pouze polovina pacientů. Přibližně třetina dětí se vyvíjí progresivním procesem, což v konečném důsledku často vede k umělým ledvinovým přístrojům.
Hematologická chronická pyelonefritida je považována za nejpříznivější z chronických odrůd onemocnění. To nevede ke smrti osoby a je pozorovatelné pouze v období exacerbace, kdy se objeví pouze jedno ze všech příznaků - krev v moči.
Diagnostika
Pokud má dítě otok, i když jen ráno, i když jen na nohách nebo pažích, je to důvod, proč jít k nefrologovi. Pokud se změnila barva moči, je naléhavě nutné běžet na polikliniku. Rodiče by si měli uvědomit, že test moči, který byl v nádobě déle než hodinu a půl, je méně spolehlivý, proto je nutné mít čas na to, aby se odebraná moč dostala do laboratoře všemi možnými prostředky.
Diagnóza glomerulonefritidy zahrnuje vizuální vyšetření dítěte a laboratorní testy, z nichž hlavní je stejná analýza moči. Počet červených krvinek v něm bude stanoven z kvality - jsou čerstvé nebo louhované. Neméně důležitý ukazatel - proteinu v moči. Čím více to vyniká, obvykle je horší stadium nemoci. Kromě toho, laboratorní asistent uvede několik desítek různých látek, solí a kyselin, o kterých bude nefrolog schopen říct mnoho.
Obvykle je to dost, ale s ohledem na malé děti as velmi špatnými analýzami, lékaři „zajistili“ předepsáním ultrazvukové vyšetření ledvin. V pochybných situacích může být také předepsána biopsie ledvin. Chronický lékař rozpozná takové onemocnění, jehož příznaky trvají déle než šest měsíců nebo pokud změny ve vzorcích moči byly abnormální po dobu delší než jeden rok.
Léčba
V akutní glomerulonefritidě je domácí léčba přísně kontraindikována.
Lékař doporučí jít do nemocnice a je to docela oprávněné. Koneckonců, dítě potřebuje kompletní odpočinek a nejpřísnější odpočinek na lůžku. Pacientovi je okamžitě předepsána dieta č. 7, která neznamená sůl, významně omezuje množství tekutiny spotřebované denně a snižuje množství proteinových potravin na přibližně polovinu věku.
Pokud je onemocnění vyvoláno streptokoky, pak je předepsána skupina antibiotik penicilinu. V nemocnici je pravděpodobné, že budou vpíchnuti intramuskulárně. K omezení edému se diuretika předepisují v přísném věku. Se zvýšeným tlakem poskytnou prostředky, které jej mohou snížit.
Moderní přístup k léčbě glomerulonefritidy zahrnuje zejména použití hormonů.Prednisolon„V kombinaci s léky - cytostatiky, které mohou zastavit a zpomalit růst buněk.Tyto léky jsou obvykle široce používány v léčbě rakoviny, ale tato skutečnost by neměla vyděsit rodiče. Se zlepšením ledvin jsou jim přiřazeny funkce zpomalující růst imunitních kolonií, což bude přínosem pouze pro trpící ledvinové buňky.
Pokud má dítě současně chronické infekční onemocnění, po akutním stadiu glomerulonefritidy se důrazně doporučuje odstranit nidus infekce - vyléčit všechny zuby, odstranit adenoidy, pokud jsou zraněny, podstoupit léčbu chronické angíny, atd.
Ale musíte to udělat nejdříve šest měsíců po akutním renálním onemocnění nebo exacerbaci chronického onemocnění. Zotavení při dodržení léčebného režimu obvykle trvá po 3-4 týdnech. Pak bylo dítěti doporučeno, aby studoval doma po dobu šesti měsíců nebo jednoho roku, nejméně dva roky, aby mohl být registrován u nefrologa, aby navštěvoval sanatoria, která se specializují na onemocnění ledvin, aby dodržovala nejpřísnější dietu. V průběhu roku by toto dítě nemělo být očkováno. A s každým kýcháním a nejmenšími příznaky ARVI musí rodiče naléhavě provádět testy na moči na kliniku.
Chronická glomerulonefritida je léčena stejným způsobem jako akutní, protože vyžaduje léčbu pouze v období exacerbace.
Pokud také nepotřebuje trvat na domácí léčbě, musí být dítě hospitalizováno, protože kromě léčby bude mít celý průběh vyšetření, aby zjistil, zda se nemoc začala vyvíjet. U těžkých forem a rozsáhlého poškození struktury ledvin jsou namísto postižených vyšetřeny umělé renální postupy a transplantace dárcovských orgánů.
S chronickým onemocněním bude dítě v lékárně na celý život. Jednou za měsíc bude muset projít močí, navštívit lékaře a jednou ročně provést EKG, aby se zabránilo patologickým změnám ze srdce.
Prevence
Očkování z této těžké nemoci neexistuje a proto není prevence specifická. Rodiče by však měli vědět, že by neměli být léčeni bolest v krku a faryngitida bez povolení, protože onemocnění může být streptokokové a bez antibiotik, nebo pokud jsou nekontrolované, pravděpodobnost takových komplikací, jako je glomerulonefritida, se významně zvýší.
Po odložení šarlatové horečky po 3 týdnech byste měli určitě provést vyšetření moči, i když lékař zapomněl předepsat. 10 dnů po streptokokovém bolestech v krku nebo streptodermě je také nutné odebrat vzorky moči do laboratoře. Pokud v nich není nic alarmujícího, pak se nemusíte obávat. Prevence onemocnění ledvin obecně a zejména glomerulonefritida zahrnuje správnou léčbu SARS, očkování proti chřipce a spalničkám. Je důležité zajistit, aby dítě nesedalo na studené podlaze s holým zadkem a nepřehřívalo se v létě na slunci.
Další informace o diagnóze tohoto onemocnění naleznete v následujícím videu.