Symptomy a léčba infekční mononukleózy u dětí
První infekční mononukleóza v roce 1887. Popis febrilní patologie u dětí sestavil ruský vědec NF Filatov. A do dnešního dne zájem o Filatovovu nemoc nevyprchá.
Co je to?
Po dlouhou dobu, zejména v ruské lékařské praxi, se infekční mononukleóza nazývala Filatovova choroba. Tento zemský lékař upozornil na skutečnost, že mnoho dětí má podobné klinické příznaky: nárůst periferních lymfatických uzlin, časté bolesti hlavy nebo závratě, bolest v kloubech a svalech při chůzi. Filatov nazval tento stav žlázovou horečkou.
V současné době věda šla daleko vpřed. S pomocí různých diagnostických testů a vysoce přesných přístrojů získali vědci aktuální informace o tom, co způsobuje onemocnění. V lékařském světě bylo rozhodnuto změnit název nemoci. Nyní se jednoduše nazývá infekční mononukleóza.
Existuje věrohodná hypotéza, že nemoc má virovou příčinu. K vývoji této patologie vedou viry. To vede k tomu, že osoba s infekční mononukleózou je potenciálně nebezpečná a infekční pro ostatní. Během celého akutního období nemoci může infikovat ostatní lidi infekcí.
Nejčastěji se tato infekční patologie vyskytuje jak u mladých lidí, tak u dětí. Vědci poukazují na to, že mohou nastat sporadické případy. Velké a masivní propuknutí infekční mononukleózy je velmi vzácné. V podstatě všechny epidemie spojené s touto nemocí se vyskytují v chladném období. Vrcholem výskytu je podzim.
Obvykle se viry, které se dostanou na sliznice, usadí v těle a spustí zánětlivý proces. Jejich nejoblíbenější primární lokalizací jsou epiteliální buňky lemující vnější povrch nosních průchodů a ústní dutiny. V průběhu času pronikají patogenní mikroby do lymfy a rychle se šíří po celém těle spolu s krevním oběhem.
U dítěte se všechny procesy v těle vyskytují rychle. Tato vlastnost je dána vlastnostmi fyziologické struktury těla dítěte.
Rychlé procesy potřebují dítě pro aktivní růst a rozvoj. Průtok krve u dětí je poměrně rychlý. Patogenní viry, které se dostávají do těla, obvykle během několika hodin nebo dnů, se šíří a aktivují zánětlivý infekční proces.
Infekční mononukleóza může být nebezpečná. Onemocnění je charakterizováno rozvojem vzdálených komplikací nebo nežádoucích účinků. Některá miminka, zejména ti, kteří jsou často nemocní nebo trpí onemocněním imunodeficience, mají riziko závažnějšího průběhu. Předvídat, jak se bude nemoc vyvíjet u konkrétního dítěte, nebude fungovat. Aby se zabránilo potenciálním dlouhodobým účinkům onemocnění, mělo by být dítě během akutního období onemocnění a během zotavení pečlivě sledováno.
Příčiny
Herpes virus způsobuje rozvoj onemocnění.Má své vlastní jméno - Epstein - Barr. Oblíbená lokalizace pro uplatnění svého destruktivního účinku na tyto viry je lymfoidní retikulární tkáň. Aktivně ovlivňují lymfatické uzliny a slezinu. Viry pronikající do těla mohou také způsobit poškození vnitřních orgánů.
Infekce patogenními mikroby může být různá:
- Kontakt-domácnost. Nejčastěji se děti nakazí, když jsou porušena jejich osobní hygienická pravidla. Jídla jiných lidí, zejména těch, které nejsou dobře zpracovány a předčištěny, mohou být zdrojem infekce. Nejmenší složky slin nemocné osoby mohou zůstat na talíři nebo kruhu po dlouhou dobu. Porušení pravidel hygieny a konzumace jídla ze stejné misky s nakaženou osobou se může snadno nakazit.
- Vzduch. Poměrně častá varianta přenosu virů z nemocného dítěte na zdravé. Viry jsou nejmenší mikroorganismy ve velikosti. Snadno vstupují do zdravého těla z nosiče vzduchem. K infekci dochází obvykle během konverzace, stejně jako při kýchání.
- Parenterální. V pediatrické praxi je tato infekce extrémně vzácná. Pro dospělé je charakterističtější. Infekce je v tomto případě možná během různých chirurgických operací nebo během krevní transfúze. Porušení bezpečnosti lékařských postupů vede k infekci.
- Transplacentálně. V tomto případě je zdrojem infekce pro dítě matka. Dítě je z ní nakaženo i v děloze. Během těhotenství může infikovaná matka přenášet viry, které mohou přejít přes placentu k dítěti. Pokud má těhotná žena různé abnormality a patologické stavy spojené s placentární insuficiencí, riziko infekce dítěte infekční mononukleózou se několikrát zvyšuje.
Vývoj tohoto onemocnění přispívá k výraznému snížení imunity. Obvykle k tomu dochází po častém nachlazení nebo v důsledku dopadu výrazného psycho-emocionálního stresu.
Těžká hypotermie také výrazně snižuje výkonnost imunitního systému. Tělo dítěte je velmi citlivé na pronikání jakýchkoliv patogenů, včetně herpesu Epstein - Barrové viry.
Obvykle se klinické příznaky onemocnění objevují u dětí starších než jeden rok. U kojenců je tato infekční patologie extrémně vzácná. Tato vlastnost je způsobena přítomností specifických pasivních imunoglobulinů. Chrání tělo dětí před různými infekcemi, včetně nebezpečných herpes virů. Děti dostávají tyto ochranné imunoglobuliny od matek s mateřským mlékem během kojení.
Mnoho rodičů se ptá, zda dítě může v průběhu života několikrát dostat infekční mononukleózu. Názory vědců a lékařů jsou odděleny. Někteří odborníci se domnívají, že po minulé nemoci dítě vytváří silnou imunitu. Jejich oponenti říkají, že herpes viry nemohou být vyléčeny. Mikroby přetrvávají v těle dětí a mohou zde zůstat po celý život as poklesem imunity se nemoc může opět vrátit.
Kolik dní trvá inkubační doba onemocnění? Obvykle se pohybuje od 4 dnů do jednoho měsíce. V této době se dítě prakticky neobtěžuje. Někteří velmi pozorní rodiče si budou moci všimnout malých změn v chování dítěte. Během inkubační doby může dítě pociťovat určitou pomalost a zmatenost pozornosti, někdy je narušen spánek. Tyto symptomy se však projevují tak slabě, že nezpůsobují úzkost u otců a matek.
Klasifikace
Existují různé klinické varianty onemocnění. To posloužilo k vytvoření samostatné klasifikace infekční mononukleózy.Uvádí všechny hlavní klinické varianty onemocnění a také popis patologických příznaků, které se u dítěte vyvinuly.
Lékaři rozlišují několik forem infekční mononukleózy:
- Manifest. Obvykle dochází k rozvoji různých nežádoucích příznaků. Docela živě se projevilo. K odstranění nežádoucích příznaků je nutná speciální léčba.
- Subklinické. Někteří vědci tuto formu nazývají také nositelem. V tomto případě se neprojeví nepříznivé příznaky nemoci. Dítě může být nositelem infekční mononukleózy, ale ani podezření. V této situaci je obvykle možné detekovat onemocnění pouze po aplikaci speciálních diagnostických testů.
Vzhledem k závažnosti symptomů existuje několik typů onemocnění:
- Snadné nebo nekomplikované. Někteří odborníci to nazývají také hladký. Tato klinická varianta je poměrně mírná. Není charakterizován výskytem komplikací. Správně zvolená léčba je obvykle dostačující pro to, aby se dítě mohlo zotavit.
- Komplikované. V tomto případě se může u dítěte vyvinout nebezpečné následky onemocnění. Pro jejich léčbu vyžaduje povinnou hospitalizaci dítěte v nemocnici. Terapie je v tomto případě složitá při jmenování různých skupin drog.
- Prodloužené. Vyznačuje se trvalým a dlouhým průběhem. Obvykle je tato klinická možnost špatně přístupná lékové terapii.
Symptomatologie
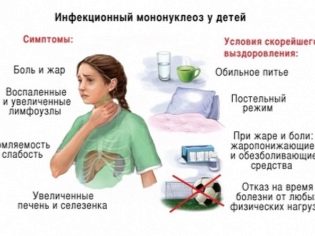
Vývoj infekční mononukleózy je obvykle postupný. Jedna klinická fáze postupně nahrazuje druhou. Obvykle se takový kurz vyskytuje u většiny nemocných dětí. Pouze v některých případech je možná rychlá akutní progrese onemocnění s rozvojem četných komplikací.
První období nemoci - počáteční. V průměru trvá 1-1,5 měsíce. Většina klinických případů je doprovázena horečkou až 39,5-40 stupňů. Závažnost stavu způsobuje vznik bolesti hlavy. Může mít různou intenzitu: od střední až po nesnesitelnou. Na pozadí vysoké horečky a bolesti hlavy, dítě má těžké nevolnost a dokonce i jediné zvracení se vyskytuje.
V akutním období nemoci se dítě cítí velmi špatně. Má silnou bolest v kloubech a svalovou slabost. Rychle se unavuje. Dokonce i běžné každodenní aktivity pro dítě vedou k jeho rychlé únavě. Dítě jí špatně, odmítá své nejoblíbenější pochoutky. Zhoršující se ztráta chuti k jídlu a přítomnost těžké nevolnosti.
Tyto příznaky lze snadno identifikovat a samostatně. Jejich vzhled způsobuje maminkám skutečný šok. Nepropadejte panice! Pokud se objeví příznaky nemoci, zavolejte lékaře. Nejezděte s dítětem na kliniku. Obtížný stav dítěte vyžaduje konzultaci s odborníkem doma.
V některých případech mají děti méně závažné příznaky. V tomto případě se teplota těla nezvyšuje tak rychle. Obvykle stoupá na subfebrilní nebo febrilní čísla během několika dní. Typickými symptomy během tohoto období jsou: celková malátnost, závažná slabost, kongesce nosu a narušení nosního dýchání, otoky očních víček a také otok a otok obličeje.
U 10% dětí může onemocnění začít s výskytem tří charakteristických symptomů současně. Patří mezi ně: horečka na febrilní čísla, lymfatické uzliny a příznaky akutní angíny. Tento kurz je obvykle dost těžký.
Délka počátečního období onemocnění je obvykle od 4 dnů do týdne.
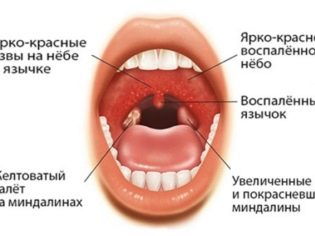
Dalším stadiem onemocnění je doba špičky. Typicky se vrchol vyskytuje během týdne po nástupu prvních nežádoucích symptomů.Celkový zdravotní stav dítěte se v této době zhoršuje. Má také horečku. Velmi specifickým příznakem v této době je angiosa mononukleóza.
Mononukleární forma akutní tonzilitidy (bolest v krku) postupuje poměrně tvrdě. To je doprovázeno výskytem mnoha příznaků v krku. Typicky se angina vyskytuje v katarální formě. Mandle se stávají jasně červené, hyperemické. V některých případech se zdají být rozkvetlé. Obvykle je bílý nebo šedý odstín. Často jsou překrytí mandlí zcela volné a jsou poměrně dobře odstraněny špachtlí nebo pravidelnou lžící.
Trvání akutní tonzilitidy při infekční mononukleóze obvykle nepřesahuje 10-14 dnů. Časem se mandle zbaví plaku a všechny nepříznivé příznaky nemoci zmizí.
Během výšky onemocnění je často doprovázena i závažnými příznaky intoxikace. Dítě má silnou nebo středně silnou bolest hlavy, sníženou chuť k jídlu, poruchu spánku. Nemocné dítě se stává rozmarnější. Doba spánku dítěte je narušena. Typicky, nemocné děti spí déle během dne, a v noci zažívají značné problémy s usínáním.
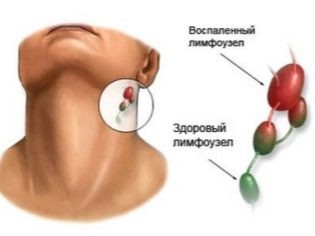
Jedním z charakteristických znaků výšky onemocnění je výskyt symptomů lymfadenopatie. Do tohoto zánětlivého procesu jsou obvykle zapojeny bezprostřední periferní lymfatické kolektory. S touto nemocí se jedná o krční lymfatické uzliny. Několikrát se zvětšují. Někdy zapálené lymfatické uzliny dosahují velikosti ořechu.
Když cítíte, jsou docela bolestivé a mobilní. Jakékoliv pohyby hlavy a krku vedou ke zvýšené bolesti. Přehřátí lymfatických uzlin v akutním období nemoci je nepřijatelné! Uložení zahřívaných obkladů na krk může pouze zhoršit průběh onemocnění a přispět k rozvoji nebezpečných komplikací.
Cervikální lymfadenopatie u infekční mononukleózy je obvykle symetrická. Je snadné si ho všimnout z boku pouhým okem. Změna vzhledu dítěte. Těžký edém podkožní tukové tkáně obklopující zanícené lymfatické uzliny vede k rozvoji „býčího krku“ u dítěte. Tento příznak je spojen s porušením celkové konfigurace krku a je nepříznivý.
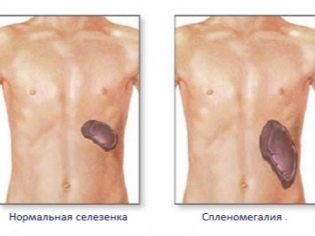
Na konci 12-14 dnů po nástupu onemocnění se u dítěte objeví klinické příznaky postižení zánětlivého procesu sleziny. To se projevuje zvýšením jeho velikosti. Lékaři tuto podmínku nazývají splenomegalií. S nekomplikovaným průběhem onemocnění je velikost sleziny zcela normální do konce třetího týdne od nástupu onemocnění.
Také do konce druhého týdne má dítě známky poškození jater. Hepatitida projevuje se zvýšením velikosti těla. Vizuálně se to projevuje nažloutnutím kůže - vzniká žloutenka. Některá miminka také promění žluté sklerové oči. Obvykle je tento příznak přechodný a končí na konci vrcholu onemocnění.
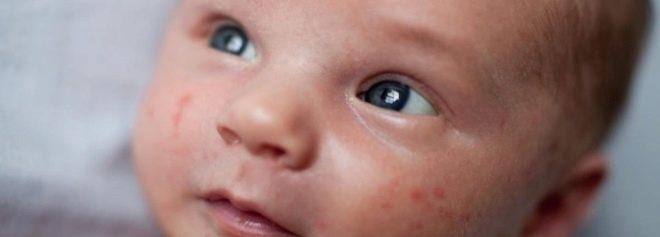
Po 5-7 dnech po nástupu nemoci mají děti další charakteristický znak - vyrážku. Vyskytuje se v asi 6% případů. Vyrážka - makulopapulární. Neexistuje žádná jasná lokalizace výskytu kožních vyrážek. Mohou se objevit na téměř celém těle. Hromadné položky nejsou svědění a prakticky nepřinášejí dítěti žádné úzkosti.
Obvykle vyrážka zmizí sama. Prvky kůže zanikají konzistentně a nezanechávají na kůži žádné stopy hyper- nebo depigmentace. Po vymizení vyrážky se pokožka dítěte stává fyziologicky známou a nemění se. Zbytkový peeling na kůži také nezůstává. Na konci období výšky se dítě začne cítit mnohem lépe.
Na konci druhého týdne nemoci zmizí jeho nazální kongesce a jeho dech se normalizuje, jeho tělesná teplota stoupá a obličej se stává oteklým. Celková doba trvání této nemoci je v průměru 2-3 týdny. Tato doba může být odlišná a závisí na počátečním stavu dítěte.
Batolata s četnými chronickými onemocněními vnitřních orgánů trpí vrcholným obdobím mnohem horším. Mohou to mít déle než měsíc.
Poslední období onemocnění - rekonvalescence. Tato doba je charakterizována úplným ukončením onemocnění a vymizením všech nežádoucích symptomů. U dětí se tělesná teplota vrátí do normálu, plak na mandlích zcela zmizí a obnoví se normální velikost krčních lymfatických uzlin. Dítě se v tomto okamžiku cítí mnohem lépe: chuť k jídlu a slabost klesá. Dítě se začíná zotavovat.
Obvykle pro úplné vymizení všech příznaků trvá čas. Doba rekonvalescence u dětí je obvykle 3-4 týdny. Poté přijde uzdravení. Některé děti, které měly infekční mononukleózu, mohou mít delší dobu zbytkové symptomy. Během tohoto období je velmi důležité provádět pravidelné lékařské sledování blahobytu dítěte, aby se nemoc nestala protáhlou.
Diagnostika
Když se objeví první příznaky nemoci, ujistěte se, že dítě ukázat lékaři. Lékař provede nezbytné klinické vyšetření, během kterého bude kontrolovat bolest v krku, pociťovat lymfatické uzliny a být schopen určit velikost jater a sleziny. Po takovém vyšetření pediatr obvykle předepíše několik dalších laboratorních testů, aby se dále objasnila diagnóza.
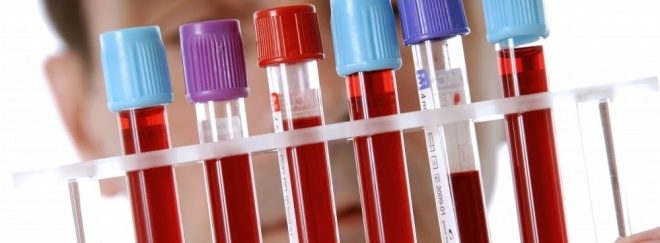
Pro stanovení zdroje onemocnění se lékaři uchylují k analýze krve pro stanovení specifických imunoglobulinů třídy M a G viru viru Barr. Tento jednoduchý test vám umožní rozlišit mononukleózovou tonzilitidu od jiných virových nebo bakteriálních tonzilitid. Tato analýza je velmi citlivá a ve většině případů dává skutečnou představu o tom, zda je virus v krvi.
Pro stanovení funkčních abnormalit, které se vyskytují ve vnitřních orgánech, je vyžadován biochemický krevní test. Pokud má dítě známky mononukleózy hepatitidy, pak se v krvi zvýší hladiny jaterních transamináz a bilirubinu. Kompletní krevní obraz pomůže určit všechny abnormality, které se vyskytují u virových onemocnění. Závažnost těchto změn může být odlišná.
V obecné analýze krve se zvyšuje celkový počet leukocytů, monocytů, lymfocytů. Zrychlená ESR indikuje přítomnost výrazného zánětlivého procesu. Změna ve vzorci leukocytů indikuje přítomnost virové infekce v těle. V různých stadiích vývoje onemocnění v obecné analýze krve se objevují různé patologické změny, které se mění v průběhu onemocnění.
Charakteristickým znakem je výskyt atypických mononukleárů v analýze specifických buněk. Uvnitř mají velkou cytoplazmu. Pokud jejich počet přesahuje 10%, pak to znamená přítomnost onemocnění. Obvykle se tyto buňky neobjeví bezprostředně po nástupu onemocnění, ale po několika dnech nebo dokonce týdnech. Ve velikosti se podobají velkým monocytům s modifikovanou strukturou.
Laboratorní testy dovolují, aby byla diferenciální diagnostika prováděna poměrně přesně. Infekční mononukleóza může být maskována záškrt, různé typy akutní tonzilitidy, akutní leukémie, lymfogranulomatóza a další nebezpečné nemoci z dětství.V některých obtížných klinických případech je vyžadován celý komplex diagnostických opatření, včetně provedení různých laboratorních testů.
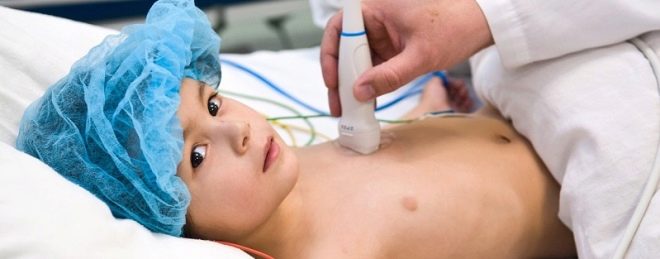
Aby bylo možné přesně určit velikost vnitřních orgánů používá ultrazvuk. Specialista studuje pomocí speciálního senzoru povrch orgánů a určuje jejich parametry. Ultrazvuková diagnostika pomáhá identifikovat všechny změny, ke kterým dochází v játrech a slezině při vývoji infekční mononukleózy. Metoda je velmi přesná a informativní.
Nepochybným plusem výzkumu je bezpečnost a absence jakýchkoli bolestivých pocitů u dítěte během jeho chování.
Důsledky a komplikace
Průběh onemocnění nemusí být vždy snadný. V některých případech existují zdravotní rizika. Mohou významně narušit zdraví dítěte a vést ke zhoršení jeho stavu. Neposkytnutí včasné pomoci takových důsledků infekční mononukleózy má významný dopad na kvalitu života dítěte v budoucnu.
Nemoc může být nebezpečná vývojem následujících negativních komplikací:
- Ruptura sleziny. Velmi vzácná možnost. Vyskytuje se nejvýše v 1% případů. Těžká splenomegálie způsobí, že vnější kapsle sleziny praskne a dojde k prasknutí orgánu. Pokud se chirurgický zákrok neprovádí včas, může se objevit stav komatózy a dokonce i smrt.
- Anemický stav. Taková hemoragická anémie je spojena s narušením sleziny. Existují také známky imunitní trombocytopenie v krvi. K tomuto stavu dochází v důsledku zhoršené práce sleziny, jako orgánu tvořícího krev.
- Neurologické patologie. Mezi ně patří: různé klinické varianty meningitidy a encefalitidy, akutní psychotické stavy, náhlý cerebelární syndrom, paréza kmenů periferních nervů, syndrom Guillain-Barré (polyneuritida).
- Různé poruchy srdce. Vykazují změněný srdeční rytmus. Dítě má různé možnosti pro arytmii nebo tachykardii. Se zapojením do zánětlivého procesu srdečního svalu a jeho membrán vzniká velmi nebezpečný stav - infekční perikarditida.
- Zápal plic - pneumonie. Vyvíjí se v důsledku přidání sekundární bakteriální infekce. Mezi nejčastější příčiny pneumonie patří stafylokoky nebo streptokoky. Mnohem méně často anaerobní mikroorganismy vedou k rozvoji onemocnění.
- Nekróza jaterních buněk. To je velmi nepříznivý stav. Smrt jaterních buněk vede k porušení jeho funkcí. Tělo narušuje průběh mnoha procesů: hemostáza, tvorba pohlavních hormonů, využití odpadních metabolických produktů a toxických látek, tvorba žluče. Vzniká selhání jater. Tento stav vyžaduje urgentní intenzivní léčbu.
- Vývoj akutního selhání ledvin. Tato komplikace je poměrně vzácná. Problémy s ledvinami se obvykle vyskytují u dětí s anatomickými defekty ve struktuře močových orgánů nebo chronickým onemocněním močového systému. Tento stav se projevuje porušením vylučování moči. Léčba tohoto klinického stavu se provádí pouze v nemocnici.
- Asfyxie. V tomto akutním stavu je dýchání zcela narušeno. Vývoj asfyxie má často za následek výraznou akutní mononukleózu. Množství nájezdů na mandle také přispívá k respiračnímu selhání. Tato podmínka vyžaduje pohotovostní lékařskou péči.
Léčba
Léčba infekční mononukleózy by měla být okamžitě, jak se objevily první klinické příznaky. Pozdní terapie přispívá pouze k rozvoji komplikací v budoucnosti.Cíl léčby: eliminovat všechny nepříznivé příznaky nemoci, stejně jako zabránit možné sekundární infekci bakteriální infekcí.
Hospitalizace dítěte v nemocnici podléhá přísným indikacím. Všechny děti s výraznými příznaky intoxikace, horečkou, s hrozbou různých komplikací, musí být převezeny na oddělení nemocnice. Domácí léčba je pro ně nepřijatelná. O hospitalizaci rozhoduje ošetřující lékař po vyšetření dítěte a provedení vyšetření.
Při léčbě onemocnění se používá:
- Léky bez drog. Patří mezi ně: odpočinek na lůžku během akutního období nemoci a lékařské výživy. Denní režim pro nemocné dítě by měl být jasně naplánován. Dítě musí spát nejméně tři hodiny denně. Recenze rodičů ukazují, že dodržení diety a správného denního režimu pomáhá omrzlinám rychleji se zotavit a významně zlepšuje blahobyt dítěte.
- Lokální léčba. Pro jeho držení se používá různé oplachování. Jako léky můžete použít roztok furatsiliny, jedlé sody a různé bylinky (šalvěj, měsíček, heřmánek). Oplach by se měl provádět 30-40 minut před jídlem nebo po jídle. Všechna řešení a dekory pro tyto postupy by měly být pohodlné, teplé teploty.
- Antihistaminika. Pomáhají eliminovat výrazné otoky tkání, eliminují zánět a pomáhají normalizovat velikost lymfatických uzlin. Jako antihistaminika se používají: Tavegil, Suprastin, Peritol, Claritin a další. Předepsané léky pro kurz. Dávka, četnost a doba trvání léčby je určena ošetřujícím lékařem.
- Antipyretika. Pomáhá normalizovat horečku. Trvání užívání těchto léků je nutně projednáno se svým lékařem, protože při dlouhodobém užívání mohou způsobit řadu vedlejších účinků. V dětské praxi se používají léky paracetamol nebo ibuprofen.
- Antibakteriální terapie. Předepisuje se pouze v případě přistoupení bakteriální infekce. Volba antibiotika závisí na patogenu, který infekci způsobil. V současné době lékaři preferují moderní antibakteriální prostředky se širokým spektrem účinku. Penicilinové přípravky u dětí se snaží nepoužívat, protože příjem těchto léků je doprovázen rozvojem mnoha vedlejších účinků.
- Hormonální léky. Hlavně používané drogy založené na prednisolon nebo dexamethasonu. Použijte krátké kurzy, až 3-4 dny. Průměrná dávka na jeden průběh je 1 až 1,5 mg / kg a vypočítá se individuálně ošetřujícím lékařem. Nezávislé užívání hormonů je nepřijatelné! Prostředky jsou využívány až po jmenování ošetřujícího lékaře.
- Multivitaminové komplexy. Biologicky aktivní složky obsažené v těchto léčivech pomáhají zlepšit průběh onemocnění a také pomáhají dítěti zotavit se z infekce. Vezměte vitamíny by mělo být několik měsíců. Typicky je průběh multivitaminové terapie 60-90 dnů.
- Chirurgická léčba. Přiděleno riziku prasknutí sleziny. Tyto operace jsou prováděny pouze ze zdravotních důvodů.
Je důležité poznamenat, že v současné době neexistuje žádná specifická antivirová léčba infekční mononukleózy. Antivirová léčiva mohou mít nepřímý vliv pouze na viry Epstein-Barr. Užívání těchto léků bohužel nevede k úplnému vyléčení virové infekce. Léčba onemocnění je v podstatě symptomatická a patogenetická.
S rozvojem komplikací se předepisují antibiotika a hormonální léky.Hormony umožňují eliminovat výraznou hyperplazii zanícených lymfatických uzlin. Těžká lymfoidní hyperplazie (zvětšení) lymfatických uzlin v nosohltanu a hrtanu může vést k rozvoji obstrukce lumenu dýchacího traktu, což vede k udusení. Jmenování hormonálních léků pomáhá odstranit tento nepříznivý a velmi nebezpečný symptom. Léčebný komplex je vybrán ošetřujícím lékařem. Během vývoje onemocnění se může změnit tak, aby odráželo blahobyt dítěte.
Závažnost nežádoucích symptomů závisí na počáteční závažnosti onemocnění. Jejich odstranění vyžaduje adekvátní výběr dávek léků a stanovení správné doby trvání léčby.
Dieta
Výživa dětí v akutním období nemoci by měla být vysoce kalorická a vyvážená. Dodržování doporučení pomáhá předcházet mnoha komplikacím onemocnění. Zvětšená játra provokují porušení žluči a přispívají k rozvoji poruch trávení. Dieta v tomto případě může snížit závažnost všech negativních projevů.
Lékařská výživa zahrnuje povinné používání proteinových potravin. Jako bílkoviny jsou chudé hovězí, kuřecí, krůtí a bílé ryby vynikající. Všechna jídla by měla být připravena šetrným způsobem. Tato výživa je důležitá zejména v období výšky infekční mononukleózy, kdy se zánět vyvíjí v ústní dutině. Rozdrcené produkty nebudou mít traumatický účinek na mandle a nevyvolávají zvýšenou bolest při polykání.
Jako komplexní sacharidy, můžete použít jakékoliv obiloviny. Snažte se vařit vařené obiloviny co nejvíce vařené. Doplněk stravy by měla být různé zeleniny a ovoce. Taková pestrá strava přispívá k nasycení organismu všemi potřebnými látkami v boji proti infekci.
Rehabilitace
Zotavení z infekční mononukleózy je poměrně dlouhý proces. Trvá nejméně šest měsíců, než se dítě vrátí ke svému obvyklému životnímu stylu. Jako rehabilitační opatření bude vyžadován soulad s postuláty zdravého životního stylu. Kompletní vyvážená strava, pravidelné cvičení, optimální střídání aktivního odpočinku a odpočinku přispěje ke zlepšení imunity, oslabené během akutního období onemocnění.
Během několika měsíců po přenesené infekční mononukleóze musí být lékaři pozorováni. Klinický dohled umožňuje včasné zjištění dlouhodobých účinků onemocnění. Pro dítě, které mělo vážné infekce, musí být lékařský dohled.
Rodiče by měli být také pozorní. Jakékoli podezření ze změny pohody dítěte by mělo být dobrým důvodem pro konzultaci s lékařem.
Prevence nemocí
V současné době neexistuje univerzální očkování proti infekční mononukleóze. Specifická prevence ještě nebyla vyvinuta. Nespecifická profylaktická opatření k prevenci tohoto onemocnění mají zabránit kontaktu s horečkou nebo nemocnými dětmi. Tělo dítěte dítěte, které právě mělo infekční mononukleózu, je velmi náchylné k infekci různými infekcemi.
Osobní hygiena také pomáhá snížit riziko možné infekce. Každé dítě by mělo mít vlastní pokrmy. Používání někoho jiného je přísně zakázáno! Během mytí nádobí je velmi důležité používat horkou vodu a speciální čisticí prostředky schválené pro použití u dětí.
Během akutního období nemoci by všechny nemocné děti měly zůstat doma. Účast na vzdělávacích institucích v této době je přísně zakázána!
Dodržování karantény pomůže předcházet hromadným nákazám v dětských skupinách.Pokud se dítě dostalo do kontaktu s infekčním pacientem s mononukleózou s dítětem, je po dobu 20 dnů pod povinným lékařským dohledem. Pokud zjistíte známky nemoci, je mu předepsána nezbytná léčba.
Informace o tom, co je infekční mononukleóza a jak s ní zacházet, naleznete v dalším videu.