Co je ICSI - intracytoplazmatická injekce spermatu, jak se postupuje?
Když pár nemůže otěhotnět dítě po dlouhou dobu a léky jim nemohou pomoci s léky a jinými prostředky, doporučuje se oplodnění in vitro. S IVF je vajíčko oplodněno mimo ženské tělo, ve zkumavce. Pokud se v laboratorní misce nevyskytne spojení pohlavních buněk muže a ženy, pak je příliš brzy na zoufalství, protože jedna z metod umělé inseminace, ICSI, může přijít na záchranu. To, že takový a takový postup je prováděn, uvedeme v tomto článku.
Definice
Zkratka „ICSI“ je odvozena z anglické „ICSI“ - IntraCytoplasmic Sperm Injection, která doslova znamená „intracytoplazmatickou injekci spermií“. ICSI je moderní metoda léčby různých forem neplodnosti, která umožnila tisícům párů s komplexními formami reprodukčních poruch získat radost z mateřství a otcovství.
Tato metoda by neměla být zaměňována s IVF obecně nebo s umělou inseminací. Když se intrauterinní inseminační oplodnění vyskytuje uvnitř ženského těla, kde je poskytováno přírodou - v ampulární části jedné z vejcovodů. Spermie se jednoduše vstřikuje přes tenký katétr do děložní dutiny, což umožňuje většímu počtu zárodečných buněk samců přežít a úspěšně se dostat do vaječné buňky. V IVF je vajíčko oplodněno spermií v laboratorní Petriho misce. Zároveň spermie „bouří“ membránu oocytů stejným způsobem jako v přirozených podmínkách s přirozeným pojetím.
ICSI se vyžaduje, když spermie nejsou schopny oplodnit vajíčko, a to ani v embryologické laboratoři, se všemi jeho nutričními kompozicemi, a to předběžným čištěním ejakulátu před nečistotami a semennou tekutinou. Pak lékaři dělají skutečný zázrak, který vyžaduje spoustu zkušeností a určité „šperky“ z nich - vstříknou nejzdravější spermatickou buňku tenkou jehlou přímo pod vaječnou skořápku do své cytoplazmatické tekutiny. Jakmile na správném místě, spermie má větší šanci na oplodnění.
S přirozeným pojetím, inseminací nebo IVF v Petriho misce musí spermie překonat několik překážek - zářivou korunu, lesklou skořápku vajec a pouze nejsilnější mohou proniknout do skořápky. ICSI vám umožní "zkrátit" cestu.
Rusští lékaři nejčastěji nazývají metodu ICSI se šokem poslední samohláskou a pouze Petrohradští lékaři vyslovují první „I“, když vyslovují název postupu.
Metoda byla poprvé použita belgickými lékaři v roce 1992. Pak v Bruselském centru pro reprodukci pomohli páru tak, aby si představili dítě, které bylo neúspěšně léčeno pro neplodnost a dokonce i několik IVF po dobu 20 let.
V Rusku se tato metoda o něco později zakořenila, hlavní příspěvek k jejímu vývoji byl proveden vědci z NIIAP - Výzkumného ústavu porodnictví a pediatrie. První pokusy „ručně“ doručit spermie do vajíčka byly provedeny dříve, během sovětských časů, kdy byly v roce 1986 v Moskvě a Leningradu provedeny první dva úspěšné IVF.V té době však medicína neměla vysoce přesné vybavení, které by umožnilo dosáhnout přesnosti na buněčné úrovni.
Dnes jsou takové příležitosti, ICSI postup je považován za high-tech. Koná se ze zdravotních důvodů, které stanoví vyhláška Ministerstva zdravotnictví, kterou se stanoví postup poskytování asistované reprodukční péče Rusům.
ICSI můžete provést jak na vlastní náklady, tak bezplatně - podle kvóty regionálního nebo federálního.
Tento postup je prováděn se spermií manžela, stejně jako se spermií dárce, pokud existují přísné lékařské indikace, nebo pokud vlastní vůle ženy, pokud žije sama, nemá stálého sexuálního partnera. ICSI se nejčastěji doporučuje pro IVF s spermatem manžela, protože spermie dárce se vyznačuje vynikajícím „zdravím“, potvrzeným a prokázaným laboratorními testy. V některých případech může být ICSI prováděn také s biomateriálem dárce, ale to je důležité, pokud je žena osamělá a její oocyty v důsledku věku nebo jiných důvodů mají příliš husté skořápky, které nemohou být propíchnuty ani zdravými spermiemi.
Indikace
Podle statistik představuje podíl IVF s ICSI asi 65% všech protokolů oplodnění in vitro. To znamená, že intracytoplazmatická injekce spermií je ve vysoké poptávce. Ne vždy vzniká potřeba high-tech postupu. Je indikován pro špatný spermogram, který nemohl být eliminován konzervativní nebo chirurgickou léčbou. Zde je jen několik patologických stavů, ve kterých jsou IVF + ICSI zobrazeny pro pár:
- Celkový počet spermií v ejakulátu je redukován na kritický bod (oligozoospermie), nebo chybí kvůli retrográdní ejakulaci, nebo ejakulace vůbec nenastane.
- Mobilita mužských pohlavních buněk je znatelně narušena (asthenozoospermie) - v ejakulátu převažují imobilní a sedavé spermatozoidy, stejně jako spermie s nepravidelnou trajektorií pohybu, narušená koordinace.
- Teratozoospermie je stav, ve kterém v ejakulátu dominují morfologicky pozměněné mutanty pohlavních buněk (dvě hlavy pro jednu spermii, dva ocasy nebo žádný ocas, různé modifikace struktury mužských pohlavních buněk).
- Přítomnost antispermových protilátek ve spermatu.
- Idiopatická neplodnost, jejíž příčiny nemohly být po důkladném lékařském vyšetření identifikovány.
- Nízká kvalita oocytů způsobená přirozeným stárnutím oocytů (u žen starších 40 let), nebo s jinými příčinami (hormonální, vrozené, účinky vnějších negativních účinků atd.). Při některých změnách se membrány oocytů stávají nepropustnými pro spermie.
- Selhalo IVF protokoly pro 2 nebo více cyklů, pokud kvalita pohlavních buněk muže a ženy jako celku splňuje normy.
Je třeba poznamenat, že ICSI umožňuje stát se rodiči i v těch nejtěžších situacích, kdy nepomohou žádné jiné metody a metody. Dokonce jestliže ejakulace nenastane nebo tam není jediná živá spermie buňka ve spermiích, lékaři vždy mají praktickou příležitost vykonávat chirurgický sběr zárodečných buněk, například, dělat testikulární biopsii.
Bude stačit dostat jen několik normálních buněk (zatímco v ejakulátu jsou desítky miliónů!) Pro úspěšnost ICSI.
Jak se to dělá?
IKSI je překvapivě delikátní práce. Vložení malé spermie do cytoplazmatického prostoru oocytu s použitím běžné injekční jehly je zcela nemožné, buňky budou poškozeny a embryo nemůže být získáno. Pro ICSI používejte hydraulické nebo elektrické mikromanipulátory. Jsou velmi přesné. Celý proces probíhá pod výkonnými mikroskopy.
Pro "práci" s takovým jemným materiálem, jako jsou lidské buňky, jsou zapotřebí speciální nástroje - mikronežlíky a mikro-přísavky. Tyto nástroje jsou připevněny k manipulátorům. A pak práce embryologického lékaře připomíná fantastický film - dělá pohyby vlastníma rukama a manipulátor opakuje své pohyby joysticky, ale pouze v mikroskopickém měřítku.
Pro oplodnění je důležité, aby se nezměnila sada DNA spermií. Proto v jiných částech spermií ve skutečnosti není potřeba. V první fázi embryolog vybere nejzdravější a morfologicky normální spermie a umístí je na pracovní plochu pod mikroskopy. Poté jehla s mikro jehlou přeruší ocas spermií. Buňka se stává stacionární - je s ní snazší pracovat dál.
V ocas s ICSI, není třeba, protože klec nemusí plavat, cíl, pohyb. Nejcennější - DNA, je v hlavě spermií.
Spermie vlevo bez ocasu se zasune do mikropipetové jehly. Microprice je zadržené vejce. Výsevník se nachází vlevo, mikrotužka se spermiemi uvnitř se vstřikuje naproti - vpravo. Po propíchnutí obalu oocytu se obsah pipetového mikronů vloží do cytoplazmatické tekutiny vajíčka.
Otázka, zda vejce může trpět propíchnutím, může být zodpovězena kladně. Pravděpodobnost poranění oocytu podle dostupných lékařských statistik však nepřesahuje 1%. V ostatních případech se na místě vpichu rychle utáhne spíše pružná povaha skořápky a uvnitř se začnou nejdůležitější procesy fúzí genetického materiálu budoucí matky a budoucího otce.
Vaječná buňka je vyčištěna, umístěna do speciálního živného roztoku, kde bude v následujících dnech. Embryologové budou kultivovat embryo, pokud dojde k oplodnění před okamžikem, kdy je rozhodnuto o jeho přenesení do děložní dutiny ženy.
Kroky postupu krok za krokem
ICSI neexistuje jako samostatný program, je součástí protokolu IVF. Proto jsou hlavní stadia IVF + ICSI téměř stejná jako u konvenčního IVF, v jehož protokolu není potřeba intracytoplazmatická injekce spermií. Pokud se doporučuje IVF s ICSI, postup bude probíhat v několika fázích.
Příprava
V přípravné fázi by měli být provedeni jak partneři, tak žena (pokud je plánováno, že se oplodnění provádí s spermatem dárce), provést podrobné lékařské vyšetření a předložit rozsáhlý seznam testů. Standardní seznam pro ženu zahrnuje obecné testy moči a krve, krevní testy na HIV, syfilis, infekční virovou hepatitidu B a C, na infekce TORCH, na hormony, na antispermové protilátky.
Ujistěte se, že podstoupíte gynekologické vyšetření, ve kterém rozkaz ruského ministerstva zdravotnictví zahrnoval ultrazvuk pánevních orgánů a mléčných žláz (pro ženy starší 39 let - mamografii), kolposkopii, hysteroskopii, stanovení průchodnosti vejcovodů a vyšetření vaginálních stěr bakterií, mikroflóry a infekcí.
Hlavní analýzou pro muže je spermogram. To by mělo být provedeno nejméně dvakrát tři měsíce před IVF. Se špatným spermogramem je ukázána léčba ke zlepšení kvality zárodečných buněk, pro které se používají vitamínové a minerální přípravky, jakož i doplňky stravy, které zlepšují proces spermatogeneze.
Kromě spermogramu, na kterém se bude reprodukční lékař spoléhat při sestavování individuálního protokolu IVF, by měl člověk podstoupit rentgen hrudníku hrudníku, provést krevní testy jak pro obecné, tak pro HIV, syfilis a pohlavně přenosné nemoci, uretry
Sběr všech nezbytných testů trvá obvykle 2-3 měsíce.Tentokrát by pár měl být používán rozumně - přestat kouřit a přestat užívat alkoholické nápoje, začít jíst správně, obohatit stravu masem, rybami, tvarohem a dalšími mléčnými a mléčnými výrobky, zeleninou a ovocem. Pár by měl jít do sportu, ale vyhnout se nadměrné fyzické námaze.
Není nutné navštívit vanu, saunu. Tento zákaz platí zejména pro muže, kteří v předvečer darování spermatu pro IVF po dobu tří měsíců nemohou být vystaveni žádnému teplu ze šourku. Přehřátí gonád umístěných v ní může významně zhoršit ejakulátové indexy v klíčovém okamžiku.
Vstup a stimulace protokolu
S analýzou a závěrem terapeuta, že žena je přijata do protokolu IVF, měli byste kontaktovat reprodukčního specialistu 14-15 dní před příští menstruací. Při první návštěvě na klinice podepíše pár potřebné doklady a bude informován o typu protokolu, který si zvolí lékař. Je-li zvolen dlouhý protokol, pak před nástupem menstruace může být ženě předepsána hormonální léčiva, která potlačují funkci vaječníků, způsobují stav připomínající menopauzu. Po 2-3 týdnech je ženě předepsán jiný hormon, který stimuluje rychlé zrání folikulů ve vaječnících.
S krátkým protokolem, aniž by nejprve potlačit práci ženských pohlavních žláz. Ale fáze užívání hormonů po menstruaci (na 5. až 6. den cyklu) je nutně přítomna.
Během celého stádia žena často chodí na ultrazvuk a daruje krev hormonům. To umožňuje lékaři vyhodnotit rychlost růstu folikulů a zabránit nedostatečné reakci vaječníků na hormonální stimulaci - může být nedostatečná nebo nadměrná. S nedostatečným, nemůžete dostat správný počet zralých vajec pro ICSI, as přebytkem, můžete se vyvinout syndrom overstimulation, který sám o sobě je velmi nebezpečné pro zdraví žen.
Jakmile folikuly (alespoň tři) dosáhnou velikosti od 16 do 20 mm, podá se ženě HCG. Tento hormon umožňuje, aby vejce uvnitř folikulů dozrály během 36-37 hodin ve zrychleném režimu, po kterém je možné provést propíchnutí vaječníků.
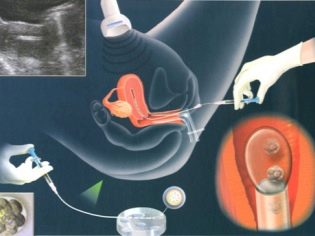
Získávání vajíček a spermií
Spermie pro postup ICSI se získává tradičním způsobem - masturbací. Pokud je dovoleno, aby člověk odebral materiál doma a odnesl jej do laboratoře nejpozději do 40 minut před provedením analýzy, je třeba sperma IVF odebrat na klinice ihned v den, kdy je plánováno oplodnění.
V tento den, pár přijde na kliniku spolu - muž jde do oddělené místnosti sbírat ejakulát, který je okamžitě dodán do laboratoře. Pokud masturbace nepomůže (muž nemá erekci, dolní část těla je ochrnutá, nedochází k ejakulaci nebo dochází k retrográdní ejakulaci), je postup pro sběr zárodečných buněk prováděn v anestezii pomocí testikulární biopsie nebo extrakce spermií z epididymis.
Pokud je postup prováděn s použitím dárcovských spermií, je dodáván z kryobanky, pomalu rozmražen předem a je prováděna studie parametrů spermií po kryokonzervaci.
Biologický materiál člověka v laboratoři prochází primárním čištěním, uvolňováním ze semenné tekutiny. Ze zbývajících koncentrovaných spermií se mikroskopickým vyšetřením izolují pouze nejlepší buňky, umístěné do živného média.
Žena dostane vaječníkovou punkci, aby dostala vejce. Postup se provádí v celkové anestezii, která se podává intravenózně. Použitím dlouhé, tenké jehly, ultrazvukem řízená aspirační metoda propíchne vaginu, vytáhne jehlu na zralé folikuly a čerpá z nich tekutinu spolu s oocyty.
Pacient zůstane na klinice několik hodin, aby se dostal z anestezie. Lékaři pozorují její stav.Od dne vpichu je jí předepsána progesteronová léčiva, která pomohou připravit endometrium pro implantaci embryí.
Výsledná vejce se odesílají do stejné embryologické laboratoře. Jsou zbaveny folikulární tekutiny, vymyty, spočítány a vyhodnocena kvalita materiálu. Nejvhodnější a nejvíce životaschopná vajíčka jsou povolena pro hnojení.
Hnojení a přenos
Poté, co lékař pomocí mikromanipulátoru přenese vybrané spermie do vajíček, začíná doba pozorování. Pokud vše proběhlo dobře, asi po 16 hodinách, první změny jsou zaznamenány na mikroskopické úrovni a po dni může embryolog přesně zjistit, kolik embryí bylo získáno.
Kultivace embrya trvá 2 až 6 dní - záleží na protokolu a individuálních doporučeních. Pak je rozhodnuto o převedení embrya do dělohy ženy. Tento postup je rychlý, nedává pacientovi žádné potíže. Tenký katétr se nalije do děložní dutiny malým množstvím živného média s předem stanoveným počtem embryí.
Na jedné straně větší počet embryí zvyšuje pravděpodobnost těhotenství, ale na druhé straně vytváří riziko vícečetného těhotenství a ne každý pár souhlasí s trojčaty nebo dvojčaty. Bioetika doporučuje, aby lékaři vybrali optimální počet embryí a přesvědčili své pacienty, aby ji nepřekročili - v Rusku jsou 2-3 embrya.
Resekce (odstranění „extra“ embryí po implantaci) vytváří pro mnoho párů morální problémy a většina světových náboženství ji považuje za potrat.
Po převodu se doporučuje omezit motorickou aktivitu. Žena dostane nemocnou dovolenou a může s čistým svědomím strávit několik dní v posteli.
Čekání trvá 14 dní po převodu, pak žena může provést krevní test na hCG, aby zjistila, zda došlo k těhotenství. O týden později můžete udělat první ultrazvuk, abyste potvrdili a vyhodnotili stav dělohy, vaječníků a embryí.
Účinnost
Účinnost in vitro fertilizace pomocí ICSI v protokolu zvyšuje pravděpodobnost těhotenství. Pokud konvenční IVF končí v těhotenství pouze ve 35-45% případů, úspěšnost po intracytoplazmatické injekci spermií je poněkud vyšší - na úrovni 50-55%.
Embrya po ICSI vyvíjet více úspěšně, protože spermie pro oplodnění se používá bez přehánění selektivní. V 85% případů úspěšného těhotenství nese žena naprosto zdravé dítě. Procento neúspěšného ukončení těhotenství a komplikace během těhotenství po ICSI se neliší od stejného indikátoru po obvyklé IVF - 20% těhotných žen z různých důvodů ztrácí své děti v raných stadiích - potrat, nerozvinuté těhotenství, mimoděložní těhotenství.
Budoucí rodiče by to měli vědět ICSI nezaručuje úplnou absenci vrozených abnormalit plodu, protože na rozdíl od přirozeného oplodnění, ke kterému dochází několik hodin po ovulaci, s ICSI, neexistuje přirozený výběr.
S přirozeným pojetím se spermie v každém stádiu průchodu genitálním traktem „odstírají“, když se snaží prorazit membránu vajíček. Během ICSI takový výběr neexistuje, a proto stále existuje pravděpodobnost, že bude mít dítě s patologií.
Mnoho lékařů a vědců je přesvědčeno, že dítě pojaté ICSI s větší pravděpodobností zdědí nemoci rodičů, které jim nedovolily otěhotnět dítě. Pokud příroda nestanoví, že se pár množí, chrání lidstvo před narozením nemocných. Samotná metoda s tím nemá nic společného. Jde pouze o pokus lidí „oklamat“ povahu, přinutit jej změnit své rozhodnutí.
To je důvod, proč pár před ICSI, je vhodné navštívit genetik, aby testy na kompatibilitu a karyotyping.
Pokud má lékař údaje o dědičných onemocněních, bude také doporučovat preimplantační diagnostiku po kultivaci embryí - provést „screening“ embryí, které zdědily onemocnění, a vložit do dělohy pouze zdravá embrya.
Výhody a nevýhody
Příprava na IVF s ICSI je totožná s obvyklou přípravou pro oplodnění in vitro, pár nebude muset dělat nic zvláštního, a to je první plus. Nespornou výhodu této metody lze považovat za zvýšenou pravděpodobnost úspěšného těhotenství. Nevýhodou však je, že pravděpodobnost o něco vyšší než 50-55% nezaručuje dvojici, že se v současném protokolu mohou stát budoucími rodiči.
Mezi výhody patří pokročilé funkce, které dávají metodě páry. Jedná se o věk žen (ve věku nad 40 let a v případě potřeby i 45 let), možnost in vitro fertilizace HIV u člověka bez rizika infekce pro nenarozené dítě a řadu dalších situací, z nichž je obtížné najít rozumnou cestu ven z jiných metod.
Zřejmou nevýhodou jsou náklady na postup, je velmi vysoká. Pokud nemůžete otěhotnět poprvé, peníze páru nebudou vráceny a další protokol bude muset být znovu zaplacen za plnou cenu.
Někdy se tato metoda vůbec nedá použít - řada somatických a mentálních onemocnění, nádorů, zánětlivých onemocnění a vývojových defektů nebo posttraumatických změn dělohy a vaječníků je kontraindikována. Kontraindikace od člověka neexistuje.
Cena
ICSI v protokolu vede k nevyhnutelnému a poměrně hmatatelnému zvýšení nákladů IVF. Náklady se týkají vybraného regionu, konkrétního zdravotnického zařízení. V průměru se náklady kvůli potřebě vstřikování spermií do cytoplazmatické tekutiny oocytů zvyšují o 50-125 tisíc rublů.
Pokud se domníváme, že průměrná cena IVF v Rusku v roce 2018 je 140-250 tisíc rublů, je snadné spočítat minimální a maximální náklady na stejný postup, ale s ICSI - 190-370 tisíc rublů.
Neměli byste věřit lákavé propagační nabídky klinik, které uvádějí na internetu ceny ICSI a IMSI (výběr nejlepších spermií) do 15 tisíc rublů. To je samozřejmě reklamní tah, protože v tomto případě je uvedena neúplná cena. Po přidání nákladů na léky, reagencie a živná média se výše proplácení propíchnutí zvýší na průměrné ruské hodnoty.
Cena je vysoká, neexistuje žádná záruka úspěchu - to je to, co zastavuje mnoho párů ve snaze otěhotnět dítě touto metodou. Pro ně je dobrá zpráva - nyní je ICSI zařazen do programu státní podpory IVF. Můžete získat federální nebo regionální kvótu pro daný postup a bezplatně ji v rámci politiky OMS. Je pravda, že výše kvóty - 141 tisíc rublů v roce 2018. Nesmí pokrývat plné náklady protokolu. V tomto případě bude rozdíl muset zaplatit navíc.
Recenze
Převládá pozitivní zpětná vazba na ICSI mezi většinou žen, které se rozhodnou sdílet své vlastní zkušenosti s ostatními v tematických fórech. Mnohým, a to i po několika neúspěšných pokusech IVF, se podařilo otěhotnět děti poprvé od protokolu s hnojením metodou ICSI.
Nicméně, jiné recenze ve kterém ženy popisují jejich dva, tři, a více neúspěšné ICSI pokusy nemohou být ignorovány. Existují i jednotlivé recenze patologických nálezů plodu, které byly identifikovány jako výsledek screeningu během těhotenství, které ženy obvykle „odepírají“ metodou ICSI, protože kvalita spermatických buněk, i to nejlepší z možností, které embryolog má, nechává mnoho žádoucího.
Ženy, které nechtějí zažít těžký hormonální stres, zejména po několika neúspěšných stimulovaných IVF protokolech, často souhlasí s ICSI v přirozeném cyklu.Pravděpodobnost úspěchu bez použití hormonů je několikrát nižší, protože můžete získat pouze 1 vejce (v nejvzácnějším případě dva). A nezaručuje, že oba budou vhodné pro zákrok, budou oplodněny a přeneseny do dělohy.
Nejčastěji, ženy, které mají štěstí a mají těhotenství po ICSI přišli tvrdí, že dvě embrya byla vysazena - jeden byl oplodněn v Petriho misce pomocí obvyklé metody IVF, a druhý byl oplodněn ICSI zvýšit šance na úspěšný nástup dlouho očekávaného těhotenství.
Pokud lékaři doporučují ICSI, zkušené ženy by si měly pečlivě vybrat kliniku a konkrétního lékaře. Nezapomeňte si přečíst všechny dostupné informace o specialistovi, s recenzemi jeho pacientů.
Pokud je můžete kontaktovat osobně, ujistěte se, že to děláte a chatujte. To vám pomůže lépe se připravit na nadcházející postup a se správným přístupem k lékaři pro vaše budoucí štěstí.
Jak postupuje ICSI, viz další video.