Normy spermogramu, interpretace ukazatelů a příčiny odchylek
Zdraví mužů k otěhotnění dítěte hraje důležitou roli, nikoliv nižší než zdraví žen. Bohužel, tato skutečnost je často podceňována zástupci silnější sex, takže statistiky zní strašidelně - asi 40-45% všech neplodných párů nemůže otěhotnět dítě právě kvůli mužské neplodnosti. To je důvod, proč těhotenství plánování je nejlepší začít s spermie.
V tomto článku budeme vysvětlovat, co tato analýza je a jak ji dešifrovat.
Podstata studie
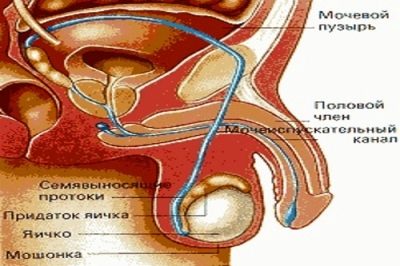
Spermogram je kvantitativní a kvalitativní analýza ejakulátu, která se provádí převážně mikroskopicky. V laboratorních podmínkách studie určuje hlavní charakteristiky semenné tekutiny člověka. Mohou znamenat reprodukční zdravotní problémy, zánětlivé procesy močového systému budoucího papeže.
Podle výsledků spermogramu je možné učinit poměrně přesný závěr o schopnosti tohoto člověka oplodnit.
Špatný spermogram - ještě větaProtože moderní reprodukční medicína nestojí v klidu a může nabídnout mnoho pomocných metod pro páry, které nemohou otěhotnět dítě kvůli nevhodné kvalitě spermií, patologickým formám mužských zárodečných buněk.
Typy analýz
Při vedení spermatu lékař bere v úvahu podstatu léčby pacienta. Někdy je zcela dostačující vytvořit základní spermogram, který bude zahrnovat stanovení množství a kvality zárodečných buněk.
Existují však situace, kdy základní výzkum vykazuje dobré výsledky a koncepce se u ženy bez problémů nevyskytuje. V tomto případě lékař předepíše rozšířený spermogram, ve kterém se vyhodnotí morfologie spermií - jejich vzhled, shoda s referenčními standardy.
Někdy je potřeba spermogram s fragmentací DNA, výzkum s biochemií, test MAP. Indikací pro imunologickou neplodnost je stav, při kterém se v těle produkují protilátky proti spermiím. Jsou to oni, kdo zničí živé a pohyblivé sexuální buňky, nedovolí jim oplodnit vajíčko. Prodloužený spermogram je vždy informativnější.
Analýza se obvykle připravuje od 1 do 3 dnů v závislosti na pracovní zátěži laboratoře vybrané kliniky. Závěr je pacientovi vydán na rukou, je to vyplněný formulář s uvedením všech definovaných ukazatelů a individuálních hodnot.
Dešifrování by se mělo zabývat lékařem, ale pro speciální zvědavé muže a jejich ženy jsme připraveni vám sdělit, jak se dešifrovat spermogram sami.
A teď se podíváme na to, co sperma vypadá pod mikroskopem s poznámkami urologa.
Úplný přepis výsledků
Závěrečný formulář obvykle obsahuje následující parametry.
Objem
To se týká množství spermií, které jsou k dispozici pro analýzu. Podle standardů WHO, které jsou v současné době jediným standardem na světě pro spermogramy, je množství méně než 1,5-2 ml považováno za patologické a činí výzkum velmi obtížným.
Faktem je, že množství ejakulátu je ovlivněno množstvím prostatické žlázy a tekutiny semenných váčků. Pokud to nestačí, pak je to důvod pro další studium stavu těchto orgánů. Malé spermie snižuje šance na početíNěkdy je nemožné provést studii právě kvůli příliš malému materiálu.
Nedostatečné množství spermií může být spojeno s častým pohlavním životem, proto se doporučuje zdržet se pohlavního styku několik dní před semenem.
Barva
Obvykle spermie má bílý, mléčný, šedavý, perlový, opálový odstín. Závěrem lze říci, že nejčastěji píšou, že barva materiálu je „bělavá“. Co může ejakulační barva říci, lékaři sami o sobě většinou nevědí, protože tento ukazatel, ačkoli je uveden jako součást hlavních ukazatelů, nemá diagnostickou hodnotu.
Analýza spermií pod mikroskopem vám umožní přesně posoudit buněčné složení, takže změna barvy na narůžovělou, pokud jsou nečistoty krve, nebo zelenkavé, pokud existují nečistoty hnisu, není nutné označovat zvlášť. Jen barva je vždy zahrnuta v hodnocení ejakulátu, a tento graf existuje v moderní formě spíše jako pocta tradicím.
Vůně
Téměř stejný příběh se stal s vůní. Tato položka je v závěru, ale její diagnostická hodnota není zcela jasná. Někteří lékaři říkají, že zápachem ejakulátu lze vyvodit nepřímé závěry o zdraví prostaty. Neexistuje však žádný přesvědčivý důkaz.
Vůně, jako je barva, je uvedena ve výsledcích spermogramu, protože vždy byla taková. Obvykle je vůně popsána jako specifická výrazná nebo specifická mírná.
Konzistence
V této části závěru popisuje fyzikální vlastnosti spermií jako viskozitu. Po ejakulaci je semenná tekutina dostatečně hustá, postupně se ředí.
Zvýšená viskozita může způsobit problémy s pohybem pohlavních buněk.
Za účelem stanovení viskozity laboratorní asistent sníží skleněnou tyč do vzorku spermií, nadzvedne ji nad laboratorní nádobu a podívá se na délku výsledné „nitě“. Čím více viskózních spermií, tím delší je tato "nit".
Normálně by tento parametr měl být menší než 2 centimetry, to znamená, že délka zbytkového "závitu" nesmí překročit tuto hodnotu. Pokud má "vlákno" délku 2 cm nebo více, spermie je považováno za husté a viskózní. Závěrem, pokud je člověk s tímto parametrem normální, je indikován - „slabě viskózní“ nebo „středně viskózní“.
Doba zkapalnění
Tento sloupec označuje čas, během kterého se sperma ředí. Obvykle se tento časový interval pohybuje mezi 15 minutami a 1 hodinou. Pokud po 60 minutách spermie nezkapalní, obvykle to tak zůstane. Laboratorní asistent k němu musí přidat speciální enzymy, aby mohl provádět všechny ostatní testy a testy.
Výklad tohoto parametru je poměrně jednoduchý. Pokud sloupec označuje 20 nebo 30 - to je čas v minutách, který přešel na zkapalnění materiálu. 15 až 60 minut je normou.
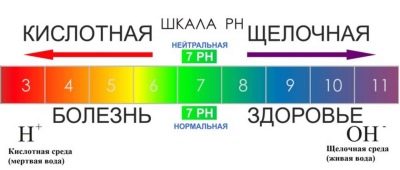
Kyslost
Jako každé jiné tekuté médium lidského těla, spermie má svou vlastní kyselost. U zdravých dospělých mužů je hladina kyselosti ejakulátu obvykle v rozmezí 7,5-8,2.
Normální hodnota pH je vyšší než 7,2. Pokud má spermie méně kyselosti, schopnost otěhotnění u tohoto muže je snížena, protože spermii je obtížnější rozpustit vaječnou skořápku, aby ji pronikla.
Spermie koncentrace
Koncentrace spermií se stanoví v 1 ml tekutiny. Pro jejich výpočet potřebujete speciální vybavení - analyzátor spermatu nebo počítací komoru. Méně často používají laboratorní technici metodu, kdy se aplikuje 1 kapka spermatu na laboratorní sklo o velikosti 22x22. Pak je mikroskop naladěn na zvýšení X400 a zvážit, kolik spermií bude v dohledu. Stejné množství, pouze v milionech, bude obsaženo v 1 ml kapaliny.
Příklad: 25 spermií bylo v dohledu, což znamená, že jich je 25 milionů v 1 mililitru. Normální koncentrace, příznivá pro hnojení - od 20 milionů na mililitr.
Celkový počet spermií
Tento sloupec ukazuje, kolik zárodečných buněk je přítomno v celkovém objemu semenné tekutiny, která je pro studii poskytnuta. Stejně jako koncentrace, tato část spermie je považována za jednu z nejvíce informativní, pokud jde o identifikaci příčin mužské neplodnosti. Celkový počet čítacích komor nebo analyzátor spermií.
S vědomím, že je uvažována normální koncentrace 20 milionů na mililitr, je zobrazena referenční hodnota. Pokud člověk prošel 3 mililitry spermií (viz položka „Volume“), 60 nebo více miliónů „zinger“ bude normou, pokud je objem 2 mililitry, pak začne rychlost 40 milionů buněk.
Tato část zprávy také uvádí číslo. Čím vyšší je počet zárodečných buněk v semenné tekutině, tím vyšší jsou šance na početí.
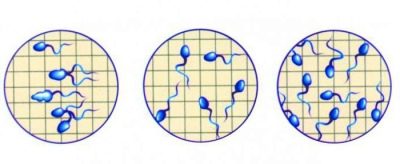
Mobilita
V ejakulátu se počítají spermatické buňky čtyř typů aktivity. Nejvíce mobilní, aspirující pouze přímo, obdrží kategorii A od laboratorního technika a je považován za hlavního žadatele o hnojení.
Neméně progresivní, pohybující se dopředu, ale o něco pomaleji, jejich kolegové dostávají kategorii B.
Mužské spermie jsou považovány za vhodné pro přirozené oplodnění, pokud obsahuje alespoň 25% „zhivchikov“ typu A nebo počet buněk typů A a B v součtu se rovná polovině všech spermií. S tímto výsledkem nejsou pozorovány žádné problémy s plodností u mužů.
Spermie buňky, které se pohybují pomalu, rotují na jednom místě, spěchají náhodně v různých směrech, dostávají kategorii C a pevné buňky - kategorie D.
Na závěr, názvy kategorií nejsou vždy uvedeny. Lékař někdy označuje procento aktivních pohyblivých spermií (to je typ A a B), sedavý (typ C buněk) a fixovaný (buňky typu D). V tomto případě jsou pravidla podobná.
Aktivně mobilní by mělo být alespoň 50%. Pokud ano, zbytek nemůže věnovat pozornost.
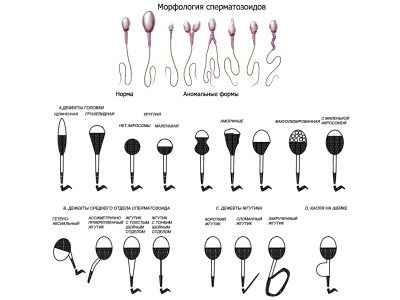
Morfologie Krugera
Rozšířený spermogram předpokládá povinné stanovení morfologických znaků samčích zárodečných buněk. Rozumí se, že u zdravých spermií musí být dostatečný počet buněk správné formy s normální strukturou. Pro tuto spermii je ve srovnání s normou.
Krugerova hodnotící kritéria jsou nejtěžší, jakákoliv odchylka od normy, i když je jediná, podle těchto kritérií, je považována za patologii a spermie jsou odmítnuty:
- Hlava spermií by měla být plochá, oválná. Jakékoliv jiné formy jsou považovány za abnormální.
- Krk spermií by měl být umístěn správně a ocas by se neměl ohýbat a otáčet.
- Každá část spermií se měří, srovnávají se proporce buněčného těla.
Jak vypadá zdravá buňka, je podrobně popsána v Krugerově metodě.
Porušení:
- jedna nebo více hlav;
- jeden nebo více ocasů;
- žádná hlava nebo ocas;
- zvlněné ocasy;
- nerovnoměrnou střední část a tenký křehký krk, který nemůže držet ocas;
- patologie struktury hlavy;
- špatný úhel uchycení bičíku.
Morfologii lze snadno rozluštit.Laboratoř vypočítá referenční hodnotu, ideální pro hnojení, spermie a špatné, nevhodné pro kritéria výběru. Výsledná hodnota "dobrých" buněk se nazývá Krugerův index.
Pokud z toho vyplývá, že Krugerův index plodnosti je 14-15% nebo více, znamená to, že obsah referenčních spermií v semenné tekutině je na úrovni 14-15%, což je dolní mez normy.
Životaschopnost buněk
Počet spermií v ejakulátu může být normální, ale koncepce se tak nestane. Důvodem může být životaschopnost buněk. Pokud se genitální buňka pohybuje, je vždy naživu, ale pokud je nehybná, může být živá i mrtvá. Čím více živých buněk v ejakulátu je, tím větší je šance, že se muž stane otcem. To je považováno za normální jestliže semeno obsahuje více než polovina živých gametes.
Chcete-li zjistit, které spermie jsou naživu a které nejsou, laboratorní technik může odstínit kapku spermií s laboratorním barvivem eosin. Živá buňka zůstane normální barvy, protože její membrána je neporušená a spolehlivě ji chrání před barvivem vstupujícím do buňky. Mrtvé spermie budou růžové, protože jejich smrt je vždy doprovázena deformací a perforací membrány.
Také počet mrtvých spermií se vypočte po umístění vzorku semenné tekutiny do hypotonického roztoku. Zdravé živé spermie z něj bobtnají, jejich ocasy jsou ohnuté v oblouku, mrtví nereagují na živný roztok. Závěr uvádí počet v procentech. Toto číslo označuje obsah živých buněk v ejakulátu.
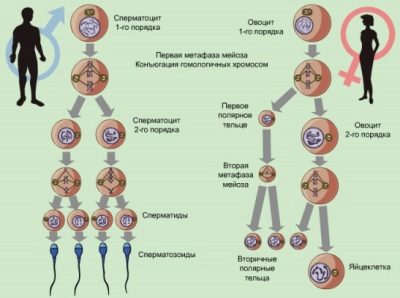
Spermatogeneze buněk
Tyto buňky patří do kategorie kulatých buněk (kulaté buňky), protože nejsou spermiemi a jsou prosté ocasů. To jsou jen budoucí spermatické buňky, které budou muset projít několika fázemi vývoje, než se změní na plnohodnotné zárodečné buňky. Jsou také detekovány ve spermatu mikroskopickým vyšetřením.
Normálně u zdravého dospělého muže ejakulát obsahuje asi 2 až 4% takových zralých mladých zárodečných buněk.
Nadměrné sazby mohou hovořit o různých patologiích, které souvisejí především s procesem vývoje a zrání spermií.
Bílé krvinky
Malý počet leukocytů v zorném poli technika je normální. Na tom není nic špatného 1 ml spermatu obsahuje až milion bílých krvinek. To je norma.
Pokud však počet buněk překročí tuto normu, znamená to zánětlivý proces v reprodukčním systému člověka. Proto by zápis v závěru "leukocytů - 1-2 v p / zr" neměl vyvolávat obavy - s tímto výsledkem nejsou žádné zánětlivé a infekční procesy.
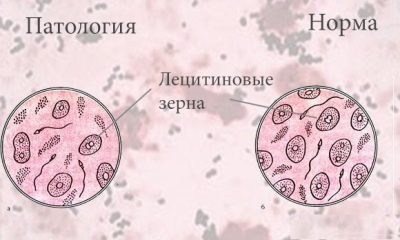
Lecitinová zrna
Musí být přítomny ve zdravé spermatu. Lecitinové granule nebo lipoidní tělíska (jsou nebuněčnými formacemi) jsou součástí sekrece prostaty, takže jejich redukce naznačuje problémy s prostatou.
Obvykle jsou lecitinová zrna obsažena v množství přibližně 10 milionů v 1 mililitru. Závěrem lze říci, že jejich počet není uveden v číselných nebo procentních termínech, obvykle se jedná o výraz zobecněný - „norma“ nebo „mírně“.
Mucus a makrofágy
Vzhled hlenu, sraženin v spermatu je vždy velmi rušivým příznakem, který může indikovat silný zánětlivý nebo infekční proces v reprodukčních orgánech.
Velké buňky - makrofágy v normě mohou být v zorném poli v jednotném množství. Nárůst jejich počtu je také známkou infekce.
Amyloidní tělíska
Amyloidní tělíska, podobná škrobu ve své struktuře, se objevují v spermatu, když se v prostatě vyskytují patologické procesy.
Výskyt amyloidních útvarů v ejakulátu naznačuje, že člověk vyvíjí prostatitidu, adenomy prostaty a další onemocnění.
Současná detekce makrofágů a amyloidních tělísek může indikovat vývoj adenomu prostaty.
Slutm aglutinace
Termín "aglutinace" označuje proces vazby. V tomto případě se rozumí slepení spermií dohromady. Tyto buňky se nemohou účastnit oplodnění.
Příčiny této patologie se mohou měnit, nejčastěji je tento jev pozorován při imunologické neplodnosti. V normálním procesu aglutinace během spermatu by neměly být detekovány, o tom, k čemu je učiněn záznam "nebyl detekován" nebo "nebyl zjištěn."
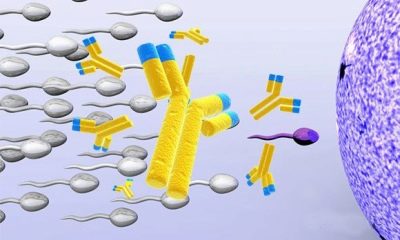
Protilátkové protilátky (MAP test)
Protilátky proti spermiím mohou být produkovány v ženském těle a u samců. Pokud je jejich počet velký, pak začnou ničit buňky mužského pohlaví, které jsou zcela zdravé a připravené k oplodnění. Spermie hlavy nebo ocasy jsou ovlivněny. Poškozené buňky se drží dohromady, dochází k agregaci, zhoršuje se pohyblivost gamety.
Test MAP je založen na přidání králičích protilátek proti lidským protilátkám ve spermiích. Pokud injikovaný lék začne adherovat a obklopovat spermie, mluvíme o přítomnosti protilátek a imunologické neplodnosti.
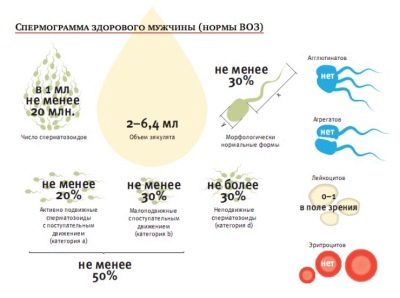
Normy v tabulce (normospermie):
Hlavní ukazatel spermatu | Upravena pravidla WHO z roku 2010 | Normy WHO do roku 2010 (pro informaci) \ t |
Objem | Ne méně než 1,5 ml | Ne méně než 2 ml |
Kyslost | Ne méně než 7,2 | Ne méně než 7,2 |
Spermie koncentrace | Celkem více než 39 milionů, ne méně než 15 milionů v 1 ml materiálu | Ne méně než 20 milionů v 1 ml., Celkem nejméně 40 milionů |
Mobilita | Ne méně než 40% buněk A a B, více než 32% buněk typu A | 50% buněk typu A a B nebo 25% buněk typu A hodinu po ejakulaci |
Vitality | Nejméně 58% živých buněk ve vzorku | Ne méně než 50% živých spermií |
Bílé krvinky | Ne více než 1 milion na 1 mililitr | Ne více než 1 milion na 1 mililitr |
Protilátkové protilátky | Ne více než 50% výsledků zkoušky | S protilátkami v testu MAP není spojeno více než 50% |
Morfologie spermií | Nejméně 4% zdravých buněk | 15% morfologicky zdravých buněk, nejméně 4% |
Patologie
Jaký typ patologických stavů může spermogram říci, je zřejmý ze samotného názvu těchto patologií:
- Oligospermie - koncentrace spermií v semenné tekutině je nižší než normální.
- Astenospermie - zhoršená motilita zárodečných buněk. Spermatozoa, která by se mohla rychle v přímém směru dostat k vajíčku, které čeká na hnojení, má málo nebo vůbec.
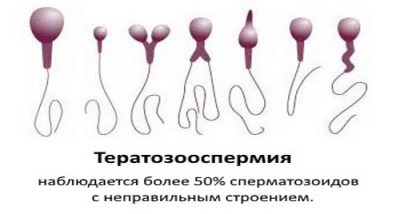
- Teratozoospermie - morfologie spermií je narušena. Existuje velké množství ošklivých, mutovaných zárodečných buněk, které nejsou schopny oplodnění, a pokud se jim to podaří, pak jsou rizika genetických abnormalit u plodu vysoká. Taková patologie se říká, když je Krugerův index plodnosti menší než 4%.
- Azoospermie - nepřítomnost spermií v semenných tekutinách. V tomto stavu chybí plodnost člověka, je to těžká forma neplodnosti.
- Aspermie - žádné spermie vůbec. V tomto případě může být člověk snížen nebo nemusí mít žádné tělesné pocity.
- Leukocytospermie - přítomnost velkého počtu leukocytů v semenné tekutině. Považuje se za příznak infekce nebo zánětu a není přímo spojen s plodností.
- Necrospermie - nepřítomnost živých spermií v spermatu nebo přítomnost příliš malého množství živých buněk.
- Akinospermie - absence pohyblivých spermií ve spermatu. Mohou být naživu, ale s motorickou funkcí mají značné potíže. Od astenospermie se liší svou závažností a závažností.
- Cryptospermia - zanedbatelné množství spermií v ejakulátu. Mikroskopický a hardwarový výpočet jejich počtu nepodléhá.Materiál se podrobí odstředění, a pokud se pak v sedimentu zjistí malé množství spermií nebo se nedetekuje, jedná se o cryptospermii.
- Hemospermie - přítomnost krve ve spermiích. Červené krvinky by normálně neměly být přítomny v semenných tekutinách. Krevní nečistoty jsou velmi alarmujícím příznakem vážných onemocnění reprodukčního systému.
- Bacteriospermia - detekce velkého počtu bakterií ve spermatu. Může se jednat o kokky, jako jsou staphylococcus, Staphylococcus aureus, streptococcus, entercoccus faecalis a další oportunistické mikroorganismy. Takový obraz může indikovat přítomnost bakteriální infekce.
Příčiny odchylek
Důvody, proč výsledky spermatu mohou zklamat člověka a jeho spřízněnou duši, mnoho. Nejčastěji jsou faktory, které kazí indexy spermatu, zakořeněny v zánětlivém nebo infekčním onemocnění. To zahrnuje neošetřené v čase a chronická zánětlivá onemocnění urogenitálního systému, pohlavně přenosných chorob, pohlavně přenosných infekcí - ureaplasmy, mykoplazmy, chlamydie atd.
Někdy se tyto nemoci, známé lidmi jako "okřídlené", vyskytují bez příznaků vůbec, takže člověk si nemusí být vědom ani přítomnosti například chlamydií.
Zhruba stejný počet špatných výsledků spermogramu se také vyskytuje u mužů, kteří mají zánětlivá onemocnění semenných váčků a prostaty, ve kterých jsou postiženy epitelové buňky, které produkují spermatické buňky.
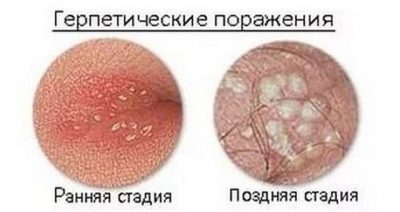
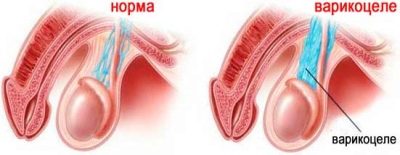
Často je příčinou porušení kvality spermií varikokéla. Herpes opary jsou velmi nebezpečné, pokud jde o pravděpodobnost neplodnosti., který způsobuje mutace a změny v morfologické struktuře zárodečných buněk, stejně jako příušnic (parotitida), přenášené chlapcem v dětství.
Dokonce i jednoduchý virus chřipky nebo ARVI ovlivňuje stav spermií, ale jejich vliv je dočasný a během 2-3 měsíců se složení spermií vrátí do normálu. Nesmíme však zapomenout na to, že se chystáte projít spermogramem.
Mezi „bolestivými“ příčinami je poslední místo obsazeno následky zranění a chirurgických operací. Pokud člověk utrpěl poranění mozku nebo míchy, pokud byly na těchto orgánech prováděny operace, pokud byly provedeny chirurgické zákroky na játrech a ledvinách, pak je velká pravděpodobnost, že kvalita a množství spermií se zhorší. Bojuje, fouká "pod pás" - to vše neprojde bez stopy pro zdraví mužů.
Zřídkakdy jsou příčiny porušení zjištěné během inspekce zakořeněny v vrozených patologiích - absenci varlat od narození, nepřítomnosti vaz deferenů, defektů a abnormalit struktury reprodukčních orgánů. Tyto důvody jsou obvykle nevyhnutelné.
Ani moderní metody reprodukční pomocné medicíny nemohou nabídnout nic člověku, jehož neplodnost je přirozená, přirozená skutečnost od narození.
Kvalita spermií je mnohem horší u mužů, kteří žijí ve velkých plynných městech s politickým stavem.
Mužská plodnost je silně ovlivněna jeho životním stylem. Jestliže zástupce silnějšího pohlaví pracuje hodně, obzvláště v noci, a spočívá málo, jestliže zneužívá alkohol, drogy, hodně kouří, to vše vede k narušení morfologie spermií a jiných odchylek v spermogramu, což naznačuje, že mužská reprodukční funkce je snížena.
Riziko mužské neplodnosti jsou milovníci častých výletů do vany a sauny, milenci se zahřívají na slunci a navštěvují solárium, stejně jako muži, kteří denně po dlouhou dobu používají vyhřívaná sedadla v autě. Tepelné účinky na šourek a pohlavní žlázy, které se v něm nacházejí, mají negativní vliv na všechny procesy spermatogeneze.
Příčinou problémů s kvalitou spermií mohou být dlouhodobé stresové faktory, které člověk zažívá, stejně jako hormonální problémy v jeho těle, například problémy s oplodněním začínají, když je narušena rovnováha hormonů štítné žlázy a pohlavních hormonů, například testosteronu. .
Hormonální nerovnováha může začít léčbou hormonálních léků, stejně jako použitím steroidních léků k dosažení atletického výkonu.
Spermické abnormality a dysfunkce spermií mohou být také způsobeny genetikou, pokud chlapec obdržel od rodičů „defektní“ gen zodpovědný za reprodukci.
Léčba a prognóza pro početí
Pokud jsou zjištěny patologické formy spermatu, bude člověk potřebovat další diagnostiku. Bude se muset poradit s andrologem a také navštívit další odborníky - endokrinologa, chirurga, neurologa a případně psychoterapeuta, pokud nejsou stanoveny žádné objektivní zdravotní důvody.
Je mu předepsán další test - krev, moč, ultrazvuk prostaty, manuální vyšetření prostaty.
Léčba začíná po zjištění příčiny. Pokud se reprodukční schopnosti snížily v důsledku zánětu, infekce, prostatitidy, bude předepsána protizánětlivá léčba antibiotiky.
Pokud příčina spočívá v varikokéle, může být indikován chirurgický zákrok.
Hormonální problémy jsou detekovány krevním testem na koncentraci různých hormonů a léčbu předepisuje endokrinolog.
Všichni, bez výjimky, zástupci silnějšího pohlaví s problémovým semenem Doporučuje se, abyste si zkontrolovali svůj pracovní rozvrh, přestali pracovat v noci, začali se spát. Někdy je dobré změnit situaci - pohyb z města do města, kde je vzduch čistší a životní prostředí je lepší.
Alkohol, drogy a kouření jsou kontraindikovány. Ale bez výjimky, bez ohledu na příčinu neplodnosti, jsou předepsány vitamínové přípravky, mezi které patří vitamíny A, E, C, D, vitamíny skupiny B, kyselina listová, stejně jako zinek a selen.
Existují hotové komplexy, vytvořené speciálně pro mužskou koncepci plánování. Vitaminová terapie by měla trvat nejméně 3 měsíce, tolik času trvá spermatogeneze.
Ve stravě mužů nutně patří jídla bohatá na bílkoviny - maso a rybí pokrmy, mléčné výrobky, čerstvé zelené (jako zdroj kyseliny listové), ořechy.
Člověk se nedoporučuje nosit těsně přiléhající prádlo a v létě syntetické kalhoty a šortky, ve kterých se přehřívá šourek. V zimě je třeba se vyhnout hypotermii genitálií.
Muž, který plánuje otěhotnět dítě, se doporučuje, aby si během víkendu změnil svůj obvyklý odpočinek v televizi na aktivní odpočinek - lyžování, snadné běhání, plavání. Návštěvní lázně a sauny jsou minimalizovány nebo jsou zcela dočasně opuštěny.
Sexuální život by měl být prováděn s přihlédnutím k osobním doporučením urologa-androloga, který vám řekne nejlepší režim založený na spermiích: pokud je spermie příliš tlustá - častější sex, pokud je tekutina, pak by měl být sex o něco menší.
Prognózy pro koncepci jsou příznivé i při závažném porušení spermogramu. Medicína dnes může nabídnout mnoho způsobů, jak tento problém vyřešit - to je IVF a ICSI. V 97% případů získané neplodnosti se s tím vyrovná. Negativní prognóza pouze v případě vrozených a genetických abnormalit.
O tom, jak připravit člověka na otěhotnění dítěte, viz níže.