Co je to spermogram a co to ukazuje? Co dělat v přítomnosti patologických forem?
Když si manželský pár nemůže představit dítě, mnozí se domnívají, že důvodem je zdravotní stav ženy. Ve skutečnosti tomu tak není vždy. Asi 40% případů je mužská neplodnost. Proto by měl průzkum neschopnosti otěhotnět projít oběma manželi.
Komplex vyšetření pro ženu je velký a časově náročný. Muž je někdy dost jen na to, aby předal vzorek spermatu pro semeno. V tomto materiálu popíšeme, jak je tato analýza prováděna, jaké jsou její normy, jak dešifrovat výsledek a co dělat, pokud skutečné výsledky zdaleka nejsou ideální.
Co je to?
Pokud je slovo „spermogram“ rozloženo do dvou řeckých kořenů („spermie“ - σπέρμα a „gram“ -γρμμα), pak tento lékařský termín znamená doslovně „záznam osiva“. Ve skutečnosti je to laboratorní studie, analýza spermií, která vám umožní zjistit, jak je vhodná pro oplodnění samiček.
Tato analýza umožňuje zjistit některé kvantitativní a kvalitativní ukazatele mužských spermií, což dává lékaři, který provádí diagnózu, příležitost tvrdit, zda je rodina mužem neplodnosti, ať už má člověk onemocnění reprodukčního systému.
Studie je určena nejen zástupcům silnějšího pohlaví, jejichž ženy nemohou otěhotnět nebo trpí potraty a potraty, ale také muži, kteří se chystají stát dárci spermií, stejně jako muži, kteří by chtěli zmrazit své pohlavní buňky do budoucna. v mladém věku chodí na vojenské mise nebezpečné pro život, pracuje na objektech se zvýšeným stupněm záření a je za jiných okolností, které mohou nepříznivě ovlivnit schopnost m mít děti v budoucnu).
První spermogram v historii lidstva se konal v 17. století legendární vědec Leeuwenhoek, tvůrce mikroskopů. Jeho výzkum byl povrchní. Poukázal jen na skutečnost, že řada zástupců silnějších pohlavních buněk v ejakulátu se aktivněji pohybuje než ostatní. Lidstvu trvalo asi 300 let, než formuloval teze.
Teprve počátkem 20. století byly sjednoceny požadavky na kvantitativní ukazatele mužské semenné tekutiny. Byly několikrát revidovány Světovou zdravotnickou organizací a v roce 2010 byly provedeny nedávné změny analýzy.
Standardy spermatu po celém světě nezpůsobují žádné pochybnosti. Rusko však vyvinulo svou vlastní praxi odlišnou od světa. Takže pouze část laboratoří, které mohou zkoumat semennou tekutinu, pracuje podle standardů WHO.Ostatní mají své vlastní standardy a požadavky, stejně jako kritéria pro hodnocení a pochopení patologie a normy.
Proto jsme chtěli začít tento článek s jedním důležitým přáním. Před porovnáním výsledků spermatu s pokyny WHO níže specifikovat v laboratoři, kde byla analýza provedena, zda funguje podle těchto norem. Pokud ne, pak se můžete zeptat na konkrétní pravidla této laboratoře.
Odborníci v reprodukční medicíně věří, že v blízké budoucnosti budou všechny ruské laboratoře přecházet na světové standardy, ale to bude později.
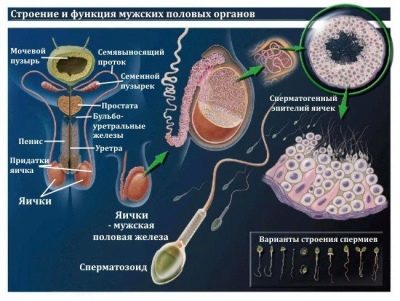
Proč je analýza prováděna a jak ji vzít?
Spermogram je potřeba zjistit, jak vysoká plodnost má člověk, to znamená schopnost oplodnit. Studie pod mikroskopem. Diagnostik určuje množství, kvalitu a některé další vlastnosti spermií.
Někdy je třeba dalších testů, jako je například test MAP, který umožňuje určit specifické imunologické procesy - tvorbu protilátek proti spermiím. Lékař někdy potřebuje údaje o biochemii ejakulátu, aby pochopil genetickou hodnotu nesenou spermiemi, provede se spermogram s fragmentací DNA. Analýza je připravena v různých laboratořích různými způsoby. V průměru to trvá od 1 do 3 dnů, ale stává se, že podmínky jsou zpožděny, například pokud se vyžaduje genetické testování.
Aby byly výsledky spolehlivé, měl by člověk znát pravidla, podle kterých se provádí analýza. Týkají se dodržování doporučení před vydáním:
- Po dobu 3-6 dnů by měl člověk omezit sex a ne masturbovat. Během této doby bude mít čas zrát dostatek zárodečných buněk a představit si jejich průměrné číslo. Je to specifikovaný počet dní, po které se musíte zdržet před darováním spermatu, protože prodloužená abstinence také negativně ovlivňuje složení ejakulátu, po prodloužené abstinenci je spermie tlustá, lepkavá, což ztěžuje studium.
- Týden před tím, než se člověk postaví, by se měl vyhnout opalování a návštěvě solária, od koupání, sauny a tepelných účinků na genitálie. Vyhřívání sedadel v autě by také nemělo být zahrnuto.
- Týden před porodem byste neměli brát alkoholické nápoje a hlavně drogy, hodně kouření. Je vhodné odmítnout užívat léky, ale pokud to není možné, je lepší odložit analýzu na jinou dobu. Účinek antibiotik, hormonů a dalších léků na kvalitu spermií může být devastující.
- Obvykle je analýza předávána masturbací. To lze provést jak na klinice, tak doma, kde je člověk psychologicky snazší a známější. Na klinice sbírat ejakulát vydal speciální kontejner pro biomateriály. Pro domácí shromažďování může být také vydán takový kontejner nebo lékařský kondom bez maziva a cizích látek, ve kterých může mít člověk normální pohlavní styk s partnerem. Nejvíce preferovaní lékaři plodnosti zvažují první metodu, ve které je člověk testován na klinice ve speciální nádobě.
- Shromážděný některou z metod ejakulace je důležité dodat do laboratoře co nejdříve - je žádoucí, aby to bylo do 1 hodiny. Při přepravě je důležité mít na paměti, že osivo musí být při teplotě blízké tělesné teplotě. K tomu můžete použít speciální tepelnou nádobu. Můžete si ji koupit v lékárně nebo si ji pořídit na klinice, se kterou máte zkušební smlouvu.
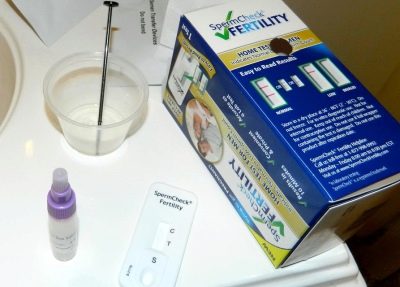
Zkontrolujte kvalitu spermií doma je nemožné. Ale můžete podezírat patologii provedením domácího testu. SpermCheck. Test a instrukce k němu lze zakoupit v lékárně, což není o moc obtížnější než obvyklý těhotenský test. Nicméně, testovací systém určuje (ne příliš, mimochodem, přesně) pouze počet spermií v ejakulátu (přibližně).
Mužská neplodnost může být spojena nejen s kvantitativními poruchami, ale také s kvalitativními (existují abnormality ve struktuře zárodečných buněk, existují odchylky ve funkčnosti), a proto neexistuje žádná alternativa k spermogramu.
Co ukazuje?
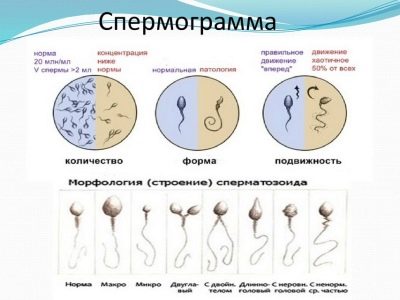
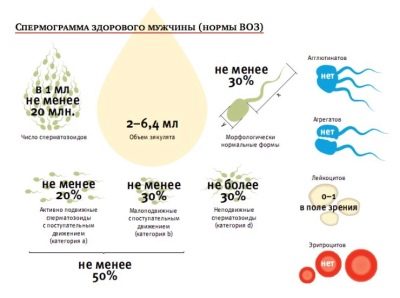
Spermogram dává představu o mikroskopických a makroskopických vlastnostech zárodečných buněk daného člověka. Všechny parametry, které jsou odhadnuty v laboratoři podle standardů WHO, jsou uvedeny níže.
Množství, objem
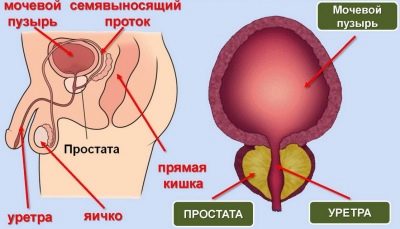
Tento ukazatel je velmi důležitý pro stanovení úrovně plodnosti pro správné provádění všech laboratorních manipulací s ejakulátem. Měří se speciální pipetou s odstupňovanou stěnou. Určuje také viskozitu spermií.
Pro normální studii je vyžadováno nejméně 1,5-2 ml spermatu. Objem závisí na množství specifické tekutiny, kterou produkují semenné váčky a prostata.
Nedostatek tekutiny může znamenat problémy s těmito částmi mužského reprodukčního systému. Čím kratší je doba abstinence, tím méně spermií se uvolní.
Doba zkapalnění
Spermie mají tendenci zkapalňovat, stávat se více tekutými, jakmile projdou určitou dobu od okamžiku ejakulace. Tato doba se nazývá doba zkapalnění. Pro všechny muže je to jiné, výrazné výkyvy - od 15 minut do jedné hodiny. Někdy s určitými patologiemi, spermie nemohou být ředěny vůbec.
Viskozita je dána délkou "nitě", která zůstává, když se laboratorní skleněná tyč dotkne spermatu při zvednutí nástroje. Pokud je více než 2 centimetry, spermie je považováno za viskózní.
Speciální bílkoviny poskytují nehybnost a nečinnost spermií, zatímco oni jsou v mužských pohlavních žlázách. Při působení šťávy prostaty se protein rozpouští, „zhivchiki“ se stává aktivním a mobilním.
Pokud nedojde ke zkapalnění, lékař bude mít podezření na patologii prostaty. Pro zředění spermií v laboratoři pomáhají některé enzymy, které jsou přidány uměle, aby bylo možné zhodnotit další parametry.
Úroveň kyselosti
Tento ukazatel je určen speciálními ukazateli papíru nebo speciálního zařízení: pH zdravého člověka je vyšší než 7,2. Nedostatečná kyselost snižuje schopnost spermií rozpouštět skořápku vajíčka při zavádění, čímž se snižuje plodnost.
Vůně a barva
Vůně neplodnosti není posuzována. Tento parametr nemá vůbec žádnou speciální diagnostickou hodnotu, nicméně v závěru o spermogramu, který způsobuje spoustě otázek pro manžele a dává vzniknout mnoha mýtům o souvislosti mezi vůní a plodnou schopností člověka. Není zde žádné spojení.
Naznačují, že vůně je „specifická“ pouze tradicí, zvykem, protože to vždy bylo tímto způsobem. Zvláštní pozornost věnujte tomuto parametru.
Je uvažován stejný pochybný parametr a barva spermií. Předpokládá se, že u zdravého člověka by měl být bílý nebo šedavý. Růžové, nažloutlé, nazelenalé odstíny mohou hovořit o patologiích - příměs krve, hnis. Nicméně, spermogram přesně odpovídá na otázku přítomnosti a nepřítomnosti látek na buněčné úrovni, takže není třeba samostatně hodnotit barvu. Je indikováno, jako zápach, ve větší míře jako pocta lékařským tradicím.
Ve spravedlnosti je třeba poznamenat, že vůně spermatu dává speciální enzym - spermin. Její funkce v medicíně a vědě dosud nejsou známy. Ale někteří lékaři říkají, že vůně může být použita k posouzení zdraví prostaty, která produkuje stejný spermin. Pro tuto metodu diagnostiky problémů s prostatou neexistuje žádný oficiální důkaz.
Počet spermií
Počet laboratorních techniků zárodečných buněk se počítal v 1 ml tekutiny, stejně jako v celém objemu ejakulátu úplně.Nemysli si, že považují lidi za "zinger". Bylo by to nemožné, protože v 1 ml jich jsou miliony. Výpočty dělají speciální počítací komoru.
Aby se urychlil proces matematických výpočtů, může laboratorní technik aplikovat spermie na sklenici 22x22. V kapce spermií na takovém kusu skla se zvětšením mikroskopu o 400 se v zorném poli objeví počet buněk, které budou hovořit o počtu buněk v 1 mililitru. Například laboratorní technik uvidí 20 buněk, což indikuje přítomnost 20 milionů buněk v 1 ml.
V některých laboratořích jsou analyzátory spermií - speciální mikroskopy s integrovanou kamerou, které samy zaznamenávají a počítají počet zárodečných buněk v semenné tekutině. V případě, že existuje jen málo spermií a je možné vidět pouze jednoho zástupce ocasu v zorném poli mikroskopu, spermie se umístí do odstředivky a zkoumá se počet buněk v sedimentu.
Celková pohyblivost buněk
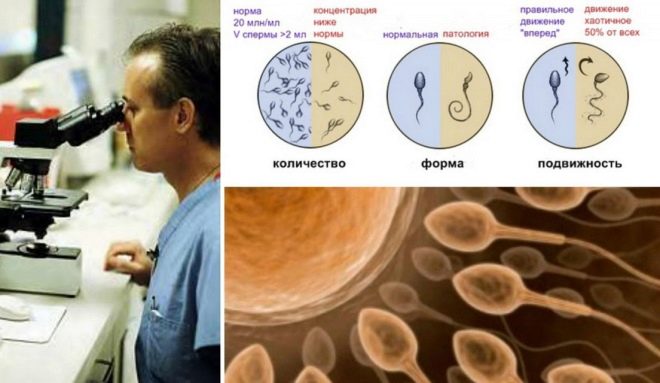
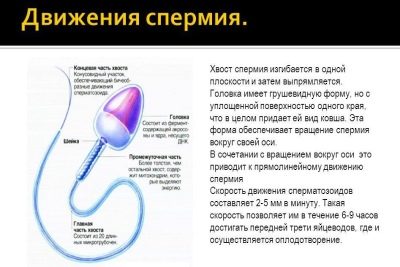
Podle jejich schopnosti se pohybovat a nakonec dosahovat drahocenného cíle - vajíček, jsou všechna spermie rozdělena do 4 skupin, označených velkými latinskými písmeny od A do D.
Nejperzistentnější a cílově orientované buňky jsou kategorie A. Lékaři je označují za progresivní, aktivní a mobilní. Takové zárodečné buňky se pohybují pouze přímo a poměrně rychle, rychlostí 25 mikrometrů za sekundu. To znamená, že během dvou vteřin se takovým selektivním „živým živitelům“ podaří překonat vzdálenost, která se rovná jejich vlastnímu růstu.
Spermie kategorie B se liší od svých elitních soudruhů pouze rychlostí, je o něco nižší. Ale směr pohybu, který mají také - jen přímý a ne mikrometr do strany. Předpokládá se, že pouze spermie s kategorií mobility A a B jsou schopny oplodnit ženskou reprodukční buňku.
Buňky kategorie C se mohou chovat odlišně. Buď se pohybujte na jednom místě, nebo se pohybujte nepravidelně, ne směrem dopředu, v kruzích, cik-cakech atd. Jsou nazývány non-progresivní a mobilní a takové spermie nezpůsobují žádné zvláštní naděje na oplodnění.
"Zhivchik" poslední kategorie D se nepohybuje vůbec.
Pro koncepci je důležité, aby semeno budoucího otce bylo nejméně čtvrtinu zárodečných buněk kategorie A. Pokud je tato částka nižší, asistent laboratoře je odhadne celkem s „kolegy“ kategorie B.
Zdravý spermogram bude považován za takový výsledek, ve kterém se spermie člověka ukáže alespoň 50% kategorie „zhivchikov“ A a B ve výši.
Schopnost zárodečných buněk pohybovat se také monitoruje analyzátory spermií nebo počítacími komorami. K tomu dochází současně s počítáním jejich počtu.
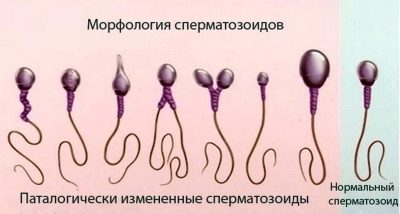
Morfologie spermií
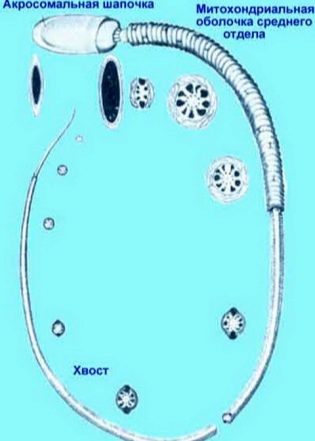
Jedná se o rozsáhlou studii struktury spermií. Lékař mikroskopicky zkoumá, jak jsou buňky mužského pohlaví složeny. Vyhodnocení tvaru a struktury hlavy, krku, střední části, ocasu, vzhledu spermií.
Nejčastěji jsou používána Krugerova přísná kritéria, kterými jsou strukturní rysy buněk srovnávány se standardem a jakákoliv hraniční hodnota patří do kategorie patologie, buňka je odmítnuta.
Spermie musí být v jednotném, plochém a oválném provedení. Neměla by být zúžená, kónická. Rozměry hlavy v délce - 4-5,5 mikronů, šířka - 2,5-3,5 mikronů.
Zvláštní pozornost je věnována acros v hlavové struktuře. Neměla by mít vakuoly, měla by zabírat přibližně polovinu oblasti hlavy.
Krk spermatu musí být plochý, malý, ne více než 1 mikron. Je důležité, aby byla pevně a bezpečně připojena k hlavě, což eliminuje pravděpodobnost oddělení ocasu. Připojení by mělo být v pravém úhlu.
Ocas nebo bičík jsou nejdelší částí mužské sexuální buňky. Mělo by zabírat nejméně 90% délky celé spermie. Ocas by měl být jeden, dokonce i mírně se zužující.Základem pro odmítnutí jsou zkroucené ocasy, bičíky krátké nebo vylomené, stejně jako patologie hlavy, střední část buňky.
Nemysli si, že zdravý člověk nemá žádné vadné spermie. Jsou vždy dost. V různých časech WHO doporučila, aby morfická logická přítomnost buněk byla normou. v rozmezí od 50 do 70%.
Krugerova kritéria jasně uvádějí, že podíl spermií s defekty může být až 85%. Pro přirozené pochopení je tedy nezbytné, aby člověk měl alespoň 14-15% standardních, ideálních, dokonale zdravých a morfologicky správných spermií.
Vitality
Tento parametr udává počet živých gamet v ejakulátu. Pokud je spermie mobilní, pak je rozhodně naživu. Ale pevná buňka může být živá i mrtvá.
To je považováno za normální jestliže ne méně než polovina živých buněk různých kategorií motility (A, B a C) být v semenu muže. Buňky kategorie D jsou imobilní, ale je nutné pouze zkoumat jejich životně důležitou aktivitu, pokud zbývající živé buňky jsou menší než 50%.
Chcete-li pochopit, zda je zinger živý, vyhodnoťte stav jeho vnější membrány. Po smrti buňky je porušena integrita této membrány. Ke vzorku se přidá barvivo eosin. Nemůže se dostat do živé spermie s celou membránou, ale snadno proniká do mrtvých buněk, jejichž obal je již zlomený. Takové spermie pod působením barviva se stávají růžové.
Další metoda je založena na umístění vzorku spermií v hypotonickém roztoku. Ve stejné době, živé a živé buňky začnou růst a bobtnat, jejich ocasy začnou kroužit do smyček, a mrtví nereagují žádným způsobem. U obou metod je výsledek hodnocen mikroskopem.
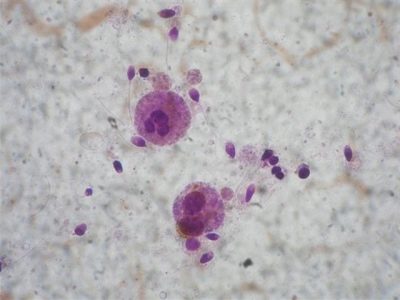
Kulaté buňky
Kromě spermií caudate, mužská semenná tekutina také obsahuje jiné buňky, které nejsou sexuální. Jsou nazývány kulaté nebo kulaté. Jedná se především o dva typy buněk - leukocyty a nezralé spermatogenetické buňky.
Zpočátku Světová zdravotnická organizace navrhla, aby určila jejich koncentraci a věřila, že by to mohlo znamenat například zvýšení počtu leukocytů ve spermatu. Později, organizace sama zrušila své pokyny a uznala, že koncentrace kulatých buněk nemá velkou diagnostickou hodnotu. Některé laboratoře pokračují ve zvyku vyplnit tento prázdný sloupec spermogramu, ale neměli byste mu věnovat pozornost.
Každý člověk má nezralé buňky, které se ještě nestaly spermiemi. Jejich počet se může měnit, není konstantní a celková koncentrace těchto kulatých buněk je také rozpoznána jako neinformativní. Je-li to určeno, jedná se výhradně o „zvyk“.
Bílé krvinky
Leukocyty ve spermatu jsou vůbec. Důležité je, jak velké je jejich číslo. Pokud jsou tyto buňky nalezeny více než 1 milion v 1 mililitru semenné tekutiny, pak má člověk s největší pravděpodobností zánětlivé procesy v prostatické žláze nebo v semenných váčcích.
Identifikace leukocytů metodou barvení spermií a jejich následným vyšetřením pod mikroskopem. To je jediný způsob, jak odlišit leukocyty od buněk, které se brzy stanou spermiemi, ale prozatím jsou to rudimentární kulaté buňky.
Protilátkové protilátky
Tělo muže, stejně jako tělo žen, může produkovat protilátky proti spermiím, což podstatně zkomplikuje úkol otěhotnění dítěte, protože imunita jednoduše zničí buňky mužského pohlaví se speciálními protilátkami, pokud jde o spermie jako hrozbu. Taková imunita se může vyvinout s infekcemi genitálního traktu, s análním sexem.
Pokud protilátky napadnou hlavu spermií, zárodečná buňka nebude schopna sloučit s vaječnou buňkou.Pokud je ocas spermií napaden, buňka ztratí schopnost pohybu.
Přítomnost těchto destruktivních protilátek může být indikována spermaglutinací - lepením spermatozoidů mezi sebou postiženou částí - hlavami nebo ocásky.
Detekce přítomnosti protilátek přesně umožňuje MAR test během kterého se do vzorku spermií přidá léčivo představující králičí protilátky proti lidským protilátkám. Pokud léčivo, nebo spíše silikonové mikročástice, které jsou v něm obsaženy, přilnou ke spermiím, je velmi pravděpodobné, že se jedná o imunologickou neplodnost.
Normální výsledky - přepis
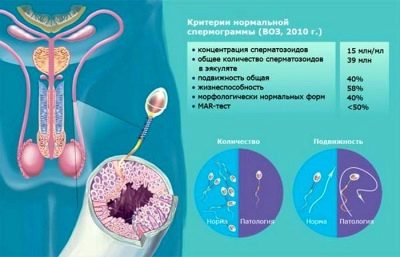
Dobré ukazatele zdravé spermatu jsou následující:
| Hlavní indikátor | Standardy WHO po roce 2010 (aktuální) | Standardy WHO do roku 2010 (pro referenční účely) |
| Objem ejakulátu | Ne méně než 1,5 ml | Ne méně než 2 ml |
| Spermie kyselosti | Ne méně než 7,2 | Ne méně než 7,2 |
| Spermie koncentrace | Celkem více než 39 milionů, ne méně než 15 milionů v 1 ml materiálu | Ne méně než 20 milionů v 1 ml., Celkem nejméně 40 milionů |
| Mobilita | Ne méně než 40% buněk A a B, více než 32% buněk typu A | 50% buněk typu A a B nebo 25% buněk typu A hodinu po ejakulaci |
| Vitality | Nejméně 58% živých buněk ve vzorku | Ne méně než 50% živých spermií |
| Bílé krvinky | Ne více než 1 milion na 1 mililitr | Ne více než 1 milion na 1 mililitr |
| Protilátky proti semeni | Ne více než 50% výsledků zkoušky | S protilátkami v testu MAP není spojeno více než 50% |
| Morfologie spermií | Nejméně 4% zdravých buněk | 15% morfologicky zdravých buněk, nejméně 4% |
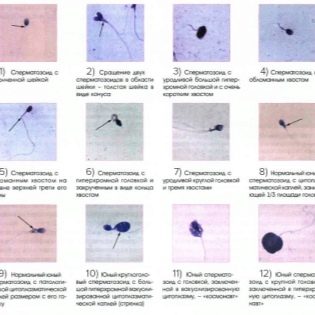
Patologie mohou být různorodé, všechny jsou nějak spojeny s kvantitativními a kvalitativními odchylkami od norem, stejně jako s dysfunkcí mužských pohlavních buněk. Patologické podmínky - popis a příčiny
Pokud nejsou v spermogramu nalezeny žádné patologické formy, lékař tento termín použije "Normozoosperiya", což znamená, že test neodhalil žádné abnormality a hodnoty spermatu jsou normální.
Jsou-li nalezeny patologické formy, pak může být poměrně mnoho jmen. Řekni o nich více.
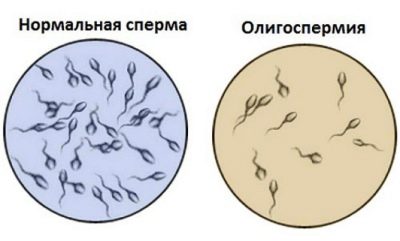
Oligozoospermie
Takový termín se týká patologického stavu, ve kterém je počet spermií v ejakulátu výrazně nižší než stávající standardní hodnoty.
Vrozené i získané příčiny mohou ovlivnit koncentraci zárodečných buněk. To může být jako úplná vrozená absence varlat, stejně jako je mít, ale nenechat je v šourku (kryptorchismus). Často je počet zárodečných buněk snížen v důsledku křečových žil, varikokély.
Počet spermií může být snížen v důsledku traumatu nebo zánětu varlat v důsledku chronických pohlavně přenosných infekcí (mykoplazma, ureaplasma, chlamydie atd.).
Pokud se člověk pravidelně přehřívá, například šourek je velký milovník návštěvy sauny nebo páry v lázni, pracuje při vysokých teplotách a může se také snížit počet zárodečných buněk v semenné tekutině.
Kořen problému může spočívat v patologii míchy, ledvin a jater, nekontrolovaném maligním kouření, užívání drog. Vliv alkoholu na počet spermií je také velký, a pokud člověk zneužívá silné nápoje, oligozoospermie je jen jednou z několika diagnóz, které lze očekávat od výsledků spermogramů.
Snížení počtu spermií může být pozorováno u defektní, nedostatečné, nepravidelné výživy, s častým stresem a těžkou fyzickou námahou, nedostatečným spánkem, stejně jako hormonálními poruchami, například s nedostatečnou hladinou testosteronu as častým pohlavním stykem. Z tohoto důvodu se mužům doporučuje, aby se zdrželi sexu a masturbace dříve, než projdou spermatem pro testování.
Asthenozoospermie
Takže lékaři nazývají stav, ve kterém je pohyblivost spermií narušena. Mohou být dost, ale početí se nevyskytuje, protože zárodečné buňky jsou jednoduše nedostávají se do vajíčka z důvodu snížené aktivity.
Důvodem pro líné chování "zhivchikov" může být porušení morfologie zárodečných buněk, s některými anomáliemi, spermie nemají ocasy, nebo naopak existují dvě nebo více bičíků, hlava je zmenšena nebo zvětšena.
Anomálie vývoje spermií mohou být vrozené nebo získané, které se staly možné v důsledku špatné ekologie, v důsledku nesprávného životního stylu člověka.
Důvodem neschopnosti spermií aktivně se pohybovat dopředu (dyskineze) může být vysoká viskozita semenných tekutin. Zvýšená viskozita je často pozorována u mužů, kteří mají příliš vzácný sex, stejně jako u mužů, jejichž aktivita je spojena s expozicí toxickým látkám a jedům. Porušení schopnosti zárodečných buněk pohybovat se lze pozorovat u pokročilých forem genitálních infekcí, stejně jako prostatitidy.
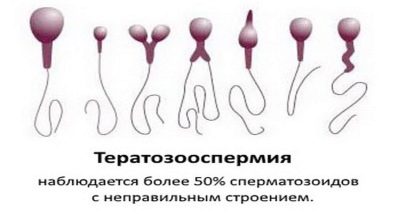
Teratozoospermie
Tento termín označuje přítomnost velkého množství ošklivých, zmutovaných spermií s morfologickými poruchami - patologií hlavy, ocasu, střední části, krku. Nemohou být jen důvodem, proč nemohli otěhotnět, ale také příčina potratů u žen, příčina hrubých chromozomálních abnormalit u plodu.
Proto je důležité před zahájením těhotenství posoudit morfologii mužských pohlavních buněk, aby nedošlo ke smutným skutečnostem při přepravě dítěte nebo po ukončení těhotenství.
Příčiny abnormalit ve struktuře zárodečných buněk v představitelích silnějšího pohlaví mohou být hormony. Pokud má člověk hormonální selhání, počet referencí, ideální pro koncipování zárodečných buněk v ejakulátu, je významně snížen.
Poměrně často je morfologie spermií porušena u mužů, kteří podstoupili hormonální léčbu nebo používají steroidní hormony pro sport, fitness, kulturistiku, vzpírání.
Mutované zárodečné buňky mohou být virové infekce. Nejnebezpečnější z těchto onemocnění je považován za herpetickou infekci druhého typu, která se také nazývá genitální herpes.
Důležitým vlivem je nadměrná konzumace piva a jiných alkoholických nápojů, nikotinu, drog, stresu a nedostatku spánku, špatné stravy, nedostatku vitamínů. Předpokladem pro narušení morfologie spermií je také život v regionech s nepříznivou ekologií nebo prostě podmínky plynárenského velkoměsta.
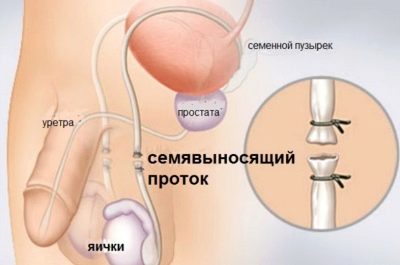
Azoospermie
Za tímto názvem leží těžká forma mužské neplodnosti, ve které nejsou žádné spermie v ejakulátu. Pokud má patologie obstrukční příčinu, pak spermie mechanicky nemohou jít ven a míchat se se semennou tekutinou, například kvůli patologii struktury reprodukčního systému.
Okluze se může vyskytnout v nadvarvici nebo v semenných kanálcích. Neobstrukční příčiny nepřítomnosti zárodečných buněk v semenné tekutině jsou zpočátku spojeny s abnormalitami v produkci spermií.
Azoospermie může být výsledkem těžkých zánětlivých onemocnění reprodukčního systému, jak virového, tak bakteriálního původu. Nemoc může být zděděna, pokud odpovídající gen "hraje" v genetickém souboru. Například úplná absence vaz deferenů může být vrozená.
Důvodem pro absenci spermatozoidů lze nalézt v traumatu varlat, při operacích prováděných na míše nebo játrech.
Provoz vazektomieve kterém kanály se protínají nebo overtighten, vede k úplné sterilitě spermií, k nepřítomnosti spermií v kapalině, který je používán jako prostředek chirurgické antikoncepce.
Nedostatek „zhivchikov“ v důsledku porušení jejich produkce se často vyskytuje pod vlivem antibiotik, léčiv pro léčbu nádorových onemocnění, po absolvování kurzů chemoterapie a radiační terapie u nádorových onemocnění.
Aspermie
Jedná se o úplnou nepřítomnost spermií během orgasmu nebo o velmi malé množství. S pravdivou aspermií, spermie nevyčnívají úplně, a tam jsou také žádné jasné orgasmické pocity na konci pohlavního styku. S falešnou aspermií, muži zažijí orgasmus, malé množství ejakulátu může dokonce být propuštěno, ale tam není jediná spermatozoon v tom.
Příčinou tohoto jevu může být retrográdní ejakulace, kdy dojde k uvolnění spermatu v močovém měchýři. Často jsou předpoklady pro rozvoj aspermie vytvořeny dlouhodobě neošetřenými pohlavně přenosnými chorobami, zánětlivými procesy v reprodukčním systému zástupců silnějšího pohlaví.
Není to poslední místo mezi důvody pro absenci spermií jsou dány duševní a emocionální poruchy, poranění míchy a mozku, stejně jako vrozené vady varlat a vas deferens.
Aspermie může být komplikací takové běžné nemoci, jako je diabetes, tuberkulóza. Často je diagnostikována u mužů, kteří zneužívají alkohol a drogy. V pokročilém věku u mužů přichází fyziologická aspermie, je považována za nevratnou. Ve všech ostatních případech medicína je připravena pomoci muži stát se otcem, ale konkrétní akce závisí na příčině stavu.
Leukocytospermia
Nadměrné hladiny leukocytů v semenných tekutinách jsou diagnostikovány jako fait accompli. Skutečná příčina hojnosti bílých krvinek v ejakulátu nemůže být vždy stanovena. Velký počet leukocytů ničí membránu spermií a snižuje jejich schopnost pohybu.
Vzhled těchto buněk ve spermatu vždy mluví o zánětlivém procesu. Místo lokalizace procesu však není vždy detekováno, zejména pokud je nemoc chronická a je téměř asymptomatická.
Bílé krvinky, které převyšují standardy uvedené v tabulce výše, se často objevují ve spermiích v důsledku vezikulitidy, prostatitidy, uretritidy a dalších zánětlivých onemocnění. Proto s takovým výsledkem budou spermogramy vyžadovat další vyšetření, které je do značné míry působivé, včetně testů na infekce, počítání moči a dalších diagnostických metod.
Akinospermie
S touto patologií je úplná imobilita spermií. Mohou být naživu, obsahují normální genetický materiál, ale nemohou dosáhnout svého cíle, vajíčka. Muži mohou mít imobilní pohlavní buňky od narození, to je, jeho spermie jsou již vytvořeny s poruchou motorické funkce, a mohou se stát nehybnými pod vlivem nabytých faktorů.
Důvodem pro produkci takových zárodečných buněk může být poškození epitelu, které bylo doprovázeno infekčním nebo zánětlivým onemocněním urogenitálního systému, včetně pohlavní choroby.
Pohyblivé spermie se mohou stát s ankylozující spondylitidou nebo revmatoidní artritidou. Motilita buněk může být zcela ztracena v důsledku značného přebytku hladiny protilátek proti antispermu.
Necrospermie
S touto patologií v semeni zcela nebo téměř úplně žádné živé spermie. Pokud je problém pravdou v přírodě a spermie jsou již vyráběny neživotaschopné, pak lék, bohužel, nebude schopen pomoci.
Tato forma necrospermie je však mimořádně vzácný. Nejčastěji se u zástupců silnějšího pohlaví vyskytuje částečná nebo úplná nekróza, při které dochází k zániku zárodečných buněk pod vlivem určitých negativních faktorů po vývoji.
V první řadě, pokud jde o zabijácký efekt na sperma, jsou pohlavně přenosné infekce přenášené intimními prostředky. Dále existují hormonální poruchy, při nichž je hladina mužských hormonů v těle člověka nedostatečná pro udržení života zárodečných buněk.
Také, mrtvé spermie mohou stát se tuberkulózou, selháním ledvin, po zranění reprodukčních orgánů nebo ozáření. Předpokladem pro rozvoj patologie může být varikokéla.
Bakterie a viry způsobují pokles kyselosti spermií, což má za následek, že spermie, které jsou velmi citlivé na změny ve svém prostředí, začnou vyrábět hmoty během několika hodin.
Spermatozoa jsou aktualizovány méně často, cyklus spermatogeneze trvá 74 dní. V případě úplné a částečné nekrózy však mohou lékaři pomoci muži stát se otcem.
Cryptospermia
Taková diagnóza se provádí poté, co se spermogram provede tradičními metodami, ukazuje to tak málo spermií, že je nutné provést centrifugaci. Cryptospermia je zanedbatelný počet zárodečných buněk v sedimentu po průchodu odstředivkou.
Příčinu tohoto jevu lze přenést na dětské příušnice (infekční parotitida), varikokélu, genetickou patologii pohlavních orgánů a reprodukční systém, hormonální nerovnováhu. Všechny příčiny, kromě genetické a vrozené, dobře reagují na lékařskou korekci.
Hemospermie
Taková patologie je indikována, pokud je ve spermogramu detekována krev. Normálně by v ejakulátu neměla být krev. Pravá hemospermie se liší od falešné v tom, že krev vstupuje do semenné tekutiny z varlat, prostaty. A s falešným typem patologie je ve formě žíly smíchané s ejakulátem již v močové trubici, když vyprchává.
Příčinou může být prostatitida, uretritida, vezikulitida. Při některých onkologických onemocněních lze pozorovat také krev ve spermatu. V této patologii, na rozdíl od mnoha jiných problémů se spermiemi, existují symptomy, a člověk si je bude moci všimnout včas. Nejedná se pouze o vizuální změnu barvy spermií, ale také o bolest při močení, snížení sexuální touhy, snížení orgasmických pocitů.
Důvodem může být i častý a intenzivní pohlavní styk, zánětlivé procesy, zhoršené prokrvení reprodukčního systému člověka.
Léčba a doporučení pro zlepšení kvality spermií
Obnovení kvality spermií lze diskutovat až po zjištění příčin patologických forem spermogramu. Ošetření obvykle poskytuje dobrý efekt a 90% mužů se získanými patologiemi může obnovit plodnost.
Pokud je důvodem infekce, a to je prokázáno laboratorními testy (krev, výtěry, moč), pak je předepsána antibiotická léčba, v případě infekce herpes - antiherpetic léky. Často se předepisuje antibiotikum. «Levofloxacin»související se širokospektrými léky.
Po protizánětlivé léčbě doporučil člověk během cyklu spermatogeneze cyklus vitamínů - asi 3 měsíce. Tato doba je nezbytná k obnovení kvality a množství spermií.
Muži, jejichž příčiny neplodnosti jsou zakořeněny v mechanických bariérách propouštění spermií, mohou být léčeni následným průběhem antibiotik, aby se zabránilo zánětlivému procesu. Vitaminy E, A, C, D, B, kyselina listová, minerální látky, zejména přípravky zinku a selenu, ukázáno všem mužům se sníženým množstvím a kvalitou semenné tekutiny.
Je-li důvod neinfekční, pak někdy stačí změnit situaci - žít několik měsíců ne v městském prostředí, ale mimo město, na čerstvém vzduchu.
Korekce výživy zahrnuje úvod do stravy proteinových potravin, mléka, masa, ryb, tvarohu.Muž, aby zvýšil objem a funkčnost ejakulátu, musí dodržovat pitný režim, vzdát se špatných návyků a udržet režim sexuální aktivity doporučené lékařem (příliš časté sexuální škody poškozují kvalitu spermií ne méně než příliš vzácné sexuální vztahy).
Zlepšení kvality spermií se často objevuje poté, co člověk opraví svou pracovní činnost, odmítne pracovat v noci, začne se dostat spát, plně se uvolnit.
Víkend na gauči by měl být nahrazen lyžováním nebo plaváním, jízdou na kole, snadným běháním.
Pokud příčinou patologické formy spermií je hormonální selhání nebo nerovnováha, endokrinolog předepíše léčbu hormonálními korekčními prostředky. Současně s touto terapií se užívají potřebné vitamínové komplexy pro muže.
Pokud léčba nepomáhá zlepšit výkon, pak reprodukční pomocné metody jako IVF a ICSI.
V extrémním případě (a taková potřeba vzniká pouze v případě genetické patologie u člověka, nenapravitelné, totální patologie spermatogeneze) mohou být pro oplodnění vyžadovány spermie dárce. Byla by to touha mít děti a způsob, jakým moderní medicína řekne.
Recenze
Muži se zdráhají zanechat zpětnou vazbu o průchodu takové diagnózy na internetu, ale mezi nimi můžete stále najít opravdu informativní. Za prvé, většina z těch, kteří se již rozhodli pro spermogram, přijde k objevu, který je ohromující ve své jednoduchosti - to není děsivé, ne odporné a vůbec se stydět. V této diagnóze se za nic nestydat.
Za druhé, výsledky jsou vyčerpávající a na jejich základě je zřejmé, jakým směrem by měl pár pokračovat dále - zahájit léčbu nebo dodatečně zkontrolovat zdravotní stav ženské poloviny rodiny.
Analýza není drahá, může být provedena v každém městě, protože mnoho klinik tuto službu poskytuje.
Informace o správném odebrání spermatu naleznete v následujícím videu.