Co je to umělé oplodnění a jak se postupuje?
Většina manželských párů v procesu jejich života spolu, dříve nebo později plánuje mít děti. V některých případech se to děje přirozeně, bez lékařského zásahu, a v jiných, v důsledku problémů s reprodukčním systémem jednoho nebo obou manželů, s pomocí lékařské techniky. Jednou z nejúčinnějších metod řešení problému neplodnosti v naší době je umělé oplodnění.
Vlastnosti
Zklamaná statistika ukazuje, že každý druhý manželský pár na světě má více či méně problémy s koncepcí. A na rozdíl od všeobecného přesvědčení, že ženská neplodnost je mnohem běžnější, jen třetina těchto případů je důsledkem zhoršené reprodukční funkce u žen.
V současné době se k léčbě neplodnosti používají tři hlavní technologie umělé inseminace:
- oplodnění in vitro (IVF);
- intracytoplazmatická injekce spermií (ICSI);
- umělé oplodnění.
Volbu metody umělé inseminace provádí reprodukční lékař individuálně. V současné době, podle četných recenzí, nejoblíbenější technologie je IVF.
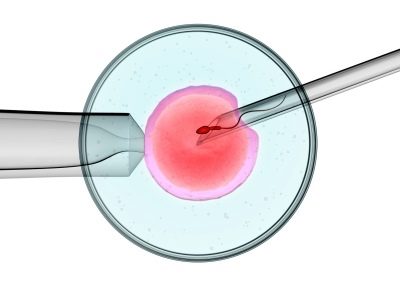
Když se IVF početí vyskytuje mimo tělo matky, jak by se mělo objevit při přirozeném hnojení.
IVF je poměrně složitá manipulace, jejíž efektivní realizaci vyžaduje použití velkého množství hormonálních látek. Díky příjmu těchto léků jsou inhibovány funkční schopnosti vaječníků a hypofýzy. Během hormonální terapie je důležité pečlivě sledovat změny, které se vyskytují v těle ženy.
Po obdržení všech údajů z laboratorních studií a konečného určení způsobu léčby je žena pod stálým dohledem specialisty. Dynamika všech změn v endokrinním systému pacienta, ke kterým dochází v důsledku neustálého užívání hormonálních léčiv, je kontrolována biochemickými krevními testy, které je třeba provádět denně.
Je třeba poznamenat, že taková pečlivá kontrola lékařů není ve všech případech oprávněná. Nejčastěji probíhá celý průběh přípravy na proceduru IVF ambulantně.
Následuje druhá etapa IVF - kultivace a následný sběr ženského biologického materiálu. Jak bylo řečeno, v počáteční fázi přípravy na zákrok lék potlačuje přirozené hormonální pozadí pacienta. Poté specialista předepisuje léky, které mohou aktivně stimulovat ovulaci. Jako výsledek, ve vaječnících může růst asi padesát folikulů, ve kterých jsou vejce. Následně se stanou biologickým materiálem, který bude pro tento postup nezbytný.
Denní odborníci zaznamenávají nárůst folikulů. Za tímto účelem je žena prováděna ultrazvukem vaječníků. Jakmile nastane okamžik, kdy folikuly dosáhnou velikosti potřebné pro IVF, žena dostane punkci. Samozřejmě, pokud místo vpichu narkotizuje místo před odběrem, může taková manipulace přinést docela nepříjemné pocity.Ve většině případů proto lékaři užívají při propíchnutí mírnou formu celkové anestezie. K tomu, před postupem, pacient je vstřikován do žíly lék, a po chvíli se potopí do spánku.
Anestézie v průměru ne více než půl hodiny, a postup pro punkci trvá 5-10 minut.
Tato manipulace vyžaduje vysoce kvalifikovaného odborníka, protože pokud je jehla nesprávně vložena, může dojít k poškození vaječníků nebo vejcovodů (propíchnutí). Veškerá manipulace je vizualizována ultrazvukem nebo laparoskopií.
Po vyjmutí buněk se umístí do média, které je nejvhodnější pro další práci s nimi.
Pokud je manipulace úspěšná, pak se žena může vrátit domů ve stejný den.
Ve třetím stadiu oplodnění in vitro je nutná účast otce nenarozeného dítěte - potřebuje projít spermií, aby fertilizoval ženskou reprodukční buňku v umělém prostředí. Když odborník IVF obdrží všechny potřebné biologické materiály, postupuje přímo k samotnému postupu hnojení: samčí a samičí zárodečné buňky jsou umístěny ve speciálních zkumavkách, kde by se měly sloučit.
Když proběhne hnojení a embryo se začne aktivně rozvíjet v místě mateřské buňky, musí být ještě několik dní v uměle vytvořeném prostředí.
Konečným stupněm IVF je přenos oplodněné buňky přímo do dělohy. K této manipulaci dochází také při působení anestézie. V jednom postupu může být žena „vysazena“ z jednoho do čtyř embryí.
Někdy je používán koncept "cryo-transfer". Tento termín se týká přenosu oplodněných vajíček z dělohy do vnějšího prostředí (za zvláštních podmínek) nebo přenosu „zmrazených“ („kryo“ - zmrazených) embryí do dělohy.
Během IVF se pacientovi podává průměrně 1 až 4 oplodněných vajíček, aby se zvýšila šance na úspěšné pojetí. Všechny z nich nebo několik z nich může být úspěšně implantováno do sliznice dělohy, ale je možné, že všechny z nich opustí dělohu během příští menstruace. V tomto případě bude muset žena opakovat postup IVF.
Pokud se však těhotenství přesto vyskytlo a několik embryí, nebo dokonce všech čtyř, bylo úspěšně implantováno do endometria, pak podle svědectví odborníka nebo na žádost pacienta mohou být některé z nich odstraněny z dělohy a umístěny do umělých podmínek speciálně pro ně vytvořených. které budou ve zmrazeném stavu podle určité metody.
Proces extrakce embryí zpět do vnějšího prostředí se nazývá redukce embrya. To se provádí s cílem, aby v případě neúspěšného pokusu IVF byla možnost implantace zmrazených embryí. Díky kryo-transferové technice, v případě neúspěšné transplantace, nebude nutné, aby žena znovu podstoupila stimulaci reprodukčního systému pro nástup ovulace - nebude muset užívat více injekcí a pilulek na pití. Také potenciální otec se může vyhnout opětovnému průchodu vzorku spermií.
Jak již bylo zmíněno, existují případy, kdy všechna embrya vstříknutá do dělohy zakořenila, v tomto případě rozhodnutí opustit nebo odstranit „extra“ patří ženě. Tato nuance se stává hlavním argumentem oponentů IVF, kteří považují tento bioetický aspekt za nepřijatelný jak z hlediska náboženství, tak z hlediska lidského práva na život.
Ve zmrazené formě jsou oplodněná vajíčka skladována ve speciální kryostoráži, kde jsou udržovány optimální podmínky pro jejich životaschopný stav. Můžete je uložit takovým způsobem, a to od několika měsíců do několika let v závislosti na přání biologických rodičů. Tato služba je placena.Jeho cena závisí na délce a podmínkách skladování embryí.
Po přenesení embrya musí být pacientovi po určitou dobu dán kompletní odpočinek, po kterém může jít domů.
Ošetřující lékař předepíše ženě, která měla tento postup, aby si vzala léky, které mají pozitivní vliv na stav endometria (děložní sliznice). Kromě toho může být doporučeno užívat sedativa, stejně jako léky, které snižují kontraktilitu dělohy.
V následujících dvou týdnech je nesmírně důležité, aby žena věnovala zvláštní pozornost svému fyzickému a emocionálnímu stavu: vyhnula se nadměrnému zatížení a stresovým situacím a také chodila více. V této situaci by bylo ideální vzít si dovolenou nebo jít do nemocnice.
Po dvou nebo třech týdnech po implantaci oplodněného vajíčka se žena podrobí ultrazvukové studii, která může být použita k vyhodnocení účinnosti postupu, tj. K potvrzení nebo popření výskytu těhotenství. S úspěšným výsledkem IVF by budoucí matka měla pokračovat v užívání léků, které jí byly předepsány, ale pokud by žádné z „vložených“ embryí nemohlo implantovat do endometria, tyto buňky opustí dělohu s dalším menstruačním tokem.
ICSI
Tato technologie je vylepšeným principem oplodnění in vitro.
Když se objeví, klíček se nevyskytuje libovolně v zkumavce, ale přes nástroj podobný dlouhé kanyle.
ICSI se používá v případě snížené nebo nedostatečné pohyblivosti spermií. Kromě této nuance, procedura ICSI je absolutní opakování IVF.
Intrauterinní inseminace
Během intrauterinní inseminace se semenná tekutina zavádí přímo do děložní dutiny ženy v ovulačním období pomocí speciálního katétru.
Tato metoda se používá, když mužské pohlavní buňky z nějakého důvodu nemají možnost dosáhnout dutiny dělohy (například když je motilita spermií nízká nebo když je hlen krčního kanálu příliš viskózní).
Indikace
Postup umělého oplodnění může být prováděn v případě problémů s koncepcí jak u jednoho z partnerů, tak u obou. Důvody pro vznik takových obtíží je mnoho.
Tyto páry jsou tedy považovány za neplodné, kteří mají v průběhu roku pravidelné sexuální vztahy bez použití antikoncepce a těhotenství nenastalo. Tento stav nepochybně vyžaduje výzvu pro odborníky v oblasti reprodukčního zdraví k dalšímu vyšetření a léčbě. Samozřejmě skutečnost, že těhotenství nenastane po určitou dobu, není pro IVF absolutní indikací.
Pokud jde o nejčastější případy, ve kterých je IVF skutečně uvedeno, patří mezi ně:
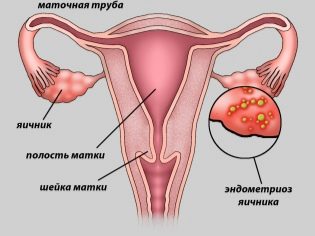
- Polycystický vaječník. Jedná se o patologickou změnu struktury a funkce vaječníků vyplývající z poruch v cyklu. Důvodem pro rozvoj takové nemoci je selhání ve tvorbě tvorby estrogenů a folikulů a zvýšení koncentrace androgenů - mužských pohlavních hormonů, což vede k výskytu mnoha malých cyst ve struktuře vaječníků a v důsledku toho sterility.
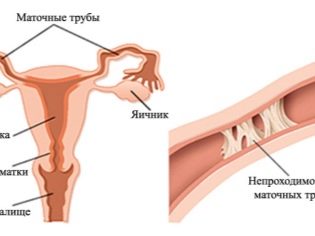
- Překážka nebo nedostatek vejcovodů.
- Endometrióza. Onemocnění, při němž se buňky endometria, slizniční stěny děložní stěny, rozšiřují za ním.
- Patologieovlivňující kvalitu mužských spermií.
- Neplodnost nevysvětlitelná etiologie.
Není to tak dávno, co se ve světové klinické praxi rozhodlo provádět léčbu neplodnosti (která někdy trvala mnoho let) u žen různými konzervativními metodami: léčení hormonálními přípravky, fyzioterapie, masáže, lázeňská léčba atd.
Umělé oplodnění v takové situaci bylo považováno za extrémní variantu, takže ženy se obrátily na pomoc odborníkům v této oblasti, kteří jsou již zralými dámami (z hlediska porodnosti). Takový přístup je naprosto chybný, protože v tomto věku je pravděpodobnost úspěšného výsledku řízení několikrát snížena.
V naší zemi je dostatek vysoce kvalifikovaných odborníků zabývajících se problémy s neplodností, na něž si někdy bezdětní manželé domluví schůzky několik měsíců předem.
Výhody a nevýhody
Hlavním úkolem umělé inseminace je zrození zdravého dítěte, takže pokud je tohoto cíle dosaženo, jsou všechny nevýhody takové manipulace vyrovnány. Podle statistik vede více než třetina případů umělého oplodnění k těhotenství. Je však třeba mít na paměti, že se jedná o poměrně složitou technologii, která může mít také důsledky pro zdraví pacienta. Žena by měla mít co nejúplnější představu o možných rizicích, aby mohla po zvážení všech kladů a záporů učinit konečné rozhodnutí o vhodnosti takové manipulace.
V případě úspěšného štěpení embrya existuje vysoký podíl pravděpodobnosti, že se do embryonální sliznice implantuje několik embryí a vyvine vícečetné těhotenství. Proto (na žádost ženy) mohou být snížena „extra“ embrya, což zase může způsobit spontánní potrat. Pokud necháte všechna embrya, pak se zvyšuje riziko hypoxie (hladovění kyslíkem) a předčasného porodu.
Co ovlivňuje úspěšný výsledek?
Je ovlivněno procento pravděpodobnosti těhotenství v důsledku umělé inseminace následující faktory:
- věk potenciálních rodičů;
- příčina neplodnosti bezdětného páru;
- výsledky vpichu vaječníků (charakteristika vajec a jejich počet);
- kvalita semenných tekutin potenciálního otce;
- počet embryí vzniklých fúzí samčích a samičích zárodečných buněk v laboratorních podmínkách, které jsou schopny vývoje;
- marnost páru;
- stav sliznice dělohy v době štěpení embrya (přítomnost nebo nepřítomnost jizev, zánětlivých procesů atd.);
- počet předchozích pokusů o postup IVF;
- stupeň kvalifikace lékařů v konkrétním zdravotnickém zařízení;
- správnost přípravné fáze;
- přítomnost dědičných onemocnění;
- životní styl potenciálních rodičů a jejich špatné návyky;
- přítomnost akutních zánětlivých onemocnění nebo není plně léčena chronicky v době štěpení embrya
Etické a právní aspekty
Kromě lékařských omezení umělého oplodnění existují zákony, které vyžadují dodržování předpisů. Například, být ve formálním manželství, souhlas manžela je vyžadován pro IVF, obzvláště jestliže dárcovské spermie budou použity jako mužský biologický materiál. Důvodem je skutečnost, že děti narozené v manželství jsou automaticky získávány jako otec manžela jejich matky. Otec je však plně zodpovědný za výchovu tohoto dítěte bez ohledu na skutečnou příbuznost.
Proto, pokud manžel, kvůli etické, náboženské nebo jiné úvahy, protestuje proti umělé inseminace, pak řešení tohoto problému bude odmítnutí manželů řízení, pokud manželka nedokáže přesvědčit svou spřízněnou duši.
V extrémním případě může žena získat rozvod a účastnit se tohoto programu ve stavu svobodných žen.
Muž, který se stal dárcem spermií, nemůže získat osobní informace o ženě, která byla uměle oplodněna pomocí svého biologického materiálu. Ve vztahu k takto narozenému dítěti nemá žádné hmotné povinnosti.
Některé bezdětné páry po dlouhou dobu se neodvažují uchýlit se k postupu umělého oplodnění kvůli náboženským a etickým úvahám. Přední světová náboženství (křesťanství, islám, buddhismus) přijímají tuto „neposkvrněnou koncepci“ jako nejextrémnější opatření. Kromě toho je použití nepřátelských spermií, pojetí jedné ženy a redukce embryí v případě vícečetného těhotenství považováno za nepřijatelné. Také křesťanství kategoricky nepřijímá náhradní mateřství.
Jak postup IVF funguje, viz níže.