Ultraschall im zweiten Trimester der Schwangerschaft: Zeitpunkt und Standards
Mid-Schwangerschaft ist die schönste Zeit. Die zukünftige Mutter ist immer noch nicht müde von ihrer „interessanten Position“, hat es aber bereits geschafft, die Wartezeit des Babys zu genießen. In dieser Zeit fällt die zweite geplante Umfrage, die als Zweittrimester bezeichnet wird, ab. Es umfasst Ultraschalldiagnostik und biochemische Blutanalyse. Die Tatsache, dass das Baby zu diesem Zeitpunkt mit Ultraschall zeigen kann und wie das Untersuchungsprotokoll entschlüsselt werden kann, wird in diesem Material beschrieben.
Warum brauchst du das?
Die Ultraschalluntersuchung im zweiten Trimester ist Teil des Screenings, dessen Aufgabe darin besteht, die erhöhten Risiken eines Babys mit genetischen und anderen Pathologien und Anomalien zu identifizieren. Im Auftrag des russischen Gesundheitsministeriums wurden Studien durchgeführt, die im ersten und zweiten Trimester durchgeführt werden. sind obligatorisch. Frauen geben sie in Konsultationen am Wohnort kostenlos ab
Die Indikatoren, dass der Arzt mit einem speziellen Computerprogramm eine Ultraschalldiagnose erhält, werden zusammen mit den Ergebnissen der Blutuntersuchung verarbeitet, die die Hormone und Proteine bestimmt, deren Höhe über mögliche Pathologien des Kindes und Schwangerschaftsprobleme sprechen kann.
Im ersten Trimester wird der Gehalt an hCG und PAPP-A im Blut festgestellt, im zweiten wird der sogenannte Dreifachtest durchgeführt - hCG, Estriol, alpha-Fetoprotein.
Das Programm "bringt" die Daten aus zwei Quellen zusammen, analysiert die individuellen Risiken - das Alter der Frau, das Vorhandensein von schlechten Gewohnheiten und chronischen Krankheiten, die Fakten über genetische Pathologien in den Familien der zukünftigen Mutter und des Vaters und gibt ein Ergebnis, aus dem hervorgeht, wie wahrscheinlich diese Frau ist Down-Syndrom, Edwards, Patau und andere unheilbare und sogar tödliche Pathologien
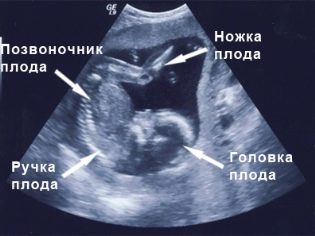
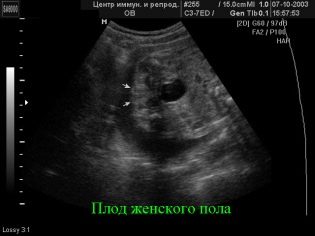
Screening des ersten Trimesters, das von Woche 10 bis Woche 13 läuft als am informativsten betrachtet. Die zweite Studie liefert viel weniger Informationen über genetische Pathologiemarker, erlaubt aber der werdenden Mutter, ihr recht erwachsenes Baby auf dem Ultraschall-Scannermonitor zu sehen, herauszufinden, wie sich das Baby entwickelt, und auch das Geschlecht des Babys anzugeben. Im zweiten Trimester ist es am einfachsten, Sex über den Ultraschall festzustellen.
Das Kind ist noch nicht so groß, dass es sich zu einem Knoten zusammenzieht und dadurch den Blick auf intime Orte schließt, aber nicht so klein, dass es die gebildeten Genitalien nicht sieht.
Besonderheiten
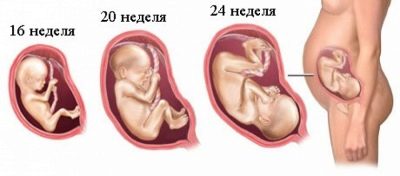
Der Zeitpunkt des zweiten geplanten Ultraschalls ist nicht so eng wie bei der ersten Screening-Studie. Das Gesundheitsministerium empfahl, im Zeitraum von 18 bis 21 Wochen eine Prüfung durchzuführen. In der Praxis können diese Begriffe sowohl nach oben als auch nach unten verschoben werden.Häufig wird eine schwangere Frau über einen Zeitraum von 16–17 Wochen untersucht, und Zeiträume von 10–24 Wochen sind auch bei Geburtshelfern und Gynäkologen sehr verbreitet.
Vor nicht allzu langer Zeit konnte die zweite geplante Ultraschalluntersuchung nicht gesendet werden, wenn das erste Screening Ergebnisse ergab, die den behandelnden Arzt nicht beunruhigen. Die zweite Ultraschalluntersuchung war für Risikopatienten obligatorisch - schwanger nach 35 Jahren, Frauen, die bereits Kinder mit genetischen Erkrankungen hatten, und einige andere Kategorien von werdenden Müttern. Jetzt Die zweite Befragung wird ausnahmslos für alle durchgeführt. Daher sollten Sie sich keine Sorgen machen, wenn der Arzt die Anweisung zur zweiten Vorsorgeuntersuchung gibt.
Ultraschall im zweiten Trimester wird durchgeführt, um Folgendes zu identifizieren:
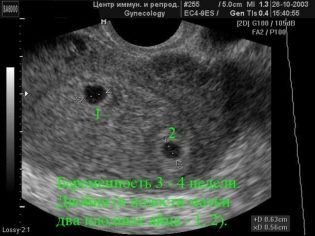
die Anzahl der Kinder (es kommt vor, dass der zweite Fetus während der ersten Untersuchung nicht sichtbar ist und sich der Ansicht des Arztes erst bei der zweiten Untersuchung öffnet);
die Position der Krümel in der Gebärmutter, ihr angenommenes Gewicht, ihre Höhe;
die Größe der Gliedmaßen, des Kopfes und des Bauches des Babys getrennt (die Entwicklung jedes Körperteils ist von großer Bedeutung für die Bestimmung der Proportionen und Merkmale der Entwicklung des Babys);
Herzfrequenz des Kindes und die Struktur seines Herzens;
strukturelle Merkmale der Gesichtsknochen, Brust, Wirbelsäule;
Strukturmerkmale aller wichtigen inneren Organe (Nieren, Leber, Lunge, Gehirn);
die Menge an Fruchtwasser (das Kind umgebende Wasser);
Reifegrad, Dicke und Lage der Plazenta;
Zustand des Gebärmutterhalskanals, Gebärmutterhals, Vorhandensein oder Nichtvorhandensein von Uteruswandton.
Wenn das Geschlecht der Krümel noch nicht bekannt ist oder die Eltern Zweifel an den Ergebnissen des ersten Ultraschalls haben, ist es an der Zeit, dem Arzt die interessante Frage zu stellen, wer "in einem Tum" lebt - ein Junge oder ein Mädchen. Sie sollten sich jedoch bewusst sein, dass das Standardprüfungsprotokoll das Geschlecht des Kindes nicht enthält Der Arzt hat das Recht, diese Anfrage abzulehnen, oder Sie müssen für diesen Service bezahlen. In vielen Konsultationen wurde offiziell die Bestimmung des Geschlechts des Babys in die Liste der bezahlten Dienstleistungen aufgenommen.
Die Ultraschalluntersuchung wird transabdominal durchgeführt - durch die Bauchwand. In einigen Fällen verwendet der Arzt jedoch die Transvaginalmethode. Der Vaginalsensor macht es einfacher, ein klareres Bild vom Kind zu bekommen, wenn die Mutter übergewichtig ist und eine dicke Fettschicht im Magen hat, was die Sichtbarkeit durch das Peritoneum erschwert. Manchmal werden beide Untersuchungsmethoden gleichzeitig verwendet.
Die Diagnose dauert ungefähr 10 Minuten schmerzlos und absolut sicher sowohl für Frauen als auch für ihr Baby.
Vorbereitung auf die Studie
Wenn der Frau vor dem ersten Ultraschall empfohlen wurde, sich darauf vorzubereiten, den Darm vor dem Besuch der Arztpraxis zu leeren, einschließlich der angesammelten Gase, dann ist vor dem zweiten geplanten Ultraschall keine spezifische Vorbereitung erforderlich. Wenn sich auch im Darm Ansammlungen von Gasen bilden, haben die Ultraschallergebnisse keine Auswirkungen. Der Uterus wächst und zieht Darmschleifen in den Hintergrund.
Ein Befüllen der Blase ist ebenfalls nicht erforderlich.
Sie können vor der Untersuchung alles essen, aber bevor Sie in den Ultraschallraum gehen, Eine Frau kann eine kleine Tafel Schokolade essen. Die kleine Person in ihrem Inneren reagiert schnell auf das Süße und beginnt sich aktiver zu bewegen, wodurch der Arzt auch die motorischen Funktionen des Babys beurteilen und in verschiedenen Projektionen besser berücksichtigen kann.
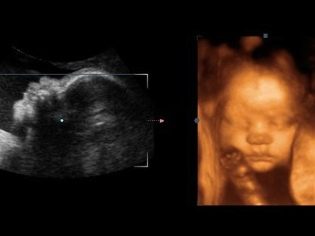
In Absprache mit dem Diagnostiker für den zweiten Ultraschall können Sie und den Vater des ungeborenen Kindes mitnehmen. Auf dem Monitor des Scanners wartet es auf etwas Interessantes, denn jetzt ist die Frucht deutlich sichtbar, man kann ihr Profil bewundern, Arme und Beine, Finger, Nase, Mund, Augenhöhlen, Genitalien sehen. Wenn der Ultraschall im 3D-Format durchgeführt wird, können zukünftige Eltern sogar sehen, wie das Kleinkind aussieht.
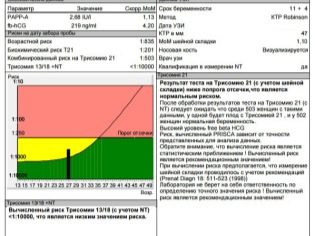
Nach dem Eingriff erhält die Frau ein Testprotokoll, in dem sie viele Abkürzungen und numerische Werte findet.Nicht jeder Arzt in der Konsultation hat im Verlauf der Diagnose die Möglichkeit, jeder werdenden Mutter mitzuteilen, was einen bestimmten Indikator bedeutet, was er sagt. Um den Stapel von Zahlen und Buchstaben zu verstehen, müssen Sie also allein sein. Wir werden dabei helfen.
Ergebnisse entschlüsseln
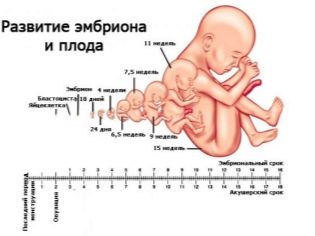
Im zweiten Trimester hatte die Frau bereits sehr gut gelernt, dass es einen Zeitraum gibt, den sie selbst berechnet (vom Zeitpunkt der Empfängnis an), und es gibt einen allgemein anerkannten geburtshilflichen Begriff - es ist üblich, ihn vom ersten Tag der letzten Menstruation zu berechnen. Ärzte der Ultraschalldiagnostik sowie Geburtshelfer und Gynäkologen verwenden geburtshilfliche Begriffe, daher werden alle Daten zur Übereinstimmung der Parameter mit bestimmten Begriffen in der Berechnung angegeben (Konzeptionstag + ca. 2 Wochen).
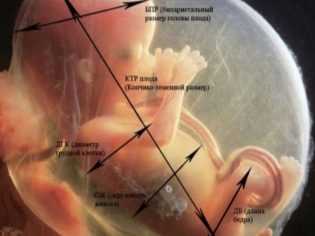
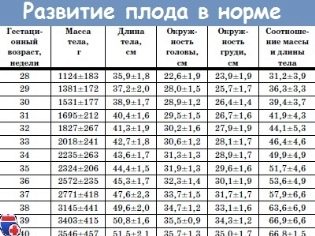
Fetometrische Indikatoren des Fötus, die den Ultraschall betrachten und im Protokoll beschreiben, umfassen Folgendes.
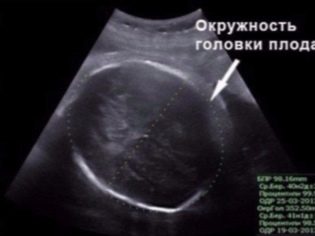
BPR (bidirektionale Größe)
Dies ist der Abstand zwischen den beiden Parietalknochen. Dieser Indikator gilt als der aussagekräftigste Indikator für die Bestimmung der genauen Dauer der Schwangerschaft im zweiten Trimester. Wenn die Frist nicht eingehalten wird, kann dies ein Symptom für eine Verzögerung der Entwicklung des Babys sein.
LZR (frontal-occipital size)
Diese Entfernung ist ein Segment zwischen den beiden Schädelknochen - der Stirn- und Hinterkopf. Dieser Indikator an sich wird nie ausgewertet und sagt nichts aus. Es wird nur in Verbindung mit der oben beschriebenen BPR betrachtet. Zusammen deuten diese Dimensionen auf das Gestationsalter hin.
Tabelle der BPR und LZR im zweiten Trimester:
Geburtshilfe | BPR ist die Norm mm | BPR- zulässige Schwankungen mm | LZR die norm mm | LZR - zulässige Vibrationen, mm |
16 Wochen | 34 | 31-37 | 45 | 41-49 |
17 Wochen | 38 | 34-42 | 50 | 46-54 |
18 Wochen | 42 | 37-47 | 54 | 49-59 |
19 Wochen | 45 | 41-69 | 58 | 53-63 |
20 Wochen | 48 | 43-53 | 62 | 56-68 |
21 Wochen | 51 | 46-56 | 66 | 60-72 |
22 Wochen | 54 | 48-60 | 70 | 64-76 |
23 Wochen | 58 | 52-64 | 74 | 67-81 |
24 Wochen | 61 | 55-67 | 78 | 71-85 |
25 Wochen | 64 | 58-70 | 81 | 73-89 |
26 Wochen | 67 | 61-73 | 85 | 77-93 |
27 Wochen | 70 | 64-76 | 88 | 80-96 |
28 Wochen | 73 | 67-79 | 91 | 83-99 |
Wenn die Größe des Kopfes geringfügig von der Norm der Indikatoren abweicht, kann dies an den verfassungsrechtlichen Merkmalen des Fötus liegen - Mama und Papa mögen Besitzer kleiner Schädel sein. Wenn BPR oder LZR jedoch deutlich hinterherhinken (mehr als zwei Wochen vor dem eigentlichen Zeitraum), kann der Arzt Fragen zur Entwicklung des Kindes haben - ob Entwicklungsverzögerung vorliegt, ob das Baby genügend Nährstoffe und Vitamine hat.
Der Rückgang dieser Indikatoren ist häufig bei schwangeren Frauen, die sich während des Tragens des Babys nicht von schlechten Gewohnheiten (Alkohol, Rauchen) verabschieden konnten, sowie während der Schwangerschaft mit Zwillingen oder Drillingen. Das Verhältnis von BDP zum restlichen Fötus ist wichtig. Wenn der Kopf proportional verkleinert wird und andere Dimensionen auch nicht die niedrigste Schwelle der Norm erreichen, können wir sowohl über die konstitutionelle Eigenheit (dünnes Kind) als auch über die symmetrische Entwicklungsverzögerung sprechen.
Wenn die anderen Parameter normal sind und nur der Kopf reduziert wird, werden zusätzliche Untersuchungen geplant, einschließlich Ultraschall-Ultraschall in der Dynamik, um Hirnpathologien, Mikrozephalie und andere Anomalien auszuschließen.
Ein Überschreiten der oberen Schwelle der normativen Werte, wenn sie symmetrisch zur Größe des Babys ist, kann auf einen Fehler in der Berechnung der Periode hinweisen, beispielsweise aufgrund eines späten Eisprungs, einer Tendenz zu einem großen Fötus. Die asymmetrische Erhöhung des Kopfes des Babys erfordert eine gesonderte Untersuchung, da von Hirnödem und anderen Erkrankungen des Zentralnervensystems gesprochen werden kann, die zu Schwellungen des Gehirns führen.
OG (Kopfumfang) und Kühlmittel (Bauchumfang)
Die Größe des Kopfumfangs ist wichtig für die Beurteilung der Entwicklung eines Kindes. Die Tragzeit für diesen Parameter wird nicht separat berechnet, die OG wird in Relation zu BPR und LZR betrachtet (hauptsächlich zum Verständnis der Kopfproportionen). Der Kopf des Babys wächst im zweiten Trimester am aktivsten und daher ändert sich diese Größe schnell.
Abgastabelle - zweites Trimester (durchschnittliche Normen und Toleranzen):
Geburtshilfe (woche) | Abgas - normal, mm | Untere Grenze des Normalen, mm | Obergrenze Normal, mm |
16 | 124 | 112 | 136 |
17 | 135 | 121 | 149 |
18 | 146 | 131 | 161 |
19 | 158 | 142 | 174 |
20 | 170 | 154 | 186 |
21 | 183 | 166 | 200 |
22 | 195 | 178 | 212 |
23 | 207 | 190 | 224 |
24 | 219 | 201 | 237 |
25 | 232 | 214 | 250 |
26 | 243 | 224 | 262 |
27 | 254 | 235 | 273 |
28 | 265 | 245 | 285 |
Ein Überschreiten der Abgasnorm für mindestens 2 Wochen erfordert eine zusätzliche Untersuchung, da dies auf einen Hydrozephalus hindeuten kann. Ein geringfügiger Überschuss kann auf einen Fehler bei der Berechnung der geburtshilflichen Periode zurückzuführen sein. Eine Verringerung des Abgases unter die zulässige Rate von mehr als 2 Wochen weist auf eine intrauterine Wachstumsverzögerung hin, wenn andere Parameter des Körpers des Kindes reduziert werden.
Ist nur der Kopf kleiner als die Norm, wird das Kind auf Pathologien der Entwicklung des Gehirns und des Zentralnervensystems untersucht.
Bauchumfang - ein wichtiger Parameter, der dem Arzt hilft, den Zustand des Kindes bei Verdacht auf Entwicklungsverzögerung zu klären. Meistens tritt im zweiten Trimester eine solche Verzögerung auf, bei der die Proportionen des Babys nicht symmetrisch sind. Mit anderen Worten, nicht alle Messungen sprechen von Abnahme. In diesem Fall werden nachgelagerte Standards mit dem Bauchumfang verglichen, um zu verstehen, ob es sich um eine pathologische Verzögerung oder um geringe und geringe Größe handelt - ein erbliches Zeichen eines bestimmten Kindes.
Zweiter Trimester-Kühlmitteltisch:
Geburtszeit (Wochen) | Kühlmittel, mm |
16 | 102 |
17 | 112 |
18 | 124 |
19 | 134 |
20 | 144 |
21 | 157 |
22 | 169 |
23 | 181 |
24 | 193 |
25 | 206 |
26 | 217 |
27 | 229 |
28 | 241 |
Leichter Rückstand hinter dem Mittelwert nicht als pathologisch betrachtet, Die genaue Aufmerksamkeit der Ärzte verdient eine Situation, in der der Bauchumfang um mehr als 2 Wochen hinter der Norm bröckelt. In diesem Fall wird der Parameter mit BPR, OG, LZR sowie mit der Länge der Gliedmaßen des Babys verglichen. Nabelschnur und Plazenta werden untersucht, um Sauerstoffmangel und unzureichende Ernährung des Kindes auszuschließen.
Die Abweichung dieses Parameters allein, wenn alle anderen der Gestationsperiode entsprechen, bedeutet nichts Besorgniserregendes, nur Babys wachsen im zweiten Trimester krampfartig und ungleichmäßig.
Es ist möglich, dass nach einigen Wochen bei einem außergewöhnlichen Ultraschall (und er wird ernannt werden, um die Daten zu überprüfen), das "Normal" in der Spalte ABl. Angezeigt wird.
Knochenlänge
Im Ultraschallprotokoll weisen diese Abmessungen auf Folgendes hin: DBK (Femurlänge), DKG (Tibiaknochenlänge), DKP (Unterarmknochenlänge), WPC (Humeruslänge), DTC (Nasenknochenlänge). Alle diese Knochen sind gepaart, daher zeigt das Protokoll doppelte numerische Werte an, z. B. DBK - 17 links, 17 rechts
Die Länge der Gliedmaßen im zweiten Trimester ist ein Hinweis auf genetische Störungen. Beispielsweise haben viele unheilbare Syndrome (Patau, Cornelia de Lange und andere) verkürzte Gliedmaßen. Obwohl es so einzigartig ist, die Normen und Abweichungen zu beurteilen, wird dies natürlich niemand tun. Verdacht muss durch die negativen Ergebnisse des ersten Screenings gestützt werden. sowie biochemische Blutuntersuchungen.
Häufig werden bei Mädchen Abweichungen in der Länge gepaarter Knochen beobachtet, da sie sich in einem anderen Tempo entwickeln und in den meisten Fällen mehr Miniaturparameter haben als Jungen, und die von Ärzten zur Überprüfung der Ultraschalldaten verwendeten Tabellen werden ohne Geschlecht erstellt.
DBK (Oberschenkellänge) im zweiten Trimester:
Geburtszeit, Wochen | DBK - Durchschnittsrate, mm | Untere Grenze des Normalen, mm | Obergrenze Normal, mm |
16 | 20 | 17 | 23 |
17 | 24 | 20 | 28 |
18 | 27 | 23 | 31 |
19 | 30 | 26 | 34 |
20 | 33 | 29 | 37 |
21 | 36 | 32 | 40 |
22 | 39 | 35 | 43 |
23 | 41 | 37 | 45 |
24 | 44 | 40 | 48 |
25 | 46 | 42 | 50 |
26 | 49 | 45 | 53 |
27 | 51 | 47 | 55 |
28 | 53 | 49 | 57 |
DKG (Länge der Beinknochen) im zweiten Trimester:
Geburtszeit, Wochen | DKG - normal, mm | Untere Schwelle von normal, mm | Obere Schwelle des Normalwertes, mm |
16 | 18 | 15 | 21 |
17 | 21 | 17 | 25 |
18 | 24 | 20 | 28 |
19 | 27 | 23 | 31 |
20 | 30 | 26 | 34 |
21 | 33 | 29 | 37 |
22 | 35 | 31 | 39 |
23 | 38 | 34 | 42 |
24 | 40 | 36 | 44 |
25 | 42 | 38 | 46 |
26 | 45 | 41 | 49 |
27 | 47 | 43 | 51 |
28 | 49 | 45 | 53 |
Duodenum (Humeruslänge) und DKP (Unterarmknochenlänge) im zweiten Trimester:
Geburtszeit, Wochen | Humerus - normal, mm | Zulässige Schwingungen, mm | Unterarmknochen - normal, mm | Zulässige Schwingungen, mm |
16 | 18 | 15-21 | 15 | 12-18 |
17 | 21 | 17-25 | 18 | 15-21 |
18 | 24 | 20-28 | 20 | 17-23 |
19 | 27 | 23-31 | 23 | 20-26 |
20 | 30 | 26-34 | 26 | 22-29 |
21 | 33 | 29-37 | 28 | 24-32 |
22 | 35 | 31-39 | 30 | 26-34 |
23 | 38 | 34-42 | 33 | 29-37 |
24 | 40 | 36-44 | 35 | 31-39 |
25 | 43 | 39-47 | 37 | 33-41 |
26 | 45 | 41-49 | 39 | 35-43 |
27 | 47 | 43-51 | 41 | 37-45 |
28 | 49 | 45-53 | 43 | 39-47 |
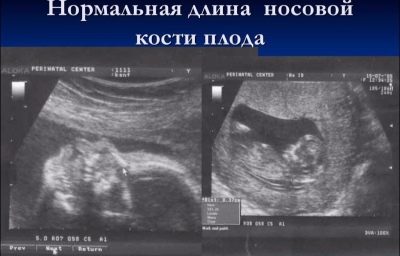
Die Länge des Nasenknochens im zweiten Trimester ist nicht so wichtig wie während des ersten Screenings. Es kann nicht länger als Marker für ein mögliches Down-Syndrom bei einem Kind angesehen werden. In der Mitte der Schwangerschaft hat die Nase des Babys die Größe und das Verhältnis, die ihm von Natur aus innewohnt, und diese Größe ist individuell. In einigen Beratungen, Ärzte beim zweiten Ultraschall messen sie nicht einmal die Nasenknochen, Geben Sie im Protokoll jedoch einfach an, dass diese Knochen visualisiert werden, oder schreiben Sie, dass die Nasenknochen normal sind.
Zukünftige Mütter, die in den Ultraschallprotokollen in der Spalte "Nasenknochen" Zahlen enthalten, werden jedoch interessiert sein, wie "neugierig" ihr Kind sein wird.
Die durchschnittliche Größe der Nasenknochen des Fötus im zweiten Trimester:
Geburtszeit, Wochen (Perioden) | Nasenbeinlänge - Mittelwerte | Untere Grenze des Normalen, mm | Obergrenze Normal, mm |
16-17 Wochen | 5,4 | 3,6 | 7,2 |
18-19 Wochen | 6,6 | 5,2 | 8,0 |
20-21 Wochen | 7,0 | 5,7 | 8,3 |
22-23 Wochen | 7,6 | 6,0 | 9,2 |
24-25 Wochen | 8,5 | 6,9 | 10,1 |
26-27 Wochen | 9,4 | 7,5 | 11,3 |
28-29 Wochen | 10,9 | 8,4 | 13,4 |
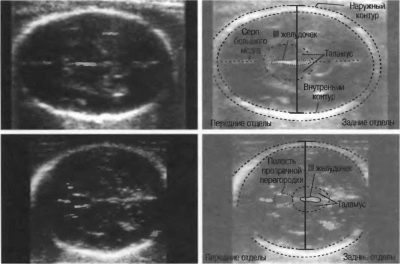
Innere Organe, Gesicht und Gehirn
Wenn das Baby keine schwerwiegenden Missbildungen aufweist, gehen die Diagnostiker nicht zu weit auf die Beschreibung der inneren Organe der Krümel ein. Im empfangenen Protokoll kann die zukünftige Mutter eine einfache Liste sehen: Die Nieren sind die Norm, das Herz hat 4 Kameras und so weiter.
Wenn Pathologien festgestellt werden, wird die Art der erkannten Anomalie in der entsprechenden Spalte angezeigt, beispielsweise eine Zyste oder eine Unterentwicklung.
Wenn man den Zustand des Gehirns beurteilt, notiert der Diagnostiker die Größe der Lappen, ihre Umrisse, die Struktur der Ventrikel, die Größe des Kleinhirns. Gesichtsknochen an 5 Monate schwanger Gut geformt, und der Arzt kann die Umlaufbahnen leicht untersuchen, messen, sicherstellen, dass das Baby normalerweise Ober- und Unterkiefer entwickelt hat, und gegebenenfalls Spalten (z. B. Wolfsmaul) und die Lippen der Lücke notieren.
Bei der Untersuchung der Wirbelsäule beurteilt der Arzt seinen Allgemeinzustand und untersucht ihn auf mögliche Spalten. Bei der Diagnose der Lunge wird der Arzt den Reifegrad feststellen, im zweiten Trimester ist es normalerweise das dritte
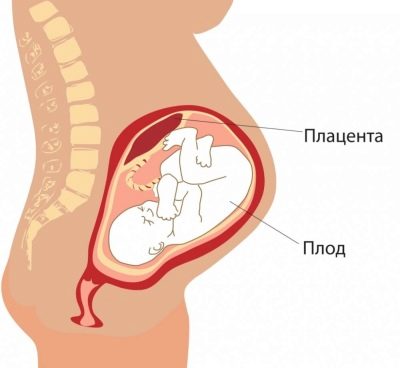
Plazenta
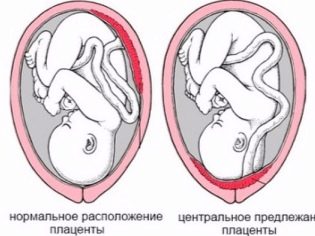
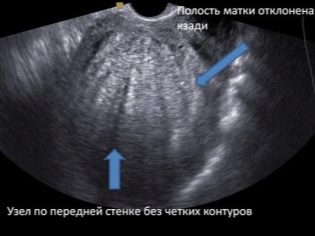
Von besonderer Bedeutung ist der Standort des "Kinderplatzes". Der häufigste Ort ist an der Rückwand, obwohl der Fronteinsatz nicht als Anomalie betrachtet wird. Die Position dieses temporären Organs, das das Baby füttert beeinflusst die Wahl der Taktik der Geburt. Zum Beispiel kann eine niedrige Position oder Position entlang der vorderen Wand der Gebärmutter eine Voraussetzung für die Ernennung eines geplanten Kaiserschnittes sein.
Eine niedrige Plazentation wird festgestellt, wenn der "Kindersitz" weniger als 5,5 Zentimeter vom inneren Pharynx entfernt ist. Wenn dieses temporäre Organ jedoch den Pharynx überlappt, deuten Sie abschließend auf eine Plazenta previa hin. Dies sollte bei einer schwangeren Frau keinesfalls zu Panik führen, denn mit zunehmendem Uterus steigt die Plazenta an und dies geschieht oft näher am Ende der Schwangerschaft des Kindes und wird durch eine Ultraschalluntersuchung im dritten Trimenon bestätigt.
Neben dem Ort identifiziert der Arzt die Dicke des "Kinderplatzes" und der Grad seiner Reife. Eine normale Dicke in der Mitte der Schwangerschaft beträgt 4,5 cm. Wenn sich herausstellt, dass die Plazenta dicker ist, wird eine zusätzliche Untersuchung vorgeschrieben, da eine solche Zunahme des temporären Organs auf pathologische Prozesse hinweisen kann, beispielsweise auf die Entwicklung des Konflikts zwischen Mutter und Fetus Rhesus sowie auf einige genetische Störungen. , intrauterine Infektionen.
Der Reifegrad der Plazenta im zweiten Trimester sollte null sein. Wenn der Arzt dies als erstes einschätzt, kann dies eine Frage der vorzeitigen Alterung des „Kinderplatzes“ sein, des Verlustes einiger seiner Funktionen und der potenziellen Gefährdung des Kindes. Dies verändert auch die Dicke - die Plazenta wird dünner, normalerweise mit frühem Altern in der Mitte der Schwangerschaft, ihre Dicke wird auf 2 cm oder weniger geschätzt.
Bis zu 30 Wochen sollte die Plazenta idealerweise einen Reifegrad von null aufweisen. Ab ungefähr Woche 27 kann sie die erste und ab 34 die zweite werden. Von Geburt an wird dieser Körper bis zum dritten Grad "alt".
Fruchtwasser (Wasser)
Transparenz, das Vorhandensein oder Nichtvorhandensein einer Suspension sowie die Wassermenge, die das Kind in der fötalen Blase umgibt, haben einen hohen diagnostischen Wert. Das Ultraschallprotokoll gibt den Index des Fruchtwassers an, was eine Vorstellung davon gibt, ob die Wassermenge normal ist. Polyhydramnion und Wasserknappheit können darauf hindeuten, dass das Baby Pathologien hat, eine Infektion aufgetreten ist.Diese Bedingungen erfordern zwingend eine ärztliche Überwachung, unterstützende Behandlung und die Wahl der richtigen Arbeitstaktik.
Durchschnittswerte des Fruchtwasserindex (IAG) im zweiten Trimester:
Geburtszeit, Wochen | Norm IAG, mm | Zulässige Schwingungen, mm |
16 | 121 | 73-201 |
17 | 127 | 77-211 |
18 | 133 | 80-220 |
19 | 137 | 83-225 |
20 | 141 | 86-230 |
21 | 143 | 88-233 |
22 | 145 | 89-235 |
23 | 146 | 90-237 |
24 | 147 | 90-238 |
25 | 147 | 89-240 |
26 | 147 | 89-242 |
27 | 156 | 85-245 |
28 | 146 | 86 -249 |
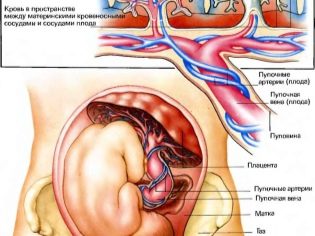
Nabelschnur
Die Untersuchung der Nabelschnur gibt Aufschluss darüber, wie das Baby mit Sauerstoff und Nährstoffen versorgt wird. Darüber hinaus kann die Pathologie der Struktur der Verbindungsschnur auf mögliche genetische Pathologien des Kindes hindeuten.
Normalerweise normal Eine gesunde Nabelschnur hat 3 Gefäße, zwei davon sind Arterien und eine - eine Ader. Für sie findet ein Austausch zwischen einer Frau und einem Kind statt. Mutter versorgt das Baby mit Nahrung und Sauerstoff, und das Baby "schickt" die Abfallprodukte des Stoffwechsels, die durch den Körper der Mutter ausgeschieden werden.
Eine unzureichende Anzahl von Gefäßen kann auf eine mögliche Entwicklung eines Down-Syndroms bei einem Kind hinweisen, ist jedoch kein obligatorischer Marker. Manchmal wird das Fehlen einer Arterie in der Nabelschnur durch die Arbeit einer anderen Arterie kompensiert, und das Kind wird gesund geboren, wenn auch mit reduziertem Gewicht.
Das Vorhandensein nur eines Gefäßes ist ein Zeichen für fötale Anomalien, und hier sind detaillierte genetische Untersuchungen und eine invasive Diagnose erforderlich.
Bei einer Ultraschalluntersuchung sieht die werdende Mutter also die Anzahl der vom Arzt gefundenen Nabelschnurgefäße sowie einen Hinweis darauf, dass der Blutfluss durch sie normal ist (oder ihre Geschwindigkeit abnimmt).
Gebärmutter
Ärzte, die Ultraschalluntersuchungen durchführen, sind daran interessiert, ob eine schwangere Frau eine Unterbrechung oder Frühgeburt droht. Daher beurteilt er das Vorhandensein oder Fehlen eines Uteruswandtonus. Wenn sich eine Frau einem Kaiserschnitt oder anderen Operationen am Fortpflanzungsorgan unterzogen hat, sollten Sie dies unbedingt überprüfen konsistente postoperative Narbe.
Wenn bei ihm alles in Ordnung ist, zeigt das Ultraschallprotokoll an, dass die Narbe keine Merkmale hat, und auch die Dicke des Narbengewebes. Zu den Merkmalen gehören Nischen, Ausdünnen der Narbe, wodurch das Risiko eines Gebärmutterrisses und des Todes von Fötus und Mutter besteht.
Außerdem wird der Gebärmutterhals, der Zustand des Gebärmutterhalskanals, beschrieben. Dies zeigt an, ob eine Fehlgeburt oder eine Frühgeburt droht.
Letzter Teil
Der letzte Teil des Protokolls gibt an, ob die Fetometriedaten der geburtshilflichen Periode entsprechen. Die Größe der Frucht erlaubt die Verwendung mehrerer Formeln, um das geschätzte Gewicht zu berechnen. Das tatsächliche Gewicht kann mit einem ausreichend großen Fehler von diesem Wert abweichen. Das Gewicht wird vom im Ultraschallgerät installierten Programm berechnet. Wenn in Ihrer Konsultation die Ausrüstung eines alten Musters installiert ist, ist ein solcher Eintrag möglicherweise überhaupt nicht im Protokoll enthalten.
Fetalgewicht (Durchschnittswerte) im zweiten Trimester:
16-17 Wochen - 50-75 Gramm.
18-19 Wochen - 160-250 Gramm.
20-21 Wochen - 215-320 gr.
22-23 woche - 410-490 gr.
24-25 Woche - 580-690 Gr.
26-27 woche - 800-910 gr.
28 woche 980-1000 gr.
Häufige Fragen
Nach IVF
Bei Frauen, die mit IVF schwanger werden, wird die Ultraschalldiagnose häufiger durchgeführt, sodass sie im zweiten Trimester nicht auf den zweiten, sondern auf den vierten oder fünften Ultraschall warten. In Bezug auf solche zukünftigen Mütter versuchen sie gründlicher zu forschen. In ihrer Schlussfolgerung wird es Informationen geben, die nicht im Standardverfahren enthalten sind. Bestimmung der Blutströmungsgeschwindigkeit in den Gebärmutter- und Plazentagefäßen. Es ist wichtig zu verstehen, ob es dem Baby "aus einem Reagenzglas" gut geht.
In der Schwangerschaft, Zwillinge (dreifach)
In diesem Fall beinhaltet der Ultraschall des zweiten Screenings eine detaillierte Beschreibung jeder der Früchte. Haben Sie keine Angst vor der Tatsache, dass die Parameter der Kinder unterschiedlich sein werden, da sich zwei oder drei kleine Männer nicht nach einem Schema entwickeln können, obwohl sie von einer Mutter gezüchtet werden.
Unfähigkeit, das Geschlecht zu bestimmen
Wenn der Arzt beim zweiten Ultraschall die Eltern der zukünftigen Babys nicht erkennen konnte, bedeutet dies nicht, dass die Studie schlecht durchgeführt wurde. Das ist selten, aber das ist möglich Das Baby nahm zum Zeitpunkt der Umfrage gerade eine unbequeme Position zur Überprüfung ein oder wandte dem Sensor den Rücken zu.
In diesem Fall kann der Fachmann kein genaues Ergebnis garantieren.