Thrombozytopenische Purpura bei Kindern
Hämorrhagische Pathologien sind spezifische Blutkrankheiten. In der Kinderpraxis treten sie häufig auf, unterscheiden sich jedoch in einem ziemlich schweren Verlauf. Sehr häufig tritt bei Kindern eine thrombozytopenische Purpura auf.
Ätiologie
Derzeit gibt es viele hämorrhagische Pathologien. Für ihre Entwicklung führen verschiedene Gründe. Eine dieser Erkrankungen ist die thrombozytopenische Purpura. Diese Pathologie führt die Liste der hämorrhagischen Erkrankungen bei Kindern und Erwachsenen an. Wenn Sie sich auf Statistiken konzentrieren, kann festgestellt werden, dass sie bei 40-70% der Patienten mit verschiedenen Blutpathologien auftritt.
Diese Pathologie ist durch eine starke Abnahme der Gesamtzahl der Blutplättchen im peripheren Blutkreislauf gekennzeichnet. Dies ist auf das Vorhandensein eines Immunkonflikts zwischen den Blutplatten und den Antigenen zurückzuführen. Es ist zu beachten, dass die anatomischen Parameter der Milz normal bleiben. Die Ärzte stellen fest, dass jedes Jahr mehr und mehr Fälle dieser hämorrhagischen Krankheit registriert werden.
Babys leiden häufiger an dieser Pathologie als Jungen.
Die einzige Ursache der Erkrankung ist noch nicht geklärt. Lange Zeit konnten Wissenschaftler die Gründe nicht verstehen, warum Babys diese Blutpathologie haben. Nur moderne Entwicklungen und wissenschaftliche Forschung haben den Spezialisten geholfen, Antworten auf ihre Fragen zu erhalten.
Die Entwicklung der thrombozytopenischen Purpura führt zum Einfluss verschiedener Faktoren. Die häufigsten und wissenschaftlich fundierten sind:
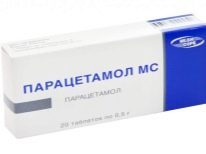
- Langfristige Verwendung bestimmter Arten von Drogen. Wissenschaftler haben bewiesen, dass mehr als 60 verschiedene Arzneimittel bei einem Kind das Auftreten von Symptomen dieser hämorrhagischen Erkrankung auf der Haut hervorrufen können. Solche Wirkstoffe umfassen Chinin, Chinidin, Sulfonamide, Heparin, Furosemid, Dipyridamol, Digoxin, Acetylsalicylsäure-Metaboliten, Paracetamol, einige Arten von Betablockern, Thiazide, Cephalosporine, Ampicillin, Levamisol und viele andere. Die Entwicklung einer hämorrhagischen Erkrankung bei einem bestimmten Kind vorherzusagen, ist eine fast unlösbare Aufgabe.
- Genetische Defekte Viele europäische Wissenschaftler glauben, dass die Vererbung eine sehr wichtige Rolle bei der Entwicklung der idiopathischen Version der Krankheit spielt. Zahlreiche wissenschaftliche Experimente sind im Gange, die diese Theorie beweisen oder widerlegen sollten. Bestehende genetische Störungen können zur Entwicklung einer Autoimmunentzündung und zum Auftreten unerwünschter Symptome einer hämorrhagischen Erkrankung führen.
- Folgen von Infektionskrankheiten. Die toxischen Wirkungen der Vitalprodukte pathogener Mikroorganismen auf den Kinderorganismus führen zur Entwicklung verschiedener entzündlicher immunologischer Reaktionen. Bei Säuglingen mit angeborenen Immundefizienzzuständen ist das Risiko einer thrombozytopenischen Purpura mehrfach erhöht.
- Intrauterine Infektion. Die ersten Anzeichen einer hämorrhagischen Erkrankung treten im Baby noch im Mutterleib auf. Eine Frau, die an thrombozytopenischer Purpura leidet, kann eine Reihe von Autoimmunantikörpern durch das Blutkreislaufsystem an das Kind abgeben. Diese klinische Situation führt dazu, dass die unerwünschten Symptome der Erkrankung bei einem Neugeborenen bereits in den ersten Lebensmonaten auftreten.
Pathogenese
Wissenschaftler konnten lange Zeit nicht feststellen, welchen Mechanismus die Entwicklung der thrombozytopenischen Purpura bei Kindern hat. Über viele Jahrzehnte bestanden verschiedene Theorien, die die Pathogenese dieser hämorrhagischen Erkrankung erklärten. Vor kurzem wurden im Zusammenhang mit dem Aufkommen neuer Laborgeräte und der Verbesserung diagnostischer Verfahren neue Erkenntnisse über den Mechanismus des Auftretens von thrombozytopenischer Purpura bei Kindern gewonnen.
Während des pathologischen Prozesses erscheint eine große Anzahl spezifischer Proteinmoleküle im Körper des Kindes. Sie werden als Anti-Thrombozyten-Antikörper bezeichnet. Diese Substanzen beginnen mit den spezifischen antigenen Komponenten der Zellmembranen der Blutplättchen (Blutplättchen) zu interagieren.
Normalerweise erfüllen diese Blutzellen eine Reihe sehr wichtiger physiologischer Funktionen. Sie sind notwendig, um eine normale Viskosität sicherzustellen, und auch für eine Blutfuge.
Die Ergebnisse neuerer wissenschaftlicher Studien bestätigen, dass die Struktur der Blutplättchen bei einer bestimmten hämorrhagischen Erkrankung eine Reihe von Veränderungen durchläuft. In ihnen tritt ein ausgeprägter Granulatapparat auf, und der Alphaserotoninspiegel steigt signifikant an. Die Änderung der Gesamtzahl der Blutplättchen beeinflusst das Auftreten persistenter Veränderungen, die in der Gefäßwand auftreten. In Reaktion auf diesen Zustand nimmt die Menge an Blutplättchenwachstumsfaktor zu.
Alle diese Störungen führen zum Absterben von Endotheliozyten - den Zellen, die das Innere der Blutgefäße auskleiden, und ihnen die spezifische "Glattheit" verleihen, die für einen ununterbrochenen Blutfluss erforderlich ist. Infolge dieser pathologischen Anomalien treten beim Kind erste Anzeichen eines hämorrhagischen Syndroms auf, was sein Wohlbefinden erheblich verschlechtert.
Nach bakteriellen oder viralen Infektionen treten Antiplatelet-Antikörper in der Regel nach ½ - 1 Monat auf. Nach ihrer Zugehörigkeit gehören sie zur Klasse der Immunglobuline G. Dies erklärt auch die anhaltende Persistenz der Antikörper im Blut. In einigen Fällen können sie während des gesamten Lebens im Kind bestehen bleiben. Der Tod "verbrauchter" Immunkomplexe erfolgt in der Milz.
Die neuesten Ergebnisse wissenschaftlicher Studien haben es ermöglicht zu klären, warum ein Kind, das an einer autoimmunen thrombozytopenischen Purpura leidet, lange Zeit Symptome einer erhöhten Blutung hat. Dies ist hauptsächlich auf einen Rückgang der Serotoninspiegel zurückzuführen. Normalerweise ist diese Substanz an der Bildung eines Blutgerinnsels beteiligt.
Ansichten
Ärzte unterscheiden verschiedene klinische Formen dieses hämorrhagischen Zustands.
Dazu gehören:
- Immunthrombozytopenie;
- idiopathisch.
Ärzte verwenden auch eine andere Klassifikation, die es Ihnen ermöglicht, verschiedene Varianten der thrombozytopenischen Purpura in verschiedene Immunformen zu unterteilen. Dazu gehören:
- Isoimmune Meistens nach Bluttransfusionen. Es kann angeboren sein - wenn die Mutter und das zukünftige Baby einen Immunkonflikt mit Thrombozytenantigenen haben. Kann einen vorübergehenden Charakter haben. Diese klinische Form ist häufig ständig wiederkehrend.
- Autoimmun Tritt aufgrund der Bildung einer großen Anzahl von Blutplättchen-Antikörpern gegen den eigenen Blutplättchen im Körper auf.
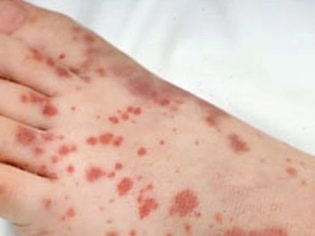
- Heteroimmun Die Entwicklung dieser Immunvariante der Krankheit führt häufig zur Einnahme bestimmter Medikamentengruppen. Eine wichtige Rolle dabei spielt das Vorhandensein einer individuellen Überempfindlichkeit und Immunität bestimmter Chemikalien in einem kranken Baby. Dies trägt zur Entwicklung eines spezifischen Symptoms bei - violette Hautläsionen, die das Ergebnis mehrerer Blutungen sind.
- Transimmune Diese Immunform der Krankheit entwickelt sich in der Regel als Folge des entstandenen antigenen Konflikts und der Anhäufung von Anti-Thrombozyten-Antikörpern bei einer schwangeren Frau.Sie dringen leicht durch den Blutfluss in die Plazenta in den Fötus ein, was zur Entstehung eines hämorrhagischen Syndroms führt.
Symptome
Der Schweregrad der nachteiligen klinischen Anzeichen der Krankheit hängt weitgehend davon ab, wie kritisch die Blutplättchenabnahme im peripheren Blut ist. Die Symptome nehmen zu, wenn der Blutplättchenspiegel auf 100.000 / µl abfällt. Die Reduktion auf 50.000 / µl führt zum Auftreten ausgeprägter Symptome des hämorrhagischen Syndroms.
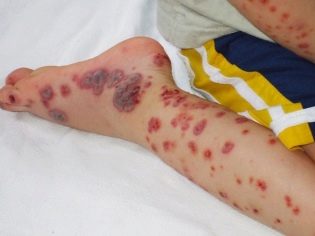
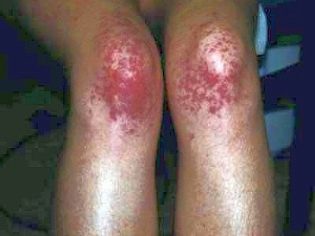
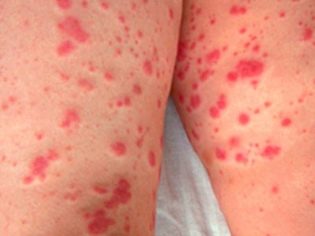
Dieser pathologische Zustand ist das spezifischste klinische Zeichen einer thrombozytopenischen Purpura. Es zeichnet sich durch das Auftreten zahlreicher und vielfältiger Blutungen aus, die in den verschiedensten anatomischen Zonen vorkommen.
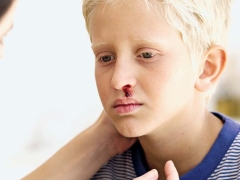
Ein krankes Kind hat häufig Nasen- und Zahnfleischblutungen, Blutungen im Gehirn und in den inneren Organen sind am gefährlichsten. Dies führt zu einer Behinderung des kranken Babys.
Blutungen in den Nieren oder im Harntrakt äußern sich bei einem Kind durch das Vorhandensein von Blut im Urin. Bei starken Blutungen kann es zu Hämaturie kommen - das Auftreten einer großen Anzahl roter Blutkörperchen im Harnsediment. Blutungen im Gastrointestinaltrakt (insbesondere im distalen Darm) führen dazu, dass das Kind schwarze Hocker (Melena) aufweist. Diese klinischen Anzeichen sind sehr ungünstig und erfordern die obligatorische Behandlung durch den Rat eines Arztes.
Das hämorrhagische Syndrom in der thrombozytopenischen Purpura weist mehrere Merkmale auf. Sie ist durch die Asymmetrie der resultierenden Abweichungen sowie durch die völlige Spontanität ihres Aussehens gekennzeichnet. Die Schwere der Symptome entspricht in der Regel nicht der Intensität der Auswirkungen.
In einigen Fällen manifestieren sich die unerwünschten Symptome bei einem Kind, selbst bei einer Einzeldosis des Arzneimittels oder nach Übertragung einer normalen Infektion. Sehr oft tritt die thrombozytopenische Purpura in akuter Form auf.
Blutungen können mehrfach sein und gleichzeitig (in einer Vielzahl von inneren Organen) auftreten. Es gibt ziemlich ungünstige Lokalisation innerer Blutungen. Dazu gehören Nieren, Nebennieren, Kopf und Rückenmark, Herz und Leber. Blutungen in diesen Organen führen zu einer deutlichen Beeinträchtigung der Vitalfunktionen.
Thrombozytopenische Purpura hat bestimmte Eigenschaften. Bei der Palpation innerer Organe ist festzustellen, dass Milz und Leber nicht vergrößert werden. Lymphknoten bleiben auch normal groß. Diese klinischen Anzeichen unterscheiden diese Pathologie signifikant von vielen anderen hämorrhagischen Erkrankungen. Oft bleibt das Syndrom der erhöhten Blutung nur eine Manifestation dieser Krankheit.
Wie erscheint es bei Neugeborenen?
Die ersten Symptome bei Babys mit Auto-Thrombozyten-Antikörpern im Blut treten in den ersten Lebensmonaten auf. Bei Säuglingen kann das hämorrhagische Syndrom auf unterschiedliche Weise ausgedrückt werden. Das Auftreten negativer Symptome wird durch den Anfangszustand des Babys sowie das Vorhandensein schwerer assoziierter Pathologien beeinflusst.
Es gibt thrombozytopenische Purpura bei Kindern mit dem Auftreten von Blutungen in der Haut, in den Schleimhäuten sowie in den inneren Organen.
Normalerweise sind die ersten Symptome, die Eltern bei einem kranken Kind feststellen, große Prellungen, die plötzlich auf der Haut auftreten. In der Regel gibt es keine vorherigen Schäden oder Stöße, bevor solche Elemente auf der Haut erscheinen. Die Entwicklung von Blutungen im Hohlraum großer Gelenke ist sehr gefährlich, da sie bei aktiven Bewegungen zu Gangstörungen und Schmerzen führen kann.
Diagnose
Sie können die Krankheit vermuten, wenn ein Kind verschiedene Blutungen hat. Normalerweise gibt es keine derartigen Manifestationen bei Babys.Das Auftreten von Prellungen auf der Haut ohne Rücksicht auf Verletzungen oder Schocks sollte die Eltern auch dazu motivieren, den Kinderarzt mit dem Baby zu konsultieren. Eine genauere Diagnose kann den Hämatologen der Kinder stellen.
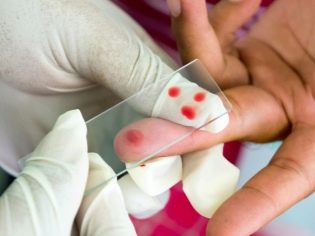
Für die Diagnose sind mehrere Labortests erforderlich. Diese Studien helfen, die pathologische Variante der Blutung festzustellen und den Schweregrad der physiologischen Störungen des Kindes zu bestimmen.
Ein Pralltest und ein Manschettentest werden durchgeführt, um übermäßige Blutungen festzustellen. Die Untersuchung mit Hilfe einer Manschette eines Kinderblutdruckmessgeräts zur Blutdruckmessung ist für die Diagnose einer thrombozytopenischen Purpura zwingend erforderlich.
Die grundlegende Forschung, die ausnahmslos für alle Babys durchgeführt wird, ist ein vollständiges Blutbild. Diese hämorrhagische Erkrankung ist durch eine starke Abnahme der Anzahl der Blutplättchen gekennzeichnet. Nach früheren viralen Infektionen kann lang anhaltende Lymphozytose im Blut vorhanden sein. Die spinale Punktion mit thrombozytopenischer Purpura ist nur eine Nebenwirkung. Das Ergebnis des Myelogramms bei dieser Krankheit zeigt, dass die Anzahl der Thrombozyten normal ist.
Um die bestehende funktionelle Beeinträchtigung festzustellen, wird eine Koagulogrammanalyse durchgeführt. Es hilft, die Menge an Fibrinogen, Prothrombinzeit und anderen wichtigen Kriterien zur Beurteilung der intravaskulären Thrombose zu bestimmen. Das Ergebnis wird vom behandelnden Arzt ausgewertet.
In einigen Situationen ist eine Erweiterung des Komplexes diagnostischer Maßnahmen erforderlich. Der Zweck der zusätzlichen Forschung wird nach strengen medizinischen Indikationen durchgeführt.
Behandlung
Das Auftreten von Anzeichen eines ausgeprägten hämorrhagischen Syndroms bei einem Baby ist ein Grund für den Krankenhausaufenthalt. Die Korrektur von hämatologischen Erkrankungen wird unter Krankenhausbedingungen durchgeführt, alle Prozesse werden von Ärzten kontrolliert. Während der Verschlimmerung der Krankheit ist Bettruhe notwendig. Wenn Sie sich besser fühlen, kann Ihr Baby zu seiner normalen Lebensweise zurückkehren. Aktive Sportarten für diese Kinder sind in der Regel begrenzt.
Eine der wichtigsten Komponenten der Behandlung ist die Diät.
Ein krankes Baby sollte 5-6 mal am Tag in kleinen Portionen essen. Sehr gut, wenn das Essen vorgequetscht ist. Es wird empfohlen, das Geschirr schonend zu garen, ein Braten in Öl sollte ausgeschlossen werden. Die Grundlage der Kinderernährung sollte eine Vielzahl von Proteinprodukten sein.
Die wichtigsten Medikamente, die von Ärzten als Ausgleich für das hämorrhagische Syndrom verschrieben werden, sind Glukokortikoide. Sie haben einen komplexen Effekt, der eine desensibilisierende, entzündungshemmende, immunsuppressive und antiallergische Wirkung einschließt. Das Hauptarzneimittel, das während dieser Zeit verschrieben wird, ist Prednison. Die Dosierung des Hormons wird individuell unter Berücksichtigung von Alter und Gewicht des Babys festgelegt.
Wenn Sie im Blut eines kranken Kindes Prednison erhalten, steigt die Anzahl der Thrombozyten allmählich an. Die Akzeptanz von Hormonen hilft, die Anzahl der zirkulierenden Antiplättchen-Antikörper zu reduzieren sowie die Bildung von Immunkomplexen zu reduzieren, die das Auftreten unerwünschter Symptome verursachen.
Was ist eine thrombozytopenische Purpura, siehe folgendes Video.