Πρώτος υπέρηχος κατά τη διάρκεια της εγκυμοσύνης: ο χρόνος και τα πρότυπα
Η πρώτη εξέταση υπερήχων κατά τη διάρκεια της εγκυμοσύνης είναι πάντα ένα συναρπαστικό και σημαντικό γεγονός στη ζωή της μελλοντικής μητέρας. Αυτή είναι η πρώτη "συνάντηση" μιας γυναίκας με το παιδί της, ο οποίος είναι ακόμα πολύ μικρός.
Αυτή η έρευνα αναμένεται με ένα ιδιαίτερο συναίσθημα - ανυπομονησία αναμεμειγμένο με το άγχος. Σχετικά με το πώς και πότε διεξάγεται η πρώτη σάρωση με υπερήχους για τις γυναίκες σε μια "ενδιαφέρουσα θέση", καθώς και ποιες παράμετροι θεωρείται ο κανόνας, θα περιγράψουμε σε αυτό το άρθρο.
Ημερομηνίες
Η πρώτη προγραμματισμένη σάρωση υπερήχων, η οποία συνιστάται για όλες τις μέλλουσες μητέρες, εκτελείται από 10 έως 13 εβδομάδες συμπεριλαμβανομένων. Πρόκειται για ένα σημαντικό και ενημερωτικό πρώτο προγεννητικό έλεγχο για τους γιατρούς και τις γυναίκες. Ωστόσο, για πολλές γυναίκες, αυτή η υποχρεωτική εξέταση δεν θα είναι πλέον η πρώτη, αφού έως και 10 εβδομάδες μπορεί να έχουν ήδη υποβληθεί σε μια τέτοια διάγνωση.
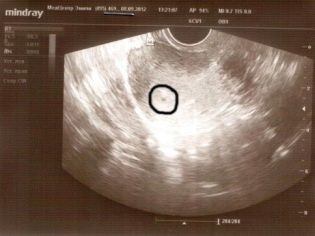
Θεωρητικά, ο πρώτος υπέρηχος μπορεί να είναι ενημερωτικός κατά τη διάρκεια της εγκυμοσύνης ήδη 2,5-3 εβδομάδες μετά την αναμενόμενη ημέρα της ωορρηξίας. Αυτό αντιστοιχεί περίπου στην πέμπτη μαιευτική εβδομάδα.
Αυτή τη στιγμή, για πρώτη φορά, εμφανίζεται μια τεχνική ευκαιρία στην οθόνη του σαρωτή υπερήχων του εμβρύου αυγού, που θα υποδεικνύει την εμφάνιση της εγκυμοσύνης. Αλλά μέχρι τις 10-11 εβδομάδες, η διάγνωσις υπερήχων δεν συνιστάται επίσημα χωρίς καλά αποδεικτικά στοιχεία.
Γιατί εκτελείται ο υπερηχογράφος ρουτίνας;
Ο σκοπός μιας προγραμματισμένης μελέτης σε ένα καθορισμένο χρονικό πλαίσιο είναι η ταυτοποίηση των λεγόμενων δεικτών πιθανών παθολογιών του εμβρύου. Έως 10-13 εβδομάδες για μαιευτικό υπολογισμό (περίπου 12-15 εβδομάδες μετά τη σύλληψη), αυτοί οι δείκτες δεν υπόκεινται σε αξιολόγηση.
Οι ημερομηνίες κατά τις οποίες διεξάγεται ο πρώτος προγεννητικός έλεγχος δεν επιλέγονται τυχαία, επειδή σε περίπτωση ανίχνευσης ανωμαλιών, μια γυναίκα μπορεί να κάνει έκτρωση για ιατρικούς λόγους χωρίς να περιμένει το χρόνο να είναι υπέροχο.
Οι επιπλοκές μετά από άμβλωση για μεγάλες περιόδους είναι πάντα μεγαλύτερες.
Ο πρώτος υπερηχογράφος δεν συμβαίνει τυχαία σε μία ημέρα με την παράδοση δείγματος φλεβικού αίματος για βιοχημική έρευνα. Τα αποτελέσματα του υπερηχογραφήματος δεν αξιολογούνται χωριστά από τον αριθμό των αιμοπεταλίων. Αν εντοπιστούν δείκτες και η ορμονική και πρωτεϊνική ισορροπία στο αίμα θραύεται με κάποιο τρόπο, ο κίνδυνος να έχει ένα μωρό με χρωμοσωμικές ανωμαλίες είναι υψηλότερος.
Η προγραμματισμένη εξέταση εντός του χρονοδιαγράμματος που έχει θέσει το Υπουργείο Υγείας στοχεύει στην εξεύρεση γυναικών που κινδυνεύουν να γεννήσουν μωρά με σοβαρές ολικές βλάβες που προκαλούνται από γενετική "δυσλειτουργία."
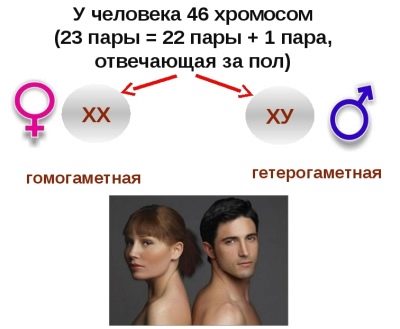
Στους ανθρώπους, 23 ζεύγη χρωμοσωμάτων. Είναι όλα τα ίδια, με εξαίρεση το τελευταίο ζευγάρι, στο οποίο τα αγόρια XY, και τα κορίτσια - ΧΧ. Ένα επιπλέον χρωμόσωμα ή έλλειψη τέτοιων σε ένα από τα 23 ζευγάρια προκαλεί μη αναστρέψιμες παθολογίες.
Έτσι, εάν ο αριθμός των χρωμοσωμάτων σε 21 ζευγάρια παραβιαστεί, το παιδί διαγιγνώσκεται με το σύνδρομο Down και εάν υπάρχει ένας λανθασμένος αριθμός χρωμοσωμάτων σε 13 ζεύγη, το σύνδρομο Patau αναπτύσσεται.
Δεν μπορεί να ειπωθεί ότι η πρώτη εξέταση σε γενικές και υπερηχογραφικές εξετάσεις μέσα σε αυτήν, συγκεκριμένα, μπορεί να αποκαλύψει όλες τις πιθανές παραλλαγές γενετικών διαταραχών, αλλά η πιο σκληρή στην πλειονότητα μπορεί να βρεθεί στην πρώτη προγραμματισμένη έρευνα με τα επόμενα πρόσθετα διαγνωστικά. Τέτοιες παθολογίες περιλαμβάνουν: σύνδρομο Down, Edwards, Patau, Turner, Cornelia de Lange, Smith-Lemli-Opitz, και σημάδια μη-μοριακών τριπλόων.
Οι ατέλειες του νευρικού σωλήνα, όπως η μείωση ή η πλήρης απουσία του εγκεφάλου, οι ανωμαλίες της ανάπτυξης του νωτιαίου μυελού, μπορούν να εντοπιστούν μόνο στον δεύτερο προληπτικό έλεγχοπου περνά σύμφωνα με το σχέδιο μόνο στο δεύτερο τρίμηνο της εγκυμοσύνης.
Πηγαίνοντας στον πρώτο προγραμματισμένο υπερηχογράφημα, μια γυναίκα πρέπει να καταλάβει ότι κανείς δεν θα διαγνώσει το μωρό της μόνο με βάση αυτό που είδε στην οθόνη του σαρωτή υπερήχων.
Εάν ο διαγνωστικός υποψιαστεί την παθολογία και τις αναπτυξιακές ανωμαλίες, οπωσδήποτε θα το υποδείξει και η γυναίκα θα σταλεί για διαβούλευση στη γενετική, η οποία θα αποφασίσει για την ανάγκη ακριβέστερης από τις διαγνωστικές μεθόδους υπερηχογραφήματος - διηθητική, κατά την οποία οι γιατροί λαμβάνουν σωματίδια εμβρυϊκού ιστού , αίμα από τον ομφάλιο λώρο, αμνιακό υγρό για γενετική ανάλυση. Η ακρίβεια των επεμβατικών μεθόδων είναι σχεδόν 99%.
Το τέλειο αντάλλαγμα είναι μη επεμβατική ανάλυση εμβρυϊκού DNA, το οποίο είναι απολύτως ασφαλές τόσο για τη μητέρα όσο και για το μωρό, καθώς για την κατοχή μιας εγκύου γυναίκας χρειάζεται μόνο να δωρίσετε φλεβικό αίμα.
Μεταξύ άλλων καθηκόντων του πρώτου υπερηχογραφικού ελέγχου είναι η αποσαφήνιση της ηλικίας κύησης από το μέγεθος του μωρού, ο προσδιορισμός της κατάστασης της γυναικείας αναπαραγωγικής υγείας, η εκτίμηση των πιθανών κινδύνων στους επόμενους έξι μήνες του τοκετού.
Μη προγραμματισμένη έρευνα - για ποιο λόγο;
Σήμερα, ο υπερηχογράφος είναι περισσότερο από προσιτός και επομένως μια γυναίκα μπορεί να πάει σε αυτόν χωρίς τη γνώση του γιατρού και τις οδηγίες του. Πολλοί κάνουν, και μετά από το σπίτι δοκιμή δείχνει δύο ταινίες, στέλνονται στην κοντινότερη κλινική για να επιβεβαιώσουν το γεγονός της εγκυμοσύνης με τη βοήθεια μιας τέτοιας σάρωσης.
Ωστόσο, εκτός από την επιθυμία της ίδιας της γυναίκας να γνωρίζει επακριβώς αν έλαβε χώρα η σύλληψη, μπορεί να υπάρχουν ιατρικές ενδείξεις για τον πρώτο υπερηχογράφημα πριν από την προγραμματισμένη ώρα. Συμβαίνει ότι πριν από την προβολή μια γυναίκα έχει χρόνο να κάνει αρκετές τέτοιες έρευνες.
Ιατρικές ενδείξεις για τις οποίες η μελέτη μπορεί να συνιστάται προηγουμένως Οι συστάσεις του Υπουργείου Υγείας είναι ποικίλες:
- Αποβολή εγκυμοσύνης. Εάν μια γυναίκα είχε προηγουμένως δύο ή περισσότερες αποβολές στα πολύ πρώιμα στάδια της κύησης, συνιστάται η πρώτη σάρωση με υπερήχους κατά την εγγραφή σε προγεννητική κλινική για να βεβαιωθείτε ότι το έμβρυο αναπτύσσεται αυτή τη φορά.
- Κατεψυγμένο ιστορικό εγκυμοσύνης. Εάν πριν από την τρέχουσα εγκυμοσύνη η γυναίκα είχε περιπτώσεις μη αναπτυσσόμενης εγκυμοσύνης, ανμρυξία (απουσία εμβρύου στο εμβρυϊκό ωάριο), τότε συνιστάται να γίνει έγκαιρη σάρωση με υπερήχους για να διαπιστωθεί εάν υπάρχει υποτροπή.
- Έκτοπη εγκυμοσύνη στην ιστορία ή υποψία έκτοπης εγκυμοσύνης. Στην περίπτωση αυτή, το καθήκον της έγκαιρης εξέτασης είναι να εντοπιστεί η πιθανή έκτοπη τοποθέτηση του ωαρίου όσο το δυνατόν νωρίτερα, αρκεί να μην αποτελεί σοβαρή απειλή για τη ζωή της γυναίκας. Η ύπαρξη ύπαρξης αν το επίπεδο της hCG στο αίμα μιας γυναίκας είναι σημαντικά χαμηλότερο από το προδιαγεγραμμένο επίπεδο, εάν υπάρχουν πόνους, εκκρίσεις, όχι παρόμοια με την έμμηνο, καθυστερημένη εμμηνόρροια, ενώ η μήτρα δεν διευρύνεται.
- Τραύμα και χειρουργική επέμβαση στη μήτρα της ιστορίας. Εάν πριν από την έναρξη της εγκυμοσύνης, η γυναίκα υποβληθεί σε χειρουργικές παρεμβάσεις που επηρεάζουν το κύριο γυναικείο αναπαραγωγικό όργανο, τότε το καθήκον του πρώτου υπερηχογράφημα το συντομότερο δυνατόν θα είναι να εκτιμήσει τον τόπο προσάρτησης του ωαρίου. Όσο πιο μακριά από τα μετεγχειρητικά εκδηλώνονται τα μωρά, τόσο πιο ευνοϊκή είναι η πρόγνωση για την κανονική εγκυμοσύνη και τον τοκετό.
- Υποψία πολλαπλής εγκυμοσύνης. Σε αυτή την περίπτωση, είναι απαραίτητη μια μελέτη υπερήχων για ημερομηνίες που έχουν προηγουμένως εξεταστεί για να επιβεβαιωθεί το γεγονός της μεταφοράς δύο ή περισσότερων μωρών. Ένας γιατρός μπορεί να το μαντέψει αυτό υπερβαίνοντας το επίπεδο της hCG στο αίμα μιας εγκύου γυναίκας δύο ή περισσότερες φορές.
- Χρόνιες ασθένειες όγκοι, μυόμα. Οι υπάρχουσες παθολογίες του αναπαραγωγικού συστήματος μπορούν να επηρεάσουν όχι μόνο την ικανότητα να συλλάβουν ένα παιδί, αλλά και την ικανότητα να το φέρει. Ως εκ τούτου, οι γυναίκες με τέτοιες ασθένειες παρουσιάζονται μια πρώιμη εξέταση με υπερήχους για να εκτιμήσουν τον τόπο εμφύτευσης και τον ρυθμό ανάπτυξης του ωαρίου.
- Η απειλή διακοπής. Κατά τους πρώτους όρους, ενδέχεται να υπάρχει και απειλή αποβολής. Συνήθως, εκδηλώνεται ως αποβολή από τα γεννητικά όργανα, τραβώντας (όπως κατά τη διάρκεια της εμμήνου ρύσεως ή ελαφρώς ισχυρότερη) πόνους στην κάτω κοιλιακή χώρα και στην οσφυϊκή περιοχή, επιδείνωση της γενικής κατάστασης της γυναίκας. Με τέτοια συμπτώματα συνιστάται η σάρωση υπερήχων με τη σημείωση "cito", που σημαίνει "επείγουσα, επείγουσα".
- Αμφιλεγόμενα αποτελέσματα δοκιμών. Για διάφορους λόγους, μπορεί να υπάρξουν «διαφωνίες» μεταξύ των δοκιμαστικών ταινιών, η εξέταση αίματος για τον προσδιορισμό του χαρακτηριστικού της ορμόνης της εγκυμοσύνης hCG και τα αποτελέσματα μιας «χειρωνακτικής» γυναικολογικής εξέτασης. Εάν οι διαφωνίες είναι τέτοιες ώστε ο μαιευτήρας-γυναικολόγος δεν μπορεί να πει με βεβαιότητα αν η γυναίκα είναι έγκυος καθόλου, θα την παραπέμψει σε υπερηχογράφημα.
Πρώτη διάγνωση μετά από εξωσωματική γονιμοποίηση
Εάν για κάποιο λόγο ένα ζευγάρι δεν μπορεί να συλλάβει ανεξάρτητα ένα μωρό, οι γιατροί μπορούν να το κάνουν γι 'αυτούς. Η όλη διαδικασία της γονιμοποίησης in vitro, ξεκινώντας με την προετοιμασία για αυτήν και τελειώνοντας με την έγχυση των εμβρύων - "τρεις ημέρες" ή "πέντε ημέρες", ελέγχεται μέσω της διάγνωσης υπερήχων.
Μετά τη μεταφορά εμβρύου, η γυναίκα έχει εκχωρηθεί ορμονοθεραπείαέτσι ώστε τα μωρά να έχουν περισσότερες πιθανότητες να αποκτήσουν μια βάση και να αρχίσουν να αναπτύσσονται στη μήτρα.
Ο πρώτος υπερηχογράφημα μετά από εξωσωματική γονιμοποίηση συνιστάται για 12-14 ημέρες μετά τη μεταμόσχευση, εάν δεν ξεκινήσει μηνιαίως και τα αποτελέσματα της εξέτασης αίματος για ανθρώπινη χοριακή γοναδοτροπίνη δείχνουν ότι η εγκυμοσύνη έχει αρχίσει.
Σε αυτό το στάδιο, το καθήκον της διάγνωσης είναι να διασφαλιστεί ότι έχει γίνει η εγκυμοσύνη και οι προσπάθειες των γιατρών και των συζύγων έχουν στεφθεί με επιτυχία.
Εάν η διάγνωση υπερήχων δείχνει την παρουσία στο αίμα του ωαρίου (ή αρκετών ωαρίων εμβρύου), τότε η επόμενη εξέταση υπερηχογραφήματος προγραμματίζεται μετά από άλλες δύο εβδομάδες για να βεβαιωθείτε ότι τα έμβρυα αναπτύσσονται και αναπτύσσονται. Στη συνέχεια, μια γυναίκα προγραμματίζεται, όπως και για όλες τις άλλες έγκυες γυναίκες, μια προγραμματισμένη εξέταση εξέτασης. 10-13 εβδομάδες κύησης.
Τι μπορεί να δει κανείς στον πρώτο υπερηχογράφημα;
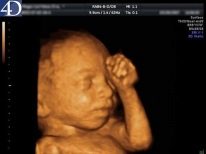
Η μελλοντική μητέρα, σε ποια ώρα δεν θα πήγαινε στην αίθουσα υπερήχων, ενδιαφέρεται για αυτό που μπορεί να δει κανείς σε έναν ή άλλο όρο. Οι σύγχρονοι τύποι διαγνωστικών υπερήχων διευρύνουν σημαντικά τις προοπτικές, ειδικά για τέτοιους καινοτόμους τύπους όπως ο υπερηχογράφος 3D και 4D, καθώς και ο υπερηχογράφος 5D, που παρέχουν την ευκαιρία να μην εμφανίζονται σε πραγματικό χρόνο μια δισδιάστατη αλλά μια τρισδιάστατη και ομοιόμορφη εικόνα.
Ωστόσο, δεν πρέπει να σκεφτόμαστε ότι την επόμενη μέρα μετά την έναρξη της καθυστέρησης σε οποιαδήποτε, ακόμα και τη πιο σύγχρονη συσκευή, μπορεί κανείς να δει τουλάχιστον κάτι. Η πρωιμότερη περίοδος κατά την οποία είναι δυνατόν (και πάλι, μόνο θεωρητικά) να ληφθεί υπόψη το γονιμοποιημένο ωάριο θεωρείται 5 μαιευτική εβδομάδα (αυτό είναι τρεις εβδομάδες μετά την ωορρηξία ή μία εβδομάδα μετά την έναρξη της καθυστέρησης).
Δεν υπάρχει λόγος να φτιάξετε ένα ακριβό "ογκομετρικό" τρισδιάστατο υπερήχων σε τόσο σύντομο χρονικό διάστημα, γιατί τώρα μπορείτε να δείτε μόνο το σημείο, το οποίο είναι το εμβρυϊκό αυγό. Πηγαίνοντας στον πρώτο υπερηχογράφημα, μια γυναίκα πρέπει να ξέρει τι ακριβώς μπορεί να δείξει.
Σε 5-9 εβδομάδες
Ο πρώιμος υπερηχογράφος, σύμφωνα με μαρτυρίες ή χωρίς μαρτυρία, κατόπιν αιτήματος της μελλοντικής μητέρας, δεν θα είναι σε θέση να ευχαριστήσει τη γυναίκα με εντυπωσιακές εικόνες και αξέχαστες εικόνες. Με τους πρώτους όρους, καθορίζεται μόνο μια στρογγυλευμένη εκπαίδευση στην κοιλότητα της μήτρας με ένα λεπτό εσωτερικό πυρήνα - το έμβρυο.Η ίδια όμορφη λεπτομερής εικόνα ενός μικρού εμβρύου, που απεικονίζουν χρησιμοποιώντας γραφικά υπολογιστή, στην πραγματικότητα δεν θα είναι.
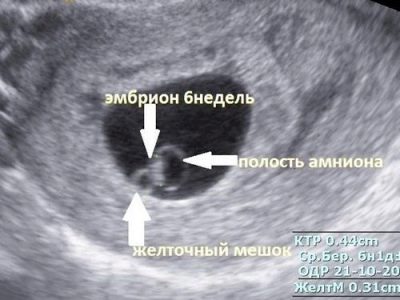
Οι περισσότερες γυναίκες δεν μπορούν ακόμη να εξετάσουν το ίδιο το γονιμοποιημένο ωάριο, ειδικά εάν η διάγνωση δεν συνοδεύεται από λεπτομερείς παρατηρήσεις από το γιατρό. Αλλά υπάρχει μια ωραία αποχρώσεις - σε πέντε μαιευτικές εβδομάδες, μια μικροσκοπική καρδιά αρχίζει να χτυπήσει στο μικροσκοπικό μωρό, ή μάλλον, παρατηρείται μια χαρακτηριστική κυμάτωση όπου θα σχηματιστεί σύντομα το κλουβί.
Εάν η συσκευή στην οποία διεξάγεται η έρευνα έχει αρκετά καλή ανάλυση και έναν σύγχρονο αισθητήρα, τότε η μητέρα θα είναι σε θέση να δει πώς συμβαίνει αυτό. Το κύριο χαρακτηριστικό της ανάπτυξης του μωρού στην αρχική περίοδο είναι το μέγεθος του ωαρίου. Είναι δικός του και ο γιατρός θα μετρήσει εάν μια γυναίκα έρχεται για σάρωση στις 5-9 εβδομάδες της εγκυμοσύνης.
Εάν η πρώτη σάρωση υπερήχων πέσει σε 7 εβδομάδες για μαιευτικό υπολογισμό της ηλικίας κύησης (περίπου 5 εβδομάδες από την ημέρα της ωορρηξίας), τότε η γυναίκα θα είναι πιο πιθανό να δείξει το μωρό της. Το έμβρυο αυτής της περιόδου έχει δυσανάλογα μεγάλο κεφάλι και ουρά.
Στις 9 εβδομάδες, το μωρό θα έχει ανθρώπινες μορφές που είναι πιο κατανοητές από τη μητέρα, αν και η ουρά και το μεγάλο κεφάλι θα εξακολουθούν να παρατηρούνται. Η καρδιά ενός παιδιού στις 8-9 εβδομάδες μπορεί να ακουστεί ήδη εάν η μηχανή υπερήχων είναι εξοπλισμένη με ακουστικά ηχεία.
Σε 10-13 εβδομάδες
Μέχρι τη στιγμή της πρώτης προβολής το μωρό αλλάζει δραματικά. Στην πρώτη προγραμματισμένη σάρωση υπερήχων, μια γυναίκα είναι πιο πιθανό να εμφανιστεί ένα τέτοιο μωρό.
Είναι ήδη πολύ διακριτή στυλό, αν είστε τυχεροί, μπορείτε ακόμη και να δούμε τα δάχτυλα πάνω τους. Διακρίνει επίσης το προφίλ του προσώπου, την κοιλιά, το στήθος. Η καρδιά θρυμματίζει το μωρό θρυμματίζεται και δυνατά, θα δώσει για να ακούσει.
Σε ένα μωρό αυτή τη στιγμή, μετριέται η απόσταση από την κόρη στο στήθος (το μέγεθος του κοκκύτη στο βόθρο ή το ΚΤΡ), η απόσταση μεταξύ των χρονικών οστών - το μέγεθος του κεφαλιού (BPR), επίσης μερικές φορές συνεχίζει να μετρά το μέγεθος του ωαρίου, αλλά το μέγεθος αυτό δεν έχει πλέον μεγάλη διαγνωστική αξία.
Ο κύριος στόχος είναι να ανιχνευθούν, αν υπάρχουν, οι δείκτες χρωμοσωμικών ανωμαλιών, όπως αναφέρθηκε παραπάνω. Αυτά περιλαμβάνουν δύο μεγέθη - το μήκος των ρινικών οστών και την απόσταση από την εσωτερική επιφάνεια του δέρματος του μωρού στην εξωτερική επιφάνεια των μαλακών ιστών του λαιμού.
Ορισμένες παθολογίες τείνουν να συσσωρεύουν περίσσεια υγρού σε αυτή τη συγκεκριμένη περιοχή, λόγω της οποίας η TVP (πάχος του περιλαίμιου) αυξάνεται. Πολλές χρωμοσωμικές «αποτυχίες» συνοδεύονται από διάφορες παραμορφώσεις των οστών του προσώπου, γι 'αυτό και τα ρινικά οστά προσπαθούν να διακρίνουν και, ει δυνατόν, να μετρήσουν.
Τα εξωτερικά γεννητικά όργανα είναι σχεδόν σχηματισμένα και μπορούν επίσης θεωρητικά να θεωρηθούν σε 12-13 εβδομάδες, αλλά οι γιατροί αυτή τη στιγμή δεν μπορούν να μιλάνε με σιγουριά για το φύλο των μικρών, επειδή οι διαφορές εξακολουθούν να φαίνονται ελάχιστες. Ένας διαγνωστικός θα είναι σε θέση να απαντήσει με μεγαλύτερη ακρίβεια στην ερώτηση της μητέρας για το πεδίο του παιδιού μετά την 18η εβδομάδα της εγκυμοσύνης, όταν έρχεται στη δεύτερη προγραμματισμένη υπερηχογραφική σάρωση.
Αποκρυπτογράφηση και κανόνες
Ερμηνεύστε τα αποτελέσματα του υπερηχογράφημα θα πρέπει ο γιατρός. Όλοι γνωρίζουν γι 'αυτό, αλλά είναι κατανοητό το ενδιαφέρον και το άγχος που είναι εγγενές στις μέλλουσες μητέρες, κάνουν τις γυναίκες να προσεγγίσουν προσεκτικά τη μελέτη σύνθετης ορολογίας, προκειμένου να κατανοήσουν τα πάντα από μόνοι τους. Αυτό δεν είναι ασυνήθιστο Το καθήκον μας είναι να βοηθήσουμε τις έγκυες γυναίκες να καταλάβουν τι είναι γραμμένο στη φυλακή.
Svd
Κάτω από αυτή την τριψήφια συντομογραφία κρύβεται ο κύριος δείκτης της εξέλιξης του μωρού για έως και 9-10 εβδομάδες. Δεδομένου ότι το ίδιο το έμβρυο εξακολουθεί να είναι πολύ μικρό και είναι πολύ δύσκολο να μετρηθούν τα εμβρυϊκά μέρη, η κατάσταση, η ανάπτυξη και η διάρκεια της εγκυμοσύνης στο αρχικό στάδιο καθορίζονται από το μέγεθος του ωαρίου.
Το σχήμα και το μέγεθος του ωαρίου μπορεί να πει κανείς για το πρόβλημα του μωρού, για παράδειγμα η παραμόρφωση και κάποια πίεση των περιγραμμάτων της εμβρυϊκής μεμβράνης μπορεί να υποδεικνύουν ότι μια γυναίκα έχει αποβολή και η ταυτόχρονη μείωση του μεγέθους της υποδηλώνει μη αναπτυσσόμενη εγκυμοσύνη και θάνατο εμβρύου.
Ο προσδιορισμός της περιόδου κυήσεως στο SVD στα αρχικά στάδια θεωρείται αρκετά αξιόπιστος.
Εξάλλου, προς το παρόν, τα μωρά δεν χωρίζονται σε μικρά και μεγάλα, παχιά και λεπτά - όλα τα έμβρυα αναπτύσσονται περίπου με την ίδια ταχύτητα κατά το πρώτο τρίμηνο, αλλά αρχίζουν να εμφανίζουν κληρονομικά χαρακτηριστικά εμφάνισης κάπως αργότερα.
Η μέση εσωτερική διάμετρος του ωαρίου αυξάνεται ταυτόχρονα με την περίοδο, και η εμβρυϊκή μεμβράνη αυξάνεται ακόμη και όχι την εβδομάδα, αλλά από την ημέρα, οπότε δεν είναι δύσκολο να καθοριστεί η ημέρα της σύλληψης, υπό την προϋπόθεση ότι η εγκυμοσύνη αναπτύσσεται κανονικά.
Πίνακας κανόνων SVD (μέσος όρος)
Η μέση εσωτερική διάμετρος του ωαρίου (mm) | Συμμόρφωση με την κύηση (εβδομάδα + ημέρα) |
6 | 5+3 |
7 | 5+3 |
8 | 5+4 |
9 | 5+5 |
10 | 5+6 |
11 | 6+0 |
12 | 6+1 |
13 | 6+2 |
14 | 6+3 |
15 | 6+4 |
16 | 6+5 |
17 | 6+5 |
18 | 6+6 |
19 | 7+0 |
20 | 7+1 |
21 | 7+2 |
22 | 7+3 |
23 | 7+4 |
24 | 7+5 |
25 | 7+5 |
26 | 7+6 |
27 | 8+0 |
28 | 8+1 |
29 | 8+2 |
30 | 8+3 |
31 | 8+3 |
32 | 8+4 |
33 | 8+5 |
34 | 8+6 |
35 | 9+0 |
36 | 9+1 |
37 | 9+1 |
38 | 9+2 |
39 | 9+3 |
40 | 9+4 |
41 | 9+4 |
42 | 9+5 |
43 | 9+6 |
44 | 10+0 |
KTR
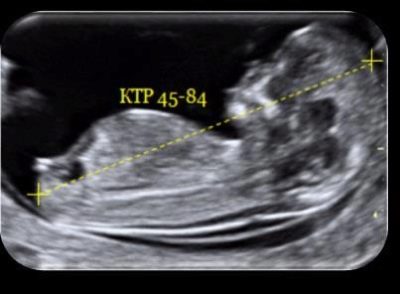
Το μέγεθος του κόχιχου-βρεγματικού σώματος επιτρέπει να κρίνεται ο ρυθμός ανάπτυξης του παιδιού από περίπου 7-8 εβδομάδες εγκυμοσύνης. Αυτό το μέγεθος είναι διάγνωσης. από το υψηλότερο σημείο της κεφαλής (κορώνα) έως το χαμηλότερο σημείο - κοκκύη με μέγιστη επέκταση εμβρύου.
Η ανάπτυξη μετράται από το κεφάλι μέχρι το δάχτυλο. Σε υπερηχογραφήματα, αυτό το μέγεθος θεωρείται ένας δείκτης σπουδαιότητας, ειδικά αν μια πρώιμη μελέτη γίνει πριν από την προγραμματισμένη. Σύμφωνα με το KTR, δεν καθορίζουν μόνο πώς μεγαλώνει το μωρό, αν αισθάνεται καλά, αλλά και την εποχή της κύησης, προκειμένου να αποσαφηνιστεί η αναμενόμενη ημερομηνία γέννησης.
Σε μια μεταγενέστερη ημερομηνία, όταν μια γυναίκα εισέρχεται στο δεύτερο τρίμηνο, η CTE δεν είναι πλέον καθορισμένη, αφού το μωρό γίνεται αρκετά μεγάλο για να το μετρήσει από το κεφάλι στο tailbone στο σύνολό του.
KTR - το μέγεθος που προκαλεί σοβαρές εμπειρίες μελλοντικών μητέρων. Οι δονήσεις του προκαλούν μια θύελλα συναισθημάτων.
Στην πραγματικότητα, δεν πρέπει να κοιτάτε στους πίνακες των αγώνων μέχρι ένα χιλιοστό. Όχι πάντα ασήμαντες αποκλίσεις πάνω ή κάτω μπορούν να υποδηλώνουν ανωμαλίες και όχι πάντα αποκλίσεις για 1-2 εβδομάδες έχουν παθολογικές αιτίες.
Μείωση του CTE μπορεί να οφείλεται στο γεγονός ότι μια γυναίκα είχε μια καθυστερημένη ωορρηξία ή το μωρό «παραμένει» στο δρόμο προς τη μήτρα της μήτρας μετά τη σύλληψη, δηλαδή η εμφύτευση συνέβη αργότερα από τη σκέψη της γυναίκας.
Μεταξύ των πιθανών δυσμενών επιπτώσεων της μείωσης των CTE - μολύνσεων, συμπεριλαμβανομένης της ενδομήτριας, καθώς και της ακαθάριστης γενετικής παθολογίας, που δεν επιτρέπουν στα ψίχουλα σε φυσικό επίπεδο να αναπτυχθούν με ρυθμό που καθορίζεται από τη φύση.
Μια αύξηση στο ΚΤΡ μπορεί επίσης να υποδεικνύει ανακρίβειες στον προσδιορισμό του θηλώματος, δηλαδή την πρόωρη ωορρηξία, καθώς και μια τάση προς το μεγάλο έμβρυο.
Πίνακας κανόνων KTR (μέσος όρος)
Διάρκεια κύησης, (μαιευτικές εβδομάδες) | Κοπχικό-βρεγματικό μέγεθος, mm |
7 | 10 |
8 | 15 |
9 | 22 |
10 | 31 |
11 | 42 |
12 | 51 |
13 | 63 |
14 | 76 |
TVP
Αυτός είναι ο πρώτος δείκτης πιθανών χρωμοσωμικών ανωμαλιών. Το πάχος του χώρου του κολάρου μετράται από το τμήμα, το οποίο τοποθετείται από την εσωτερική επιφάνεια του δέρματος έως τα όρια της σκοτεινής ανηχοϊκής περιοχής στο πίσω μέρος του λαιμού του μωρού.
Μερικές μεγάλες αναπτυξιακές ανωμαλίες που σχετίζονται με σφάλματα του γενετικού κώδικα, προκαλούν γενική διόγκωση σε ένα παιδί, αλλά σε αυτήν την περίοδο είναι δυνατόν να προσδιοριστεί μόνο από μία περιοχή μελέτης - περιλαίμιο. Μετά από 13 εβδομάδες εγκυμοσύνης, αυτός ο δείκτης δεν μετράται, δεν θεωρείται πλέον διαγνωστικά σημαντικός.
Όσον αφορά αυτό το μέγεθος, οι μελλοντικές μητέρες που υποβάλλονται στην πρώτη εμπειρία προγεννητικής εξέτασης.
Δεν πρέπει να πανικοβληθείτε, επειδή αυτό το μέγεθος, όπως όλα τα άλλα, που καθορίζεται με σάρωση υπερήχων, δεν λέει με ακρίβεια έως και 100% της παρουσίας της παθολογίας. Μια μικρή απόκλιση από τον κανόνα δεν υποδηλώνει πάντα την παρουσία της νόσου.
Οι στατιστικές δείχνουν ότι οι απογοητευτικές διαγνώσεις σε παιδιά με αυξημένη TST επιβεβαιώνονται μόνο στο 10% των περιπτώσεων.Μεταξύ ασθενών παιδιών, το TBP πάνω από 3,0 mm βρέθηκε μόνο σε μονάδες, συνήθως οι πραγματικές δυσπλασίες αντιστοιχούν σε περίσσεια 3-8 mm από τον κανόνα.
Ο πίνακας PIT (κατά μέσο όρο)
Διάρκεια κύησης (μαιευτική εβδομάδα) | Πάχος του περιλαίμιου, mm |
10-11 | 1.5 -1.6 (επιτρεπτό έως 2.2) |
11-12 | 1.6 (επιτρέπεται έως 2.4) |
12-13 | 1.6-1.7 (επιτρέπεται έως 2.5) |
13-14 | 1,7-1,8 (επιτρέπεται έως 2,7) |
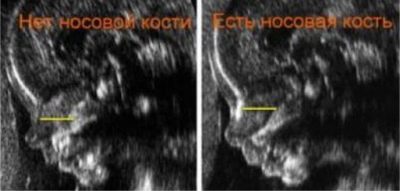
Μήκος οστού μύτης
Όπως συμβαίνει και με το πάχος του κολάρου, τα οστά της μύτης μπορούν επίσης να υποδεικνύουν την πιθανότητα παθολογίας χρωμοσωμικής προέλευσης. Σε παιδιά με σύνδρομο Down, για παράδειγμα, τα ρινικά οστά μπορεί να μην ανιχνεύονται καθόλου και σε μωρά με σύνδρομο Patau το ρινικό οστό μπορεί να μειωθεί σημαντικά. Αλλά και πάλι, όπως και με το TVP, όλα εξαρτώνται όχι μόνο από την υγεία του μωρού.
Πολύ συχνά, οι γιατροί δεν βλέπουν το ρινικό οστό λόγω του γεγονότος ότι η μονάδα υπερήχων σε διαβούλευση ήταν ξεπερασμένη πριν από δέκα χρόνια. Μερικές φορές ο λόγος για τον εντοπισμό δείκτη συναγερμού είναι η έλλειψη εμπειρίας του διαγνωστικού. Εάν το αποτέλεσμα της εξέτασης αυτού του δείκτη είναι απογοητευτικό, τότε η γυναίκα λαμβάνει ένα υπερηχογράφημα ελέγχου στη συσκευή της κατηγορίας εμπειρογνωμόνων και τη διαβούλευση με την ιατρική γενετική.
Πίνακας των κανόνων του μήκους του ρινικού οστού (μέσος όρος)
Διάρκεια κύησης (μαιευτικές εβδομάδες) | Το μήκος του ρινικού οστού, mm |
10-11 | Δεν είναι πάντα εφικτή η μέτρηση, αλλά τα οστά πρέπει να καθοριστούν οπτικά |
12-13 | 3,1 |
14-15 | 3,8 |
Τεχνική του
Πολλές γυναίκες ενδιαφέρονται για το πώς εκτελείται ο πρώτος υπερηχογράφος. Τις περισσότερες φορές, οι γιατροί χρησιμοποιούν έναν κολπικό καθετήρα για εξέταση, ο οποίος εισάγεται στον κόλπο σε προφυλακτικό. Είναι δυνατή η επιθεώρηση της κοιλότητας της μήτρας με αυτή τη μέθοδο μέσω του κολπικού τοιχώματος. Είναι αρκετά λεπτό και η απεικόνιση είναι καλή. Επομένως Ο ενδοαυτιλικός υπερηχογράφος θεωρείται ένα από τα πιο ακριβή.
Είναι θεωρητικά δυνατό να εξεταστεί μια γυναίκα κατά τη διάρκεια του πρώτου τριμήνου της εγκυμοσύνης και ένα transabdominal εξωτερικό αισθητήρα που εφαρμόζεται στο πρόσθιο κοιλιακό τοίχωμα.
Η εξέταση πραγματοποιείται σε έναν καναπέ στον οποίο μια γυναίκα καλείται να παραμείνει σε ύπτια θέση με τα πόδια της λυγισμένα στα γόνατα. Ο γιατρός μπορεί επίσης να εξετάσει τον αισθητήρα του κόλπου στην γυναικολογική καρέκλα.
Εάν μια γυναίκα έρχεται στην αίθουσα υπερήχων πριν από την προγραμματισμένη εξέταση, η οποία συμβαίνει όταν συνταγογραφούνται για πιθανές επιπλοκές της εγκυμοσύνης, ο γιατρός θα σαρώσει μόνο τον κολπικό αισθητήρα, καθώς σας επιτρέπει να μελετήσετε την κατάσταση του τραχήλου και του τραχήλου της μήτρας, κάτι που είναι πολύ σημαντικό υποψία απειλής αποβολών, έκτοπη κύηση, μη αναπτυσσόμενη εγκυμοσύνη.
Πώς να προετοιμαστείτε για την έρευνα;
Τα αποτελέσματα μιας υπερηχογραφικής σάρωσης σε μια πρώιμη περίοδο μπορεί να επηρεαστούν από μια ανεπαρκή ποσότητα υγρού, μέσω της οποίας τα υπερηχητικά κύματα περνούν καλύτερα. Γι 'αυτό προτού πάτε στο γιατρό η μέλλουσα μητέρα Συνιστάται να πίνετε περίπου μισό λίτρο νερού, γεμίζοντας έτσι την ουροδόχο κύστη.
Στα μεταγενέστερα στάδια της εγκυμοσύνης, θα υπάρχει αρκετό αμνιακό υγρό στην κοιλότητα της μήτρας, το οποίο θα χρησιμεύσει ως ιδανικό μέσο για υπερηχητικά κύματα.
Ενώ το έμβρυο είναι πολύ μικροσκοπικό, οποιοσδήποτε παράγοντας μπορεί να παραμορφώσει την πραγματική εικόνα του τι συμβαίνει. Έτσι, τα έντερα που ξεχειλίζουν με κόπρανα, έντερα, των οποίων οι βρόχοι έχουν διογκωθεί από αέρια, μπορούν να συμπιέσουν τα θηλυκά πυελικά όργανα.
Για την καλύτερη προετοιμασία για την πρώτη σάρωση με υπερήχους, η μέλλουσα μητέρα συνιστάται να μην τρώει τρόφιμα που μπορεί να προκαλέσουν ζύμωση και σχηματισμό εντερικών αερίων δύο ή τρεις ημέρες πριν επισκεφτεί το διαγνωστικό δωμάτιο.
Είναι προτιμότερο να αποκλείσετε από τη διατροφή τα μπιζέλια, το λευκό λάχανο, τη ζύμη, το ψωμί σίκαλης, τα γλυκά και τα ανθρακούχα ποτά. Την ημέρα της εξέτασης, τα έντερα πρέπει να εκκενωθούν και 2-3 ώρες πριν από τη σάρωση με υπερήχους, πάρτε ένα φάρμακο που "καταρρέει" τις φυσαλίδες των εντερικών αερίων, εμποδίζοντας τη φούσκωμα.Είναι δυνατή η μεταφορά σε τέτοια μέσα που επιτρέπονται για έγκυες γυναίκες «Espumizan» ή "Σιμεθικόνη".
Θα πρέπει να πάρετε μαζί σας μια κάρτα ανταλλαγής για τον πρώτο υπερηχογράφημα, εάν υπάρχει ήδη, ένα διαβατήριο, μια πολιτική υποχρεωτικής ιατρικής ασφάλισης, μια καθαρή πάνα που μπορεί να τοποθετηθεί σε έναν καναπέ ή μια γυναικολογική καρέκλα, καθώς και αφαιρούμενα παπούτσια. Η νηστεία, πάει σε υπερηχογράφημα με άδειο στομάχι δεν είναι απαραίτητη.
Πιθανότητα σφαλμάτων
Τα λάθη των γιατρών διάγνωσης υπερήχων αποτελούν θέμα ευρείας συζήτησης μεταξύ των μελλοντικών μητέρων. Πράγματι, η σάρωση υπερήχων δεν θεωρείται μέθοδος υψηλής ακρίβειας. Η ακρίβειά του υπολογίζεται μόνο στο 75-90%. Πολλή από την αλήθεια των αποτελεσμάτων εξαρτάται από την ποιότητα της συσκευής, τα προσόντα του γιατρού και την επικαιρότητα της εξέτασης.
Εάν μια γυναίκα απαιτεί από τον γιατρό να απαντήσει στο ερώτημα του ποιου φύλου είναι το μωρό της στις 11-12 εβδομάδες της εγκυμοσύνης, τότε η ακρίβεια αυτής της "πρόβλεψης" δεν θα είναι μεγαλύτερη από το 70%, ωστόσο μετά από 18 εβδομάδες, η ακρίβεια στον προσδιορισμό του φύλου θα είναι κοντά στο 90%.
Το ίδιο μοτίβο παρατηρείται με την επιβεβαίωση της ίδιας της εγκυμοσύνης. Εάν μια γυναίκα ήρθε να κάνει υπερηχογράφημα πολύ σύντομα, ο γιατρός μπορεί να μην δει τίποτα και να γράψει στο συμπέρασμα ότι δεν έχουν εντοπιστεί ενδείξεις εγκυμοσύνης.
Εάν επιλύσετε ζητήματα κατά την άφιξή τους, εντός του συνιστώμενου χρονικού πλαισίου, μια σάρωση υπερήχων μπορεί να θεωρηθεί ως ένας αρκετά ακριβής και ενημερωτικός τρόπος. Και σε περιπτώσεις όπου τα αποτελέσματα της σάρωσης με υπερήχους δεν μπορούν να ερμηνευθούν με αδιαμφισβήτητο τρόπο, αν υπάρχουν ανησυχητικοί δείκτες ή αμφιβολίες με τον γιατρό, τότε σίγουρα θα σας συμβουλεύσει πιο ακριβείς διαγνωστικές μεθόδους - αμνιοκέντηση, χοριακή βιοψία και λίγο αργότερα - καρδιοκέντηση.
Εάν το επιθυμείτε, μπορείτε να το κάνετε μη επεμβατική ανάλυση εμβρυϊκού DNA, η οποία αποτελεί μια εξαιρετική εναλλακτική λύση για διεισδυτικές εξετάσεις και είναι απόλυτα ασφαλής για το μωρό.
Επιπλέον, στις περισσότερες περιπτώσεις, και πάλι, το υπερηχογράφημα βοηθά να διαλύσει τις αμφιβολίες, αλλά μια άλλη τάξη, η έμπειρη. Τέτοιες συσκευές είναι διαθέσιμες σε περιγεννητικά κέντρα, ιατρικά και γενετικά κέντρα και κλινικές.
Ο υπερηχογράφος βλάπτει το μωρό;
Από αυτή την άποψη δεν υπάρχει συναίνεση. Η σύγχρονη ιατρική δεν έχει καμία ένδειξη για τη βλάβη αυτής της διαγνωστικής διαδικασίας για το έμβρυο που αναπτύσσεται στη μήτρα. Ωστόσο, δεν υπάρχουν στοιχεία για την πλήρη ασφάλεια του υπερήχου. Το γεγονός είναι ότι η επιστήμη δεν μπορεί να μελετήσει μακροπρόθεσμα αποτελέσματα. Κανείς δεν ξέρει πώς η επίδραση του υπερηχογραφήματος στην εμβρυϊκή περίοδο επηρεάζει ένα άτομο όταν γυρίζει 30, 40, 50 ετών.
Είναι η έλλειψη πληροφοριών που είναι γόνιμο φαγητό για τη συλλογιστική της σχεδόν επιστημονικής αίσθησης σχετικά με την επίδραση των υπερηχητικών κυμάτων στο ανθρώπινο DNA. Η εμπειρία δείχνει ότι τα παιδιά που γεννήθηκαν σε γυναίκες που δεν έκαναν υπερηχογράφημα κατά τη διάρκεια της εγκυμοσύνης και τα παιδιά που γεννήθηκαν σε γυναίκες που υποβλήθηκαν σε τέτοια διάγνωση περισσότερες από 6 φορές κατά τη διάρκεια της κύησης, δεν διαφέρουν για λόγους υγείας από τον άλλο.
Κάντε υπερηχογράφημα ή όχι - η επιλογή μιας γυναίκας. Το Υπουργείο Υγείας συστήνει μόνο τρεις προγραμματισμένες εξετάσεις για όλη τη διάρκεια της εγκυμοσύνης, αλλά δεν είναι υποχρεωτικές. Αν μια γυναίκα δεν θέλει, τότε κανείς δεν θα την αναγκάσει.
Αλλά πριν απορριφθεί η εξέταση ή μια μη προγραμματισμένη υπερηχογραφική σάρωση, μια γυναίκα θα πρέπει να ζυγίζει όλους τους κινδύνους καλά, επειδή πολλές παθολογίες στη διαδικασία της κύησης και του τοκετού μπορούν να αποφευχθούν εάν οι γιατροί μπορούν να καταφέρουν να αντιμετωπίσουν τα διαταραγμένα συμπτώματα εγκαίρως.