¿Por qué necesitamos un examen de detección en el primer trimestre, cuándo se realiza y qué muestra?
Las primeras semanas de embarazo son un momento muy importante tanto para la futura mamá como para su bebé. Durante este período, el niño está colocando todos los órganos y sistemas vitales. Para que los médicos no se pierdan una sola patología, se realiza la primera exploración.
La esencia del estudio.
Los exámenes prenatales son procedimientos muy importantes que han aparecido en Rusia relativamente recientemente. Fue desarrollado por especialistas del Ministerio de Salud, quienes estaban preocupados por la alta mortalidad materna e infantil. Muy a menudo, varios indicadores conducen a un aumento en estos indicadores. Patología "silenciosa"que se desarrollan durante el embarazo o en la madre, o en su hijo.
Los médicos llaman a la detección específica "detección". En este caso, todas las mujeres con alguna patología del embarazo son identificadas. Sin embargo, las condiciones patológicas no siempre se manifiestan en las primeras semanas. Sucede a menudo que tales patologías aparecen. Solo durante el 2do trimestre del embarazo.
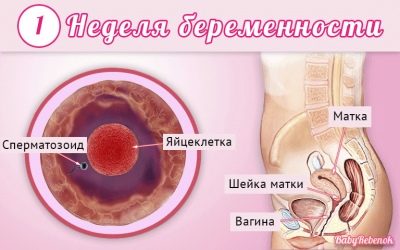
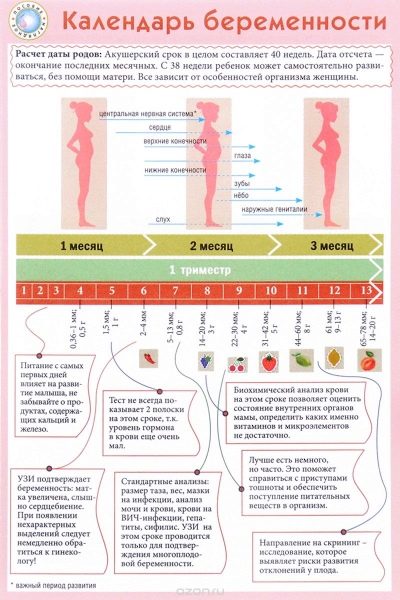
Los médicos usan semanas obstétricas, no meses, para determinar un término. Dividen el término completo de cargar a un bebé en varios períodos iguales, que se llaman trimestres. Cada una de ellas consta de 12 semanas obstétricas. El primer examen de detección se lleva a cabo en el primer trimestre del embarazo.
Es importante señalar que el término obstétrico no corresponde al término del embarazo, que las futuras mamás calculan.
Por lo general, consideran la primera fecha de embarazo de la primera semana calendario desde el día de la concepción. En este caso, 12 semanas obstétricas corresponden a la semana 14 de calendario.
Durante todo el período de embarazo necesita gastar 3 tales conjuntos de estudios. Se llevan a cabo cada trimestre. El complejo de estudios realizados en cada periodo de gestación es diferente. Esto se debe al cambio diario de hormonas en una mujer embarazada, así como a la fisiología del feto en desarrollo.
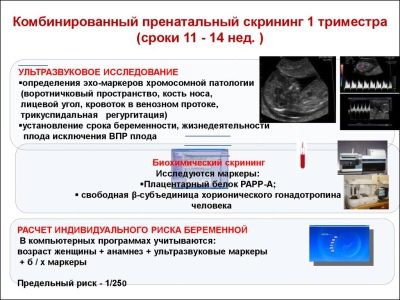
Un estudio exhaustivo de detección incluye la entrega de algunos análisis bioquímicos y la ecografía obligatoria. Los métodos combinados permiten obtener resultados más precisos. La evaluación de los resultados obtenidos es realizada por un obstetra-ginecólogo. Si, después del estudio, el médico no puede excluir la presencia de ninguna enfermedad genética en la futura madre, él la remitirá a una consulta sobre genética.
Fechas
Por lo general, el primer examen de detección se realiza a las 11-13 semanas obstétricas de embarazo. Las fechas del complejo de diagnóstico se pueden cambiar de 7 a 10 días por razones médicas.El momento exacto del primer examen de detección debe determinarse conjuntamente con un obstetra-ginecólogo, que observa a una mujer embarazada durante todo el período de embarazo.
La duración de la primera selección puede ser diferente. Estos diagnósticos de tiempo suelen durar varios días. Entre la entrega de análisis bioquímicos y la ecografía puede tardar un par de semanas. Esta es una situación completamente normal y es bastante común. Cualquier cambio en las fechas de la investigación. Debe ser acordado con su médico.
Se eligió este período por casualidad: comienza una nueva etapa del embarazo, que se llama fetal. Anteriormente, los médicos llamaban fetal. Al final de la duodécima semana de embarazo, los médicos dicen que el bebé ya no es un embrión, sino un feto.
¿Quién no debe perderse el estudio?
Actualmente, los médicos recomiendan realizar un estudio de este tipo para todas las mujeres embarazadas, sin excepción. Este procedimiento médico preventivo permite la identificación oportuna de patologías de organogénesis peligrosas en fetos.
Las primeras 12 semanas obstétricas - Un tiempo de crecimiento y desarrollo activo de todos los órganos internos del bebé. El impacto de cualquier factor externo puede llevar a la formación de patologías. Sólo un diagnóstico integral les permitirá identificarse. También en este momento es posible identificar y enfermedades asociadas de los órganos genitales internos de la madre.
Los médicos recomiendan asegurarse de pasar la evaluación en el primer trimestre para las mujeres embarazadas, En la que se produjo la concepción después de cumplir 35 años. También es importante realizar estudios de este tipo para todas las mujeres embarazadas con antecedentes familiares de enfermedades genéticas y cromosómicas.
También existe un alto riesgo de edad para el desarrollo de estas patologías. En este caso, la primera prueba de detección debe ser mujeres que queden embarazadas después de 40 años. Las futuras mamás, que a menudo tuvieron abortos espontáneos o embarazos repentinos se interrumpieron repentinamente, tampoco deberían pasar por alto un diagnóstico tan complejo.
Los médicos recomiendan las pruebas de detección en las primeras semanas de embarazo también a las mamás embarazadas que tienen Enfermedades concomitantes graves de los órganos internos.
Este complejo de diagnóstico también es necesario para las mujeres embarazadas que padecen diabetes. La más peligrosa es su variante dependiente de la insulina.
Si la futura madre toma medicamentos hormonales o glucocorticosteroides todo el tiempo, se requiere un examen de detección. Estos agentes pueden tener un efecto adverso en la organogénesis fetal. Si la ingesta de estos medicamentos no puede cancelarse durante todo el período de carga del bebé, es necesario controlar el curso del embarazo.
El primer examen de detección se realiza necesariamente y las mujeres embarazadas que ya tienen hijos con enfermedades genéticas o somáticas graves. El aumento del riesgo genético es una razón para la aprobación obligatoria de un estudio tan complejo.
Además, la evaluación del primer trimestre es necesariamente realizada por mujeres embarazadas que abusan del alcohol o continúan fumando. En este caso, el riesgo de formación de patologías intrauterinas peligrosas aumenta varias veces. También debe ser examinado si la futura madre y el feto Factor Rh diferente.
¿Cómo prepararse?
La preparación adecuada es necesaria para obtener resultados de prueba confiables. Antes de tomar las pruebas bioquímicas, los médicos recetan a las futuras mamás a seguir una dieta hipolipemiante. Excluye el uso de alimentos grasos y fritos. También están prohibidos todos los alimentos ricos en colesterol. Las grasas saturadas que entran al torrente sanguíneo junto con los alimentos pueden causar resultados falsos.
Observe que una dieta hipolipemiante antes de la primera selección debe realizarse entre 5 y 10 días antes del estudio. La cena en la víspera del viaje al laboratorio debe ser lo más fácil posible, pero nutritiva y rica en calorías.Mejor tener una fundación fuente de alimentación eran productos proteicos. Puedes complementarlas con cualquier aderezo de cereales.
Para comer muchas verduras y frutas durante 2 o 3 días antes de la prueba de detección, no se debe realizar una ecografía. Pueden causar la formación severa de gases. Esto dificultará la investigación. El intestino inflamado con gas a menudo causa el fenómeno de eco negativo.
Si la futura mamá sigue fumando mientras lleva al bebé, entonces antes de ir al laboratorio es mejor no hacerlo. La nicotina, que está contenida en los cigarrillos, puede dar lugar a resultados distorsionados. También excluye cualquier bebida que contenga alcohol en su composición.
Ir al laboratorio debe con el estomago vacio. Los médicos recomiendan tomar exámenes por la mañana, inmediatamente después de levantarse. Las pruebas bioquímicas que se realizan en la noche a menudo no son confiables. No debes desayunar antes de ir al laboratorio. La última comida es la cena.
Los médicos permiten pasar las pruebas de laboratorio beber un poco de agua Beber mucho antes de realizar una ecografía en el embarazo temprano no debe ser. Esto puede llevar a un fuerte llenado de la vejiga. El consumo previo de líquido puede ser necesario solo cuando se realiza una ecografía transabdominal.
Se debe excluir la actividad física fuerte antes de la primera selección. Las futuras mamás deben recordar que incluso las actividades domésticas habituales durante el embarazo pueden llevar a una distorsión de los resultados. Los médicos señalan que la limpieza habitual de un apartamento en la víspera de un viaje al laboratorio puede llevar a resultados de pruebas poco fiables.
También debe excluirse el fuerte estrés psico-emocional antes del estudio. Las futuras mamás nerviosas o preocupadas no deberían No solo antes del primer examen de detección, sino durante todo el período de embarazo.
El estrés prolongado conduce a la interrupción de los órganos internos, lo que en última instancia conduce a una distorsión de los resultados.
Como te va
La detección se divide en varias etapas. Por lo general el primero es Viaje de campamento al laboratorio. Puedes tomar los exámenes tanto en una clínica de mujeres ordinaria como en una privada.
En el primer caso, necesita una derivación para las pruebas, que el obstetra-ginecólogo debe consultar. Esta forma médica indica los datos personales del paciente, así como la duración estimada del embarazo.
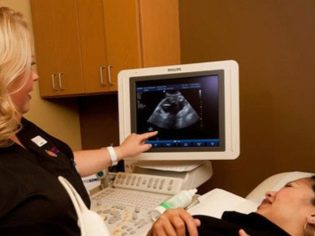
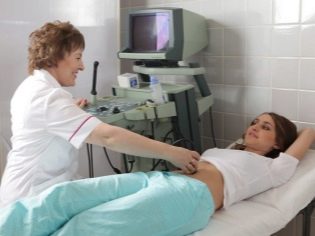
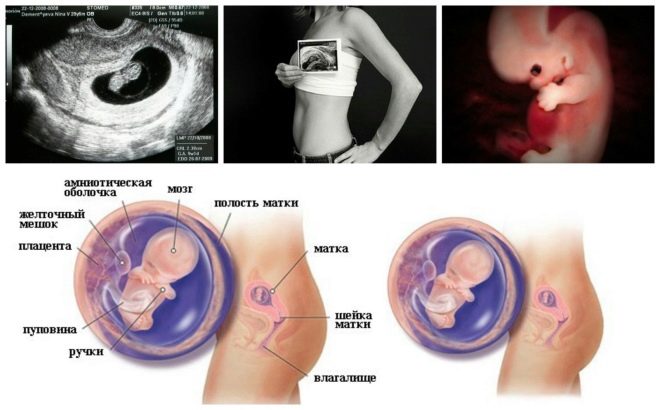
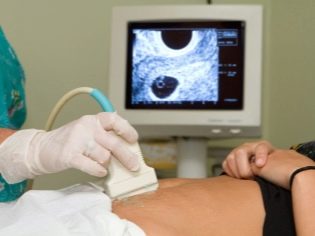
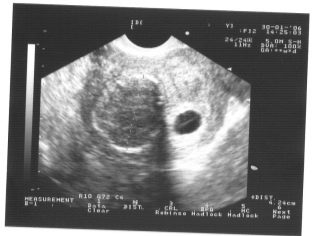
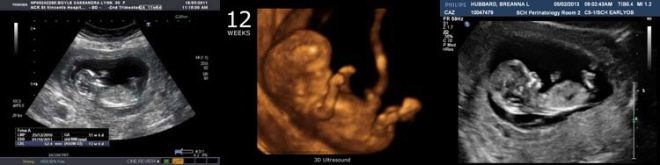
El siguiente paso de selección es ultrasonido. En el término temprano, esta investigación se puede hacer de diferentes maneras. Si la mujer embarazada no tiene ninguna contraindicación médica, se realiza un examen transvaginal. Para este propósito, se utiliza un sensor ultrasónico especial, que se inserta en la vagina.
Existen varias contraindicaciones médicas para realizar un estudio transvaginal:
- Estos incluyen cualquier enfermedad aguda de los órganos genitales internos de la madre.
- La colpitis aguda o vaginitis son razones para elegir un método de ultrasonido alternativo.
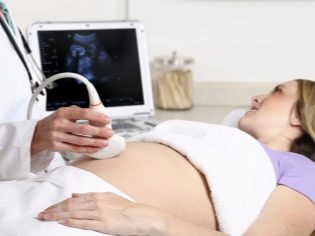
En este caso, ya se está ejecutando. examen transabdominal Para su conducta, el médico utiliza un sensor de ultrasonido especial, que impulsa el vientre de la futura mamá. La imagen en este caso aparece en una pantalla especial: el monitor. Durante el estudio, la futura mamá puede ver a su futuro bebé con el médico. En tal encuesta también puede estar presente y papá hijo.
Para obtener una mejor visualización, los especialistas en ultrasonido utilizan un gel de diagnóstico especial. Se aplica a la piel de una barriga "embarazada" inmediatamente antes del procedimiento. No debes tener miedo de los efectos agresivos de este gel para las futuras mamás. Su composición es completamente hipoalergénica.
El examen de ultrasonido se realiza en un sofá especial. La futura mamá está acostada sobre su espalda. En las primeras etapas del embarazo es posible realizar investigaciones en esta posición.Solo en aquellas situaciones en que la futura mamá tiene una curvatura patológica del útero, es posible que deba girar hacia el lado izquierdo o derecho.
Si el estudio se lleva a cabo en una clínica regular, entonces la mujer definitivamente debe traer una toalla con ella. Será necesario para recostarse en el sofá.
También es necesario llevar pañuelos o servilletas de papel especiales. Se requerirán para borrar los restos del gel de diagnóstico del abdomen.
Que muestra
Durante la primera selección, los médicos examinan varios marcadores bioquímicos importantes. Cualquier anomalía debe ser evaluada por un obstetra-ginecólogo.
Con embarazos múltiples de gemelos o trillizos, los indicadores bioquímicos en esta etapa del embarazo pueden ser algo diferentes.
Acerca de PAPP-A
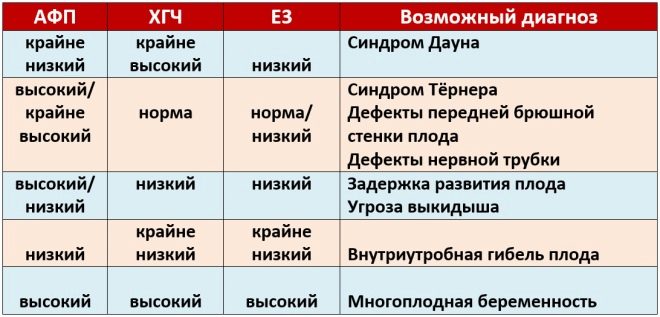
Este marcador bioquímico específico se utiliza para evaluar el riesgo de anomalías genéticas y cromosómicas. La proteína plasmática A o PAPP-A asociada al embarazo también permite identificar estas enfermedades en etapas bastante tempranas de su formación. Esta sustancia durante el desarrollo del feto es producida por la placenta.
La entrega de este análisis es obligatoria para las futuras mamás que han concebido un bebé. después de 35 años. Además, un estudio de este tipo debería realizarse en mujeres a las que se les haya diagnosticado una infección por VIH o hepatitis B y C parenteral.
Los valores normales de este indicador dependen significativamente de la duración del embarazo. En el término de 12 semanas obstétricas, este criterio es 0.7-4.76 UI / ml. La próxima semana la norma de este indicador es 1.03-6 UI / ml.
Si en este período del embarazo los valores están significativamente por debajo de la norma, esto puede indicar la presencia de una patología genética.
En esta situación, el médico enviará necesariamente a la futura mamá para someterse a diagnósticos adicionales.
Sobre la gonadotropina coriónica
Durante el estudio, se determina una fracción B particular de esta sustancia. Esta hormona también se llama hCG. Durante todo el período de embarazo, la concentración de la sustancia varía. En las primeras semanas es máximo. El contenido de gonadotropina se reduce significativamente inmediatamente antes del parto.
La gonadotropina después de la concepción, cuando la célula del óvulo se fusiona con la célula del esperma, se incrementa bastante. En este caso, el corion comienza a producir las primeras porciones de HCG casi En las primeras horas después del embarazo.
La concentración en la sangre de esta sustancia aumenta significativamente en embarazos múltiples, así como en ciertas situaciones patológicas.
En el segundo trimestre, este indicador se estabiliza y prácticamente no aumenta. Esta situación persiste hasta la entrega. La disminución en la concentración de hCG en el último trimestre del embarazo es fisiológica. Es necesario para el parto natural.
Para facilitar su uso, los médicos han creado una tabla especial, que hizo que los indicadores normales de hCG. Obstetras-ginecólogos lo utilizan en su trabajo diario. Abajo esta la tabla en la que se incluyen los índices de gonadotropina normales durante la primera selección:
Edad gestacional (en semanas obstétricas) | Concentración de HCG |
10 | 25,8-181,6 |
11 | 17,4-130,4 |
12 | 13,4-128,5 |
13 | 14,2-114,8 |
Sobre ultrasonido
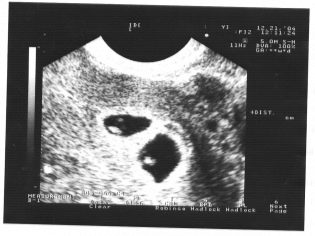
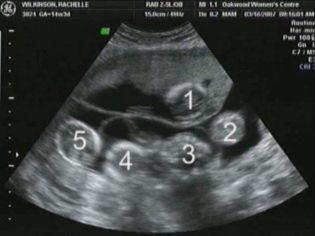
Imagina que la primera proyección sin ultrasonido es imposible. Los médicos han desarrollado varios criterios para evaluar el desarrollo intrauterino. Son diferentes en cada trimestre del embarazo.
Las primeras semanas de embarazo son bastante tempranas. La frecuencia de errores técnicos y errores en este momento es bastante alta.
Durante la primera prueba, un especialista en ultrasonido con experiencia puede incluso determinar el sexo del niño. Si el futuro niño o niña no se desvía del sensor de ultrasonido, entonces se pueden ver con bastante claridad.
Determinar el sexo del futuro bebé. hasta 12 semanas es casi imposible. El riesgo de errores en este caso es muy alto.
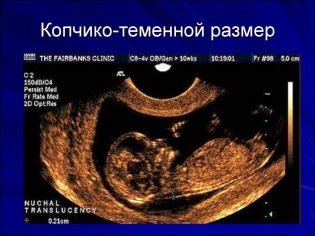
Sobre el tamaño parietal del coxis.
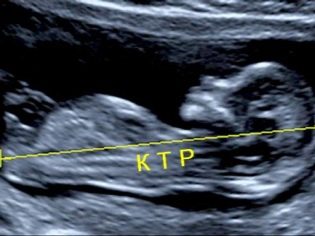
El tamaño cópico-parietal (CTR) es muy importante para evaluar el desarrollo intrauterino fetal. Este criterio se compara necesariamente con el peso del bebé y la duración del embarazo. Hay un patrón definido: cuanto más antigua es la fruta, mayor es el tamaño del cóccix-parietal.
Durante la primera selección, los valores normales de CTE son los siguientes:
- en la semana 10 - 24-38 mm;
- en la semana 11 - 34-50 mm;
- en la semana 12 - 42-59 mm;
- en la semana 13 - 51-75 mm.
Las futuras mamás comienzan a preocuparse mucho si este indicador se desvía de la norma. El pánico no debería ser. Las pequeñas desviaciones de este indicador pueden no deberse a la presencia de patologías. Un pequeño KTR puede ser un bebé en miniatura. Especialmente a menudo esta característica se presenta en niños, cuyos padres también son de baja estatura.
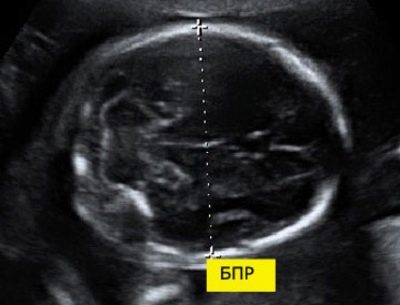
Pro tamaño biparietal
Para calcular este indicador, se mide la distancia lineal entre las dos piedras parietales. Los doctores también simplemente llaman a este parámetro - "Tamaño de la cabeza". La evaluación de las anomalías de esta ecografía le permite identificar patologías peligrosas del feto, algunas de las cuales pueden incluso provocar un aborto espontáneo.
A las 11 semanas de desarrollo fetal, esta cifra es de 13-21 mm. Para la semana 12, cambia a 18-24 mm. Una semana después, esta cifra ya es de 20-28 mm. Cualquier desviación de la norma puede ser una manifestación de patologías emergentes.
Una cabeza demasiado grande del feto con una pelvis estrecha de la madre puede ser una indicación para una cesárea. Sin embargo, la necesidad de tratamiento quirúrgico se establece solo en el tercer trimestre del embarazo.
En tal situación, los médicos recomiendan que pase por dos sistemas de diagnóstico más.
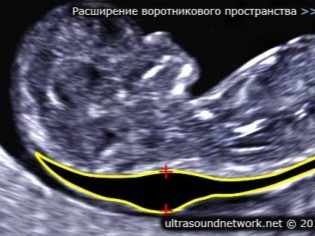
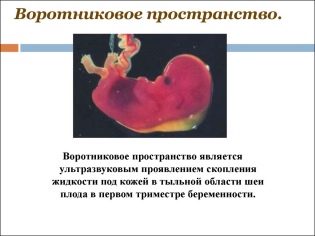
Sobre el grosor del espacio de cuello.
Además, este indicador es lo que los médicos llaman el tamaño del pliegue del cuello. En apariencia - es una educación redondeada. Se encuentra entre el cuello y la superficie superior del pliegue de la piel del feto. Es la acumulación de fluido. Este estudio se lleva a cabo precisamente en el primer trimestre del embarazo, porque el pliegue del cuello está bien visualizado.
Espesor del espacio del cuello disminuyendo gradualmente. Ya en la semana 16 de embarazo, esta formación prácticamente no se visualiza. Los valores normales a las 12 semanas obstétricas de desarrollo intrauterino son 0,8-2,2 mm. Una semana después, este valor ya es de 0.7-2.5 mm.
Un cambio en este indicador suele ser una manifestación de trisomía. Estas patologías peligrosas se manifiestan por diversas patologías genéticas.
Así es como pueden manifestarse el síndrome de Edwards y Patau, el síndrome de Down y el síndrome de Shereshevsky-Turner. La trisomía es una patología cuando, en lugar de un conjunto binario de cromosomas, aparece otro tercer cromosoma "extra" en el conjunto genético.
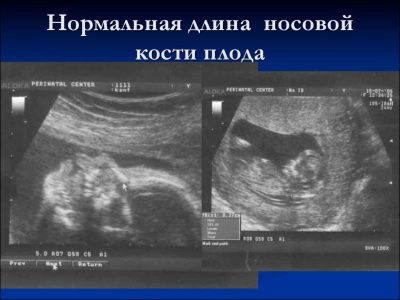
Sobre el hueso nasal.
Esta formación ósea es un criterio muy importante para el diagnóstico por ultrasonido de la primera detección. El hueso nasal es alargado, tiene una forma alargada cuadrangular. Esta es una educación par. Durante el estudio, el médico debe medir la longitud de este elemento óseo. A las 12-13 semanas de desarrollo intrauterino, el hueso nasal tiene un tamaño de 3.1–4.2 mm.
Si falta este elemento óseo en el bebé, entonces puede hablar Sobre la presencia de patologías genéticas o cromosómicas. Reducir la longitud del hueso nasal también es una consecuencia de enfermedades emergentes.
En las semanas 10-11, un especialista en ultrasonido con experiencia solo puede determinar la presencia o ausencia de este elemento óseo.
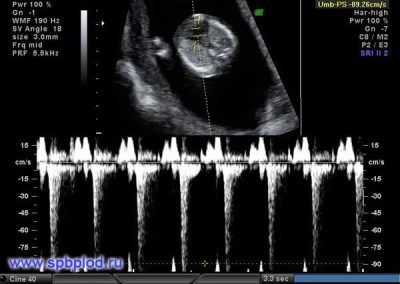
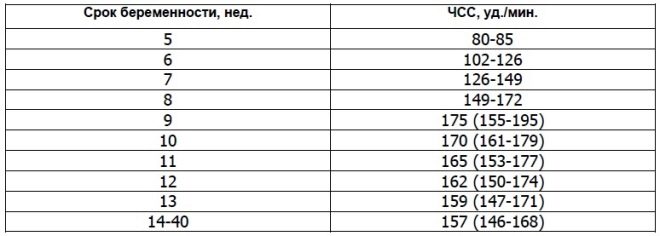
Sobre la frecuencia cardiaca
Este importante parámetro se determina a partir de la primera selección y en todas las demás semanas de embarazo. Si la frecuencia cardíaca se desvía de la norma, esto indica un problema en el cuerpo del feto. Se pueden producir desviaciones significativas de este indicador incluso con una patología muy peligrosa: insuficiencia placentaria.
Los científicos han descubierto que el músculo cardíaco fetal comienza a contraerse. En la tercera semana después de la concepción. Es posible determinar este signo ya a partir de las 6 semanas obstétricas. Para una evaluación correcta de este indicador, se correlaciona la frecuencia cardíaca del feto y su madre.
A las 10 semanas de embarazo, la tasa de este indicador es de 160-179 latidos por minuto. En la semana 11 - 153-178. Para la semana 12 de embarazo, esta cifra varía a 150-174 latidos por minuto.
En las primeras 4-6 semanas de desarrollo fetal. La frecuencia cardíaca se incrementa en 3 latidos diarios. Con la ayuda de equipos ultrasónicos de alta precisión, esta figura está bien definida. Para el estudio, los especialistas en ultrasonido usan un modo de examen cardíaco especial, que se llama cuatro cámaras. Te permite considerar los atrios y ventrículos.
Si se detectaron diversas irregularidades durante el examen de ultrasonido, es posible que se necesiten imágenes Doppler. Ayuda a detectar el flujo sanguíneo anormal en las válvulas del corazón.
Tal regurgitación puede indicar la formación de una enfermedad cardíaca peligrosa. Para corregir las irregularidades resultantes en este caso, es posible que se requiera cirugía cardíaca quirúrgica inmediatamente después del nacimiento del bebé.
El tamaño del cerebro es un parámetro muy importante estudiado. En esta etapa del desarrollo intrauterino, los médicos aún no pueden evaluar todas las estructuras intracerebrales. La simetría de su estructura habla del desarrollo normal del cerebro.
Especialistas en ecografía experimentados también determinan la ubicación y las características estructurales del corion.
La evaluación de la estructura del cuello uterino es una indicación muy importante. Durante un examen de ultrasonido, los médicos también evalúan el tamaño y las características estructurales de los órganos genitales internos de la futura madre.
La evaluación del flujo sanguíneo uterino es un indicador muy importante, que se examina durante la primera selección. Cualquier patología que se detecte en esta etapa es muy importante en el pronóstico futuro del desarrollo del embarazo. La reducción del flujo sanguíneo uterino puede llevar a una complicación grave: el desarrollo de hipoxia fetal.
Aumento del tono uterino - una condición muy desfavorable. Si los médicos encuentran este síntoma durante el embarazo, entonces, como norma, ofrecen a la futura madre que sea hospitalizada "para su preservación". Allí, se le proporcionará el tratamiento necesario que ayudará a eliminar la hipertonía y normalizar el flujo de sangre de la placenta.
Acerca de MoM
El múltiplo de mediana o MoM es un indicador específico que utilizan los médicos para identificar anomalías genéticas en el feto. Se calcula utilizando un programa informático especial.
Para el cálculo se requiere la introducción de los indicadores iniciales de la futura mamá, así como los resultados de los resultados obtenidos del ultrasonido.
Los médicos creen que la tasa es normal de 0,5 a 2,5. Para la correcta interpretación del indicador obtenido, los médicos también tienen en cuenta una serie de enfermedades asociadas en una mujer embarazada, su raza, así como otros parámetros necesarios. Las anomalías son manifestaciones de patologías genéticas o cromosómicas.
Detección genética
Si después de la evaluación, los médicos determinan cualquier signo de enfermedades genéticas en el bebé, la futura mamá seguramente será enviada a una consulta de asesoramiento genético.
Una visita a este médico tampoco será superflua para las mujeres cuyos familiares cercanos tengan alguna enfermedad cromosómica. Historial cargado de diversas anomalías congénitas: una razón importante para recurrir a la genética familiar para consultas.
Por ejemplo, la frase "El riesgo de desarrollar la enfermedad de Down en un bebé es de 1: 380" sugiere que de los 380 bebés sanos, solo un niño tendrá esta enfermedad congénita.
Los obstetras y ginecólogos identifican varios grupos de alto riesgo.Las mujeres que entran en esta categoría definitivamente deben ser derivadas a una consulta de genética. Los especialistas creen que el alto riesgo de desarrollar patología es una proporción de 1: 250-1: 380.
Los médicos secretan varias de las patologías cromosómicas más comunes, que a menudo se desarrollan en el primer trimestre del embarazo:
- El síndrome de Patau es una de estas enfermedades. Se caracteriza por trisomía 13 pares de cromosomas.
- 3 cromosomas adicionales en 21 pares conducen al desarrollo de la enfermedad de Down. En este caso, 47 aparecen en lugar de 46 cromosomas en el conjunto genético del bebé.
- La pérdida de uno de los cromosomas en el cariotipo de un bebé lleva al desarrollo de una enfermedad genética muy peligrosa: el síndrome de Shereshevsky-Turner. Esta patología se manifiesta por un pronunciado retraso del niño enfermo en el desarrollo físico y mental de sus compañeros sanos.
- La presencia de un tercer cromosoma adicional en el par 18 es un signo del síndrome de Edwards. Esta patología es extremadamente desfavorable. Generalmente se combina con la formación de muchos trastornos y malformaciones congénitas diferentes. En algunos casos, esta enfermedad congénita puede ser incompatible con la vida.
Los niños que han formado síndromes de Edwards o Patau rara vez viven hasta un año. Los niños con enfermedad de Down viven mucho más tiempo. Sin embargo, la calidad de vida de estos bebés se ve afectada significativamente.
Tales niños "especiales" necesitan cuidado cuidadoso y atención constante de sus padres.
Se lleva a cabo la detección genética. en todos los paises. Al mismo tiempo, solo la lista de análisis bioquímicos incluida en la encuesta es diferente. Inmediatamente hay que señalar que las indicaciones para el aborto en diferentes países difieren. Esta situación se debe en gran medida a una mejor socialización de las personas con síndromes genéticos en el extranjero.
Las enfermedades genéticas son patologías bastante peligrosas. No se realiza el establecimiento de dicho diagnóstico solo por los resultados de la selección. Para aclarar las patologías cromosómicas, un genetista puede prescribir investigaciones adicionales a una mujer embarazada. Algunos de ellos son invasivos.
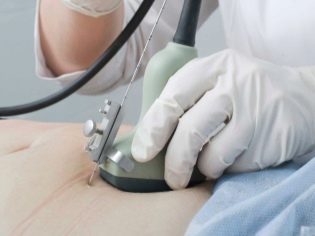
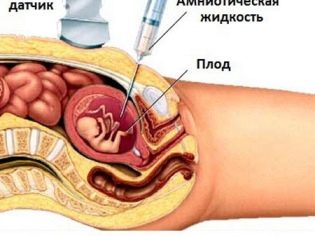
Para obtener una colección genómica del feto se suele realizar. biopsia de corion. En algunas situaciones, se requiere la punción de la vejiga amniótica. Este estudio también se llama amniocentesis. También durante este procedimiento de diagnóstico, los expertos retiran el líquido amniótico para su análisis.
La biopsia placentaria es un estudio invasivo necesario para excluir varias patologías combinadas de las membranas fetales. Para llevar a cabo este examen, los médicos utilizan agujas de punción especiales que perforan la piel de una mujer embarazada. Existe el riesgo de una infección secundaria durante este procedimiento. Vale la pena llevar a cabo esta investigación solo bajo estrictas indicaciones médicas para excluir condiciones peligrosas para la vida del feto.
Con la ayuda de la cordocentesis, los médicos también pueden revelar varias patologías en un bebé. Para esto se investiga. sangre del cordón umbilical. El momento de tal procedimiento puede ser diferente. A menudo, la necesidad de un examen tan invasivo se toma colectivamente.
Muchos médicos creen que el riesgo de desarrollar patologías genéticas está directamente relacionado con la edad.
Las mujeres que deciden concebir un bebé después de los 40 años de edad deben pensar seriamente en tal decisión. Los médicos suelen recomendarles contactar. consultar genetica Todavía en la etapa de planificación del embarazo.
Si durante el examen, el médico ha establecido signos de enfermedades genéticas peligrosas, entonces debe advertir a la futura mamá sobre esto. Incompatibilidad con las patologías de la vida son indicaciones absolutas para el aborto. La decisión final de esta pregunta queda para la mujer.
Decodificando resultados
Interpretar un solo análisis o ultrasonido no puede.Para establecer el diagnóstico se requiere una evaluación integral obligatoria de todas las pruebas obtenidas y la conclusión del ultrasonido. Los resultados son interpretados por un obstetra-ginecólogo que supervisa a una mujer embarazada. En casos clínicos difíciles, incluso puede ser necesario tener una consulta médica.
El síndrome de Edwards también se acompaña de una disminución en la concentración de PAPP-A en la sangre. También por esta patología se caracteriza por anormal gonadotropina coriónica humana. Esta enfermedad ocurre en bebés con una frecuencia de 1: 8000. En el primer examen de detección, es bastante difícil identificar anomalías congénitas de los órganos internos. Son detectados por el feto ya durante las pruebas 2 y 3.
Los principales indicadores de una ecografía ayudan a los médicos a identificar diversas afecciones patológicas en el feto en las etapas más tempranas de su formación. Por lo tanto, un aumento en el tamaño biparietal puede ser un signo de una hernia en desarrollo del tejido cerebral o una neoplasia en crecimiento. Como regla, tales patologías se consideran incompatibles con la vida y son indicaciones para el aborto.
La hidrocefalia del cerebro en el feto también se manifiesta por un aumento en el tamaño biparietal. Para evaluar esta condición patológica, las dinámicas son necesariamente evaluadas. Para hacer esto, los médicos recetan varios ultrasonidos repetidos que se requieren en los próximos trimestres de embarazo. La dinámica negativa del desarrollo de este estado puede llevar a Aborto y tratamiento médico de urgencia.
Especialistas experimentados durante la primera selección también pueden revelar varios defectos en la estructura del tubo neural. Los médicos llaman a esta condición patológica un meningoencefalocele. El síndrome de Corne de Lange es una patología genética muy rara que es incompatible con la vida.
La hernia de cordón es otra malformación congénita peligrosa, que se acompaña de múltiples trastornos de los órganos internos. En este estado, caen en la región de la pared abdominal anterior del feto. Esta patología es extremadamente desfavorable.
Las desviaciones de los valores normales en los análisis bioquímicos son signos muy importantes del desarrollo de enfermedades genéticas. Una disminución en la PAPP-A se manifiesta muy a menudo en el síndrome de Down. Esta patología, identificada en este período de desarrollo intrauterino del feto, puede ser un signo claro de aborto espontáneo o aborto espontáneo.
El síndrome de Smith-Opitz es una de las enfermedades genéticas más peligrosas que se pueden sospechar durante la primera detección. Se debe a fuertes mutaciones en el aparato genético. Esta patología se caracteriza por trastornos combinados de la síntesis de colesterol, patologías del sistema nervioso y trastornos ortopédicos. Esta enfermedad se presenta con poca frecuencia, con una probabilidad de 1: 25 000.
.
El aumento de la gonadotropina también es una consecuencia de patologías emergentes en el cuerpo del feto. La hCG elevada también puede ocurrir en algunas enfermedades que ocurren en la futura mamá durante su embarazo. Por lo general, formas severas de diabetes mellitus, así como fuertes toxicosis.
La reducción de la hCG suele ser un signo de un curso patológico del embarazo. Esta condición también puede desarrollarse con insuficiencia placentaria. Esta patología puede conducir a una hipoxia severa. Para evaluar el riesgo de formación de diversas enfermedades, los médicos utilizan un programa especial llamado PRISCA.
Después de realizar un diagnóstico informático, el médico que realiza este estudio emite una conclusión en manos de la futura mamá. Identifica todas las patologías identificadas, así como el riesgo de desarrollar enfermedades genéticas.
¿Qué puede afectar los resultados?
Si el embarazo se produjo como resultado de la fertilización in vitro, los indicadores de las pruebas bioquímicas pueden ser diferentes. En este caso, la interpretación de los resultados debe ser muy cuidadosa:
- El diagnóstico se realiza para cada uno de los niños. En este caso, la gonadotropina coriónica puede exceder los valores normales en un 20%, y la PAPP-A, como regla, disminuye.
- El peso excesivo en la futura madre es otro factor que puede llevar a una distorsión de los resultados. En esta condición, todas las hormonas estudiadas aumentan. Si la futura madre tiene signos de deficiencia de masa corporal, en este caso, por el contrario, las concentraciones de sustancias biológicamente activas se reducen significativamente.
- Embarazo múltiple - Razón para una interpretación más completa de los resultados. En este caso, la hCG aumenta significativamente. El nivel de PAPP-A se puede mantener dentro del rango normal. No se debe realizar una evaluación aislada de marcadores bioquímicos sin ultrasonido durante el embarazo con gemelos o trillizos en ningún caso.
- La diabetes mellitus no controlada conduce a la interrupción de los procesos metabólicos. En última instancia, esto puede llevar a desviaciones de los valores normales en los análisis bioquímicos.
¿Cuánto cuesta la investigación?
Pasar el primer examen puede ser en una clínica normal. Sin embargo, no todas las instituciones médicas tienen una buena base técnica y material y equipo. A menudo sucede que muchos estudios bioquímicos para realizar en la consulta femenina habitual simplemente no funcionarán. Tal problema es especialmente grave en los asentamientos donde viven pocos habitantes.
Examen de ultrasonido es también Componente obligatorio de la primera proyección.. En algunos casos, es mejor realizar una encuesta de este tipo en el equipo del nivel experto. Desafortunadamente, no todas las instituciones médicas están equipadas con tales dispositivos. La realización de ultrasonido en el equipo de la clase de expertos es necesaria para las mujeres embarazadas con patologías graves del embarazo.
Las futuras mamás que sufren enfermedades graves de los órganos internos pueden ser enviadas al centro perinatal. Por lo general, las mujeres embarazadas con diversos defectos del corazón van allí.
En esta situación, el riesgo de desarrollar diversos defectos intrauterinos en sus futuros bebés aumenta muchas veces.
El primer examen de detección puede realizarse en una clínica privada autorizada. El paso del complejo de investigación en este caso, como regla, es muy cómodo. Todos los consumibles ya están incluidos en el costo de la selección.
El costo de tal complejo de diagnósticos puede ser diferente. También varía significativamente en diferentes ciudades. Para los análisis bioquímicos de la futura mamá habrá que pagar. De 1200 a 3000 rublos. Al expandir el complejo, el costo puede aumentar en 1.5-2 veces.
El precio de un ultrasonido de detección suele ser de 2000-5000 rublos. El costo del procedimiento depende en gran medida de las calificaciones del especialista que realiza el estudio.
La siguiente revisión del video le dirá lo que se puede ver en la primera proyección.