Detección durante el embarazo a las 12 semanas: ¿cómo lo hacen y qué muestra?
Si el embarazo transcurre sin incidentes, la madre se siente bien y, por primera vez, podrá mirar a su bebé durante el primer examen de detección, aproximadamente a las 12 semanas de embarazo. Ese es un estudio de detección en este momento, lo diremos en este artículo.
Que es
Hay tres pruebas de detección de embarazo. Se recomienda mantener el primer Ministerio de Salud por un período de 11 a 13 semanas, la semana 12 se considera óptima. Luego, el estudio de selección se realiza en el segundo y tercer trimestres (a las 16-24 semanas y a las 30-36 semanas).
La encuesta, que se lleva a cabo al principio del proceso de llevar un bebé, incluye: Ultrasonidotambien Análisis bioquímico de la sangre para el contenido de la hormona hCG y la proteína PAPP-A. Para una serie de marcadores característicos que se encuentran en la sala de diagnóstico por ultrasonido, así como en la concentración de hormonas y proteínas en el análisis de una mujer embarazada, se hace un cálculo preliminar de los riesgos de un bebé con patologías genéticas incurables y fatales.
Esta etapa del diagnóstico prenatal revela que las mujeres tienen más probabilidades de tener un niño pequeño con síndrome de Down, síndromes de Turner y Cornelia de Lange, síndrome de Patau, síndrome de Edwards, defectos del tubo neural y otras anomalías del desarrollo que no dejan ninguna posibilidad de curación. y la vida normal.
Anteriormente, las pruebas de detección solo se realizaban para mujeres embarazadas que estaban en riesgo: mujeres que ya tenían 35 años o más y que quedaban embarazadas por relación de sangre, aquellas que tenían hijos con problemas genéticos o mujeres que tenían parientes con enfermedades hereditarias. Por mi parte o por el lado de mi marido. Si la futura madre tomó medicamentos que están prohibidos durante el término temprano del niño, también se le prescribió un estudio de detección.
Ahora este diagnóstico se prescribe a todas las personas con buen sexo en una "posición interesante". Por supuesto, una mujer puede, por razones personales, y rechazar la evaluación, pero esto no es del todo razonable, porque el examen en sí no obliga a nadie a nada.
Cabe señalar que De acuerdo con los resultados del examen de detección durante el embarazo a las 12 semanas, nadie hará ningún diagnóstico. Esto no es parte de la tarea de investigación de detección. Una mujer solo contará con los riesgos individuales para dar a luz a un bebé enfermo, y si están sanos, puede establecerse mediante otros métodos que serán recomendados por un obstetra y un genetista en caso de que los riesgos sean altos.
La primera proyección se considera la más importante e informativa. Lo llevan a cabo sin cargo en consultas en el lugar de residencia, las instrucciones para un análisis de sangre y un boleto para la sala de examen de ultrasonido son emitidas por el médico, a quien la mujer se ha registrado para el embarazo.
Procedimiento y preparación.
Durante el examen perinatal del primer trimestre, es muy importante seguir un procedimiento estricto.El diagnóstico por ultrasonido y el suministro de sangre desde una vena se planifican para un día, de modo que el intervalo de tiempo entre estas dos acciones sea mínimo.
Por lo general, primero se examinan en una sala de examen de ultrasonido y luego, con un formulario completo, se llevan a la sala de tratamiento para donar sangre. Sin embargo, en algunas consultas la orden se invierte. En cualquier caso, ambas encuestas están siendo sometidas a estrictamente en un día.
Para que los resultados de la prueba no se vean afectados por factores negativos, que incluyen cambios bioquímicos en la sangre, la acumulación de gases en los intestinos, se recomienda la mujer. Preparar cuidadosamente para el diagnóstico. Dos días deben ir con una dieta corta: no coma alimentos grasosos y muy dulces, fritos y ahumados, seis horas antes de la prueba de sangre no debe comer nada. Un examen de sangre se toma con el estómago vacío.
Antes de la ecografía durante un par de horas debe tomar "Smektu" o "Smektu" oEspumizan"Deshacerse de los gases intestinales, que son compañeros fieles del embarazo, porque pueden ejercer presión sobre los órganos pélvicos y los resultados del ultrasonido pueden ser inexactos.
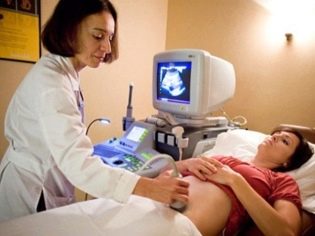
La ecografía a las 12 semanas se realiza con una sonda transvaginal.; la segunda forma es en el estómago, hasta que da una imagen clara y una comprensión de lo que está sucediendo dentro del útero.
En el día señalado, una mujer acude al consultorio de su obstetra-ginecóloga, se la pesa, se mide su estatura y se completa un cuestionario detallado. Cuantos más datos contenga, más exactamente se calcularán los riesgos. Los datos sobre embarazos anteriores, abortos involuntarios, abortos, edad y peso de una mujer, datos sobre sus malos hábitos (fumar, alcohol), información sobre su esposo y la salud de parientes cercanos se ingresan en el cuestionario.
Luego habrá una ecografía, y luego donación de sangre. Los resultados generales harán que una sola forma, un programa especial "compare" el retrato genético de una mujer embarazada junto con sus análisis con los "retratos" de mujeres con grandes riesgos para dar a luz a un bebé enfermo. Como resultado, se le dará un cálculo individual.
Ultrasonido
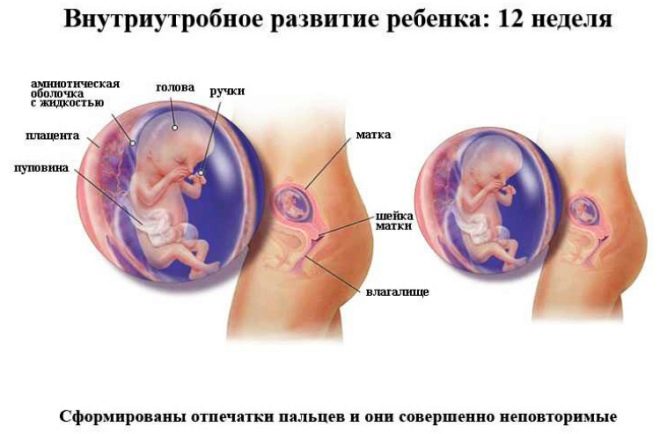
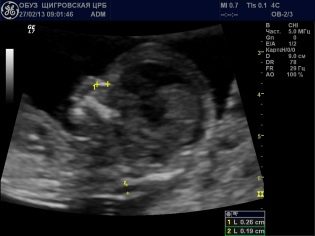
En la sala de ultrasonido, el médico examina al bebé, determina si todo está bien con él, en qué lugar de la cavidad uterina está atrincherado, y también busca marcadores que muestran una alta probabilidad de tener un hijo con síndromes genéticos. En la semana 12, la futura madre podrá ver a su hijo, escuchar los latidos de su pequeño corazón y también ver los movimientos del feto, que ella no siente físicamente.
El médico en el protocolo de detección del primer trimestre definitivamente indicará ¿Cuántos fetos se visualizan en el útero?, ¿Muestran signos de actividad vital, También describirán las dimensiones principales, que aclararán los términos de la "situación interesante" y descubrirán cómo procede el desarrollo del bebé.
Los indicadores de la tasa de desarrollo a las 12 semanas son:
Circunferencia de la cabeza fetal (HF): 58-84 mm, con mayor frecuencia, 71 mm.
La dimensión del cóccix-parietal (CTD) es de 51-59 mm, más a menudo de 55 mm.
El tamaño de la cabeza biparticada (BPR) es de 18-24 mm, más a menudo de 21 mm.
Frecuencia cardíaca (HR): 140-170 latidos por minuto.
La actividad motora está presente.
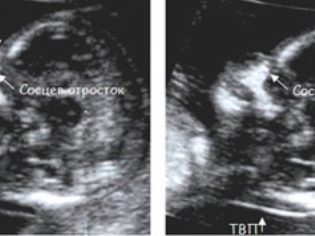
Además, el médico determina las dos más importantes para el diagnóstico de patologías genéticas del marcador: el grosor del espacio del cuello y la presencia de semillas nasales en las migajas. El hecho es que en los niños con grandes defectos de desarrollo, el pliegue del cuello se agranda debido al líquido subcutáneo (hinchazón) y la nariz está aplanada. Tenga en cuenta que el resto de los huesos faciales se podrá realizar solo en medio o dos meses calendario.
TVP (grosor del cuello) a las 12 semanas sin patologías No va más allá del rango de 0.7-2.5 mm. Si el bebé tiene este parámetro ligeramente excedido, se puede recomendar a la futura madre que se realice una ecografía nuevamente en una semana. Si TVP excede significativamente los límites superiores de la norma, se requerirá un examen adicional, los riesgos de dar a luz a un bebé enfermo aumentan. Se trata de un exceso de 3,0 mm y superior.
Es mucho más difícil ver los cálculos nasales, no siempre se visualizan a las 12 semanas, el feto puede volver a instalarse en el sensor del médico y obstinadamente no quiere darse la vuelta y dejar que su nariz mida. Si esto tuvo éxito, los valores de la longitud de los huesos de la nariz en este período se consideran valores normales que no van más allá del rango de 2.0–4.2 mm.
Si el médico ha indicado que a las 12 semanas estos osículos no se visualizan o que su tamaño es inferior a 2 mm, el programa que calcula los riesgos aumentará las probabilidades individuales del nacimiento de un niño con síndrome de Down, Turner, Patau.
De hecho, un bebé puede tener solo una pequeña nariz en miniatura, que aún es difícil de capturar en términos numéricos, especialmente en el viejo escáner de ultrasonido con baja claridad de imagen.
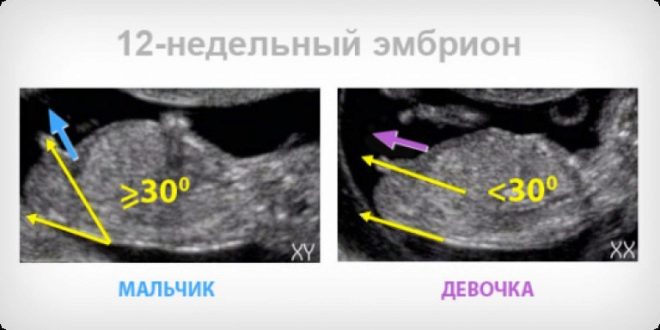
Teóricamente, a las 12 semanas, ya puede intentar determinar el sexo del niño, ya que los genitales externos están formados y, si el bebé está convenientemente ubicado y abierto al ojo del diagnosticador, se puede notar fácilmente. Sin embargo, no se debe esperar que el médico garantice que es un niño o una niña que nacerá. El sexo en este momento solo se puede llamar presumiblemente (la probabilidad de un golpe exacto es de alrededor del 75-80%). Más precisamente, el médico evaluará las características sexuales del bebé en el próximo ultrasonido, después de 16-17 semanas de embarazo.
Además, al final del primer trimestre, la ecografía examina las posibles amenazas de interrupción de la gestación: las paredes engrosadas del útero pueden indicar la presencia de hipertonía, así como la afección del cuello uterino, las trompas de Falopio y el canal cervical.
Prueba bioquímica de sangre
En el análisis de la sangre venosa de una mujer embarazada, un técnico de laboratorio detecta la cantidad de hormona hCG y proteína plasmática PAPP-A que contiene. Debido al hecho de que solo se evalúan dos componentes sanguíneos, la primera prueba de detección se denomina “prueba doble”. Los resultados de este estudio, en contraste con los datos de ultrasonido que una mujer emite inmediatamente después de pasar, tendrán que esperar de varios días a varias semanas, esto depende de cuánto tiempo la cola se alineó para la investigación en un laboratorio médico genético acreditado.
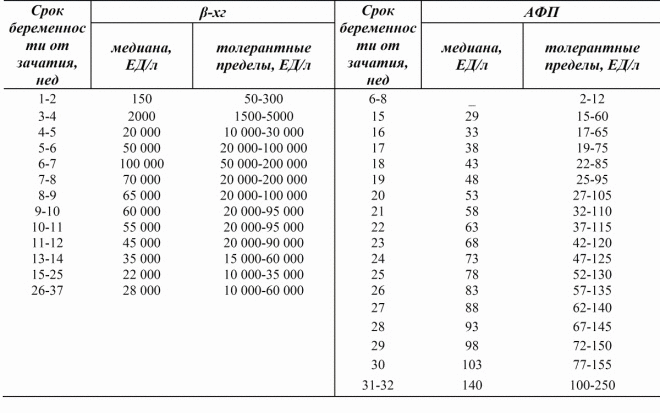
Solo puede adivinar qué números serán como resultado de los análisis, ya que los laboratorios individuales utilizan sus propios estándares para los cálculos. Para simplificar la decodificación, es habitual hablar de la tasa de PAPP-A y hCG en MoM, un múltiplo de la mediana. Con un embarazo saludable, cuando el niño y la madre están bien, ambos valores encajan en el rango de 0.5 a 2.0 MoM.
Las fluctuaciones de este rango a un lado mayor o menor dan lugar a muchas experiencias en mujeres embarazadas y Hay muchas razones posibles por las razones:
Aumentar hCG. Un “busto” en este indicador puede ser un signo de síndrome de Down en un bebé, así como un signo de que una mujer está embarazada de más de un niño. 2 frutas juntas dan un doble aumento práctico en la norma de la hormona. La hCG elevada puede ser una mujer que sufre de obesidad, edema, toxicosis, diabetes e hipertensión.
Bajando hCG. Los niveles insuficientes de esta hormona, inherentes solo a las mujeres embarazadas, son característicos del desarrollo del síndrome de Edwards, y también pueden indicar la posibilidad de aborto involuntario o un retraso en el desarrollo del bebé.
Disminuir PAPP-A. La disminución de la proteína plasmática en una muestra a veces indica el desarrollo de condiciones como el síndrome de Down, Patau, Edwards, Turner. Además, una cantidad insuficiente de esta sustancia a menudo indica la malnutrición de un niño, que la miga es deficiente en nutrientes y vitaminas que necesita para el desarrollo normal.
Levantamiento de PAPP-A. Mejorar la proteína en una muestra no tiene un gran valor diagnóstico en términos de calcular el posible riesgo de anomalías cromosómicas. Este indicador puede ser más alto de lo normal con doble o triple, así como con una tendencia al feto grande.
¿Cómo es el cálculo del riesgo?
Los resultados de las pruebas y el ultrasonido, así como toda la información disponible sobre el estado de salud de la mujer embarazada y su edad se cargan en un programa especial.El cálculo del riesgo individual se realiza, por lo tanto, por una máquina, pero la persona, el genetista, verifica el resultado.
Basado en una combinación de factores individuales. el riesgo puede parecer una proporción de 1: 450 o 1: 1300 para cada enfermedad. En Rusia, el riesgo se considera de 1: 100. El umbral de riesgo es de 1: 101 - 1: 350. Por lo tanto, si se cuenta a una mujer embarazada con la probabilidad de tener un bebé con síndrome de Down 1: 850, esto significa que uno de cada 850 niños en mujeres e indicadores de salud idénticos. , edad y otros criterios nacerán enfermos. Los restantes 849 nacerán sanos. Este es un riesgo bajo, no hay que preocuparse.
Las mujeres para las que los diagnósticos de detección a las 12 semanas muestran un alto riesgo de una enfermedad genética particular se recomiendan diagnósticos adicionales porque La selección en sí no puede considerarse una base para un veredicto final, Él no es tan preciso. Puede pasar una prueba de ADN no invasiva. Tal análisis vale varias decenas de miles de rublos y lo hace exclusivamente en los centros y clínicas médico-genéticas.
Si el análisis confirma la sospecha, todavía tiene que acudir a la prueba invasiva.
La amniocentesis o la biopsia coriónica se pueden ofrecer de inmediato, sin perder tiempo y dinero en el examen de las células sanguíneas de un niño aisladas de la sangre de la madre, como se hace con una prueba de ADN no invasiva. Sin embargo, tanto la biopsia como la amniocentesis implican una penetración en las membranas para recolectar material para análisis. El procedimiento se lleva a cabo bajo el control de la ecografía solo por médicos con experiencia, sin embargo, el riesgo de que ocurra una infección en el feto, el derramamiento de aguas, la interrupción del embarazo, aún permanece.
Aceptar o no aceptar someterse a una encuesta invasiva con alto riesgo es un asunto privado para todas las mujeres, y nadie puede obligarla a hacerlo. La precisión del análisis es del 99.9%. Si se confirman los supuestos decepcionantes, se le da a la mujer una dirección para interrumpir el embarazo por razones médicas. El hecho de interrumpirla o no, también debe ser decidido solo por la propia mujer y su familia.
Si se decide dejar al niño, la mujer todavía tendrá tiempo suficiente para prepararse para el nacimiento de migajas "especiales".