Segunda detección durante el embarazo: fechas y normas de indicadores.
Toda futura madre quiere que su bebé nazca sano. La detección perinatal es necesaria para determinar la naturaleza del curso del embarazo y el establecimiento oportuno de diversas patologías. Este artículo le explicará por qué necesitamos una segunda evaluación durante el embarazo.
Que es
La detección del embarazo es un complejo de estudios necesarios para el establecimiento oportuno de varias violaciones del desarrollo intrauterino fetal. También con la ayuda de estos estudios se puede determinar con precisión el estado de la madre. Evaluación de los resultados obtenidos por los médicos dedicados a diversas especialidades.
Para mayor comodidad, los médicos han dividido todo el período de embarazo en varios períodos de tiempo prolongados, que se denominan trimestres. Cada una dura 3 del mes. Para describir la duración del embarazo, los obstetras usan ginecólogos durante semanas. En este caso, cada trimestre es de 12 semanas obstétricas.
La detección en mujeres embarazadas es un procedimiento muy importante que se introdujo no hace mucho tiempo. Las primeras recomendaciones sobre la necesidad de hacerlo fueron hechas por representantes del Ministerio de Salud de Rusia. Según los expertos del Ministerio, la introducción de tal medida debería tener un efecto positivo en la situación demográfica adversa en el país.
La detección durante el embarazo es necesaria para reducir la mortalidad materna e infantil. Además, sin este complejo de diagnóstico, es imposible imaginar el diagnóstico prenatal oportuno de diversas enfermedades genéticas y cromosómicas.
Cabe señalar que la detección durante el embarazo se realiza en todos los países económicamente desarrollados. Los diferentes programas de financiamiento causan solo la diferencia en la lista de los necesarios para realizar una investigación. En nuestro país, este complejo también se está expandiendo gradualmente. Es necesario un diagnóstico más avanzado para la detección oportuna de enfermedades genéticas peligrosas.
En cada trimestre del embarazo, determinadas patologías se determinan desarrollando un bebé en el útero mediante la detección. Esto se debe en gran parte a una fisiología fetal específica. Las hormonas que cambian a diario de una mujer embarazada también requieren un enfoque más detallado.
Durante todo el período de embarazo, los médicos generalmente recomiendan que las mujeres embarazadas se sometan a 3 exámenes de este tipo. En algunas situaciones, su número puede reducirse a dos. Esto generalmente se encuentra en el curso normal del embarazo.
¿Qué incluye?
Durante la segunda selección, los médicos evalúan una amplia gama de indicadores diferentes. Una mujer embarazada debe someterse a análisis de sangre bioquímicos, así como a ultrasonido.
En algunos casos, principalmente por razones médicas, el complejo de diagnóstico puede estar algo expandido.
En esta etapa del embarazo, los médicos deben comprobar niveles hormonales. Dichos estudios permiten revelar incluso enfermedades ocultas que estaban presentes antes o que se desarrollaron en la madre durante el nacimiento del bebé. Si el antecedente hormonal en una mujer embarazada se desvía significativamente de la norma, entonces los médicos pueden prescribir un tratamiento farmacológico especial.
La determinación de patologías genéticas es una etapa muy importante de la detección para el segundo trimestre del embarazo. En este momento, la investigación es un enfoque bastante significativo. El propósito de la prueba de detección es excluir de las mujeres examinadas que no tienen ningún signo de enfermedades cromosómicas.
Si los resultados de los exámenes revelaron anomalías en el feto que no son compatibles con su vida, entonces se plantea la cuestión del aborto.
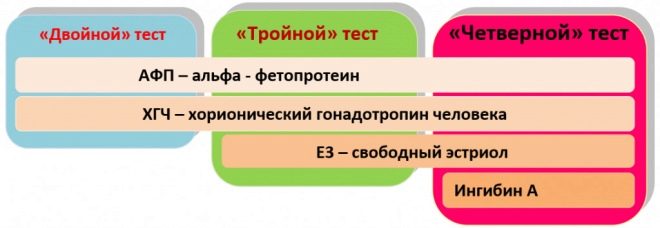
Durante la selección, los expertos evalúan tanto los parámetros bioquímicos como el ultrasonido. El método de laboratorio utilizado en dicho examen a menudo es llamado "triple" por los médicos. El hecho es que para su uso. Tres indicadores bioquímicos básicos:
- HCG;
- estriol libre;
- fetoproteína alfa.
En algunas situaciones puede ser necesario extender esta prueba.
Un ginecólogo puede recomendar una prueba de PCR para 12 infecciones a una futura madre, que tuvo alguna infección del tracto urinario durante el embarazo. Este estudio ayudará a identificar todas las patologías "tontas" que pueden agravar el curso del embarazo.
Para excluir patologías alérgicas pronunciadas, el médico también puede recomendar donar sangre para anticuerpos específicos (AT). Estas sustancias proteínicas pueden formarse en un organismo materno en algunas estructuras fetales, que pueden ser alérgenos (AH). Tal conflicto inmune emergente puede causar la formación de varias patologías.
Las enfermedades peligrosas que pueden causar enfermedades congénitas en el feto, también pueden diagnosticarse aún más durante la detección. Para esto, un médico que esté observando a una mujer embarazada puede recomendarle que done sangre para la determinación del VIH tipo 1. Muy a menudo, este análisis se realiza junto con la definición de marcadores específicos de hepatitis B y C.
Fechas
La segunda detección se realiza en el 2º trimestre del embarazo.
Todos los estudios de mujeres embarazadas recomendaron pasar de 16 a 20 semanas. Solo se permiten algunas excepciones cuando la evaluación puede demorarse. Por lo general, se asocian con contraindicaciones para que una mujer realice una investigación. Tales situaciones son extremadamente raras en la práctica de obstetras-ginecólogos.
Muchas momias están interesadas en la pregunta de si es posible donar sangre para un estudio y someterse a una ecografía en diferentes días. Esto no está prohibido. Sin embargo, todavía deben discutir los términos de la visita con su médico. Muy a menudo sucede que el propio médico recomendará fechas específicas para la realización de pruebas de laboratorio o ultrasonido.
¿Quién debe pasar?
La alta mortalidad materna e infantil en Rusia se debe al hecho de que los médicos recomiendan la detección durante el embarazo para casi todas las mujeres. Sin embargo, los expertos seleccionan varias categorías “especiales” o decretadas de mujeres embarazadas que no pueden evitar este tipo de diagnóstico.
Los grupos de alto riesgo incluyen:
Futuras mamás cuya concepción del bebé ocurrió después de cumplir 35 años;
Embarazo con curso patológico. 1 trimestre de embarazo;
Futuras madres con antecedentes familiares de desarrollar enfermedades cromosómicas o genéticas, especialmente a lo largo de la línea de los parientes más cercanos y más cercanos;
Mujeres embarazadas que han sufrido infecciones virales o bacterianas en las primeras semanas de embarazo;
Las futuras mamás que sufren de diabetes, especialmente la opción dependiente de la insulina;
Mujeres embarazadas, que tengan alguna enfermedad oncológica o antecedentes de neoplasias cargadas;
Mujeres cuyos hijos anteriores tienen patologías severas y malformaciones congénitas;
Mujeres embarazadas que han tenido varios abortos espontáneos o que han tenido muchos abortos antes del inicio de este embarazo;
Futuras madres que han sido diagnosticadas con ciertos defectos de crecimiento intrauterino por ultrasonido durante 1 evaluación.
Si durante la evaluación 2, los médicos nuevamente revelan ciertas patologías, pero no se requiere el aborto, entonces recomendarán someterse a otro complejo de dichos estudios, pero ya en el tercer trimestre. Dicha dinámica es necesaria para determinar la gravedad de los trastornos emergentes. Si esta situación se puede cambiar de alguna manera con la ayuda de la terapia con medicamentos, entonces los médicos recurrirán a esto.
En algunos casos, puede ser necesario consultar a un genetista para determinar la necesidad de la siguiente evaluación. Si después de esto, el médico excluye todas las enfermedades posibles, entonces, en el tercer trimestre, solo se puede recomendar a la futura mamá que se realice un examen de ultrasonido.
La consulta genética es un componente muy importante de la evaluación prenatal. Si el obstetra-ginecólogo le recomienda ir, entonces vale la pena asistir a esa recepción.
Preparacion
Para obtener resultados fiables es muy importante prepararse adecuadamente. Puede tomar varios días entre la entrega de análisis bioquímicos y ultrasonido. En este caso, todas las recomendaciones deben seguirse a lo largo del período de preparación para la segunda selección.
Dieta hipolipemiante Ayudará en la obtención de resultados más precisos. Tales alimentos excluyen completamente cualquier producto graso y frito. Cualquier alimento rico en colesterol también es limitado. Siga esta dieta debe 5-7 días antes de la selección. En este caso, los resultados del estudio serán más fiables.
Limitar las proteínas en su dieta a las futuras mamás no vale la pena. Es necesario para el pleno crecimiento y desarrollo del feto. Antes de la prueba, deben elegir productos de proteínas más ligeros. Estos incluyen pescado magro y pescado blanco, carne de res magra, pavo. Comer carne de cerdo y cordero una semana antes de ir al laboratorio no vale la pena.
Los obstetras y ginecólogos no recomiendan a las mujeres embarazadas en la víspera de la investigación para cambiar significativamente su régimen de consumo. Especialmente no debes hacer esto a las madres embarazadas que sufren varios edemas. La principal limitación es antes del ultrasonido.
En este caso, unas pocas horas de investigación deberían limitar significativamente el uso de agua.
Inmediatamente vale la pena señalar que en algunas situaciones puede ser necesario y viceversa, el llenado activo de la vejiga. Esto generalmente es necesario para realizar un estudio transabdominal para ciertas afecciones médicas. Para hacer esto, el médico recomendará a la futura mamá 1-1.5 horas antes del estudio que beba 3-4 vasos de agua. Por lo general, estas recomendaciones se dan antes de la ecografía.
2-3 días antes del examen de ultrasonido, las futuras mamás deben Restrinja las frutas y verduras en su menú.. También bajo la restricción caen las leguminosas y todo tipo de repollo. Estos productos son ricos en fibra gruesa que aumenta la gasificación y la peristalsis intestinal. Además, la aparición de gases en el intestino conduce al uso de bebidas carbonatadas o incluso kvas.
Todo esto contribuye al hecho de que durante el ultrasonido se mejora el fenómeno de la negatividad del eco. En tal situación, el médico simplemente no puede obtener una imagen de alta calidad en el monitor del dispositivo de ultrasonido.
Los análisis de sangre se deben hacer en la mañana. Esto debe hacerse estrictamente con el estómago vacío. Los médicos han notado durante mucho tiempo que las pruebas que se toman en la noche a menudo no son informativas. Por la noche, en la víspera de las pruebas de laboratorio, debe comerse lo más fácilmente posible.Por la mañana después de despertarse, no puedes comer.
Los resultados de las pruebas bioquímicas dependen bastante de los efectos de muchos factores. Incluso comer mariscos, frutas cítricas, chocolate y miel puede llevar a su distorsión. Muy a menudo esto sucede en aquellas situaciones en que estos productos se usan en la víspera de la prueba.
El ejercicio es otro factor posible que conducirá a resultados distorsionados. Incluso la limpieza habitual del apartamento, que la futura mamá comenzará a hacer en la víspera del viaje al laboratorio, puede llevar al hecho de que los médicos consideran que los resultados de las pruebas no son confiables.
Tampoco debe asistir a clases especiales o yoga para mujeres embarazadas antes de la evaluación. Es mejor posponerlos en este caso por un par de semanas. Las caminatas diarias en el aire fresco serán para las futuras madres una excelente alternativa al esfuerzo físico en este período. Tal paseo atraerá al futuro bebé. Durante las caminatas en el aire, una gran cantidad de oxígeno ingresa al torrente sanguíneo, lo cual es una excelente prevención de la hipoxia fetal.
La exclusión del estrés psico-emocional es un paso muy importante. antes de la selección. Los médicos descubrieron que si la futura mamá a menudo se preocupa o se preocupa por cargar a su bebé, el riesgo de desarrollar trastornos neurológicos en su hijo aumenta significativamente. Un fuerte estrés psicoemocional también puede afectar la obtención de resultados de ultrasonido confiables. Provoca un pronunciado espasmo de los vasos sanguíneos, que puede afectar negativamente el rendimiento del flujo sanguíneo uteroplacentario.
Tasas de prueba y razones de anomalías
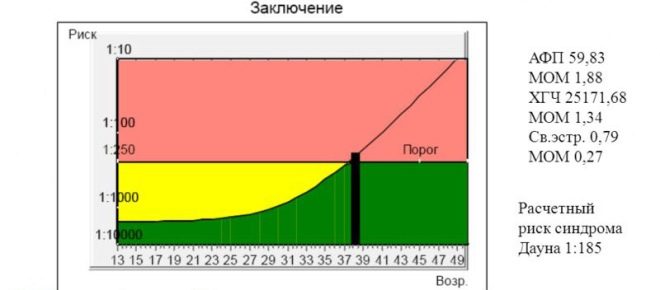
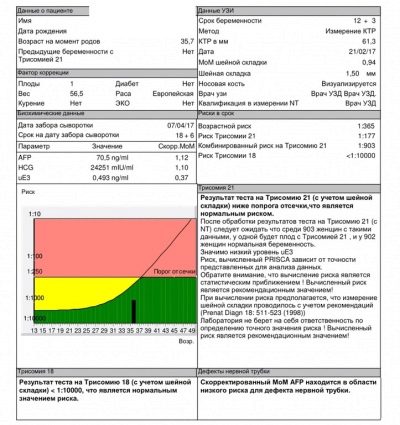
Cualquier desviación de la norma debe ser evaluada por expertos. Lo que importa es el aumento y disminución de estos indicadores. La compilación de un informe completo después de la selección requiere la interpretación obligatoria de todos los resultados obtenidos.
El médico nunca establecerá el diagnóstico para un solo resultado del análisis bioquímico. En algunos casos, determinar la patología sin una ecografía es imposible.
HCG
La gonadotropina coriónica, o hCG, es uno de los componentes de la prueba bioquímica "triple". También es una sustancia biológicamente activa llamada por los médicos hormona del embarazo. Su concentración aumenta gradualmente hasta el segundo trimestre del embarazo. Sólo inmediatamente antes del nacimiento, cae un poco.
- Para la semana 16, esta cifra es de 10 000 a 58 000 IUU / ml.
- En la semana 17, los valores son 8000-57 000 miel / ml.
- Para la semana 20 de embarazo - 1600-49 000 UI / ml.
Elevado
Se encuentran altos niveles de gonadotropina en la sangre cuando se llevan gemelos o trillizos. En este caso, los médicos incluso utilizan tablas especiales en las que se ingresan los valores normales de esta hormona. Los niveles elevados de hCG en la sangre pueden indicar la presencia de preeclampsia o ciertos tumores en la madre. Una situación similar se desarrolla en el caso de que la futura madre se vea obligada a tomar medicamentos inmunosupresores u hormonales durante el embarazo.
Reducido
La reducción de hCG en la sangre se encuentra en muchas afecciones patológicas. La concentración de gonadotropina disminuye notablemente con un mayor riesgo de aborto involuntario. La reducción de la concentración de hCG en la sangre indica retraso fetal intrauterino o síndrome de Edwards. El nivel crítico de gonadotropina ocurre durante la muerte fetal de un niño.
Fetoproteina alfa
Esta sustancia específica se forma bajo la influencia del funcionamiento del embrión. En las primeras semanas de desarrollo fetal, se sintetiza en el saco vitelino. Luego se forma bajo la influencia del hígado y en los órganos del tracto gastrointestinal del bebé.
La presencia de esta sustancia en la sangre es vital. Permite que el feto proporcione todos los nutrientes necesarios y también lo protege de los efectos agresivos del estrógeno.La alfa-fetoproteína minimiza el riesgo de desarrollar inflamación inmune entre la madre y el feto.
Esta sustancia penetra en el organismo materno a través del sistema común de flujo sanguíneo uteroplacentario. También se observa una concentración bastante alta de alfafetoproteína en la placenta.
Durante los diferentes períodos de embarazo, los indicadores de esta hormona son diferentes. Esto se debe a la fisiología del desarrollo fetal.
- A las 16-18 semanas de embarazo, los valores de alfa-fetoproteína son 15-95 U / ml.
- En la semana 20, la concentración de esta sustancia cambia a 27-125 U / ml.
Elevado
Los niveles aumentados de alfa-fetoproteína se encuentran no solo en condiciones patológicas. El aumento de la concentración de esta hormona indica la presencia de embarazo múltiple. Esta condición también se encuentra en la preeclampsia. Esta patología puede ser extremadamente peligrosa para el desarrollo de múltiples complicaciones.
El aumento de la alfa-fetoproteína en sangre indica una posible formación de malformaciones. En este caso, para excluir patologías, se requiere una ecografía. Los médicos señalan que también se encuentra un nivel elevado de esta hormona con varios defectos e incisión del tubo neural.
La nefrosis congénita de los riñones en el feto también se manifiesta por un aumento significativo de la alfa-fetoproteína durante la mitad del embarazo.
Bajado
Los niveles reducidos de alfa-fetoproteína pueden indicar el posible desarrollo de algunos defectos genéticos, el síndrome de Edwards y el síndrome de Down. Además, esta situación puede ser un síntoma muy desfavorable de la manifestación de un embarazo "congelado". En este caso, desafortunadamente, se requiere el aborto, ya que su desarrollo posterior ya no es posible.
Estriol libre
El aumento de esta sustancia biológicamente activa ocurre inmediatamente después de la concepción. Esta hormona también está muy asociada con la gonadotropina. Esta sustancia es sintetizada por la placenta y el hígado del feto.
El aumento de la concentración de estriol es necesario para el flujo sanguíneo uterino-placentario normal. También gracias a esta sustancia se proporciona el tono necesario de los vasos sanguíneos uterinos y placentarios. El aumento de la concentración de esta hormona afecta la formación y el trabajo adicional de los conductos de las glándulas mamarias.
En diferentes períodos de embarazo, los valores de este indicador pueden ser diferentes.
- En la semana 16, los valores hormonales son 5.4-21 nmol / l.
- Al final de la semana 18, la concentración de la sustancia cambia a 6.7-26 nmol / l.
Elevado
Esta condición durante el embarazo también puede ser bastante fisiológica. Se desarrolla en futuras mamás que tienen mellizos o trillizos. En este caso, la concentración de estriol libre aumenta en relación con la norma en un factor de 2-3.
El embarazo de un feto grande es otro factor que puede llevar a un aumento en el suero de una sustancia dada. Las diversas patologías emergentes del tracto urinario en el feto también se manifiestan por un aumento en la concentración de estriol. Con bastante frecuencia, las enfermedades del tracto urinario o los riñones de la madre se convierten en la causa principal del desarrollo de esta afección en un niño.
Bajado
El estriol bajo puede ocurrir en una variedad de enfermedades genéticas, como el síndrome de Edwards o la enfermedad de Down. La patología en el feto, acompañada por una disminución en la concentración de estriol, también puede estar asociada con un desarrollo deficiente del tejido nervioso.
La disminución del flujo sanguíneo uteroplacentario también se manifiesta por una disminución en la concentración de estriol en la sangre. Esta característica se manifiesta en el curso patológico del embarazo. Además, un cambio en el fondo hormonal lleva a tomar ciertos medicamentos hormonales que la futura madre tiene que tomar para tratar enfermedades concomitantes.
Inhibina A
El análisis para la determinación de esta sustancia se lleva a cabo solo por ciertas razones médicas. Por lo general, se asigna a mujeres cuyos resultados de pruebas anteriores no fueron confiables.Además, este estudio se puede utilizar para aclarar la presencia de patologías.
La concentración en sangre de esta hormona aumenta significativamente durante el embarazo. Antes de la concepción, la inhibina A es sintetizada por los ovarios. Entonces esta función asume ya la placenta del feto. Esta prueba se utiliza para determinar diversos defectos congénitos del desarrollo intrauterino.
Elevado
Esta prueba auxiliar ayuda a determinar muchas enfermedades genéticas diferentes incluso en el período de desarrollo fetal. Algunas patologías cromosómicas también se manifiestan como un aumento de la sustancia en el suero.
Un nivel elevado de inhibina A en la sangre precede a un estado muy peligroso: la vesícula biliar. A menudo, la insuficiencia fetoplástica se manifiesta por un aumento en este índice bioquímico.
Reducido
La Inhibina A reducida se encuentra cuando se pronuncia un aborto amenazado. En esta situación, los médicos pueden ordenar una repetición de este análisis. La ausencia de una dinámica positiva indicará que, lamentablemente, el embarazo no se desarrolla. En este caso, puede ser necesario hospitalizar con urgencia a la futura mamá para que reciba tratamiento intensivo en el hospital.
MoM
El cálculo de este importante coeficiente se realiza mediante un programa informático especial en el que se ingresan todos los valores iniciales básicos. Este indicador nos permite estimar el riesgo de posibles desviaciones del desarrollo intrauterino en relación con los valores normales.
El rendimiento normal de este criterio es 0.5-2.5 MoM.
Para que es
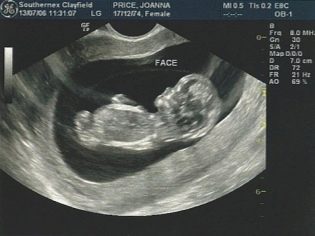
Fechas examen de ultrasonido Caer en la semana 20-22 de embarazo. Los doctores dicen que el ultrasonido. clase de expertos Puede realizarse mucho más tarde - a las 22-24 semanas. Es mejor que tales estudios sean realizados por profesionales experimentados y calificados con experiencia clínica significativa con mujeres embarazadas.
La segunda proyección se realiza principalmente. vía transabdominal. Para obtener una imagen en este caso, se usa un sensor ultrasónico, con el cual el médico guía la piel del vientre de la futura mamá.
La ecografía transvaginal en el segundo trimestre del embarazo prácticamente no se realiza.
Para obtener una buena imagen en el monitor del dispositivo de ultrasonido, se utiliza un gel transparente especial. Se aplica sobre la piel del abdomen antes del procedimiento. Este gel mejora las propiedades reflectantes de las ondas ultrasónicas. Su uso no puede provocar el desarrollo de condiciones alérgicas o de alguna manera dañar al futuro bebé.
Con la ayuda de la ecografía en este momento del embarazo, puede determinar los principales órganos vitales del feto. Expertos, realizando investigaciones, determinan el tamaño del hígado, vesícula biliar e intestinos. El examen del cerebro y sus estructuras básicas juega un papel muy importante en el diagnóstico de muchas patologías.
En el segundo trimestre del embarazo, los médicos también determinan Circunferencia del tórax y abdomen. Las anomalías de estos indicadores indican diversas patologías que han surgido en el feto. Además, para evaluar el desarrollo del bebé, los médicos determinan el tamaño de algunos huesos tubulares. La ausencia de algunas formaciones óseas en esta etapa del desarrollo intrauterino puede indicar patologías muy graves.
Evaluación de los huesos faciales de la cara. Juega un papel muy importante en el diagnóstico de muchas enfermedades. Para hacer esto, un especialista en ultrasonido examina en detalle el hueso frontal, las cuencas de los ojos y el área del triángulo nasolabial. La arquitectura facial se estima tanto en frente como en perfil.
Definicion Patologías del sistema cardiovascular. Muy importante en esta etapa. En este período de desarrollo, el bebé ya tiene un latido del corazón. Especialistas experimentados en ultrasonido pueden identificar y desarrollar defectos cardíacos. Para identificar la regurgitación (flujo sanguíneo anormal), el estudio se realiza con Doppler.
Las membranas fetales son elementos anatómicos muy importantes que también se evalúan durante dicho examen. En el segundo trimestre del embarazo, se determinan los parámetros básicos de la placenta. Para hacer esto, determine su grosor, volumen, así como los vasos sanguíneos que alimentan el órgano.
Volumen de líquido amniótico - Un criterio importante para el examen de ultrasonido. El exceso de este indicador sobre el valor normal es una consecuencia de agua alta. Una cantidad insuficiente de líquido amniótico indica una falta de agua. Ambas situaciones patológicas son extremadamente desfavorables para el desarrollo del feto.
Genitales internos Las mujeres embarazadas también son evaluadas durante la selección. Es especialmente necesario realizar dichos estudios si la futura mamá tiene alguna patología del sistema reproductivo. En este caso, describe no solo la capa interna del útero, sino también sus apéndices, así como los ovarios.
Fetometria - Este es el estudio de referencia incluido en la selección. Le permite determinar el tamaño del feto, así como los componentes principales de su cuerpo. Para evaluar los resultados obtenidos, los médicos aplican ciertos estándares de la norma. La combinación de todos los signos ayudará al médico a identificar las patologías que se han desarrollado en el feto durante su desarrollo prenatal.
Durante la prueba de ultrasonido, se debe determinar la madurez de los pulmones. Un especialista en diagnóstico por ultrasonido con experiencia también puede determinar la presencia de patologías estructurales de los riñones y el tracto urinario.
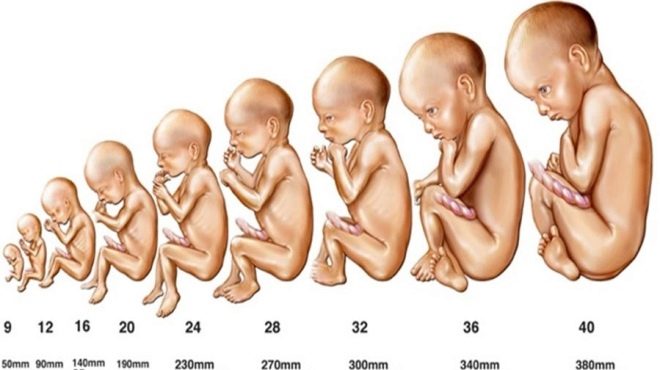
Evaluar el crecimiento y desarrollo fetal. en la semana 16 Se aplican algunos promedios.
- Un feto de 16 semanas debe pesar unos 100 gramos.
- Su longitud es de 11,5-12 cm.
- La circunferencia abdominal es de 10,2 cm y la cabeza es de 12,4 cm.
- El tamaño biparietal es de 30-37 mm.
- La longitud del fémur en un feto de 16 semanas suele ser de 1.7-2.3 cm, y los huesos del antebrazo - 13-18 mm.
- La longitud de la semilla de la pierna es de 2.0 cm.
- El volumen de líquido amniótico en este período de desarrollo intrauterino es de 80-200 ml.
Indicadores tambien evaluados. 20 semanas de embarazo. En este momento, el bebé ya está creciendo significativamente.
- El peso del feto en esta etapa de su desarrollo es de 300 gramos.
- La longitud del cuerpo no supera los 16,5 cm.
- Los indicadores de la circunferencia abdominal al mismo tiempo pueden variar de 125 a 165 mm, y las cabezas, de 155 a 186 mm.
- El tamaño biparietal es de 43-53 mm.
- La longitud del fémur es de 36-37 mm, y el hombro es de hasta 34 mm.
- Los huesos del antebrazo crecen hasta los 5 cm.
- En este período del embarazo, el grosor de la placenta es de 16.5-28.5 mm.
- El índice de líquido amniótico es de 93-130 mm.
Durante el segundo trimestre, el tamaño del cerebro es necesariamente evaluado. En un feto de 16 semanas, el cerebelo es de 13-15 mm. También determinado por el tamaño de los ventrículos laterales y los tanques cerebrales. En este momento son de 10-11 mm.
¿Qué patología determina la ecografía?
Las patologías del cerebro son quizás las más graves. Para la semana 16, la hidrocefalia ya está bastante bien manifestada. Con esta patología se determina por el exceso de líquido cefalorraquídeo. Profesionales con experiencia pueden Determinar esta condición ya a las 11-12 semanas de embarazo.. Si esta patología continúa progresando, puede llevar a la necesidad de un aborto.
Una hernia cerebral o encefalomeningocele es una manifestación muy peligrosa que también se diagnostica fácilmente durante la segunda detección. Esta condición patológica es bastante frecuente. Para eliminar esta patología se requiere la cita obligatoria del tratamiento. Para evaluar el curso del embarazo en el futuro, se realizarán varios ultrasonidos consecutivos.
La anencefalia es una condición patológica en la cual el feto no forma un cerebro. En este caso, desafortunadamente, el embarazo no puede desarrollarse. En esta situación, los médicos pueden recomendar interrumpir el desarrollo del embarazo.
Las patologías del corazón requieren un diagnóstico obligatorio. Algunas de estas enfermedades requieren tratamiento quirúrgico obligatorio inmediatamente después del nacimiento del bebé. Para identificar el funcionamiento perturbado de las válvulas, se utilizan varios modos de ultrasonido a la vez. La presencia de regurgitación en el corazón es un signo brillante de un defecto cardíaco en desarrollo.
Las anomalías del desarrollo del sistema nervioso a menudo conducen al desarrollo de trastornos neurológicos en un niño después del nacimiento. Algunos de ellos también están acompañados por la formación de trastornos mentales. Fallo del tubo neural: una patología muy peligrosa, que puede identificarse mediante ultrasonido.
La patología de los vasos uterinos y placentarios conduce a la formación de insuficiencia placentaria. El curso prolongado de esta patología puede llevar a un aborto espontáneo o al desarrollo en el niño de diversos trastornos del desarrollo fetal. Un curso prolongado de insuficiencia placentaria a menudo conduce al desarrollo de hipoxia fetal persistente.
Especialistas en ecografía experimentados también pueden revelar muchas patologías ortopédicas. Están determinados por la línea de base de la longitud de las extremidades de las piernas, el antebrazo y los muslos. Si la circunferencia abdominal del feto es mucho más grande que la cabeza, este signo puede ser extremadamente desfavorable. Puede indicar que el niño tiene una acumulación patológica de líquido (ascitis) en la cavidad abdominal. Tal situación puede desarrollarse en caso de patologías hepáticas graves o neoplasias del sistema hematopoyético.
El acortamiento de la longitud de los huesos principales puede indicar algunas enfermedades genéticas. Así es como se manifiestan algunas patologías cromosómicas, incluido el síndrome de Down. En este caso, se requiere una comparación obligatoria de los resultados del ultrasonido con análisis bioquímicos. También en esta situación, es necesaria la consulta de la genética familiar.