¿Cómo es la cesárea: las etapas de la operación?
La cesárea es una verdadera salvación cuando el parto independiente es imposible o peligroso para la mujer y su bebé. Esta operación permite que el bebé aparezca no a través de rutas fisiológicas naturales, sino a través de dos incisiones. Laparotomía: apertura de la pared abdominal e histerotomía: disección de la pared uterina. Estos dos agujeros artificiales y se convierten en una salida para el bebé y la placenta.
En este artículo, hablaremos sobre cómo se realiza el parto quirúrgico en etapas, qué hacen los médicos antes de la operación, durante el parto operacional y después. Esta información ayudará a las mujeres a tener más conocimiento en el proceso de preparación para una operación planificada.
Condiciones de hospitalización y preparación.
En la práctica obstétrica moderna, la cesárea como método de parto ocurre en aproximadamente el 15% de todos los nacimientos, y en algunas regiones el número de nacimientos operatorios alcanza el 20%. A modo de comparación, en 1984, la proporción de partos quirúrgicos no fue superior al 3,3%. Los expertos tienden a asociar este aumento en la popularidad de la operación con un descenso general en la tasa de natalidad, con un aumento en el número de mujeres que piensan en su primer hijo solo después de 35 años y la prevalencia de la FIV.
Aproximadamente el 85-90% de todas las secciones de tórax se asignan a la parte de las operaciones planificadas. Rara vez se realizan operaciones de emergencia, solo por razones de salud.
Si una mujer tiene una cesárea, la decisión sobre el momento de la operación se puede tomar tanto en las etapas iniciales como al final del período de gestación. Esto se debe a las razones por las cuales la entrega independiente es imposible. Si las lecturas son absolutas, es decir, inamovibles (pelvis estrecha, más de dos cicatrices en el útero, etc.), la cuestión de las alternativas no se plantea desde el principio. Está claro que no puede haber otra forma de entrega.
En otros casos, cuando la base de la operación se detecta posteriormente (feto grande, presentación patológica del feto, etc.), la decisión de realizar el parto quirúrgico se toma solo después de las 35 semanas de gestación. En este momento, el tamaño del feto y su peso estimado se aclaran, algunos detalles de su ubicación dentro del útero.
Muchos han escuchado que los niños que nacen a los 36-37 a la semana ya son bastante viables. Esto es así, pero existe el riesgo de una lenta maduración del tejido pulmonar en un niño en particular, y esto puede causar el desarrollo de una insuficiencia respiratoria después del nacimiento. Por lo tanto, para evitar riesgos innecesarios, el Ministerio de Salud recomienda llevar a cabo una operación planificada en el período posterior a la semana 39 del embarazo. En este momento, el tejido pulmonar madura completamente en casi todos los niños.
Además, el parto se considera más favorable, lo más cercano posible a la fecha de nacimiento prevista: para el cuerpo de una mujer, se reducirá el estrés y comenzará la lactancia, aunque con un ligero retraso en comparación con el parto fisiológico, pero casi a tiempo.
Si no hay indicaciones para una operación anterior, la remisión al hospital de maternidad en la clínica prenatal se emite a las 38 semanas. Dentro de unos días, una mujer debe ir al hospital y comenzar los preparativos para el próximo parto quirúrgico.La preparación es una etapa importante, que depende en gran medida de qué tan exitosa y sin cirugía pasará la operación y el período postoperatorio.
El día de la hospitalización, la mujer toma las pruebas necesarias. Estos incluyen un hemograma completo, un análisis para determinar y confirmar un grupo sanguíneo y factor Rh, un análisis bioquímico de sangre y, en algunos casos, un coagulograma para determinar la tasa de coagulación sanguínea y otros factores de hemostasia. Haga un análisis general de la orina, realice una prueba de laboratorio de frotis de la vagina.
Mientras los técnicos de laboratorio realizan estas pruebas, el médico que lo atiende recopila un historial obstétrico completo y detallado de su paciente: el número de nacimientos, abortos, abortos involuntarios, antecedentes de abortos perdidos y otras cirugías en los órganos reproductivos.
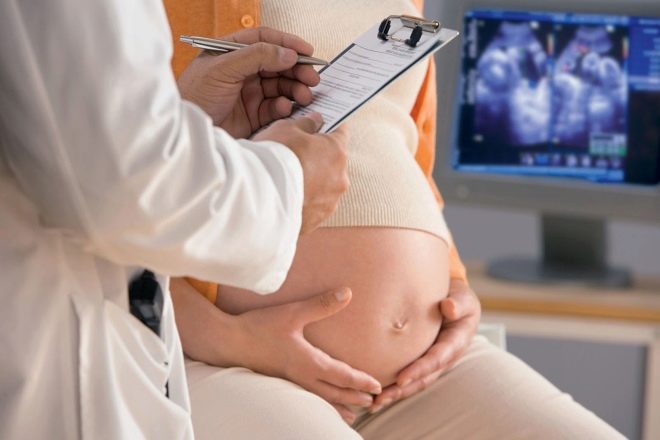
También examine la condición del bebé. Realice una ecografía para determinar su ubicación en el útero, el tamaño, el principal es el diámetro de la cabeza, calcule el peso estimado del bebé, determine la ubicación de la placenta en relación con la pared frontal del útero, sobre la cual se planea hacer la incisión. Conduzca CTG para determinar la frecuencia cardíaca, la actividad motora y el estado general del bebé.
Alrededor de un día una mujer se reúne con un anestesiólogo. El médico revela la presencia de indicaciones y contraindicaciones para ciertos tipos de anestesia, junto con la mujer que planea su anestesia, sin olvidar decir cómo actuará, cuánto tiempo y cuáles son sus efectos secundarios. Después de que la paciente firme un consentimiento informado para una anestesia epidural, espinal o general, se le prescribe un medio de sedación.
Desde la tarde del día anterior está prohibido comer. Está prohibido comer y beber en la mañana de la operación. A una mujer se le administra un enema para limpiar los intestinos, afeitarse el pubis y vestirse con una camisa estéril.
Se recomienda vendar las piernas con un vendaje elástico o usar medias de compresión para eliminar la complicación desagradable, pero muy probable de la operación, el desarrollo de un tromboembolismo.
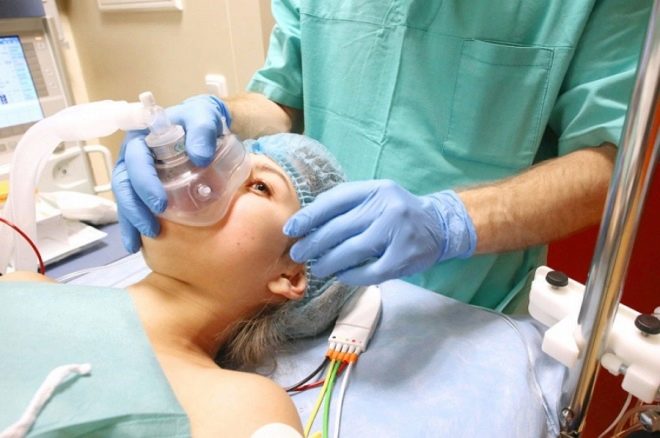
Después de las actividades preparatorias, la mujer es llevada a la sala de operaciones. Allí, todo está listo para la operación asignada. Ya lo espera el equipo quirúrgico y el anestesiólogo, quien, de hecho, comienza la primera etapa de la operación: la anestesia.
Anestesia
La anestesia es necesaria porque la operación es abdominal y dura de 25 a 45 minutos, y algunas veces más. La primera etapa es el alivio adecuado del dolor. Depende de qué tan cómodo se sentirá el paciente y qué tan fácil será para el cirujano trabajar.
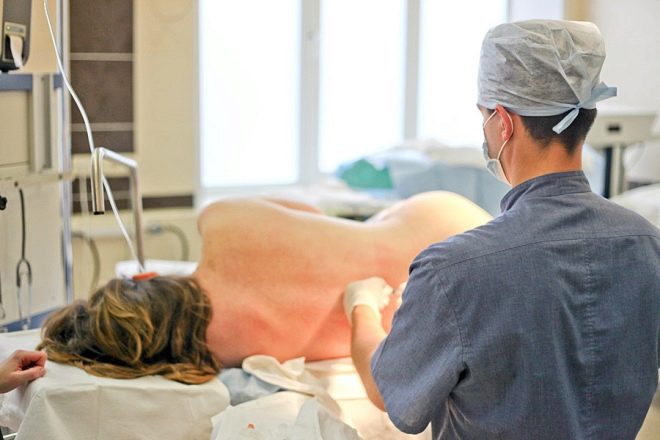
Si se determinó que se utilizará anestesia epidural, la operación comenzará algo más tarde, ya que pasan aproximadamente 15 a 20 minutos desde el momento de la anestesia hasta el logro del efecto correspondiente. Una mujer se acuesta de costado con las piernas encogidas (posición fetal) o se sienta en la mesa de operaciones, con la cabeza y los hombros flexionados hacia abajo y la espalda redondeada.
La columna lumbar se trata con un antiséptico, el anestesiólogo realiza una punción lumbar: se realiza una punción entre las vértebras con una aguja especial delgada, se inserta un catéter y se inyecta una dosis de anestesia en el espacio epidural de la columna vertebral. Después de tres minutos, si no sucede nada, tome una dosis básica de anestesia. Después de 15 minutos, la mujer comienza a sentir entumecimiento y hormigueo en la parte inferior del cuerpo, ya no siente las piernas, la parte inferior del abdomen.
El anestesiólogo vigila constantemente la presión, los latidos del corazón y el estado del paciente, se comunica con ella. Conduce una prueba de sensibilidad sensorial y motora, luego le ordena al equipo quirúrgico sobre la preparación del paciente para la cirugía. Frente a la mujer en trabajo de parto, se establece una pantalla (es completamente innecesario contemplar lo que le está sucediendo a la mujer) y los médicos proceden directamente a la operación. La mujer está consciente pero no siente dolor, porque las drogas dentro del espacio epidural bloquean la transmisión de los impulsos nerviosos de las terminaciones nerviosas al cerebro.
La anestesia general requiere menos tiempo. Se coloca a la mujer en la mesa de operaciones, se fijan los brazos, se inserta un catéter en la vena y se inyecta anestesia a través de ella. Cuando el paciente se queda dormido, y esto sucede en cuestión de segundos, el anestesiólogo inserta un tubo de intubación en la tráquea y conecta al paciente al ventilador. Durante la operación, el médico puede agregar o reducir dosis de medicamentos. Los médicos pueden iniciar una operación en la que una mujer en trabajo de parto está profundamente dormida y no siente nada.
El curso del parto operacional en etapas.
Cabe señalar que hay muchos métodos de operación. El cirujano específico selecciona según la situación, las circunstancias, el historial, las indicaciones y las preferencias personales. Hay técnicas en las que cada capa se corta y se sutura, luego hay métodos en los que se minimiza la disección de los tejidos, y el tejido muscular simplemente se retira manualmente hacia un lado. La incisión puede ser tanto vertical como horizontal.
Una incisión horizontal baja en el segmento uterino inferior se considera la mejor opción, ya que estos puntos de sutura se curan mejor, permiten soportar embarazos subsiguientes sin problemas e incluso dan a luz a un segundo hijo de forma natural si la mujer lo desea y no hay contraindicaciones médicas.
Cualquiera que sea el método de entrega elegido por el médico, la operación incluirá los pasos principales, que analizaremos con más detalle.
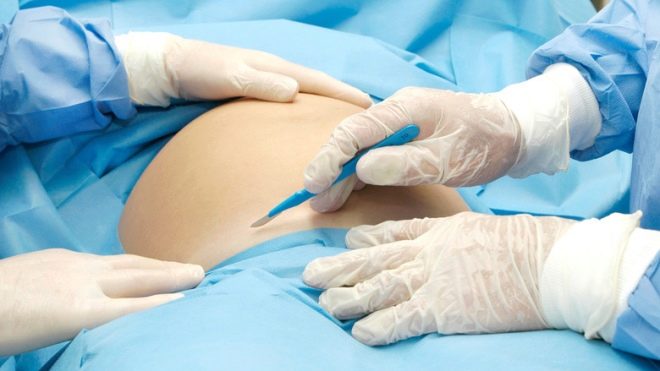
Laparotomia
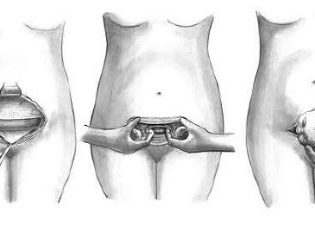
El abdomen se trata con un antiséptico, se aísla de otras partes del cuerpo con tejido estéril y se procede a la disección de la pared abdominal anterior. Con una disección vertical, se realiza una laparotomía media más baja: se realiza una incisión cuatro centímetros por debajo del ombligo y se lleva a un punto cuatro centímetros por encima de la articulación púbica. Con una sección transversal horizontal, que se denomina laparotomía de Pfannenstiel, se realiza una incisión arqueada a lo largo del pliegue de la piel sobre el pubis con una longitud de 12 a 15 centímetros, si es necesario, más larga.
También se puede realizar una laparotomía de Joel-Cohen, en la que la incisión se extiende horizontalmente por debajo del ombligo, pero muy por encima del pliegue circlobial. Dicho corte, si es necesario, puede extenderse con tijeras especiales.
Los músculos se empujan suavemente a un lado, la vejiga también se retira hacia un lado por un tiempo, para no lesionarla accidentalmente. El médico está separado del niño solo por la pared del útero.
Disección uterina
El órgano reproductor también puede diseccionarse de diferentes maneras. Si el cirujano es un gran fanático de la técnica tradicional, puede hacer un corte a través del cuerpo del útero horizontalmente, verticalmente a lo largo de la línea media utilizando el método de Sanger o una incisión lunar de Fritch que recorre todo el útero, desde un borde a otro.
Lo más benigno y recomendado en primer lugar es la incisión en el segmento inferior del órgano reproductor femenino. Puede ser transversal según Rusakov, semi-lunar o vertical a lo largo de Selheim.
El médico abre la vejiga fetal con una mano o con un instrumento quirúrgico. Si el parto es prematuro, se considera la mejor opción para no abrir las membranas, en ellas el niño se sentirá más cómodo al nacer, la adaptación será más fácil.
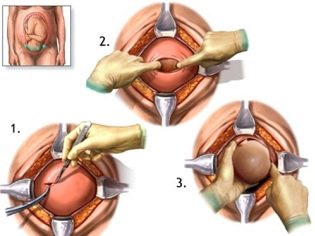
Extracción fetal
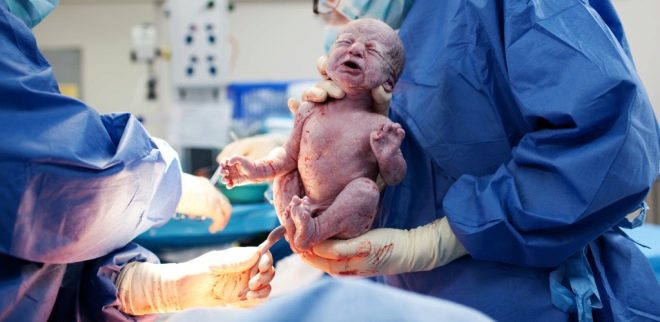
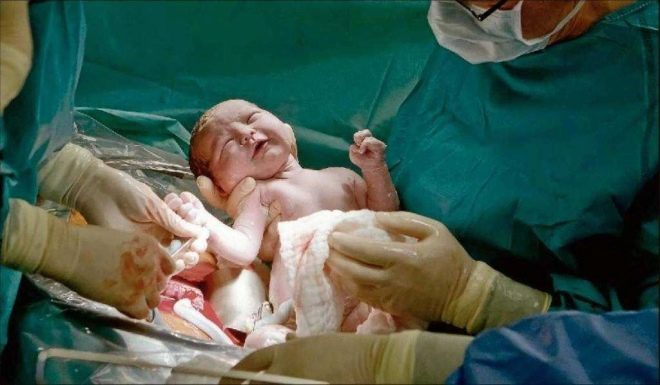
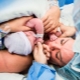
Se acerca el momento más crucial. Cuando un niño nace fisiológicamente o durante los procedimientos quirúrgicos, los médicos están igualmente preocupados, porque la probabilidad de lesiones al feto en la CS, aunque insignificante, aún existe. Para reducir tales riesgos, el cirujano inserta cuatro dedos de la mano derecha en el útero. Si el bebé tiene la cabeza hacia abajo, la palma del médico va hacia la parte posterior de la cabeza. Corte con cuidado a través de la cabeza en la incisión en el útero y saque la percha por turno. Si el niño está en presentación pélvica, se retira por la pierna o el pliegue inguinal.Si la migaja está al otro lado, tómala por una pierna.
El cable se corta. El bebé es entregado a un pediatra, neonatólogo o enfermera en la sala de pediatría para que pese, instale un alfiler en el cordón umbilical y otros procedimientos. Si una mujer no está durmiendo, entonces se le muestra un niño, se les llama sexo, peso, altura, y pueden fijarlo a su pecho inmediatamente después del nacimiento. Durante los partos quirúrgicos bajo anestesia general, la reunión entre la madre y el bebé se transfiere a un momento posterior, cuando la mujer se recupera y se recupera de la anestesia.
Extracción de la placenta.
La placenta se separa a mano. Si ha crecido, puede ser necesario extirpar parte del endometrio y el miometrio. Con el crecimiento total, el útero se elimina completamente. Además, el cirujano realiza una auditoría del útero, comprueba que no queda nada en él, comprueba la permeabilidad cervical cervical, si es intransitable, se expande manualmente. Esto es necesario para que la lochia (descarga posparto) en el período posparto pueda salir libremente de la cavidad uterina sin causar estancamiento e inflamación.
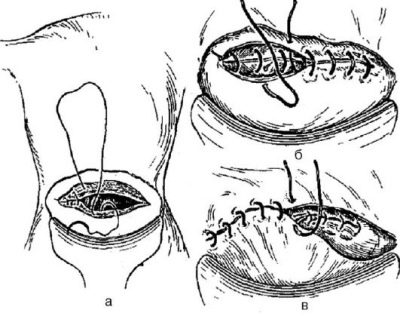
Sutura del útero
En los bordes cortados del útero se impone una sutura de una o dos hileras. El preferido es un de dos filas. Es más duradero, aunque tarda un poco más de tiempo en aplicarlo. Cada cirujano tiene su propia técnica de sutura.
Lo principal es que los bordes de la herida se unan con la mayor precisión posible. Entonces, una cicatriz en el útero formará una pareja, homogénea, rica, que no duele para soportar el próximo embarazo.
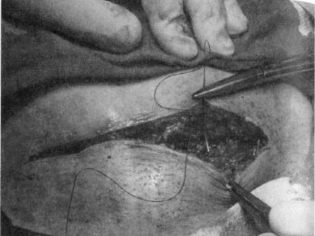
Cierre de la pared abdominal.
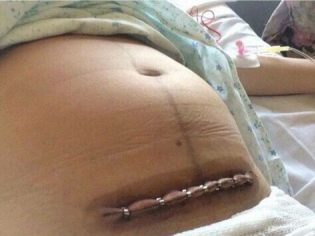
La aponeurosis generalmente se sutura con seda individual o hilos de vicryl o una sutura continua. Sobre la piel se imponen grapas o costuras separadas. A veces, la piel se sutura con una sutura cosmética continua, que es muy limpia.
Período postoperatorio temprano
Una mujer es trasladada a la unidad de cuidados intensivos, donde se la observa durante 5-6 horas. Todo es importante: cómo sale la anestesia, cómo vuelve la sensibilidad, cómo se contrae el útero. El dolor después del retorno de la sensibilidad durante 2-3 días se bloquea con analgésicos. Medir la presión y la temperatura, entrar en medicamentos reductores.
En ausencia de complicaciones, después de 6 horas, la mujer es trasladada a la sala general, donde pronto podrá comenzar a sentarse y ponerse de pie. Ella trae un hijo.
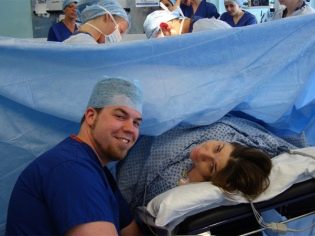
Con pareja
La cesárea es una excelente manera de llevar a cabo un parto conjunto sin el riesgo de impactar desagradablemente a un hombre. En la sala de operaciones, el esposo puede no ser un observador pasivo, sino un participante activo. Su tarea será ayudar al anestesiólogo: hablar con su esposa, sostenerle la mano y apoyarla. Si la operación se realiza bajo anestesia general, no tiene sentido el trabajo de parto conjunto, ya que la mujer en el parto duerme profundamente. Pero a petición de los cónyuges y tal asociación el parto es muy posible.
Para que un hombre sea admitido en el quirófano, primero debe someterse a un examen médico, proporcionar al hospital de maternidad certificados de ausencia de enfermedades infecciosas, enfermedades venéreas, datos recientes del examen fluorográfico que describan la conclusión del terapeuta y dermatólogo.
Cabe señalar que No todas las casas de maternidad acuden a la presencia de un extraño en la sala de operaciones. Luego, el trabajo conjunto se ve así: los médicos operan al paciente, y el esposo está en la habitación de al lado y observa los eventos a través de una pequeña ventana de vidrio. El bebé después del nacimiento es llevado a él y se le da para sostenerlo. Por lo tanto, es el esposo quien se convierte en el primero en tomar las migajas en sus brazos y presionarlas contra su pecho.
La cuestión de la posibilidad de una cesárea asociada debe discutirse por adelantado con el personal médico del hospital de maternidad elegido.
Aprenderá más sobre las características de la cesárea y verá la transferencia del Dr. Komarovsky.