¿Qué formas patológicas de esperma son y cómo afectan el éxito de la concepción?
La salud de los hombres cuando se planifica el embarazo juega un papel muy importante Si los espermatozoides tienen formas patológicas, esto puede afectar significativamente la posibilidad de la concepción natural de un bebé.
Norma
Para comprender cómo se forman y se ven las formas patológicas de los espermatozoides, primero debe hablar un poco sobre la normalidad. Una célula espermática es una célula sexual que tiene un único conjunto de cromosomas y es necesaria para la fertilización y, por lo tanto, para la procreación.
Los espermatozoides tienen un tamaño muy pequeño: alrededor de 55 micrones. Cada célula sexual masculina consta de tres secciones: la cabeza, el cuerpo y la cola. La cabeza del esperma tiene la forma de una elipse. Es un poco más ancho que otras secciones de esperma. Todo esto hace que se parezca a un renacuajo.
La información genética básica que se transferirá de la célula paterna a la célula hija se encuentra en el núcleo. Cada célula espermática tiene un cromosoma sexual. Puede ser X o Y. Depende de qué cromosoma sexual tenga el niño, y su sexo dependerá. Para el nacimiento de un niño, se necesita un cromosoma Y, y para el nacimiento de una niña se necesita una X.
Otro elemento muy importante del esperma es el acrosoma. Este órgano celular es un aparato de Golgi modificado. En el acrosoma hay sustancias especiales que son necesarias para la fertilización. Con su ayuda, la pared exterior del huevo maduro se ve afectada. El acrosoma tiene un tamaño de aproximadamente la mitad del núcleo.
Los científicos han descubierto que hay aproximadamente 15 enzimas líticas en el acrosoma, que disuelven la cáscara externa del huevo. El más importante de ellos es la acrosina.
La cabeza del esperma termina con un cuello, una constricción especial que lo separa de la parte media del cuerpo del esperma. Detrás hay una cola en movimiento. En el centro de la esperma hay formaciones especiales: microtúbulos y mitocondrias. Son necesarios para la formación de una sustancia especial ATP, necesaria para la implementación de movimientos activos del esperma.
Con la ayuda de la cola móvil, el esperma puede moverse. La dirección más característica de su movimiento es alrededor de su propio eje. Los científicos han establecido y la velocidad promedio de movimiento de las células germinales masculinas: por lo general es de 0,1 mm por segundo.
Se cree que a esta velocidad, los espermatozoides pueden llegar a la trompa de Falopio de una mujer un par de horas después del final de la relación sexual.
Para que se produzca la fertilización, los espermatozoides deben viajar por un camino bastante largo. En promedio, es de unos 20 cm. La trayectoria de los espermatozoides en el tracto genital femenino es bastante simple: se mueven desde el exterior hacia adentro hacia la trompa de Falopio.
Dichas características biológicas de la estructura y el funcionamiento de las células espermáticas son necesarias para que la concepción de un niño ocurra naturalmente. El funcionamiento deficiente o los defectos anatómicos pueden contribuir a la función reproductiva dañada en los hombres.Esto puede afectar la formación de infertilidad masculina.
Tipos de anomalías
El desarrollo de tecnologías científicas hizo posible determinar las patologías más diversas en los hombres. Cada año, se llevan a cabo cientos de estudios dirigidos al estudio de la espermatogénesis. Esto contribuye al hecho de que cada año se determinan nuevas patologías que pueden afectar la fertilidad masculina.
Se utilizan diversos signos clínicos para valorar la patología. Entonces, para esto se determinan:
- la longitud total del esperma y las dimensiones de sus partes principales;
- espermatozoides eyaculados totales;
- recuento total de espermatozoides por eyaculado;
- motilidad y viabilidad espermática;
- Forma anatómica.
Después de un análisis exhaustivo, los médicos pueden determinar la presencia o ausencia de patología. Si no se detectan cambios patológicos, se establece el diagnóstico de “normospermia”. En este caso, la función reproductiva del hombre se conserva, y puede convertirse en padre.
Los médicos distinguen varias variantes clínicas de las patologías de los espermatozoides. Generalmente, todas las patologías se dividen en varios grupos similares de acuerdo con las principales características estudiadas.
Reducción en el número total de células germinales masculinas.
Uno de los ejemplos típicos de este tipo de patología es la oligozoospermia. En esta patología, el contenido de esperma en la eyaculación está por debajo de los valores normales.
Si durante el examen de los espermatozoides en el espermatozoide eyaculado no se detectaron, los médicos interpretan esta condición patológica como azoospermia. Esto, como regla general, es una patología bastante complicada, que requiere la participación obligatoria en el tratamiento del andrólogo.
La aspermia es un trastorno patológico en el que no solo se detectan espermatozoides, sino también células de espermatogénesis inmaduras en la eyaculación estudiada.
Sin embargo, si durante el examen todavía se encontraron espermatozoides, pero están muertos, esta condición se llama necrospermia. Es extremadamente desfavorable para la implementación de la concepción natural. En esta situación, la función reproductiva masculina se reduce significativamente.
A veces, al realizar la centrifugación de la prueba de eyaculación, los especialistas pueden detectar una pequeña cantidad de esperma. Esta condición patológica se llama criptospermia.
Deterioro de la movilidad
Si los espermatozoides son "perezosos" y no se mueven bien, entonces esta condición se llama astenozoospermia. Se caracteriza por una disminución de la movilidad fisiológica por debajo de la norma.
En algunos casos, un hombre puede desarrollar varios cambios patológicos a la vez. Un ejemplo de esta patología es la oligoastenoteratozoospermia. Esta patología se caracteriza por:
- una disminución general de la concentración de espermatozoides en el eyaculado en estudio;
- aproximadamente la mitad del número de espermatozoides que pueden fertilizar un óvulo;
- una disminución de casi dos veces el número de espermatozoides con el movimiento en línea recta.
Oligoasthenotheratozoospermia es una de las patologías que conducen al desarrollo de la infertilidad masculina. Por lo general, sale a la luz de forma espontánea: cuando se visita a parejas que han estado intentando concebir bebés sin éxito durante mucho tiempo.
Para evaluar los trastornos funcionales que han ocurrido, además de los espermogramas, los médicos también pueden prescribir una prueba de ultrasonido testicular, pruebas de laboratorio para la detección de infecciones ocultas y otros estudios. Después de un diagnóstico completo, se elabora un plan de tratamiento individual, destinado a mejorar el bienestar y restaurar la función reproductiva perdida.
Otra patología asociada con la motilidad alterada de los espermatozoides es la acinomasmia. Según las estadísticas, se produce en el 30% de los hombres. La akinospermia puede ser tanto total como parcial.
A mayor cantidad de espermatozoides inactivos en el semen, mayor es el riesgo de desarrollar infertilidad masculina.
Defectos anatómicos de la estructura.
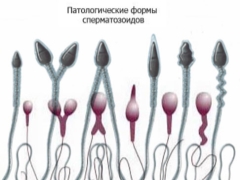
Varias anormalidades pueden estar asociadas con espermatozoides deteriorados.Por lo tanto, la forma de la cabeza de la esperma puede ser incorrecta o deformada. En varios casos patológicos, la cabeza de esperma puede tener una forma cónica o en forma de pera. Incluso hay espermatozoides de dos cabezas anormales.
Los tamaños de cabeza pueden ser excesivamente grandes o pequeños. Dichas patologías, como regla, están acompañadas por una violación en la estructura del acrosoma: puede ser demasiado pequeña, vacuolada o asimétrica.
Los especialistas identifican una serie de patologías asociadas con cambios en la anatomía del esperma del cuello uterino. Por lo tanto, ella puede ser inclinada. En este caso, el ángulo que se forma entre la cabeza y el cuello del esperma es de más de 90 grados. Además, el cuello puede ser asimétrico o excesivamente delgado.
Defectos colas de esperma pueden ser muy diferentes. Por lo tanto, las colas pueden ser numerosas, demasiado cortas o, por el contrario, bastante gruesas, y también tienen un extremo completamente torcido. Tales anomalías contribuyen al hecho de que, aunque la célula espermática permanece viable, no puede realizar plenamente su función biológica.
Normalmente, los espermatozoides tienen una carga negativa. Esto es necesario para que se repelen entre sí y no se produzca su pegado.
Si, por alguna razón, se altera este equilibrio, aparecen espermatozoides pegados o pegados. En tal situación, la posibilidad de concepción natural disminuye muchas veces.
Causas de anomalías
Los médicos distinguen una gran cantidad de diversos factores causales que pueden provocar el desarrollo de diversas patologías en los hombres. Pueden ser congénitas o adquiridas. La gravedad de los síntomas adversos depende en gran medida de la gravedad de la patología.
Una causa común de la aparición de diversas patologías de la espermatogénesis en los hombres son las consecuencias de las enfermedades infecciosas. Una infección a largo plazo que se desarrolla en el tracto urológico también contribuye a la inflamación en los órganos reproductivos. Especialmente a menudo se registran enfermedades de transmisión sexual.
Los espermatozoides defectuosos también pueden ser causados por varias lesiones traumáticas de los órganos íntimos. Las lesiones de la médula espinal también pueden causar el desarrollo de una serie de patologías. La violación de los impulsos nerviosos de los órganos genitales a la corteza cerebral debido a tales enfermedades conduce al desarrollo de disfunción eréctil y, por lo tanto, puede causar el desarrollo de infertilidad masculina.
La calidad del esperma también depende en gran medida de la edad del hombre. Se cree que los hombres más jóvenes tienen formas mucho menos patológicas de esperma. Y también en hombres de hasta 40-50 años, la espermatogénesis avanza con bastante intensidad. Con la edad y el acceso de enfermedades concomitantes, los indicadores de deterioro de la salud masculina
Los andrólogos señalan que la medicación no controlada a largo plazo ha llevado al desarrollo de una serie de trastornos urológicos. Se cree que algunos bloqueadores alfa pueden conducir al desarrollo de la aspermia. Normalmente, estas herramientas se utilizan para tratar la hiperplasia prostática benigna.
Las patologías asociadas con la motilidad alterada de los espermatozoides pueden ser causadas por varias tensiones psicoemocionales. Cuanto más fuerte sea el efecto, más brillantes pueden aparecer los síntomas adversos. El estrés constante y agotador en el trabajo ayuda a reducir la función reproductiva en los hombres.
El desarrollo de patologías de la espermatogénesis puede llevar a una variedad de razones. Sin su definición, los médicos no pueden realizar un tratamiento integral de los trastornos resultantes.
Diagnósticos
El principal método de diagnóstico para determinar los diversos defectos de la espermatogénesis es el espermograma. Actualmente, este estudio se puede realizar en muchas instituciones médicas.Antes del examen, los médicos recomiendan a los hombres que limiten su vida sexual de 3 a 7 días antes de la fecha de análisis.
Además, antes de tomar la encuesta, no debe tomar bebidas alcohólicas y usar la sauna. Las cargas intensivas en el gimnasio también deben limitarse unos días antes de la prueba de laboratorio.
Inmediatamente después del parto, el eyaculado es una masa bastante viscosa. Luego se licua gradualmente. Como regla general, toma de 15 a 60 minutos. Este período de tiempo también es estimado por expertos y se denomina "tiempo de licuefacción". Si después de una hora el eyaculado no se vuelve suficientemente líquido, entonces se diluye con la ayuda de enzimas proteolíticas especiales.
Después de la preparación preliminar, se determinan las propiedades morfológicas básicas del eyaculado en estudio. Con la ayuda de la microscopía moderna, el especialista que realiza el estudio evalúa el tamaño, la forma, la movilidad, la viabilidad y otras propiedades del esperma.
Después del estudio, se debe compilar un informe médico en el que se ingresen todos los datos. Además, con tal conclusión, un hombre debe buscar el consejo de un médico andrólogo.
¿Cómo se trata?
Un plan de tratamiento para las anomalías de la espermatogénesis siempre se hace de forma individual. Para ello, se tiene en cuenta la causa inicial que condujo al desarrollo de la patología, así como las enfermedades asociadas presentes en cada caso.
Con muchas patologías, se requieren varios tratamientos.. La terapia compleja completa es necesaria para mejorar la condición general del hombre, así como para normalizar su función reproductiva.
Para mejorar la espermatogénesis, se pueden seleccionar medicamentos que tengan un efecto en el trabajo de la próstata y los testículos. Algunos de ellos son hormonales. Al usar estos medicamentos es muy importante recordar que tienen varias contraindicaciones. Estos fondos deben ser escritos solo por un médico, ya que la auto-prescripción y el uso no controlado solo pueden agravar la situación y no conducir a una mejora.
Los complejos multivitamínicos también son capaces de mejorar los resultados de salud masculinos. Se pueden asignar como a largo plazo, y en la admisión al curso. El estrés psico-emocional, la malnutrición y los hábitos destructivos conducen a una disminución de la concentración requerida de vitaminas y microelementos beneficiosos en la sangre.
Los complejos de vitaminas y minerales ayudan a llenar esta deficiencia y mejoran significativamente la espermatogénesis.
Para obtener información sobre las formas patológicas de los espermatozoides y cómo afectan la concepción, consulte el siguiente video.