Mitä testejä raskauden aikana otetaan?
Lapsen kuljettamisen aikana odottavan äidin on läpäistävä monia erilaisia testejä, jotka alkavat yleisestä veri- ja virtsakokeesta ja päättyvät erityisiin laboratoriotutkimuksiin, jotka voivat kertoa paljon siitä, miten vauva kehittyy kohdussa. Tässä artikkelissa puhumme siitä, mitä ja miksi vauvan odottavan naisen pitäisi kulkea, ja myös milloin se on parempi tehdä se.
Miksi testata?
Useimmat tulevaisuuden äidit käsittelevät testausprosessia kielteisesti, havaitsevat niiden tarkoituksen epämiellyttävänä välttämättömänä, kun he valittavat säännöllisesti, että heidät "ajettiin toimistoihin" ja "kidutettiin". Tätä asemaa ei voida pitää vastuullisena ja kohtuullisena aikuiselle ja tulevalle äidille, koska nykyaikaiset diagnostiikkaominaisuudet - Tämä on todellinen mahdollisuus nähdä vauvan kehityksessä esiintyvä patologia ja poikkeavuuksia, ongelmat kantavan äitiä alussa. Ja ongelman oikea-aikainen tunnistaminen useimmissa tapauksissa mahdollistaa ongelman kokonaisuuden ja onnistumisen kokonaisuudessaan.
On kohtuullista aloittaa testaus ennen raskautta suunnittelukauden aikana. Tämä lähestymistapa on erittäin suosittu Euroopassa, Amerikassa, Japanissa ja Kiinassa. Mutta Venäjällä, kun kävelet toimistojen ympärillä käsityskynnyksellä, se ei valitettavasti ole tullut hyvä perinne.
Siksi on tärkeää, että emme välitä testejä, jotka synnytyslääkäri-gynekologi on nimittänyt sen jälkeen, kun hän sai tietää naisen raskauden tosiasiallisuudesta.
Tee välittömästi varaus, että analyysit ovat Venäjän lain mukaan eivät ole edellytys raskauden seurannalle. Jokainen nainen henkilökohtaisista syistä ja motiiveista voi kieltäytyä antamasta mitään analyysiä. Siksi on tärkeää tietää, mitä testejä suositellaan mitä, mitä he osoittavat ja miksi ne ovat tarpeen. Sitten vauva odottava nainen ei enää pidä diagnostiikkatoimenpiteitä taakana ja aloittaa tietoisemmin kohtelun.
Tutkimus ennen rekisteröintiä
Raskaana olevan naisen ensimmäinen analyysi on testi, jonka päätarkoituksena on muuntaa nainen raskaana olevien naisten ryhmään. Hän voi tehdä sen itse kotona. Tätä varten riittää, että käytetään testiliuskaa, joka reagoi signaalilinjalla (toinen nauha) erityisen hormoni - koriongonadotropiinin virtsan pitoisuuden kasvuun. Korion solut tuottavat sen välittömästi hedelmöittyneen munan istuttamisen jälkeen kohdunonteloon.
Yleensä tämä merkittävä tapahtuma tapahtuu. 7-8 vuorokautta käsityksen jälkeen ja hormonitaso kasvaa joka toinen päivä. Viiveen alkaessa on mahdollista vahvistaa ”mielenkiintoisen tilanteen” tosiasia apteekkitestien avulla. Hieman aikaisemmin voit lahjoittaa verta verestä laskemaan hCG: n pitoisuuden, koska raskaushormoni esiintyy veressä aikaisemmin, sen pitoisuus kasvaa nopeammin.
Muutama päivä ennen laskimoveren antamista sinun täytyy luopua rasvaisista elintarvikkeista ja kaikista huonoista tavoistaMihin tupakointi ja alkoholi kuuluvat, on suositeltavaa syödä lainkaan 6-8 tuntia ennen kuin vierailet laboratoriossa. Jos tulos osoittaa, että hCG on suurempi kuin 5 yksikköä, voidaan epäillä raskautta.Kuitenkin on vielä liian aikaista mennä kuulemiseen, on suositeltavaa toistaa verikoe 2–4 päivän kuluttua, jotta hormoni kasvaisi dynamiikassa.
Kun hCG: n taso kasvaa hyvällä vauhdilla, voit ottaa yhteyttä paikalliseen gynekologiinne asuinpaikassasi ja pyytää sinua ottamaan sinut raskauden vuoksi.
Luettelo rekisteröintiä koskevista kyselyistä
Tyypillisesti oikeudenmukainen sukupuoli kääntyy gynekologin puoleen 10-15 päivän viivästyneen kuukautiskierron jälkeen. Yleisten kysymysten lisäksi, viimeisten kuukautisten päivämäärän selvittäminen, tuleva äiti saa Luettelo diagnostisista tutkimuksista, joita suositellaan kaikille "mielenkiintoisessa asemassa" oleville naisille:
virtsanäytteen yleinen analyysi;
analyysi veriryhmien ja rhesus-lisävarusteiden tunnistamiseksi;
verinäytteen biokemiallinen tutkimus;
yksityiskohtainen verikoe (yhteensä);
verikoe olemassa olevien tai aikaisempien infektioiden tunnistamiseksi (PB Wasserman, HIV, TORCH-infektiot);
sytologia tuhlaa emättimen purkausta.
Nämä ovat tärkeimpiä diagnostisia tarkoituksia, he antavat lääkärille mahdollisuuden saada "aloitus" kuva naisen terveydestä, joka on tulossa äidiksi. Lisädiagnostiikkaohjeina, joissa tutkitaan naisten henkilökohtaista historiaa, aiempien raskauksien, keskenmenojen, synnytysten, joskus tällaiset diagnostiset menetelmät on määritetty seuraavasti:
verikoe hormonien, erityisesti progesteronin, pitoisuudelle;
hemolysiinien ja Rh-vasta-aineiden analysointi (raskaana olevilla naisilla, joilla on negatiivinen Rh-tekijä);
sukupuoliteitse tarttuvien tartuntojen testi (STD).
Pakollisten analyysien taulukko
Lyhyesti sanottuna seuraavan yhdeksän kuukauden diagnostiikkasuunnitelma näyttää tältä:
Synnytyskesto (viikkoa) | Käyttötarkoitukset |
5-7 |
|
7-11 |
|
11-14 (enintään 13 viikkoa + 6 päivää) |
|
15-16 |
|
16-19 (enintään 19 viikkoa) |
|
20-22 |
|
24-28 |
|
30 (tarkalleen) |
|
31-36 |
|
36-37 |
|
37-40 |
|
Tämä on vain likimääräinen luettelo diagnostisista toimenpiteistä, ja jokaista erityistilannetta voidaan täydentää muilla tutkimuksilla, jotka vaativat sitä. Jos puhumme pidemmistä jaksoista - raskauskolmanneksista, niin on suotavaa siirtää seuraavat tutkimukset kussakin niistä.
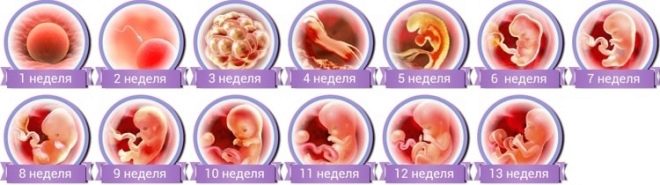
Ensimmäisellä kolmanneksella
Jopa 12-13 viikkoa on suositeltavaa, että nainen läpäisee ensimmäisen seulontatutkimuksen, niin sanotun geneettisen testin tai analyysin teoreettisesti todennäköisen vauvan epämuodostumisen varalta. Hcgb: n (ihmisen koriongonadotropiinin) ja plasman proteiiniaineen PAPP-A pitoisuuden suhde vauvan fetometrian osoittamiin tietoihin, tietokoneohjelma laskee yksilöllisen riskin, että lapsella on kromosomihäiriöitä, kuten Downin oireyhtymä, Turnerin oireyhtymä ja muut kokonaiskulut ja parantumattomat sairaudet . Ultraääni arvioi myös geneettisten patologioiden markkereita - TVP (kauluspaikan paksuus) ja nenän luut visualisoinnin.
Yleiset tutkimukset ovat tartuntatautien diagnostiikka, ovat erittäin tärkeitä, koska kun määritetään tiettyjen normien ja poikkeavuuksien vaihtelut, lääkäri voi valita oikean taktiikan raskaana olevan naisen hoitamiseksi. Tärkeät lääkärit uskovat ja tutkivat ryhmää ja reesus verta.
Kun tuleva äiti havaitsee tietyn proteiinin puuttumisen, eli negatiivinen Rh-tekijä on vahvistettu, hänen miehensä on myös käydä hoitohuoneessa raskauden aikana ja luovutettava veri samaan analyysiin samassa synnytysklinikassa, jotta lääkäri voi tarkistaa, että miehen reesus ja arvioida oikea-aikaisesti Rh-äidin ja sikiön kehittymisen riski.
Kätilön tulevaisuuden äiti 1 trimestri vierailee noin kerran viikossa, jos raskauden aikana komplikaatioita ja odottamattomia tilanteita ei synny. Tänä aikana hänet suositellaan vierailemaan muissa lääkäreissä - ENT, kardiologi, silmälääkäri, hammaslääkäri ja endokrinologi.
Jokaisessa suunnitellussa vierailussane sinun tulee käydä läpi virtsa yleiseen analyysiin, ja myös ne mittaavat painetta ja punnitsevat sen.
Toisessa kolmanneksessa
Raskauden keskellä päätutkimus on toinen seulontatutkimus. Biokemian veri luovutetaan 16: sta 20: een viikkoon, ultraäänitarkistus on hyväksyttävä milloin tahansa aina 21. viikkoon saakka. Kuten edellisen seulonnan yhteydessä, arvioidaan hCG: n kvantitatiivinen mitta, samoin kuin alfafetoproteiinin ja vapaan estriolin taso.
Yhdessä ultraäänimittareiden ja raskauden yleisen historian kanssa seulontatutkimuksiin tarkoitettu tietokoneohjelma voi tiivistää kuvan ja laskea vaarat, joilla vauva on patologioilla ja kehityshäiriöillä.
Kuten aikaisemmissa jaksoissa, on suositeltavaa huolehtia siitä, että se tulee näkyviin aikataulun mukaiseen vastaanottoon sen jälkeen, kun virtsa on kulunut yleiseen analyysiin (OAM). Jokaisessa vierailussa nainen mittaa paineen tason, punnitsee sen, arvioi alemman ja ylemmän raajan mahdollisen turvotuksen ilmaantumisen. Käy lääkärillä useammin - noin kaksi kertaa kuukaudessa.
Kolmannella kolmanneksella
Suurin määrä testejä on suoritettava äitiyslomalla. 30. viikkoon mennessä lähes kaikki, mikä on jo luovutettu raskaana olevan naisen hyväksynnän yhteydessä, on luovutettu. Ennen jokaista lääkärikäyntiä tarvitaan vielä virtsatesti. Odottava äiti alkaa käyttää vierailuja gynekologiin 7–10 päivän välein. Diagnostiset testit voidaan suorittaa viikolta 31 - Sikiön CTG ja niin kutsuttu Doppler-ultraääni (Doppler-ultraääni), jonka tehtävänä on määrittää veren virtauksen voimakkuus kohdun aluksissa.
Ennen synnytystä naisen on jälleen läpäistävä vaikuttava luettelo testeistä, mukaan lukien emättimen liman sytologinen tutkimus. 3 raskauskolmanneksen seulonta rajoittuu ultraäänitarkistuksiin 26 - 32 viikossa.
Testien kuvaus raskauden aikana
Kaikki lääkärit, jotka ovat vastuussa näiden testien selittämisestä ja päätöksenteosta tunnistetun häiriön mahdollisesta hoidosta tai korjauksesta, kertovat potilaalle, mitä raskaana olevien naisten testejä voidaan osoittaa.Ja odottavat äidit ovat erittäin tärkeitä tietää, mitä ja miksi hän vuokraa.
Täydellinen verenkuva
Viime aikoina se otettiin yksinomaan erikseen, lävistämällä naisen sormi scarifierilla, nyt lääkärit yrittävät yhdistää tämän prosessin laskimoverinäytteeseen, koska tällainen materiaali on varsin sopiva kliinisen analyysin suorittamiseen kapillaarisen verinäytteen kanssa. Tällaista tutkimusta kutsutaan myös laajennetuksi, sillä se voidaan osoittaa lyhyesti - "UAC" tai "AS".
Analyysin avulla voit määrittää raskaiden erytrosyyttien, hemoglobiinitason, leukosyyttien, lymfosyyttien ja verihiutaleiden määrän sekä erytrosyyttien sedimentoitumisnopeuden (ESR). Lahjoita verta pitäisi olla tyhjään vatsaan.
Kokenut lääkärin johtopäätös yksityiskohtaisen analyysin jälkeen voi kertoa paljon tulevan äidin ja hänen lapsensa hyvinvoinnista - onko raskaana olevalla naisella tulehduksellisia prosesseja tai allergioita, onko anemiaa. Leukosyytit ja ESR synnytyksen aikana aina hieman kohollase on täysin luonnollinen itse luonteen vuoksi. Hemoglobiinin vähenemistä pidetään kuitenkin hälyttävänä indikaattorina ja se vaatii lääketieteellistä korjausta, koska anemian vuoksi lapsi kärsii anemiasta.
Hematokriitti - veren kyky kuljettaa happea, tämän käsitteen mukaan lääkärit ja ryöstää punaisten verisolujen määrää, soluja, jotka antavat veren värin ja kuljettavat happea. Verihiutaleiden liiallinen määrä saattaa osoittaa hyvin trombofiliaa - erittäin vaarallista tilannetta yleensä ja erityisesti raskauden aikana.
Veriryhmän ja Rh-tekijän määrittäminen
Ensimmäisen kerran henkilö määritetään näiden ominaisuuksien perusteella välittömästi syntymän jälkeen äitiyssairaalassa. Kuitenkaan ei jokaisella naisella, varsinkin jos hän on koskaan ollut sairaalassa, on selkeä käsitys siitä, mihin ryhmään hänellä on ja mitä hänen reesuksensa on. Ja tämä tieto on erittäin tärkeää raskauden taktiikan ymmärtämiseksi. Venoosinen veri kerätään lapsen alkuvaiheessa.kun odottava äiti tulee rekisteröityä. Tämä on yksi ensimmäisistä erittäin tärkeistä analyyseistä.
Jos käy ilmi, että miehellä ja naisella, joka valmistautuu tulemaan vanhemmiksi, on erilaiset verityypit, lääkäri pystyy ottamaan vastaan veriryhmän konfliktin todennäköisyyden (pienen). Paljon useammin Rh-tekijä on ristiriidassa. Jos naisella on negatiivinen, ja hänen miehensä on positiivinen, niin vaara, että äidin ja sikiön välillä on immuunijärjestely, että isän reesus voi periä, on suuri.
Analyysin valmistelua ei tarvita, näytteen ottamiseksi samanaikaisesti näytteiden kanssa yleisen laboratorioanalyysin yhteydessä. Toista ryhmä ja Rh-tila määritetään äitiyssairaalassa juuri ennen vauvan syntymistä, jotta vältetään virheiden todennäköisyys.
Vasta-ainetiitterin testit
Tällaista analyysia ei tarvita kaikille, vaan vain naisille, jotka ovat vaarassa kehittyä konfliktina äidin sikiönä Rh-tekijöiden tai veriryhmien eron vuoksi. Analyysin avulla voidaan havaita naisen veressä olevia vasta-aineita, joiden tarkoituksena on tuhota lapsi äidin ruumiin vieraana aineena. Vasta-ainetiitteri ilmaistaan murto-osuudella 1: 16, 1: 32 jne. Jos ristiriitaa ei ole, vasta-ainetiitteri on negatiivinen. Mitä suurempi arvo on, sitä vahvempi on konflikti.
Analyysi annetaan laskimoon tyhjään vatsaan. Hänet nimitetään ensimmäistä kertaa tulevaan äitiin, joka on vaarassa rekisteröinnin jälkeen, kerran kuukaudessa. Toisessa kolmanneksessa analyysi suoritetaan vähintään 1 kerran 2 viikon aikana ja 34 viikon kuluttua - kerran viikossa.
Veri sokeria varten
Glukoosi on erittäin tärkeä energia-aineenvaihdunnalle sekä äidin kehossa että vauvan metabolisen prosessin kannalta. Mutta veren ylimääräinen sokeri voi johtaa peruuttamattomiin muutoksiin lapsen kehityksessä. Siksi tämä yksinkertainen ja selkeä analyysi ehdottomasti kannattaa tehdä vauvan mukana.
Ensimmäistä kertaa verensokeri määritetään rekisteröinnin yhteydessä raskauden rekisteröintiä varten. Jos poikkeamia ei ole, tällaista tutkimusta toistetaan vasta raskauden lopussa 34 viikon kuluttua. Jos lääkäri epäilee raskaana olevien naisten ns. Diabetesta, analyysin on läpäistävä useammin. Voit käyttää glykeemista profiilia - erityistä menetelmää, jota käytetään kotona.
Sen avulla naisen veri on analysoitava koti-pohjaisen glukometrin avulla useita kertoja päivässä - tyhjään vatsaan ennen aamiaista, joka toinen tunti aterioiden jälkeen ja myös ennen nukkumaanmenoa. Yöllä menettely suoritetaan 3 tunnin välein. Tulokset tallennetaan, päivittäinen glukoosiprofiili analysoidaan oikein suoritetun päivittäisen mittauksen jälkeen.
Normaalisti raskaana olevan naisen verensokeri on samanarvoinen kuin raskaana oleva. Veressä ei saa havaita enempää kuin 5,9 mmol / l laskimoveren, ei yli 8,9 mmol / l kaksi tuntia aterian jälkeen. Korkeat glukoosipitoisuudet ovat täynnä keskenmenoa, sikiön epänormaalia kehitystä.
Hormonaalinen verikoe
Hormonit ovat vastuussa raskauden ylläpitämisestä, ne edistävät vauvan kasvua ja normaalia kehitystä. Hormonaalisen taustan muutokset ovat syynä keskenmenon uhkaan, kehityst patologioihin. Tämä melko vaikuttava ryhmä tutkimuksia sisältää verikokeita hCG: lle, estriolille, progesteronille. Kaksi ensimmäistä hormonia määritetään toisen synnytysseurannan aikana, ja progesteronin taso on tärkeä sekä alkuvaiheessa (se vaikuttaa sikiön kulkeutumiseen) että imeväisten aikakauden lopussa (hän puhuu tilasta ja istukasta).
Lapsen sisäelinten oikeaan kehitykseen tarvitaan riittävä määrä kilpirauhashormoneja. Ne voidaan tunnistaa raskaana olevan naisen veressä vapaan T4: n (tyroksiinin) ja T3: n (trijodyroniini) mukaan. Ilmaisia T3- ja T4-testejä ei määrätä kaikille mutta vain naisille, joilla oli aiemmin ollut kilpirauhasen ongelmiaja myös tällaisten ongelmien esiintyminen lapsen kuljettamisen aikana.
Suosittu on placentan laktogeenin analyysi. Tämä hormoni tuotetaan itse istukalla, se kasvaa normaalisti raskausviikolla, joten sen lasku voi olla merkki istukan vajaatoiminnasta. Lisäksi tutkitaan prolaktiinin pitoisuutta.
On tärkeää, että tulevan äidin lisääntymisterveydellä on hormoni estradioli, joka vastaa munasarjojen normaalista toiminnasta, munanjohtimista, kohdusta itse. Mitä lähempänä synnytys on, sitä korkeampi on estradiolin pitoisuus. On vaarallista, ettei tämän hormonin ylimäärä ole sen puutos, koska se on täynnä raskauden lopettamista ja muita epämiellyttäviä seurauksia.
Joskus on tarpeen määrittää urospuolisen hormonin testosteronin taso raskaana olevan naisen veressä. Tämä hormoni, vaikka sitä pidetään miehenä, esiintyy myös tietyissä pitoisuuksissa naisilla, ja sen taso nousee useita kertoja synnytyksen aikana, erityisesti naisilla, jotka ovat raskaana pojilla. On myös joskus tarpeen määrittää niin sanottu AMT - anti-Muller-hormoni, joka on tärkeä aineen lisääntymisfunktion kannalta. Tällainen analyysi on usein määrätty naisille ennen IVF: ää ja sen jälkeen sekä raskaana oleville naisille, joilla on ollut epäonnistuneita yrityksiä tulla äiteiksi - keskenmeno ja jäädytetty raskaus.
Kaikki testit hormonitasojen määrittämiseksi tulee ottaa aamulla ennen syömistä. 8 tuntia ennen kuin sinun ei pitäisi ottaa rasvaisia ruokia, tunti ei voi tupakoida. Verinäyte otetaan laskimosta. Monet tekijät voivat vaikuttaa testituloksiin, sillä lääkkeistä, joita nainen ottaa intensiiviseen stressiin, jota hän kokee. On myös syytä väliaikaisesti pidättäytyä luovuttamasta verta, jos jokin tartuntatauti on hiljattain lykätty.
Biokemiallinen verikoe
Tämä yhteinen laboratorion diagnostiikkamenetelmä antaa sinulle mahdollisuuden muodostaa melko tarkka käsitys siitä, miten sisäelimet toimivat, miten aineenvaihdunta tapahtuu. Nykyinen laboratoriokehityksen taso mahdollistaa useita kymmeniä erilaisia indikaattoreita laskimoverinäytteessä.
Raskaana olevilla naisilla laboratoriotyöntekijät määrittävät biokemiallisen tutkimuksen yhteydessä glukoosipitoisuuden, urean, kreatiniinin, kokonaisproteiinin, raudan ja seerumin raudan, bilirubiinin, kolesterolin, homokysteiinin ja ferriitin. Täten bilirubiinin pitoisuus voi puhua maksan tilasta ja toiminnasta, ja urea ja kreatiniini osoittavat munuaisten ja koko erittymisjärjestelmän toimivuutta ja terveyttä. ASAT (aspartaatti-aminotransferaasi) ja ALAT (alaniiniaminotransferaasi) ovat entsyymejä, jotka "signaloivat" niiden sydämen ja maksan toiminnan mahdollisten häiriöiden tasoa.
C-reaktiivinen proteiini voi olla merkki raskaana olevan naisen kehon tulehduksesta. Lisäksi biokemiallinen tutkimusmenetelmä mahdollistaa raskaan kalsiumin ja kaliumin, natriumin ja kloorin sisällön määrittämisen veressä, jotka ovat niin tarpeellisia vauvan raskauden aikana.
Jos sinulle osoitetaan tällainen analyysi, ota se vakavasti. Hoidon huoneeseen ilmestymisen tulisi olla ehdottomasti tyhjään vatsaan, mieluiten 2-3 vuorokautta ennen veren luovuttamista laskimosta, älä syö rasvaisia ja paistettuja elintarvikkeita, sinun pitäisi luopua paljon mausteita ja makeisia.
Veren hyytymisen määrittäminen
Tämä on koko joukko testejä, joita ei pitäisi kieltäytyä ainakin siksi, että tulevan toimituksen tulos riippuu siitä. Veren hyytymisen kyky ei salli naisen kuolla synnytyksen aikana, koska veren menetys tällä hetkellä on melko suuri. Useista syistä tulevan äidin verellä voi olla lisääntynyt tai heikentynyt kyky hyytyä. Tämä tarkistetaan sekä raskauden alussa että sen lopullisessa vaiheessa välittömästi ennen syntymää.
Synnytyksen pääasiallinen vaara on runsas kohdun verenvuoto, joka voi tapahtua sen jälkeen, kun istukka on syntynyt, jolloin vauvan syntymän jälkeen ei ole enää tarvetta. Naiset valmistautuvat tähän ratkaisevaan hetkeen etukäteen. Toisesta raskauskolmanneksesta alkaen veri muuttuu "paksuksi", joka on valmis lisäämään verihyytymiä tarvittaessa.
Raskauden aikana tällainen analyysi on tehtävä useita kertoja - aivan alussa, keskellä ja välittömästi ennen syntymää. Tärkeimmät indikaattorit ovat APTTV (hyytymiseen tarvittava aika), verihiutaleiden taso ja fibrinogeeni, lupus-antikoagulantti.
Koagulogrammi sisältää INR - kansainvälisen normalisoidun asenteen määritelmän. Tutkimuksessa määritetään aika, joka tarvitaan hyytymän muodostumiseen, niin sanottuun protrombiiniaikaan. Normaalisti se vaihtelee välillä 17-20 sekuntia.
Monimutkaisen kompleksikompleksin konsentraatio määritetään myös - liukoinen fibriini-monomeerikompleksi. Tämän arvon tulos on tärkeä kehitys- ongelmien tai istukan ennenaikaisen vanhenemisen diagnosoimiseksi. Ja koska fibriinimonomeerit eivät kasva itsestään, vaan ne liittyvät tavallisesti verihiutaleiden määrään, TEG suoritetaan myös tromboastastogrammilla. Hemostasis - veren tasapaino, joka ei salli sen sakeutua tai hioutua liikaa - on erittäin tärkeää.
Kaikki rikkomukset edellyttävät nopeaa lääketieteellistä korjausta.
B- ja C-hepatiitti-analyysi
Raskaana olevien naisten hepatiitti esiintyy usein ilman oireita, mutta virusten vaikutus vauvaan voi olla tuhoisa, ja sisäisen infektion todennäköisyys on pienempi kuin tartunnan todennäköisyys synnytyksen aikana. Hepatiitin pettäminen on se, että nainen ei voi arvata taudista eikä liittää sitä viimeiseen sukupuoleen, käydä hammaslääkärissä, lävistää, syödä raakamaitoa ja ostereita.
C-hepatiitti on vaarallisempi kuin B-hepatiitti, koska se johtaa usein sikiön sisäiseen infektioon sekä vauvan kuolemaan sekä kohdussa että ensimmäisissä tunneissa syntymän jälkeen. Monien tulevien äitien osalta tämän laboratorioveren testin positiivinen tulos on odottamaton. Heidän hepatiitti on avautumassa.
Siksi sinun ei pidä kieltäytyä tekemästä tällaista diagnoosia, koska se ei vaadi erillistä käyntiä hoitohuoneeseen - laskimoveri otetaan materiaalin mukana biokemialliseen tai kliiniseen analyysiin.
Jos tulos on epävarma, väärä positiivinen tai väärä negatiivinen - diagnoosi toistetaan.
Testi syfilisille ja hiville
Jotta lapsi voitaisiin suojata ihmisen immuunikatoviruksen tarttumiselta, erityinen antiretroviraalinen hoito annetaan raskauden aikana. Tässä tapauksessa vauvan tartunnan todennäköisyys on alle yksi prosentti. Tällaisen hoidon aloittamiseksi ja tällaisen raskauden johtamiseksi lääkärin on kuitenkin luotettava raskaana olevan naisen HIV-asemaan.
Analyysi tehdään kahdesti raskauden aikana, ei siksi, että lääkäri haluaa sitä. Tämä johtuu inkubaatioajasta - se on 3 kuukauttamutta koska raskauden alussa, kun nainen rekisteröi, analyysi voi olla negatiivinen, ja jo 30 viikon kuluttua voi tulla positiivinen.
Laboratorio-olosuhteissa tulevan äidin laskimoveressä määritetään HIV-vasta-aineet. Tavallisesti niiden ei pitäisi olla. Syfilisin analyysi suoritetaan myös toistuvasti vauvan kuljettamisen aikana. Tämä johtuu myös taudin inkubointiajan kestosta.
Syfilis on vaarallinen raskauden aikana, koska se voi johtaa keskenmenoonennenaikaiselle synnytykselle, vauvan sisäiseen infektioon. Puhua luottavaisesti siitä, onko olemassa syfilisiä, kukaan nainen ei voi. Vaikka kaikki hänen seksuaaliset kontaktiensa ovat hallinnassa, samaa ei voida sanoa kumppanista, mutta sairaus välitetään kotitalouden keinoin. Riittävästi syfilis ei voi ilmetä.
Veritesti tätä epämiellyttävää sukupuolitautia varten suoritetaan kahdella menetelmällä - saostusmikroreaktiolla tai Wasserman-reaktiolla. Yleisempi on toinen menetelmä. Molemmat raskauden aikana voivat antaa vääriä positiivisia tuloksia, ja odottava äiti joutuu shokiin. Valitettavasti tämä tapahtuu melko usein raskauden aikana. Vain lisätutkimus auttaa määrittämään, onko syphilis todella.
On suositeltavaa ottaa nämä testit tyhjään vatsaan. Veri otetaan laskimosta. Analyysi yhdistetään usein muiden infektioiden tutkimukseen tarkoitetun aineiston keräämiseen.
TORCH-infektioanalyysi
TORCH on lyhenne, jonka takana ovat tulevien äitien yleisimpien ja vaarallisten infektioiden latinankielisten nimien isot kirjaimet - tokoplasmoosi, vihurirokko, sytomegalovirusinfektio, herpes. Jos nainen on kärsinyt joitakin näistä vaivoista aikaisemmin, ennen raskauden alkamista, sitten hänen veressä on IgG-tyyppisiä vasta-aineita, jotka osoittavat vasta-aineiden esiintymistä näissä infektioissa kehossa. Lapsi on siis myös heidän suojelunsa alaisena.
Jos veressä havaitut vasta-aineet ovat tyypillisiä immuunivasteen aktiiviselle faasille - IgM ja IgA, nainen tarvitsee kiireellisesti tartuntatautien asiantuntijan apua ja mahdollisesti abortin lääketieteellisistä syistä. Tällaiset vasta-aineet viittaavat siihen, että nainen sairastuu näihin vaivoihin, ja tämä lisää vauvan kehitykseen, kuolemaan ja vammaisuuteen syntyvän syntymän poikkeavuuksien todennäköisyyttä kymmenellä kertoimella.
Vihurirokko, toksoplasmoosi, herpesvirukset ja sytomelovirus otetaan verestä laskimoon. Analyysin valmistelua ei tarvita, toisin sanoen et voi nälkään ennen kuin vierailet hoitohuoneessa.
Lisäanalyysit
Aikaisemman klinikan olosuhteissa määrittelemien ja suoritettavien testien lisäksi tarvitaan joskus lisätutkimuksia. Näitä ovat monimutkainen IPD - invasiivinen synnytysvajaus.Se tehdään yleensä lääketieteellisten geenikeskusten olosuhteissa.
Sen avulla voit tarkasti määrittää, onko vauva terve. Naiselle voidaan viitata tällaisiin tutkimuksiin. jossa ensimmäisen ja toisen seulonnan tulokset osoittivat suuria ja erittäin suuria riskejä kromosomaalisia poikkeavuuksia sairastavan lapsen syntymää.
Aluksi nainen saa neuvontaa - hänet lähetetään geneettistä vastaanottoa varten, joka valitsee ja tarjoaa odottavalle äidille yhden keinon vahvistaa tai kumota hälyttävät seulontatulokset.
Koorion biopsia - tutkimus, joka voidaan suunnitella aikaisintaan 10-12 viikkoa. Kohdunkaulan läpi erityisellä katetrilla tai pitkällä neulanpuristuksella etupuolella vatsan seinämä otetaan koorikudoksen analysoimiseksi. Tämä tutkimus mahdollistaa 99%: n todennäköisyydellä vauvan Downin oireyhtymän ja muiden synnynnäisten kromosomaalisten poikkeavuuksien, hermoputkivirheiden, perinnöllisten sairauksien, hemofilian, lapsen sukupuolen määrittämisen ja jopa isyyden vahvistamisen tarvittaessa.
Plus-menetelmä on se johtopäätös on laadittu muutaman päivän kuluessaja jos surullinen diagnoosi on vahvistettu, naisella ja hänen sukulaisillaan on aikaa päättää raskauden tulevaisuudesta - jättää lapsi patologiaan tai keskeyttää hänet lääketieteellisistä syistä.
Miinusbiopsia on riski sikiön kalvojen, itse alkion tarttumisesta sekä verenvuodon ja abortin esiintymisestä. Nainen, jolla on negatiivinen Rh-tekijän invasiivinen diagnoosi, voi aiheuttaa ristiriitaa. Riskien arvioidaan olevan 2-5%.
Toisella raskauskolmanneksella naiselle voidaan tehdä placentocentesis - ottamalla näytteen istukan kudoksista geneettiseen analyysiin samalla tavalla kuin kuvattu. 15-16 viikolla synnytyslaskennassa ilmaisulla nainen voi tarjota analyysin amnionista - amniosentesista.
Amnioninesteen saanti kulkee pitkän neulan läpi etupuolen vatsan seinämän läpi. Ultraääniteknikko valvoo koko prosessia väsymättä. Menettelyä seurataan ultraääniskannerin näytössä. Naisen tuskallinen tunne pysähtyy paikallisen tai yleisanestesian avulla. Tämä analyysi osoitetaan paitsi niille, joiden seulonnassa on suuri riski saada lapsi geneettisillä sairauksilla, mutta myös naisille, joilla on korkea vasta-ainetiitteri veressä, koska menetelmä mahdollistaa Rh-konfliktin luonteen ja kulkun sekä naiset, joilla on lääkäri epäilee vakavaa sikiön hypoksiaa.
Raskaan naisen ja hänen lapsensa tilaan kohdistuvien kielteisten seurausten riski tässä tapauksessa on pienempi kuin korionbiopsian yhteydessä. Sen arvioidaan olevan noin 1-3 prosenttia. Menetelmän miinus on sen kesto - joskus tulos voi saada jopa 6 viikkoa.
Toisella raskauskolmanneksella, viikolta 18 alkaen, on mahdollista suorittaa cordocentesis - keräämällä vauvan johtoaineanalyysi. Hänen "louhitaan" samalla tavalla - etupuolen vatsan seinän läpi. Raskauden puolivälissä voidaan myös ilmoittaa vauvan biopsia. Kaikkein traumaattisin menetelmä, 8–10 prosentissa tapauksista, jotka johtavat spontaaniin aborttiin, on fetoskooppi. Joustava koetin sijoitetaan kohtuun ja vauva tutkitaan huolellisesti monitorissa. Voit tehdä tämän toimenpiteen 18–19 raskausviikolla, mutta menettely ymmärrettävistä syistä määrätään harvoin.
Ei-invasiiviset menetelmät eivät ole erityisen tarkkoja, ja ne ovat vähemmän vaarallisia naisille ja lapsille. Niistä tarkoista ei-invasiivisista tavoista oppia kaiken lapsen terveydestä voidaan todeta vain ei-invasiivinen DNA-testi. Se suoritetaan erityisissä geneettisissä klinikoissa ja lääkärikeskuksissa. Raskaana olevan naisen veressä tunnistetaan ja vapautetaan vauvan punasoluja, jotka näkyvät siinä jo raskauden 8. viikolla. Sitten lapsen verisoluissa eristetään hänen ainutlaatuinen DNA, jonka avulla voidaan arvioida jopa 98-99 prosentin tarkkuudella, onko olemassa patologioita ja kehityshäiriöitä.Analyysin haittapuoli on, että se on erittäin kallista - useita kymmeniä tuhansia ruplaa.
johtopäätös
Raskaustesteistä voidaan määrittää erilaisia, kaikki riippuu siitä, miten lapsen kuljettaminen tapahtuu. Kaikki ne, jos lääkäri on määrännyt (lukuun ottamatta innovatiivista ei-invasiivista DNA-testiä), suoritetaan tulevaa äitiä varten täysin ilmaiseksi. Naisen oikeus on kuitenkin valita laboratorio ja klinikka tutkittavaksi, ja jos hän päättää olla saamatta konsultointilaboratorioa, hänen on otettava testit maksua vastaan valitun klinikan hinnoilla.
Seuraavassa videossa löydät hyödyllisen raskauskalenterin viikolla ja luettelon tarvittavista testeistä.