Miksi tarvitsemme seulontaa ensimmäisen kolmanneksen aikana, kun se suoritetaan ja mitä se näyttää?
Raskauden ensimmäiset viikot ovat erittäin tärkeä aika sekä tulevalle äidille että hänen lapselleen. Tänä aikana lapsi asettaa kaikki elintärkeät elimet ja järjestelmät. Jotta lääkärit eivät voineet unohtaa yhtä patologiaa, suoritetaan ensimmäinen seulonta.
Tutkimuksen ydin
Prenataaliset tutkimukset ovat hyvin tärkeitä menettelyjä, jotka ovat ilmaantuneet Venäjällä suhteellisen hiljattain. Sen kehittivät terveysministeriön asiantuntijat, jotka olivat huolissaan äidin ja lapsen suuresta kuolleisuudesta. Usein eri indikaattorit johtavat näihin indikaattoreihin. "Hiljainen" patologiajotka kehittyvät raskauden aikana tai äidillä tai vauvalla.
Lääkärit kutsuvat seulontaan erityistä ”seulontaa”. Tässä tapauksessa tunnistetaan kaikki naiset, joilla on raskauden patologia. Patologiset olosuhteet eivät kuitenkaan aina ilmene aikaisimpien viikkojen aikana. Usein tapahtuu tällaisia patologioita vain raskauden toisen kolmanneksen aikana.
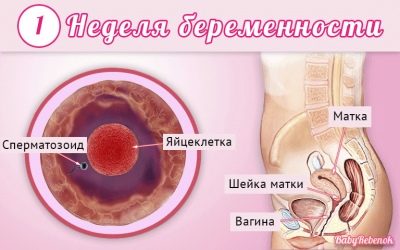
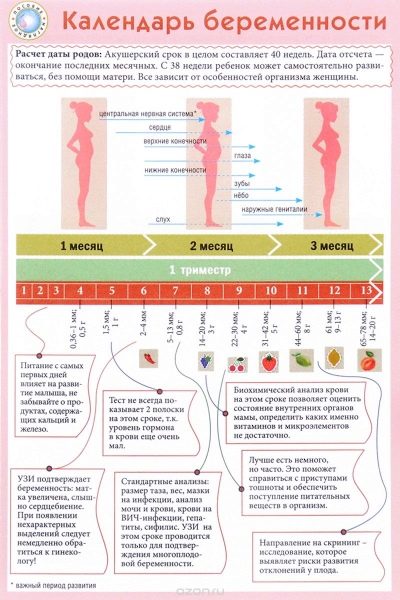
Lääkärit käyttävät synnytysviikkoa, ei kuukausia, ajan määrittämiseksi. He jakavat vauvan kuljettamisen koko ajan useiksi tasa-arvoisiksi jaksoiksi, joita kutsutaan trimestreiksi. Kukin niistä koostuu 12 synnytysviikosta. Ensimmäinen seulonta suoritetaan raskauden ensimmäisen kolmanneksen aikana.
On tärkeää huomata, että synnytyskieli ei vastaa raskauden aikakautta, joka lasketaan tulevaisuudessa.
Yleensä he pitävät raskauden ensimmäistä päivämäärää ensimmäisestä kalenteriviikolta, joka on alkuvaiheessa. Tässä tapauksessa 12 synnytysviikkoa vastaa 14. kalenteriviikkoa.
Koko raskauden ajan tarvitset 3 tällaista tutkimusta. Ne pidetään joka kolmanneksen. Kunkin raskausjakson aikana tehtyjen tutkimusten kompleksi on erilainen. Tämä johtuu raskaana olevan naisen päivittäisistä muuttuvista hormoneista sekä kehittyvän sikiön fysiologiasta.
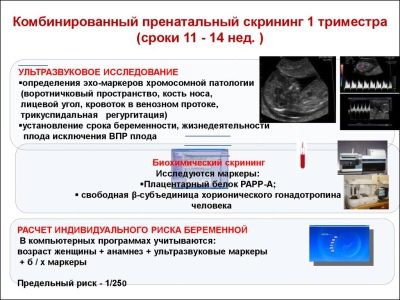
Kattava seulontatutkimus sisältää joidenkin biokemiallisten testien ja pakollisen ultraäänen toimittamisen. Yhdistetyt menetelmät mahdollistavat tarkempien tulosten saamisen. Synnytyslääkäri-gynekologin saamien tulosten arviointi. Jos lääkäri ei tutkimuksen jälkeen voi sulkea pois minkään geneettisten sairauksien esiintymistä tulevassa äidissä, hän ohjaa hänet geneettiseen tutkimukseen.
päivät
Yleensä ensimmäinen seulonta suoritetaan 11-13 synnytysviikolla raskauden aikana. Diagnostiikkakompleksin päivämäärät voidaan siirtää 7-10 päivää lääkinnällisistä syistä.Ensimmäisen seulonnan tarkka ajoitus on määritettävä yhdessä synnytyslääkärin kanssa, joka seuraa raskaana olevaa naista koko raskauden ajan.
Ensimmäisen seulonnan kesto voi olla erilainen. Tällainen aikadiagnostiikka kestää yleensä useita päiviä. Biokemiallisten testien toimittamisen ja ultraäänen välillä voi kestää pari viikkoa. Tämä on täysin normaali tilanne ja se on melko yleinen. Kaikki muutokset tutkimuspäiviin lääkärin kanssa.
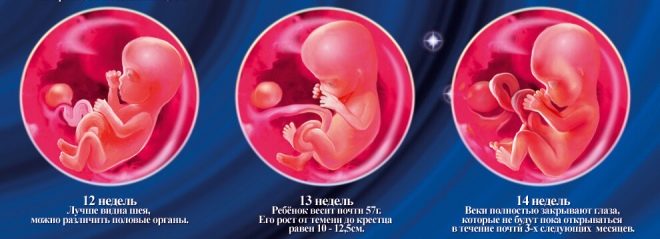
Tämä ajanjakso valittiin sattumalta: alkaa uusi raskausaste, jota kutsutaan sikiölle. Aikaisemmin lääkäri kutsui alkion. Raskauden kahdennentoista viikon lopussa lääkärit kutsuvat vauvan enää alkioon, mutta sikiöön.
Kuka ei saisi jättää tutkimusta?
Tällä hetkellä lääkärit suosittelevat tällaisen tutkimuksen tekemistä kaikille raskaana oleville naisille poikkeuksetta. Tämä ennaltaehkäisevä lääketieteellinen menettely mahdollistaa vaarallisten organogeneesipatologioiden ajoissa tunnistamisen sikiöissä.
Ensimmäiset 12 synnytysviikkoa - aika, jolloin lapsen kaikki sisäelimet ovat aktiivisesti kasvaneet ja kehittyneet. Ulkoisten tekijöiden vaikutus voi johtaa patologioiden muodostumiseen. Vain kattava diagnoosi antaa heille mahdollisuuden tunnistaa. Myös tällä hetkellä on mahdollista tunnistaa ja yhdistää äidin sisäiset sukuelimet.
Lääkärit suosittelevat, että olet läpäissyt seulonnan ensimmäisen raskauskolmanneksen aikana. joiden käsitys tapahtui 35-vuotispäivänsä jälkeen. On myös tärkeää tehdä tällainen monimutkainen tutkimus kaikille raskaana oleville naisille, joilla on rasittava perheen historia geneettisiä ja kromosomaalisia sairauksia.
Näiden patologioiden kehittymisessä on myös korkea ikäriski. Tässä tapauksessa ensimmäisen seulonnan tulisi olla naisia, jotka tulivat raskaaksi 40 vuoden kuluttua. Tulevat äidit, joilla oli usein spontaaneja keskenmenoja tai äkillisiä raskauksia, keskeytyivät yhtäkkiä, eivät myöskään saa jättää tällaista monimutkaista diagnoosia.
Lääkärit suosittelevat raskauden ensimmäisten viikkojen seulontaa myös odottaville äideille, joilla on vakavia samanaikaisia sisäelinten sairauksia.
Tällainen monimutkainen diagnoosi on tarpeen myös diabetesta sairastaville naisille. Vaarallisin on sen insuliiniriippuvainen variantti.
Jos tuleva äiti vie koko ajan hormonaalisia tai glukokortikosteroidilääkkeitä, seulonta on tarpeen. Nämä aineet voivat vaikuttaa haitallisesti sikiön organogeneesiin. Jos näiden lääkkeiden saantia ei voida peruuttaa koko synnytysjakson ajan, on tarpeen valvoa raskauden kulkua.
Ensimmäinen seulonta on välttämättä suoritettava ja odottavat äidit, joilla on jo lapsia, joilla on geneettisiä tai vakavia somaattisia sairauksia. Lisääntynyt geneettinen riski on syy siihen, että tällainen monimutkainen tutkimus on pakollinen.
Myös raskaana olevat naiset, jotka käyttävät alkoholia tai jatkavat tupakointia, suorittavat ensimmäisen raskauskolmanneksen seulonnan. Tällöin vaarallinen kohdunsisäisten patologioiden muodostumisen riski kasvaa useita kertoja. Sinun pitäisi myös seuloa, jos odottava äiti ja sikiö eri Rh-tekijä.
Miten valmistautua?
Asianmukainen valmistelu on tarpeen luotettavien testitulosten saamiseksi. Ennen biokemiallisten testien tekemistä lääkärit määrittävät tulevaisuuden äidit noudattamaan lipidiä alentavaa ruokavaliota. Se ei sisällä rasvaisia ja paistettuja elintarvikkeita. Myös kaikki kolesterolipitoiset elintarvikkeet ovat kiellettyjä. Kyllästetyt rasvat, jotka tulevat verenkiertoon ruoan kanssa, voivat aiheuttaa vääriä tuloksia.
Noudata lipidia alentavaa ruokavaliota ennen ensimmäistä seulontaa 5-10 päivää ennen tutkimusta. Illallinen laboratorion matkalle on tehtävä mahdollisimman helpoksi, mutta ravitsevaksi ja kaloriksi.Parempi olla perusta virtalähde olivat proteiinituotteet. Voit täydentää niitä millä tahansa viljan koristeella.
Syö paljon vihanneksia ja hedelmiä 2-3 päivää ennen kuin ultraääni ei tulisi olla. Ne voivat aiheuttaa vakavaa kaasun muodostumista. Tämä vaikeuttaa tutkimusta. Kaasulla paisunut suolisto aiheuttaa usein kaiku negatiivisen ilmiön.
Jos tuleva äiti jatkaa tupakointia vauvan kuljettamisen aikana, niin ennen kuin lähdet laboratorioon, on parempi olla tekemättä sitä. Savukkeisiin sisältyvä nikotiini voi johtaa vääristyneisiin tuloksiin. Poissuljettiin myös alkoholia sisältäviä juomia sen koostumuksessa.
Mene laboratorioon tyhjään vatsaan. Lääkärit suosittelevat testien suorittamista aamulla heti heräämisen jälkeen. Illalla suoritetut biokemialliset testit ovat usein epäluotettavia. Sinun ei pitäisi nauttia aamiaista ennen kuin lähdet laboratorioon. Viimeinen ateria on illallinen.
Lääkärit sallivat laboratoriotestien suorittamisen juo vettä. Juominen paljon ennen ultraäänen aloittamista raskauden alkuvaiheessa ei pitäisi olla. Tämä voi johtaa rakon voimakkaaseen täyttymiseen. Nesteen esikäyttöä voidaan tarvita vain, kun suoritetaan transabdominaalinen ultraääni.
Vahva fyysinen aktiivisuus ennen ensimmäistä seulontaa olisi suljettava pois. Tulevien äitien tulisi muistaa, että jopa tavanomaiset kotitaloustoiminnot raskauden aikana voivat johtaa tulosten vääristymiseen. Lääkärit toteavat, että asunnon tavallinen puhdistus laboratorion matkalle voi johtaa epäluotettaviin testituloksiin.
Vahva psyko-emotionaalinen stressi ennen tutkimusta on myös suljettava pois. Hermoston tai huolestuneiden tulevien äitien ei pitäisi ei vain ennen ensimmäistä seulontaa, vaan koko raskauden ajan.
Pitkäaikainen stressi johtaa sisäelinten häiriöihin, mikä johtaa lopulta tulosten vääristymiseen.
Miten se menee?
Seulonta on jaettu useisiin vaiheisiin. Yleensä ensimmäinen on leirintämatka laboratorioon. Voit ottaa testit sekä tavallisessa naisten klinikassa että yksityisessä.
Ensimmäisessä tapauksessa tarvitaan tutkintatarkastus, jota synnytyslääkäri-gynekologi käsittelee. Tämä lääketieteellinen lomake ilmoittaa potilaan henkilötiedot ja arvioidun raskauden keston.
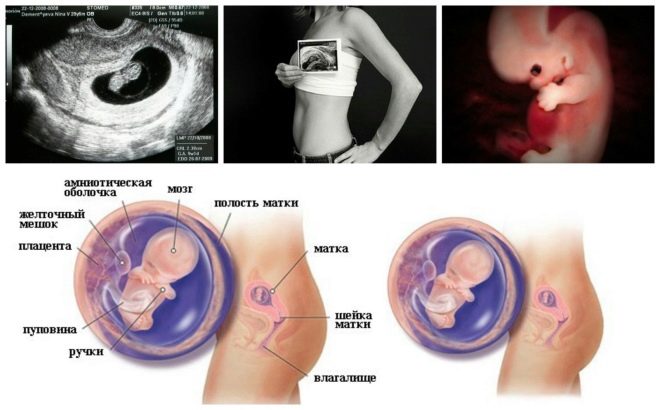
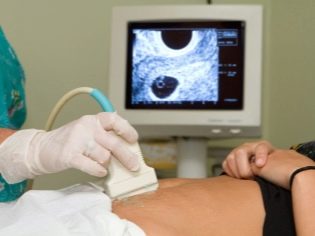
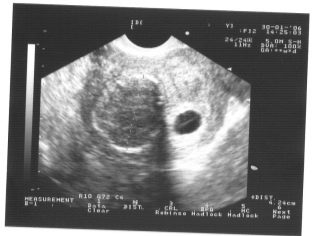
Seuraava seulontavaihe on tilalla ultraääni. Alkuvaiheessa tämä tutkimus voidaan tehdä eri tavoin. Jos raskaana olevalla naisella ei ole lääketieteellisiä vasta-aiheita, suoritetaan transvaginaalinen tutkimus. Voit tehdä tämän käyttämällä erityistä ultraäänianturia, joka asetetaan emättimeen.
Transvaginaalisen tutkimuksen suorittamiseksi on olemassa useita lääketieteellisiä vasta-aiheita:
- Näitä ovat äidin sisäisten sukupuolielinten akuutit sairaudet.
- Akuutti kolpiitti tai vaginiitti ovat syitä valita vaihtoehtoinen ultraäänimenetelmä.
Tässä tapauksessa se on jo käynnissä transabdominaalinen tutkimus. Hänen käyttäytymistään varten lääkäri käyttää erityistä ultraäänianturia, joka ajaa tulevan äidin vatsan. Tässä tapauksessa kuva näkyy erityisellä näytöllä - näytöllä. Tutkimuksen aikana tulevaisuuden äiti voi nähdä tulevan vauvansa lääkärin kanssa. Tällaisessa tutkimuksessa voi olla myös läsnä ja isän lapsi.
Paremman visualisoinnin saamiseksi ultraääniasiantuntijat käyttävät erityistä diagnostista geeliä. Se levitetään ”raskaan” vatsan iholle välittömästi ennen toimenpidettä. Pelko tämän geelin tulevien äitien aggressiivisista vaikutuksista ei saisi olla. Sen koostumus on täysin allerginen.
Ultraäänitutkimus suoritetaan erityisellä sohvalla. Tuleva äiti on asetettu selälleen. Raskauden alkuvaiheessa on mahdollista tehdä tutkimusta tässä asemassa.Vain niissä tilanteissa, joissa tulevalla äidillä on kohdun patologinen kaarevuus, se voi vaatia kääntymistä vasemmalle tai oikealle puolelle.
Jos tutkimus tehdään tavallisessa klinikassa, naisen pitäisi varmasti tuoda mukanaan pyyhe. Sitä tarvitaan, jotta maku olisit sohvalla.
Lisäksi on tarpeen ottaa mukaan erityisiä paperiset nenäliinat tai lautasliinat. Niitä tarvitaan, jotta vatsasta poistetaan diagnostisen geelin jäännökset.
Mitä näyttää?
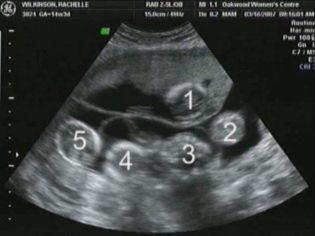
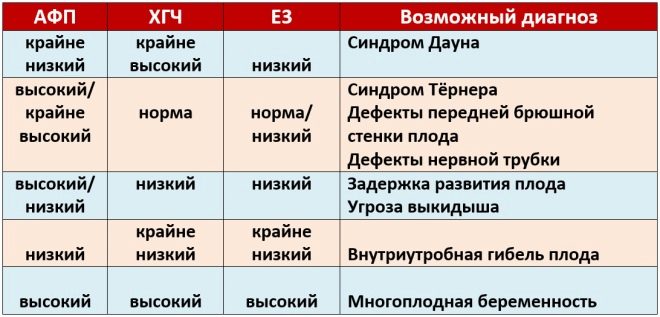
Ensimmäisen seulonnan aikana lääkärit tutkivat useita tärkeitä biokemiallisia merkkejä. Kaikki poikkeavuudet on arvioitava synnytyslääkärin-gynekologin toimesta.
Kun kaksoset tai kolmoet ovat moninkertaisia, biokemialliset indikaattorit tässä raskauden vaiheessa voivat olla hieman erilaiset.
Tietoja PAPP-A: sta
Tätä spesifistä biokemiallista merkkiainetta käytetään geneettisten ja kromosomaalisten poikkeavuuksien riskin arvioimiseen. Raskauteen liittyvä plasmaproteiini A tai PAPP-A mahdollistaa myös näiden tautien tunnistamisen melko varhaisessa vaiheessa niiden muodostumisessa. Tämä aine sikiön kehittymisen aikana tuottaa istukan.
Tämän analyysin toimittaminen on pakollinen tuleville äideille, jotka ovat saaneet lapsen 35 vuoden kuluttua. Tällainen tutkimus tulisi tehdä myös naisilla, joilla on diagnosoitu HIV-infektio tai parenteraalinen B- ja C-hepatiitti.
Tämän indikaattorin normaalit arvot riippuvat merkittävästi raskauden kestosta. 12 synnytysviikkoa käytettäessä tämä kriteeri on 0,7-4,76 IU / ml. Ensi viikolla tämän indikaattorin normi on 1,03-6 IU / ml.
Jos tässä raskausjaksossa arvot ovat merkittävästi alle normin, niin tämä voi osoittaa geneettisen patologian esiintymisen.
Tässä tilanteessa lääkäri lähettää tulevaa äitiä suorittamaan lisädiagnostiikan.
Tietoja koriongonadotropiinista
Tutkimuksen aikana määritetään tietty b-fraktio tästä aineesta. Tätä hormonia kutsutaan myös hCG: ksi. Koko raskauden aikana aineen pitoisuus vaihtelee. Ensimmäisinä viikkoina se on suurin. Gonadotropiinin pitoisuus vähenee merkittävästi välittömästi ennen synnytystä.
Gonadotropiini käsityksen jälkeen, kun munasolu sulautuu siittiösoluun, on melko voimakkaasti lisääntynyt. Tässä tapauksessa chorion alkaa tuottaa HCG: n ensimmäisiä osia melkein ensimmäisen tunnin kuluttua raskaudesta.
Tämän aineen pitoisuus veressä kasvaa merkittävästi monen raskauden aikana sekä joissakin patologisissa tilanteissa.
Toisella kolmanneksella tämä indikaattori vakiintuu ja käytännössä ei kasva. Tämä tilanne jatkuu toimitukseen saakka. HCG: n pitoisuuden lasku raskauden viimeisellä kolmanneksella on fysiologinen. Se on tarpeen luonnollisen synnytyksen aikaansaamiseksi.
Käytön helpottamiseksi lääkärit ovat luoneet erityisen taulukon, joka teki normaalit hCG-indikaattorit. Synnytyslääkärit-gynekologit käyttävät sitä päivittäisessä työssä. Alla on taulukko, jossa normaalit gonadotropiinitekijät sisältyvät ensimmäiseen seulontaan:
Raskausikä (synnytysviikoina) | HCG-pitoisuus |
10 | 25,8-181,6 |
11 | 17,4-130,4 |
12 | 13,4-128,5 |
13 | 14,2-114,8 |
Tietoja ultraäänestä
Kuvittele, että ensimmäinen seulonta ilman ultraääntä on mahdotonta. Sisäisen kehitystyön arvioimiseksi lääkärit kehittivät useita kriteerejä. Ne ovat erilaisia raskauden kolmanneksella.
Raskauden ensimmäiset viikot ovat melko varhaisia. Teknisten virheiden ja virheiden tiheys tällä hetkellä on melko korkea.
Ensimmäisen seulonnan aikana kokenut ultraääniasiantuntija voi jopa määrittää lapsen sukupuolen. Jos tuleva poika tai tyttö ei poikkea ultraäänianturista, ne näkyvät melko selvästi.
Määritä tulevan vauvan sukupuoli jopa 12 viikkoa on lähes mahdotonta. Virheiden riski tässä tapauksessa on erittäin korkea.
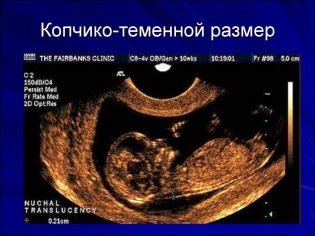
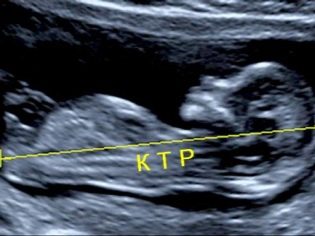
Tietoja coccyx parietal koosta
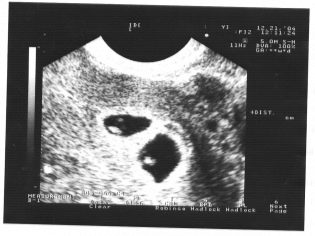
Coccyx-parietaalikoko (CTR) on erittäin tärkeä sikiön sikiön sisäisen kehityksen arvioinnissa. Tätä kriteeriä verrataan välttämättä vauvan painoon ja raskauden kestoon. On olemassa selkeä kuvio - "vanhempi" hedelmä, sitä suurempi on coccyx-parietal.
Ensimmäisen seulonnan aikana normaalit CTE-arvot ovat seuraavat:
- viikolla 10 - 24-38 mm;
- viikolla 11 - 34-50 mm;
- viikolla 12 - 42-59 mm;
- viikolla 13 - 51-75 mm.
Tulevat äidit alkavat huolestua paljon, jos tämä indikaattori poikkeaa normistosta. Paniikkia ei pitäisi olla. Pienet poikkeamat tästä indikaattorista eivät välttämättä johdu minkään patologian esiintymisestä. Pieni KTR voi olla pienoiskoinen vauva. Erityisesti tämä ominaisuus ilmenee vauvoilla, joiden vanhemmat ovat myös pieniä.
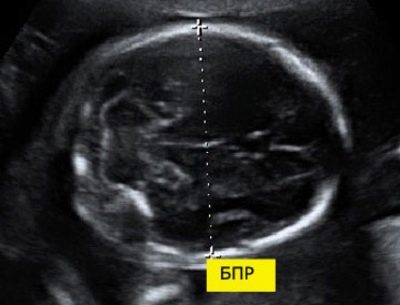
Pro kaksisuuntainen koko
Tämän indikaattorin laskemiseksi mitataan kahden parietaalikiven välinen lineaarinen etäisyys. Lääkärit kutsuvat myös tätä parametria - "Pään koko". Tämän ultraäänen poikkeavuuksien arvioinnin avulla voit tunnistaa sikiön vaarallisen patologian, joista osa voi jopa johtaa spontaaniin aborttiin.
11 viikon kohdun sikiön kehityksessä tämä luku on 13-21 mm. Viikolla 12 se muuttuu 18-24 mm: iin. Viikko myöhemmin tämä luku on jo 20-28 mm. Kaikki poikkeamat normistosta voivat olla ilmenevien patologioiden ilmentymä.
Liian suuri sikiön pää, jossa on kapea lantion äiti, voi olla osoitus keisarinleikkauksesta. Kirurgisen hoidon tarve on kuitenkin todettu vain raskauden kolmannessa kolmanneksessa.
Tällaisessa tilanteessa lääkärit suosittelevat, että käytät varmasti kahta muuta diagnostista järjestelmää.
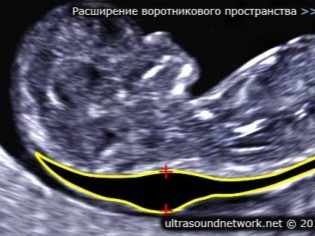
Tietoja kaulustilan paksuudesta
Tämä indikaattori on myös se, mitä lääkärit kutsuvat niskakerroksen kooksi. Ulkoasulla se on pyöristetty koulutus. Se sijaitsee sikiön ja sikiön ihokalvon yläpinnan välissä. Se on nesteen kertyminen. Tämä tutkimus suoritetaan raskauden ensimmäisen kolmanneksen aikana, koska niskan taivutus on hyvin nähtävissä.
Kauluksen tilan paksuus vähitellen. Jo 16 raskausviikolla tämä muodostuminen ei ole käytännössä visualisoitu. Normaaliarvot kohdunsisäisen kehityksen 12 synnytysviikolla ovat 0,8-2,2 mm. Viikko myöhemmin tämä arvo on jo 0,7-2,5 mm.
Muutos tässä indikaattorissa on yleensä trisomian ilmentymä. Nämä vaaralliset patologiat ilmenevät erilaisilla geneettisillä patologioilla.
Näin voi esiintyä Edwardsin ja Pataun oireyhtymä, Downin oireyhtymä ja Shereshevsky-Turnerin oireyhtymä. Trisomi on patologia, kun binäärisen kromosomiryhmän sijaan geneettisessä joukossa esiintyy toinen "ylimääräinen" kolmas kromosomi.
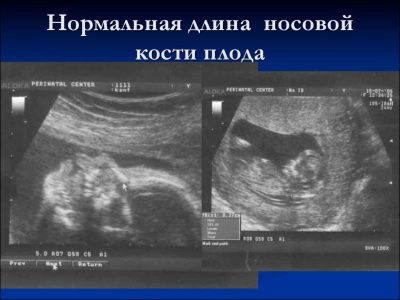
Tietoja nenän luusta
Tämä luun muodostuminen on erittäin tärkeä kriteeri ensimmäisen seulonnan ultraäänidiagnostiikalle. Nenän luu on pitkänomainen, sillä on nelikulmainen pitkänomainen muoto. Tämä on koulutuksen pari. Tutkimuksen aikana lääkärin on mitattava tämän luun osan pituus. 12–13 viikon kohdun sisäinen kehitys nenän luu on 3,1–4,2 mm.
Jos vauvan luun elementti puuttuu, se voi puhua geneettisen tai kromosomaalisen patologian esiintymisestä. Nenän luun pituuden vähentäminen on myös seurausta uusista sairauksista.
Viikolla 10-11 kokenut ultraääniasiantuntija voi määrittää vain tämän luun elementin läsnäolon tai puuttumisen.
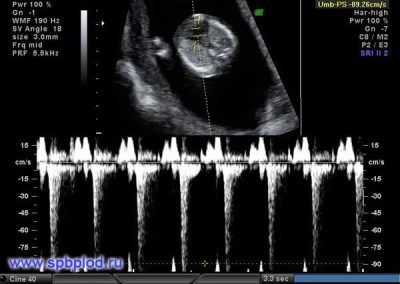
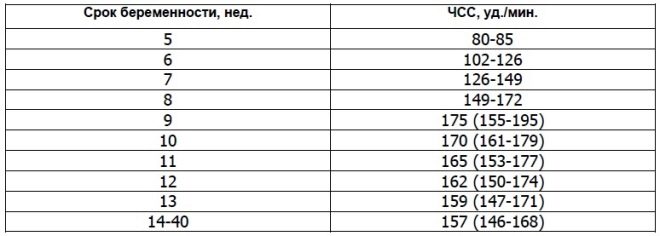
Pro syke
Tämä tärkeä parametri määritetään ensimmäisestä seulonnasta ja kaikista muista raskausviikoista. Jos syke poikkeaa normistosta, tämä osoittaa ongelman sikiön kehossa. Merkittävä poikkeama tästä indikaattorista voi esiintyä jopa hyvin vaarallisella patologialla - istukan vajaatoiminnalla.
Tutkijat ovat huomanneet, että sikiön sydänlihas alkaa alkaa supistua kolmantena viikon jälkeen. Tämä ominaisuus on mahdollista määrittää kuudennesta synnytysviikosta. Tämän indikaattorin oikea arviointi edellyttää sikiön ja sen äidin sykkeen korrelointia.
10 viikon raskauden aikana tämän indikaattorin määrä on 160-179 lyöntiä minuutissa. Viikolla 11 - 153-178. Raskauden 12. viikkoon mennessä tämä luku vaihtelee 150-174 lyöntiin minuutissa.
Sikiön kehityksen ensimmäisten 4-6 viikon aikana Sykettä lisätään 3 lyöntiä päivässä. Korkean tarkkuuden ultraäänilaitteiden avulla tämä luku on hyvin määritelty. Tutkimuksessa ultraääniasiantuntijat käyttävät erityistä sydäntutkimusta, jota kutsutaan nelikammioiseksi. Sen avulla voit tarkastella atriaa ja kammioita.
Jos seulonnan ultraäänen aikana havaittiin erilaisia epätasaisuuksia, Doppler-kuvantaminen voi olla tarpeen. Se auttaa havaitsemaan epänormaalin verenkierron sydämen venttiileissä.
Tällainen palautuminen voi merkitä vaarallisen sydänsairauden muodostumista. Tällöin syntyvien epäsäännöllisyyksien korjaamiseksi saattaa olla tarpeen suorittaa kirurginen sydäntoiminta välittömästi vauvan syntymän jälkeen.
Aivojen koko on erittäin tärkeä tutkittu parametri. Tässä kohdunsisäisen kehityksen vaiheessa lääkärit eivät vieläkään pysty arvioimaan kaikkia intraserebraalisia rakenteita. Niiden rakenteen symmetria puhuu aivojen normaalista kehityksestä.
Kokeen kokeneet ultraääniasiantuntijat määrittävät myös korion sijainnin ja rakenteelliset ominaisuudet.
Kohdunkaulan rakenteen arviointi on erittäin tärkeä merkki. Ultraäänitutkimuksen aikana lääkärit arvioivat myös odottavan äidin sisäisten sukupuolielinten kokoa ja rakenteellisia piirteitä.
Kohdun veren virtauksen arviointi on erittäin tärkeä indikaattori, jota tutkitaan ensimmäisen seulonnan aikana. Kaikki tässä vaiheessa havaitut patologiat ovat erittäin tärkeitä raskauden kehittymisen tulevassa ennusteessa. Vähentynyt kohdun verenkierto voi johtaa vakavaan komplikaatioon - sikiön hypoksian kehittymiseen.
Lisääntynyt kohdun sävy - erittäin epäedullinen tila. Jos lääkäri löytää tämän oireen raskauden aikana, niin he yleensä tarjoavat odottavalle äidille sairaalahoidon ”säilyttämiseksi”. Siellä hän saa tarvittavan hoidon, joka auttaa poistamaan hypertonuksen ja normalisoimaan istukan verenkiertoa.
Tietoa MoMista
Useita mediaania tai MoMia on erityinen indikaattori, jota lääkärit käyttävät sikiön geneettisten patologioiden tunnistamiseen. Se lasketaan käyttämällä erityistä tietokoneohjelmaa.
Laskelmassa vaaditaan tulevan äidin alkuindikaattoreiden käyttöönottoa sekä saatujen ultraäänitulosten tuloksia.
Lääkärit pitävät normaalia 0,5 - 2,5. Saadun indikaattorin oikein tulkitsemiseksi lääkärit ottavat myös huomioon raskaana olevan naisen sairaudet, rotu ja muut tarvittavat parametrit. Poikkeamat ovat geneettisten tai kromosomaalisten patologioiden ilmentymiä.
Geneettinen seulonta
Jos lääkärit määrittelevät seulonnan jälkeen geneettisten sairauksien merkkejä vauvassa, niin tulevaa äitiä lähetetään varmasti geneettiseen neuvontaan.
Tämän lääkärin vierailu ei myöskään ole tarpeeton naisille, joiden lähisukulaisilla on kromosomaalisia sairauksia. Erilaisten synnynnäisten poikkeavuuksien kuormitettu historia - merkittävä syy hakea perheen geneettistä kuulemista.
Esimerkiksi ilmaisu ”Downin taudin kehittymisen vaara vauvassa on 1: 380” viittaa siihen, että 380 terveestä lapsesta vain yhdellä lapsella on tämä synnynnäinen sairaus.
Synnytyslääkärit ja gynekologit tunnistavat useita riskiryhmiä.Tähän luokkaan kuuluvat naiset olisi ehdottomasti viitattava geneettiseen kuulemiseen. Asiantuntijat uskovat, että patologian kehittymisen suuri riski on suhde 1: 250-1: 380.
Lääkärit erittävät useita yleisimpiä kromosomipatologioita, jotka kehittyvät usein raskauden ensimmäisen kolmanneksen aikana:
- Pataun oireyhtymä on yksi näistä sairauksista. Sille on tunnusomaista 13-kolmiominen kromosomipari.
- Lisäksi 3 kromosomia 21 parissa johtaa Downin taudin kehittymiseen. Tässä tapauksessa 47 esiintyy 46 kromosomin sijasta vauvan geneettisessä joukossa.
- Yhden kromosomin häviäminen vauvan karyotyypistä johtaa hyvin vaarallisen geneettisen sairauden - Shereshevsky-Turnerin oireyhtymän - kehittymiseen. Tämä patologia ilmenee sairaan lapsen voimakkaana viiveenä terveissä ikäisensä fyysisessä ja henkisessä kehityksessä.
- Kolmannen lisäkromosomin läsnäolo parilla 18 on merkki Edwardsin oireyhtymästä. Tämä patologia on erittäin epäedullinen. Se yhdistetään yleensä monien eri synnynnäisten häiriöiden ja epämuodostumien muodostumiseen. Joissakin tapauksissa tämä synnynnäinen sairaus voi olla yhteensopimaton elämän kanssa.
Lapset, jotka ovat muodostaneet Edwardsin tai Pataun oireyhtymiä, elävät hyvin harvoin vuoteen. Lapset, joilla on Downin tauti, elävät paljon kauemmin. Näiden vauvojen elämänlaatu vaikuttaa kuitenkin merkittävästi.
Tällaiset "erityiset" lapset tarvitsevat huolellisesti huolta ja jatkuvaa heidän vanhempiensa huomiota.
Geneettinen seulonta suoritetaan kaikissa maissa. Samaan aikaan vain luettelo mukana olevista biokemiallisista analyyseistä on erilainen. Heti on syytä huomata, että viitteitä abortista eri maissa ovat erilaiset. Tämä tilanne johtuu pitkälti siitä syystä, että ulkomaalaisten geneettisiä oireyhtymiä sairastavien ihmisten sosialisaatio on parempi.
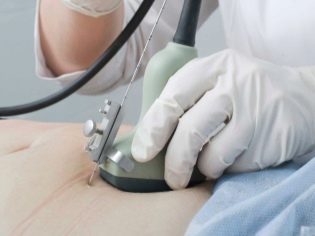
Geneettiset sairaudet ovat varsin vaarallisia patologioita. Tällaisen diagnoosin toteamista vain seulonnan tuloksista ei tehdä. Kromosomaalisten patologioiden selvittämiseksi geneettinen lääkäri voi määrätä raskaana olevalle naiselle lisätutkimuksia. Jotkut heistä ovat invasiivisia.
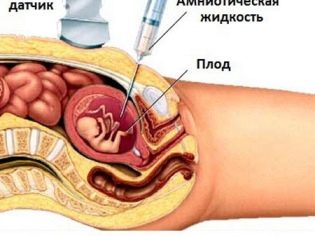
Genomisen kokoelman saamiseksi sikiöstä tehdään usein korionbiopsia. Joissakin tilanteissa tarvitaan virtsarakon puhkeamista. Tätä tutkimusta kutsutaan myös amniosentesiksi. Myös tämän diagnoosimenettelyn aikana asiantuntijat ottavat amnionin nestettä analysointia varten.
Placentaalinen biopsia on invasiivinen tutkimus, joka on välttämätön sikiön kalvojen useiden yhdistettyjen patologioiden sulkemiseksi pois. Tämän tutkimuksen suorittamiseksi lääkärit käyttävät erityisiä lävistysneuloja, jotka lävistävät raskaana olevan naisen ihon. Tämän toimenpiteen aikana on olemassa toissijaisen infektion vaara. Tätä tutkimusta kannattaa suorittaa vain tiukassa lääketieteellisessä merkinnässä sikiön elämää vaarantavien olosuhteiden sulkemiseksi pois.
Kordosentesin avulla lääkärit voivat myös paljastaa vauvassa erilaisia patologioita. Tätä tutkitaan napanuoraverestä. Tällaisen menettelyn päivämäärät voivat olla erilaisia. Usein tällaisen invasiivisen tutkimuksen tarve tehdään yhdessä.
Monet lääkärit uskovat, että geneettisten patologioiden kehittymisen riski liittyy suoraan ikään.
Naisille, jotka päättävät aloittaa vauvan 40-vuotiaana, tulisi harkita vakavasti tällaista päätöstä. Lääkärit suosittelevat heitä usein ottamaan yhteyttä kuulemisesta genetiikkaan vielä raskauden suunnitteluvaiheessa.
Jos lääkäri on seulonnan aikana osoittanut merkkejä vaarallisista geneettisistä sairauksista, hän varoittaa varmasti tulevaa äitiä siitä. Elämän patologioiden kanssa yhteensopimattomia ovat absoluuttiset viitteet abortille. Lopullinen päätös tästä kysymyksestä on edelleen naisella.
Tulosten tulkinta
Tulkitse vain yksi analyysi tai ultraääni ei.Diagnoosin määrittäminen edellyttää pakollista kattavaa arviointia kaikista saaduista testeistä ja ultraäänen päättymisestä. Tuloksia tulkitsee synnytyslääkäri-gynekologi, joka seuraa raskaana olevaa naista. Vaikeissa kliinisissä tapauksissa lääkärin kuuleminen voi olla tarpeen.
Edwardsin oireyhtymään liittyy myös veren PAPP-A-pitoisuuden väheneminen. Myös tätä patologiaa leimaa ihmisen epänormaali kooriongonadotropiini. Tämä tauti esiintyy lapsilla, joiden tiheys on 1: 8000. Ensimmäisessä seulonnassa on hyvin vaikeaa tunnistaa sisäelinten synnynnäisiä poikkeavuuksia. Sikiö havaitsee ne jo 2 ja 3 seulonnan aikana.
Ultraäänitutkimuksen pääindikaattorit auttavat lääkäreitä tunnistamaan sikiön erilaisia patologisia tiloja niiden muodostumisen alkuvaiheissa. Niinpä kaksisuuntaisen koon kasvu voi olla merkki aivokudoksen tai kasvavan kasvaimen kehittyvästä tyrästä. Yleensä tällaisia patologioita pidetään yhteensopimattomina elämän kanssa ja ne ovat viitteitä abortista.
Myös sikiön aivojen hydrosephalus ilmenee biparietaalisen koon kasvuna. Tämän patologisen tilan arvioimiseksi dynamiikkaa arvioidaan välttämättä. Tätä varten lääkärit määrittävät useita toistuvia ultraääniä, joita tarvitaan seuraavan raskauskolmanneksen aikana. Tämän valtion kehityksen negatiivinen dynamiikka voi johtaa abortti ja kiireellinen hoito.
Ensimmäisen seulonnan aikana kokeneet asiantuntijat voivat myös paljastaa erilaisia vikoja hermoputken rakenteessa. Lääkärit kutsuvat tätä patologista tilannetta meningoencephalocele. Corne de Lange -oireyhtymä on hyvin harvinainen geneettinen patologia, joka ei ole yhteensopiva elämän kanssa.
Johdon hernia on toinen vaarallinen synnynnäinen epämuodostuma, johon liittyy useita sisäelinten häiriöitä. Tässä tilassa ne joutuvat sikiön etupuolen vatsan seinämän alueelle. Tämä patologia on erittäin epäedullinen.
Poikkeamat normaaleista arvoista biokemiallisissa analyyseissä ovat hyvin tärkeitä merkkejä geneettisten sairauksien kehittymisestä. PAPP-A: n väheneminen ilmenee usein Downin oireyhtymässä. Tämä patologia, joka on tunnistettu sikiön sikiön sisäisen kehityksen aikana, voi olla kirkas merkki spontaanista keskenmenosta tai spontaanista abortista.
Smith-Opitzin oireyhtymä on yksi vaarallisista geneettisistä sairauksista, joita voidaan epäillä ensimmäisen seulonnan aikana. Se johtuu geneettisen laitteen vahvoista mutaatioista. Tätä patologiaa kuvaavat kolesterolin synteesin, hermoston patologioiden sekä ortopedisten häiriöiden yhdistetyt häiriöt. Tämä tauti ei esiinny niin usein - todennäköisyydellä 1: 25 000.
.
Lisääntynyt gonadotropiini on myös seurausta sikiön kehon kehittyvistä patologioista. HCG: n kohoaminen voi tapahtua myös joissakin tulevissa äidissä esiintyvissä sairauksissa raskauden aikana. Yleensä sekä vakavat diabetes mellituksen muodot että vahvat toxicosis.
Vähentynyt hCG on usein merkki patologisesta raskauden kulusta. Tämä tila voi kehittyä myös istukan vajaatoiminnassa. Tämä patologia voi johtaa vakavaan hypoksiaan. Eri sairauksien muodostumisen riskin arvioimiseksi lääkärit käyttävät erikoisohjelmaa, jota kutsutaan Prisca.
Tällaisen tietokoneannoksen suorittamisen jälkeen tämän tutkimuksen johtava lääkäri tekee johtopäätöksen tulevan äidin käsissä. Siinä luetellaan kaikki tunnistetut patologiat sekä geneettisten sairauksien kehittymisen riski.
Mikä voi vaikuttaa tuloksiin?
Jos raskaus tapahtui in vitro-hedelmöityksen tuloksena, biokemiallisten testien indikaattorit voivat olla erilaisia. Tällöin tulosten tulkinnan on oltava hyvin varovainen:
- Diagnoosi suoritetaan jokaiselle lapselle. Tässä tapauksessa koriongonadotropiini voi ylittää normaaliarvot 20% ja PAPPA yleensä pienenee.
- Ylimääräinen paino tulevassa äidissä on toinen tekijä, joka voi johtaa tulosten vääristymiseen. Tässä tilassa kaikki tutkitut hormonit lisääntyvät. Jos tulevassa äidissä on merkkejä ruumiinpainon puutteesta, tässä tapauksessa päinvastoin biologisesti aktiivisten aineiden pitoisuudet vähenevät merkittävästi.
- Moninkertainen raskaus - syyt tulosten perusteellisempaan tulkintaan. Tässä tapauksessa hCG kasvaa merkittävästi. PAPP-A-taso voidaan säilyttää normaalialueella. Biokemiallisten merkkiaineiden eristämistä ilman ultraääntä raskauden aikana kaksosilla tai kolmikerroksilla ei pitäisi missään tapauksessa tehdä.
- Hallitsematon diabetes mellitus johtaa metabolisten prosessien häiriintymiseen. Viime kädessä tämä voi johtaa poikkeamiin normaaleista arvoista biokemiallisissa analyyseissä.
Kuinka paljon tutkimus maksaa?
Siirrä ensimmäinen seulonta normaaliin klinikkaan. Kaikilla lääketieteellisillä laitoksilla ei kuitenkaan ole hyvää materiaalia ja teknistä perustaa ja laitteita. Usein tapahtuu, että monia biokemiallisia tutkimuksia ei voida suorittaa tavallisessa naispuolisessa konsultointikeskuksessa. Tällainen ongelma on erityisen akuutti asutuksissa, joissa asuu vain vähän asukkaita.
Ultraäänitutkimus on myös pakollinen osa ensimmäistä seulontaa. Joissakin tapauksissa on parempi tehdä tällainen kysely asiantuntijatason laitteista. Valitettavasti kaikki lääketieteelliset laitokset eivät ole varustettu tällaisilla laitteilla. Erikoisluokan laitteiden ultraääniä tarvitaan raskaana oleville naisille, joilla on vakava raskaus patologia.
Tulevat äidit, jotka kärsivät vakavista sisäelinten sairauksista, voidaan lähettää perinataalikeskukseen. Yleensä raskaana olevat naiset, joilla on erilaisia sydänvikoja, menevät sinne.
Tässä tilanteessa riskiä kehittää erilaisia kohdunsisäisiä vikoja tulevissa vauvoissaan kasvaa monta kertaa.
Ensimmäinen seulonta voidaan tehdä lisensoidulla yksityisellä klinikalla. Tutkimuskompleksin kulku tässä tapauksessa on yleensä erittäin mukava. Kaikki kulutustarvikkeet sisältyvät jo seulontakustannuksiin.
Tällaisen monimutkaisen diagnoosin kustannukset voivat olla erilaisia. Se vaihtelee myös huomattavasti eri kaupungeissa. Biokemiallisia analyysejä varten tulevan äidin on maksettava 1200 - 3000 ruplaa. Laajentamalla kompleksia kustannukset voivat nousta 1,5-2 kertaa.
Ultraäänitarkastuksen hinta on yleensä 2000-5000 ruplaa. Menettelyn kustannukset riippuvat suurelta osin tutkimuksen suorittavan asiantuntijan pätevyydestä.
Seuraava videonäkymä kertoo, mitä ensimmäisessä näytössä voi nähdä.