Les valeurs standards de CTG pendant la grossesse
La cardiotocographie fœtale est une étude menée auprès de toutes les femmes enceintes après 28 à 29 semaines. Le plus souvent, le diagnostic est envoyé à 32-34 semaines, s'il n'y a pas de complications. Ce qui nous permet de voir le CTG et quelles sont les normes de valeurs, nous le dirons dans cet article.
L'essence de la méthode
Le CTG est considéré comme l’une des méthodes de diagnostic les plus informatives du troisième trimestre de la grossesse.
Le petit cœur travaille en parfaite conformité avec l'état général de l'enfant. Si le bébé est en bonne santé et qu'il se porte bien, son cœur bat doucement et rythmiquement. Le petit cœur répond à tous les troubles, maladies, pathologies en augmentant ou en diminuant le rythme.
La cardiotocographie est effectuée deux ou trois fois dans les dernières périodes, généralement après 30 semaines et ensuite avant l'accouchement à 38-40 semaines. Si la grossesse ne se déroule pas correctement, le médecin peut recommander un supplément de CTG.
La cardiotocographie permet de connaître le sentiment de votre bébé.
À la naissance, le dispositif est également connecté à l’abdomen d’une femme enceinte afin de surveiller le bien-être du bébé lorsqu’il voyage dans un environnement difficile, mais aménagé par la nature.
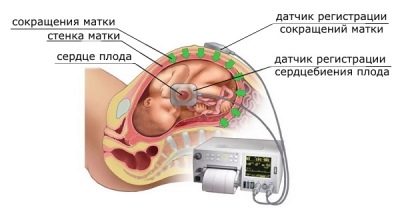
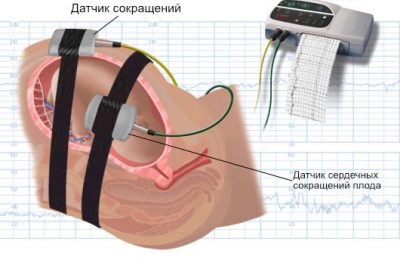
Avec l'aide de deux capteurs se produit mesure de plusieurs indicateurs simultanément, qui sont considérés ensemble. C’est la nature et la fréquence des battements cardiaques, des contractions utérines et des mouvements foetaux de l’enfant.
L'un des capteurs est un enregistreur à ultrasons conventionnel. Sa tâche est de fixer le rythme cardiaque de l'enfant.
L'autre capteur s'appelle jauge de contrainte, c'est une large ceinture avec velcro qui entoure une femme. Sa tâche consiste à enregistrer les contractions utérines (ou les contractions du travail, si la méthode est utilisée au cours du travail) par des fluctuations mineures du volume de l'abdomen. Le même capteur "attrape" et le mouvement du fœtus à l'intérieur de l'utérus.
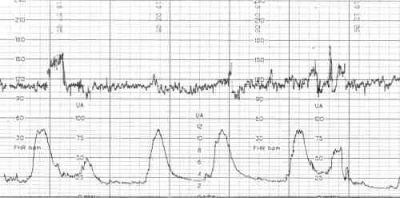
L'enregistrement des indicateurs est effectué simultanément, de manière synchrone dans deux calendriers. Sur l'un - données sur le rythme cardiaque de l'enfant, sur le second - contractions et perturbations utérines. Les lectures du graphique supérieur sur l’échelle de temps correspondent entièrement à celles du graphique inférieur; tous les paramètres sont donc interdépendants.
L'enquête dure de 30 minutes à 1 heure. Il est parfois possible d'étendre les indicateurs de la procédure d'enregistrement. Passer CTG en consultation sur le lieu de résidence, ainsi que dans toute clinique offrant des services de gestion de la grossesse.
Décryptage et normes
Avec l'avènement des moniteurs fœtaux modernes, le problème de déchiffrement des termes difficiles utilisés dans CTG est devenu une tâche plus simple, car le dispositif lui-même analyse les données et fournit une conclusion. Une femme y voit toujours la chose la plus importante: le disque chéri «le fruit est en bonne santé». Mais un tel enregistrement apparaît, hélas, pas toujours.
En outre, les futures mères veulent vraiment en savoir le plus possible sur leur fils ou leur fille. Nous essaierons d’expliquer ce que signifient les enregistrements de la conclusion de la cardiotocographie et quelles sont les normes.
Fréquence cardiaque basale
Tout le monde sait que le cœur d'un enfant qui n'est pas encore né frappe souvent - plus de 110 battements par minute. Mais une autre découverte attend une femme qui est arrivée pour la première fois au CTG: un petit cœur ne frappe pas rapidement, il frappe à un rythme différent.
Presque toutes les secondes, la vitesse change - 145, 150, 132, etc.Il serait difficile de déterminer la norme pour un enfant en particulier, sinon valeur moyenne - La fréquence cardiaque dite basale.
Pendant les premières minutes, le programme analyse toutes les valeurs entrantes, puis détermine la moyenne arithmétique. Les valeurs normales de la fréquence cardiaque basale sont comprises entre 110 et 160 battements par minute. Un excès peut indiquer une tachycardie, une fréquence cardiaque inférieure à 110 battements par minute peut indiquer une bradycardie. L’augmentation et la diminution dans la même mesure peuvent être physiologiques et indiquer la détresse de l’enfant.
De nombreuses femmes pensent à tort que le rythme cardiaque du bébé change de semaines en semaines et cherchent donc une allumette à 33, 36 ou 35 semaines de gestation. Les taux sont les mêmes pour tout le troisième trimestre. Ils ne dépendent pas d'un terme spécifique et ne peuvent pas non plus indiquer le sexe d'un enfant.
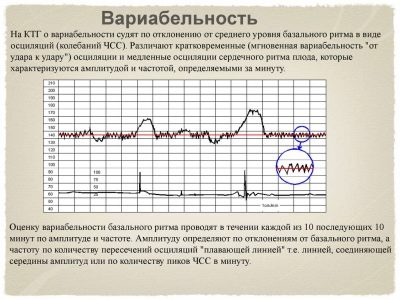
Variabilité, fréquence cardiaque
Dès que la valeur de base de la fréquence cardiaque est dérivée, le programme commence à enregistrer la variabilité ou la plage de la fréquence cardiaque. Selon ce concept, les fluctuations de rythme sont plus ou moins masquées par rapport à la valeur moyenne.
Les lectures peuvent changer rapidement ou lentement. Par conséquent, les oscillations elles-mêmes (ou, comme on les appelle dans l'environnement médical, oscillations) sont également lentes et rapides.
Les vibrations rapides changent presque de rythme toutes les secondes. Les oscillations lentes sont de trois types:
- Basse - lorsque le cœur du bébé modifie la fréquence du rythme par minute de temps réel d'au plus trois battements. Les épisodes bas ressemblent à ceci: 145, 146, 147, 144, etc. Ce phénomène s'appelle faible variabilité.
- Les oscillations moyennes sont caractérisées par un changement du rythme cardiaque de 3 à 6 battements par minute, et élevé - plus de six. Ainsi, les fluctuations d'une valeur de base de 140 battements par minute en 60 secondes à une valeur de 145 sont la variabilité moyenne, et jusqu'à une valeur de 152, une variabilité élevée. Le taux de grossesse est rapide et de fortes oscillations.
- De plus, un indicateur quantitatif des oscillations est estimé. Un rythme cardiaque fœtal est considéré comme monotone, dans lequel, en une minute, le rythme cardiaque ne change pas de plus de 5 battements. La transition est appelée le rythme auquel le changement par minute s'est produit à 6-10 battements. Le rythme en forme de vague se caractérise par un changement de 11 à 25 battements et un rythme galopant - plus de 25 battements par minute. De tous ces paramètres, un rythme ondulé est considéré comme normal.
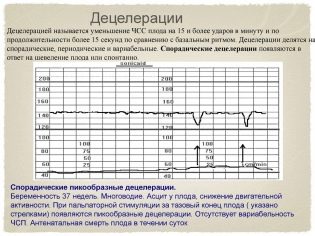
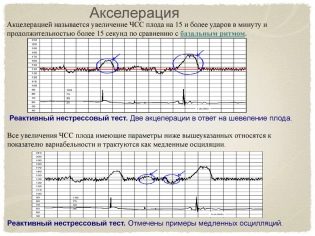
Délération et Accélération
Ces termes peu clairs sont en réalité très faciles à visualiser - ce sont les hauts et les bas (épisodes haut et bas) sur le graphique. Les futures mamans les appellent aussi des rouages et des trempettes. Dans ce cas, les accélérations sont appelées altitudes et décélérations, respectivement chutes.
Cependant, l’accélération n’est pas considérée comme une augmentation de la fréquence cardiaque du coeur d’un enfant, mais seulement à laquelle la fréquence augmente de 15 battements ou plus par minute et dure à ce rythme pendant 15 secondes ou plus. Par analogie, la décélération est une réduction de la fréquence de 15 battements ou plus tout en maintenant le tempo pendant 15 secondes ou plus.
Une grossesse normale et sans complications est considérée comme la norme avec deux accélérations ou plus dans une étude de dix minutes. Il ne devrait y avoir aucune décélération normalement. Mais une seule chute à la normale, les autres indicateurs ne seront pas considérés comme une pathologie.
Mouvements foetaux
C’est le paramètre le plus controversé de CTG, dont le taux est difficile à obtenir dans certaines valeurs.
Au troisième trimestre, les enfants ont déjà leur propre tempérament et certains bébés sont plus actifs, tandis que d'autres préfèrent dormir plus et prendre des forces avant les prochaines naissances. C’est la raison pour laquelle il n’existe pas de cadre réglementaire rigide réglementant le nombre de mouvements des miettes dans l’utérus.
Le temps, l’heure, les phases personnelles de sommeil et de repos, ainsi que la nourriture de la mère, son origine hormonale et de nombreux autres facteurs peuvent influer sur le désir de bébé de bouger. Par conséquent, on pense que l’enfant est en bonne santé si, au cours de l’étude, il effectue au moins quelques mouvements. Pour une demi-heure - trois ou plus, pour une heure - six ou plus.
Il est important que l'enfant non seulement démontre des perturbations, mais également une certaine régularité entre perturbations et augmentations., le soi-disant réflexe myocardique. Normalement, si chaque mouvement est accompagné d'une augmentation de la fréquence du rythme cardiaque.
Des mouvements fréquents intenses peuvent être un signe d'hypoxie au stade initial, des mouvements rares peuvent indiquer que la mie est en train de dormir ou présente une hypoxie dans sa forme avancée. En général, ce paramètre en lui-même ne parle de rien et est toujours évalué uniquement en combinaison avec les autres normes de CTG.
Contractions utérines
La jauge de contrainte, qui entoure l'abdomen d'une femme enceinte au cours d'un examen diagnostique, est suffisamment sensible pour détecter les modifications, même minimes, de la circonférence abdominale.
Même les abréviations qui ne sont pas ressenties physiquement par la future maman sont «dessinées» sur CTG. L'activité contractile est mesurée en pourcentage: plus leur valeur est élevée, plus le déclenchement du travail est probable.
Donc les douleurs de travail ont une valeur de 98-100% et la formation se situe entre 75 et 80%. Si l'accouchement est encore loin et que CTG a montré 40%, il n'y a pas de quoi s'inquiéter, ce sont des contractions naturelles normales des muscles utérins, qui n'affectent pas l'état du fœtus.
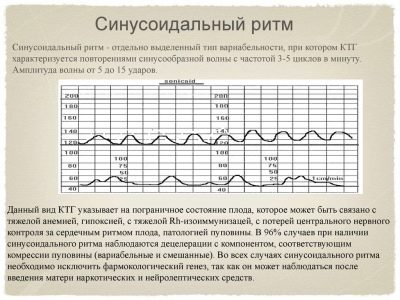
Rythme sinusoïdal
Un tel rythme cardiaque chez l’enfant est enregistré très rarement, et c’est une bonne nouvelle, car le rythme sinusoïdal lui-même (lorsque le graphique ressemble à une alternance de sinusoïdes de taille et de durée égales) est un signe d’un état grave du bébé.
Selon les statistiques médicales, environ 70 à 75% des enfants qui présentent un rythme sinusoïdal avant la naissance et qui dure 15 à 20 minutes pendant leur examen sont nés ou décédés immédiatement après la naissance.
Les sinusoïdes du graphique apparaissent chez les bébés souffrant d'hypoxie grave, de formes graves de conflit Rh, d'infections intra-utérines graves menaçant la vie du bébé. Par conséquent, la conclusion selon laquelle rythme sinusoïdal = 0 min., signifie que l'enfant va bien.
Tests de stress et non stressants
Au sommet du rapport du CTG, une femme peut voir l'inscription «test de non-stress». Que veut dire cette phrase, pour comprendre simplement assez. L’examen peut être effectué de manière habituelle lorsque la femme est au repos et peut être administré après un effort physique ou l’introduction d’une petite dose du médicament "Oxytocine" chez la femme enceinte, ce qui provoque des contractions des muscles utérins.
Une cardiotocographie régulière est réalisée en mode non stressant. Ce fait est affiché dans l'enregistrement "test de non-stress".
Si les médecins doivent organiser des tests supplémentaires pour le bébé, il effectuera un test CTG dans des conditions de stress, mais les paramètres seront très différents.
CAP
En face de cette abréviation dans la conclusion relative au passage de la cardiotocographie, figurent les principales valeurs affichées par le programme après analyse de tous les paramètres ci-dessus. L'indicateur de l'état du fœtus, c'est ainsi que cette valeur est interprétée - c'est la valeur totale.
Norm PSP - 1.0 et moins. Avec de telles valeurs, on considère que le bébé est suffisamment à l'aise, il ne présente aucune manifestation d'hypoxie ni d'autres facteurs défavorables susceptibles d'affecter son bien-être. Si la conclusion indique que le CAP dépasse la valeur de 1.1 mais ne dépasse pas 2,0, cela indique les violations initiales dans l'état du petit. Quelles que soient ces violations, elles ne sont pas considérées comme dangereuses pour la vie de l'enfant. Il est recommandé à la future mère de se rendre plus souvent au CTG.
Les valeurs de PSP supérieures à 2.1 sont considérées comme dangereuses. Si les valeurs se situent dans la gamme allant jusqu'à 3,0, la femme devrait être hospitalisée et examinée plus avant, car de tels indicateurs sont souvent rencontrés chez les bébés présentant un conflit rhésus grave ou une hypoxie in utero.
Une PSP supérieure à 3,0 représente un danger mortel pour l'enfant. La future mère essaiera d'être livrée le plus tôt possible, ce qui en fera une césarienne pour que le bébé ait une chance de survivre.
Indice de réactivité
Sous cette expression, on tente d'évaluer l'activité nerveuse du fœtus au cours de l'étude. L'indice de réactivité est la capacité du fœtus à répondre aux stimuli externes. Cette valeur est étroitement liée au nombre de perturbations: plus l'enfant bouge, plus le nombre (0,80, 1,0, etc.) peut être élevé.
Si une femme n’a pas de problème de placenta ni de circulation sanguine utérine, si l’échographie ne montre aucun enchevêtrement, vous ne devez pas faire attention à cet indice, car en soi, ce sont des «informations techniques» qui n'ont pas de valeur diagnostique.
VUT (variation à court terme)
Si une femme voit une telle abréviation étrangère dans sa conclusion, vous ne devriez pas avoir peur. Ceci est juste une valeur mathématique qui évalue les oscillations rapides (oscillations) sur de courtes périodes de temps. Mais si vous voulez vraiment savoir quel est le taux de VUT, nous sommes prêts à vous aider - normalement, l'index doit être supérieur à 3 millisecondes.
Si le VCT = 2,6 ms, les experts estiment le risque de blessure intra-utérine et la probabilité de décès d'un enfant à 4%, mais si l'indice baisse encore plus bas, le risque augmente à 25%.
Score en points
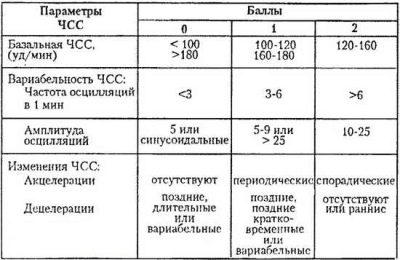
Tableau de pointage Fisher
| Que montre CTG | +2 points | + 3 points | |
Fréquence cardiaque basale | Moins de 100 unités / min ou plus de 100 battements / min | 100-120 battements / min ou 160-180 battements / min | 121-159 battements / min |
La nature des oscillations lentes | Moins de 3 battements / min | 3 à 5 battements / min | 6 à 25 battements / min |
Le nombre d'oscillations lentes | Moins de 3 pour la période d'étude | De 3 à 6 pour la période d'étude | Plus de 6 sur la période d'étude |
Nombre d'acceptations | Non fixé | De 1h à 4h pour une demi-heure | Plus de 5 en une demi-heure |
Nature des décélérations | Tardif ou variable | Variable ou en retard | Tôt ou pas fixé |
Mouvements foetaux | Pas du tout fixé | 1-2 pour une demi-heure | Plus de 3 en une demi-heure |
Selon les résultats de CTG, un enfant peut obtenir un nombre de points différent sur cette table populaire en Russie. Si la chatte a marqué 5 points ou moins, on considère qu'il est extrêmement en détresse, il est menacé de mort.
Si le score est de 6 à 8, il y a une probabilité d'infractions initiales, mais en général, la vie des miettes n'est pas en danger. Si l'enfant a reçu 9-12 points - tout va bien pour lui.
Conclusions
Les femmes enceintes ne doivent pas rechercher quels paramètres, à son avis, CTG sont normaux et lesquels s'en écartent. Toutes les analyses sont effectuées avec un programme informatique spécial. Et le principal indicateur pour les femmes est la PSP. En fait, cela reflète tout le verdict.
Si le CTG ne fonctionne pas, si les indicateurs se contredisent, le médecin vous demandera de revenir pour un examen. Ne vous inquiétez pas, cela n’est pas rare non plus.
Les indicateurs alarmants de la cardiotocographie ne sont pas une cause d'inquiétude, mais une raison d'aller dans la direction de l'hôpital où la future mère sera examinée, y compris une échographie et des tests de laboratoire, et décidera de l'accouchement.
Une telle variante de l'achèvement de la grossesse ne peut bien sûr convenir à aucune des femmes. Mais, consolation, on peut dire que en termes de qui passe KTG, l'enfant est déjà tout à fait viableet étant né à 36, 37, 38 ou 39 semaines, il sera capable de faire face à de nouvelles circonstances.
Le refus d'hospitalisation à l'occasion d'un "mauvais" CTG est le risque de perdre complètement le bébé.
Voyez comment interpréter le cardiotogramme (CTG) dans la vidéo suivante.