8 semaines de grossesse: qu'arrive-t-il au fœtus et à la future mère?
Les premières semaines de grossesse sont une période très importante: à cette époque, de nombreux changements importants se produisent chez les organismes bébé et femelle.
Comment le terme est-il déterminé?
En pratique obstétricale, un système spécial de calcul de l'âge du bébé est utilisé: les médecins déterminent l'âge fœtal du bébé en mois et en semaines d'obstétrique. Une semaine de grossesse obstétricale équivaut à 6 semaines à partir du moment de la conception du bébé.
Les examens de nombreuses femmes indiquent qu’il est assez difficile pour elles d’utiliser le système de comptage médical pour déterminer l’âge du bébé. En règle générale, les futures mamans utilisent la méthode de comptage par calendrier, en comptant la date directement à partir de la date de fécondation.
Pour déterminer la période obstétrique, les médecins utilisent la date du premier jour du dernier cycle menstruel. Pour ce faire, ils vont certainement vérifier avec la femme quand elle a un retard mensuel. Cette méthode de comptage est considérée comme plus précise dans la pratique médicale et est utilisée avec succès depuis longtemps par les obstétriciens de différents pays du monde.
Ainsi, la période complète de port d'un bébé lors de l'utilisation de cette méthode sera de 280 jours ou quarante semaines. Le système de calendrier permettant de calculer l'âge du fœtus à partir du moment de la conception sera quelque peu différent de celui utilisé par les obstétriciens-gynécologues.
Afin de ne pas s'embrouiller, les médecins recommandent aux femmes enceintes de se concentrer également sur la période définie en mois et en semaines d'obstétrique.
Comporte une femme
Au cours du premier trimestre de la grossesse, une grande variété d'événements commencent à se produire dans le corps de la femme, en grande partie à cause du changement d'hormones. Cela a pour conséquence que la future mère commence à présenter des symptômes spécifiques en cette période de grossesse. Beaucoup de femmes remarquent qu'elles ressentent des changements dans leur corps et des sensations qu'elles n'avaient jamais connues auparavant.
Le développement actif du bébé dans l'utérus favorise la prise de poids de la femme enceinte. Pour déterminer cet indicateur, les médecins utilisent ce que l’on appelle le gain de poids. Pour ce faire, ils effectuent des pesées lors des consultations.
Une méthode d’examen aussi simple et efficace permet au médecin d’obtenir des indications indirectes sur la croissance de l’enfant. Il y a certains taux de prise de poids pour chaque période de grossesse.
Pendant tous les mois de sa grossesse, le médecin inscrit ce chiffre dans le dossier médical de la future mère, ce qui vous permet de suivre la dynamique du déroulement de la grossesse et de corriger en temps utile les violations qui en résultent.
Presque chaque jour dans le corps de la femme change la concentration en substances hormonales.Cette fonctionnalité est simplement nécessaire pour garantir que le développement intra-utérin de l'enfant se déroule comme il se doit.
L'augmentation du taux d'hormones génitales féminines dans le sang contribue au fait que la future mère manifeste des modifications spécifiques dans les glandes mammaires. En règle générale, à cette période, les halos deviennent plus grands, les mamelons deviennent plus foncés.
À ce stade, le bébé qui porte le sein augmente le plus souvent de quelques centimètres. Des sensations douloureuses dans les glandes mammaires, même au fond de leur gonflement, ne se produisent généralement pas. Beaucoup de femmes notent même que leurs seins ont déjà cessé de faire mal pendant cette période.
Pendant cette période, les médecins recommandent à la future mère de surveiller l’état des glandes mammaires. Des soins cosmétiques appropriés aideront à réduire davantage le nombre de "vergetures" et à préserver le teint des peaux délicates.
Pour cela, les experts recommandent de sélectionner soigneusement les sous-vêtements. Le soutien-gorge approprié aidera la future mère à réduire la possibilité de symptômes indésirables à l'avenir. Il est très important que le choix soit fait correctement et que l’on n’exerce pas une forte pression sur la poitrine.. Il est nécessaire de choisir les produits cousus principalement à partir de tissus naturels.
Pendant la grossesse, il est également très important de surveiller l’intégrité de la peau dans la région des glandes mammaires et en particulier des mamelons. Les étirements et l'augmentation mammaire peuvent assouplir la peau et provoquer des gerçures. Si une telle manifestation commence à gêner la future mère, elle devrait choisir un produit cosmétique pour le traitement de la peau. Privilégiez les produits hypoallergéniques.
Des sensations
Au cours de la période initiale de port d'un bébé, une femme enceinte présente de multiples signes cliniques. Porter un bébé est un événement biologique vraiment unique, et les symptômes ressentis par la future mère lors de sa première grossesse ne seront jamais équivalents à ceux de la seconde grossesse et des suivantes.
Dans certains cas, la future maman peut avoir la diarrhée, accompagnée d'une température corporelle élevée et de douleurs abdominales. Ces signes cliniques défavorables peuvent être une manifestation d'une toxino-infection d'origine alimentaire. Dans ce cas, il est extrêmement dangereux de s'auto-traiter et vous devez immédiatement consulter un médecin.. L'intoxication alimentaire n'est pas seulement une condition dangereuse pour la femme la plus enceinte, mais également pour le bébé.
Émotions et humeur
Les changements dans le contexte hormonal contribuent au fait que les futures mères peuvent réagir trop «violemment» aux événements de la vie. Cela s'accompagne souvent de sautes d'humeur spécifiques. De tels changements dans les émotions se développent dans la plupart des cas assez rapidement. Ainsi, une femme peut se réjouir et rire, et au bout d’un moment sombrer dans une humeur monotone ou beaucoup pleurer.
De tels changements de comportement mental ne sont pas caractéristiques de toutes les femmes enceintes: leur apparence est largement influencée par les caractéristiques individuelles de la psyché.
La plupart des femmes qui sont déjà devenues mères disent qu'il était très difficile pour elles de contrôler de tels «éclairs» d'émotions lors du portage des bébés. Certaines ont même remarqué qu'une réponse émotionnelle incontrôlée persistait tout au long de la grossesse. D'autres femmes, au contraire, n'ont pas développé de symptômes similaires ou n'étaient que faiblement exprimées.
Le stress et l'activité mentale excessive contribuent au fait qu'une femme commence à sentir qu'elle a mal à la tête. La constriction des vaisseaux sanguins (spasmes) conduit au développement de ce symptôme indésirable.
Un stress important contribue également au fait que certaines femmes peuvent avoir des vertiges. En règle générale, ce symptôme apparaît plus clair après un changement de position du corps.Si une femme enceinte a de graves vertiges et une faiblesse générale, elle doit absolument en informer son médecin.
Le plus souvent, les femmes se plaignent auprès de leur médecin de problèmes de sommeil et d'insomnie. L'absence d'une nuit complète de repos contribue généralement au fait que la femme enceinte a une somnolence diurne.
Certaines femmes en âge de procréer peuvent se sentir très fatiguées et, à mesure que le bébé grandit, ce symptôme ne peut que s'intensifier.
Dans la plupart des cas, à ce stade de la grossesse, il se manifeste même lors de charges modérées. Une future maman peut être très fatiguée quand elle fait ses tâches ménagères habituelles. La tolérance à l'entraînement physique avec le développement de la grossesse diminuera.
Pour qu'une femme enceinte soit moins fatiguée, elle devrait suivre toutes les recommandations des médecins pour maintenir un régime de jour en bonne santé. Si possible, réduisez tous les stress possibles.
L'exercice devrait également être sélectionné individuellement. Les exercices spéciaux de respiration sont une excellente option pour améliorer la santé et la psyché des femmes à ce stade de la grossesse. Ces techniques aident à rétablir un apport total en oxygène dans le sang, réduisant ainsi les spasmes des vaisseaux sanguins. Il favorise le bon fonctionnement du cerveau, ainsi que de tous les organes internes.
Un stress excessif peut entraîner la reprise de symptômes indésirables. Le repos, au contraire, contribue à la restauration des cellules nerveuses et est nécessaire au travail physiologique du système nerveux. Une bonne alternance de travail et de repos aidera la future mère à se sentir beaucoup mieux.
Une femme enceinte doit se rappeler que lorsqu'elle porte un bébé, elle est responsable non seulement de sa santé, mais également de son bébé. Le régime de la fête des mères a un impact considérable sur le développement intra-utérin de l'enfant: plus la mère est calme et satisfaite, plus son bébé se développe bien et pleinement.
Modifications du fonctionnement du tractus gastro-intestinal
Pendant la grossesse, le système digestif de la future mère commence à fonctionner de manière inhabituelle, favorisée par l'évolution du contexte hormonal.
La gamme de sensations différentes peut être assez large. Malheureusement, beaucoup de femmes enceintes font face à de nombreux symptômes indésirables dans le tractus gastro-intestinal.
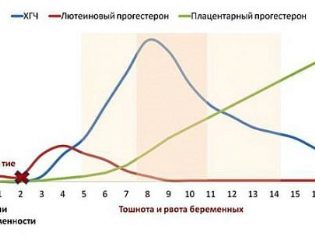
Le plus commun d'entre eux, peut-être, est l'apparition de nausées. La toxicose de la première moitié de la grossesse, malheureusement, est maintenant assez souvent enregistrée.
Aucun symptôme moins inconfortable est des vomissements. En règle générale, ces deux signes cliniques se développent ensemble: une nausée intolérable et croissante se termine généralement par des vomissements.
Ces symptômes apparaissent généralement le matin et contribuent à une perte d'appétit. Certaines femmes utilisent diverses astuces pour se débarrasser des nausées et des vomissements: elles utilisent souvent des agrumes ou des bonbons à la menthe. Cependant, gérer les symptômes de la toxémie est assez difficile.
Une augmentation dans le sang d'une hormone féminine spéciale, la progestérone, conduit à l'apparition de ces symptômes inconfortables. Améliore également les effets indésirables et le lactogène placentaire. Cette substance hormonale commence activement à produire du tissu placentaire.
La combinaison de ces hormones contribue au fait que le ton des fibres musculaires lisses qui forment les organes internes du tractus gastro-intestinal change. Dans la plupart des cas ces événements indésirables sont presque complètement en milieu de grossesselorsque le fond féminin hormonal subit d'autres changements.
Aucun symptôme moins caractéristique survenant à ce stade de la grossesse n'est l'apparition de brûlures d'estomac. Très souvent, il se développe après avoir pris des aliments gras et frits.
Cependant, dans certains cas, il peut apparaître indépendamment: par exemple, une concentration élevée de progestérone dans le sang est une cause fréquente. L'affaiblissement du tonus de l'œsophage et de l'estomac peut provoquer un reflux (rejet inverse) du contenu acide. Cela contribue au fait que les femmes souffrent.
Le risque de développer des symptômes indésirables de la part des organes de l'appareil digestif est significativement plus élevé chez les femmes enceintes atteintes de maladies chroniques du système digestif. Dans ce cas, le respect d'une nutrition adéquate aidera à réduire la manifestation des brûlures d'estomac. Tous les produits qui augmentent l'acidité du suc gastrique, à ce stade de la grossesse, il est préférable d'exclure.
À ce stade, les femmes souffrent souvent de troubles fonctionnels des selles sous la forme de constipation, lorsque la future mère ne défèque pas régulièrement ou peut même éprouver de la difficulté et de la douleur lorsqu’elle se met à rude épreuve.
Aider à normaliser la régularité des selles peut corriger le régime alimentaire. Pour cela, il est très important d'inclure des légumes riches en fibres dans votre alimentation quotidienne. Les fruits et les baies récoltés au cours de la saison contiennent également une quantité énorme de vitamines et d’éléments utiles pour la grossesse.
Les lacto et bifidobactéries sont nécessaires pour les selles régulières. Ils sont impliqués dans le maintien de la quantité normale de microorganismes bénéfiques trouvés dans les intestins. Grâce à eux, le processus de digestion.
La teneur en lacto et bifidobactéries est élevée dans les produits à base de lait fermenté et doit être mangée quotidiennement par la future mère. Le calcium est également contenu dans ces produits, ce qui favorise le fonctionnement optimal du système musculo-squelettique.
Qu'est-ce qui inquiète une future mère?
Même avec une grossesse en bonne santé, une femme peut avoir des changements très importants dans son corps. Cela contribue au fait qu'elle peut ressentir un certain inconfort.
Bon nombre des manifestations qui se produisent sont temporaires. Dans quelques semaines, à mesure que les changements hormonaux changeront, ils se transformeront et disparaîtront progressivement.
Outre les changements naturels caractéristiques de cette période de grossesse, une femme peut développer certaines pathologies. Seul un médecin peut les installer à temps. La future mère devrait seulement faire très attention à suivre les changements dans son corps. L’apparition de symptômes alarmants devrait lui permettre de consulter un médecin. Un diagnostic opportun aide à prévenir une pathologie dangereuse et pour le fœtus.
Douleur dans la colonne vertébrale
Assez souvent, la future maman sent qu'elle a mal ou tire le bas du dos. Ce symptôme s'intensifie généralement après la levée de poids ou après une marche rapide.
Au fur et à mesure que la grossesse se développe, la douleur dans la colonne lombaire ne fait qu'augmenter. Cela est facilité par l’augmentation de la taille de l’utérus et par la taille plutôt grande du bébé. Chez les femmes enceintes après FIV et portant des jumeaux, ce symptôme apparaît généralement plus clairement.
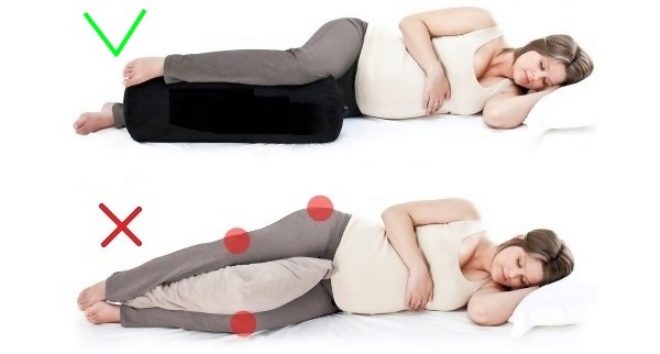
La grande taille du fœtus est également une cause déclenchante de la douleur au bas du dos. Afin de réduire les manifestations de la douleur, beaucoup de femmes essaient de prendre une position fonctionnelle spéciale: ils s'assoient dans un canapé ou une chaise, déposant quelques oreillers sous le bas du dos, puis se retournent vers le dos. Cette situation «décharge» quelque peu la partie douloureuse de la colonne vertébrale, améliorant ainsi le bien-être.
À ce stade de la grossesse, la future mère peut également noter que son coccyx lui fait mal. L'utérus en croissance active entraîne également l'apparition de ce symptôme: il exerce une pression sur la colonne lombo-sacrée, ce qui peut entraîner l'apparition d'une douleur.
Les femmes souffrant d'arthrose ou de fractures de la colonne vertébrale peuvent ressentir une douleur plus intense. Dans ce cas, ils devraient toujours consulter un médecin.Le médecin devrait envisager de porter des produits orthopédiques d’aide. Des corsets et des bandages spéciaux réduisent les manifestations de douleurs au dos, mais ces articles orthopédiques sont prescrits pour des raisons médicales.
Pour prévenir l'apparition de symptômes indésirables dans la colonne vertébrale de la future mère, il est très important d'observer le bon mode de la journée.
Pendant la grossesse, il convient de limiter l'exercice physique et de ne pas soulever d'objets lourds. Une charge statique et dynamique inadéquate peut entraîner des modifications douloureuses de la colonne vertébrale, aggravant le bien-être d'une femme enceinte.
Propension aux maladies catarrhales
Le fonctionnement de l'immunité lors du port du bébé chez la femme commence à changer. Cette caractéristique biologique est programmée par nature. Il est nécessaire que le système immunitaire de la mère ne perçoive pas l’enfant comme un objet génétique "étranger" et ne l’écarte donc pas.
Le travail réduit du système immunitaire entraîne une augmentation de la susceptibilité de la future mère à diverses infections virales et bactériennes. Le risque de froid augmente également plusieurs fois.
Les rhumes sont accompagnés de fièvre, d'une violation de la respiration nasale, d'une congestion nasale, d'un nez qui coule. La femme commence à sentir qu'elle a mal à la gorge et des rougeurs.
Dans certains cas, il y a une douleur dans l'oropharynx et même une toux. Si l'inflammation tombe en dessous, la douleur survient lors de la déglutition. Une femme ne se sent pas bien, augmente la faiblesse.
Les futures mères atteintes de maladies chroniques des voies respiratoires supérieures risquent davantage de développer un rhume. En règle générale, même l'hypothermie peut entraîner une exacerbation de la pathologie en eux. En même temps, les signes inflammatoires du rhume se manifestent à la fin du premier jour à partir du moment où la femme est tombée malade.
La future mère doit toujours faire attention à ne pas avoir froid ou le rhume possible pendant la grossesse. Il est important de rappeler que pendant cette période, elle est responsable non seulement d’elle-même, mais également de son enfant.
Les conséquences d'infections virales respiratoires aiguës aux premiers stades de la grossesse peuvent être assez dangereuses: à ce stade de la vie de l'organisme de l'enfant, tous les organes et systèmes vitaux sont mis en place.
Certains virus peuvent pénétrer dans la barrière hémato-placentaire et atteindre le flux sanguin du bébé. Cela pourrait contribuer au développement de maladies dangereuses chez l’enfant à l’avenir et aggraver le déroulement de la grossesse.
La gravité des symptômes indésirables peut varier. Cela dépend en grande partie de l'état initial de la femme. En règle générale, la présence de pathologies chroniques des voies respiratoires supérieures aggrave considérablement l'évolution des maladies respiratoires.
Les médecins ne recommandent pas de traiter eux-mêmes une infection virale ou bactérienne. Il est également extrêmement dangereux d’utiliser de manière incontrôlable divers agents antibactériens au début de la grossesse.
Il est important de rappeler que seuls les spécialistes attribuent des antibiotiques aux femmes enceintes. Une utilisation indépendante et incontrôlée de ces médicaments peut déclencher chez l'enfant le développement de divers défauts et anomalies du développement du fœtus.
Si la future maman présente des symptômes d'infection virale ou bactérienne, elle doit absolument consulter un médecin. Si l'état général ne le permet pas, vous pouvez appeler le médecin à la maison. Vous ne devriez pas aller à la clinique vous-même si la femme a une température corporelle élevée.
Pour éliminer les symptômes indésirables de l'intoxication virale, le médecin vous recommandera sans aucun doute une boisson chaude suffisante. Les boissons aux fruits et baies préparées à base de baies et de fruits riches en vitamine C conviennent à cet usage, ainsi que le thé au citron.
Pour le traitement symptomatique, les experts utilisent des médicaments qui ne nuisent pas à l'embryon. Le choix du traitement doit être effectué par le médecin traitant.
Si la future mère présente des pathologies allergiques ou une intolérance à un certain type de médicament, elle doit en avertir son médecin: le spécialiste sélectionnera le schéma de traitement optimal qui sera efficace pour la mère malade et ne nuira pas à l'enfant qui se développe dans son ventre. .
Que pourraient être des pertes vaginales?
En cette période de procréation, une femme enceinte peut recevoir un liquide biologique du vagin. Des effets causaux physiologiques et pathologiques peuvent être à l'origine de ce symptôme.
Beaucoup de femmes enceintes peuvent avoir des pertes légères ou du mucus par le vagin, ressemblant à un liquide clair ou blanchâtre.
La consistance de la décharge est différente. Dans la plupart des cas, il est assez liquide et dégage une odeur neutre. Le développement de telles manifestations cliniques contribue aux changements spéciaux qui commencent à se produire dans le système reproducteur féminin. Exécuter leurs hormones.
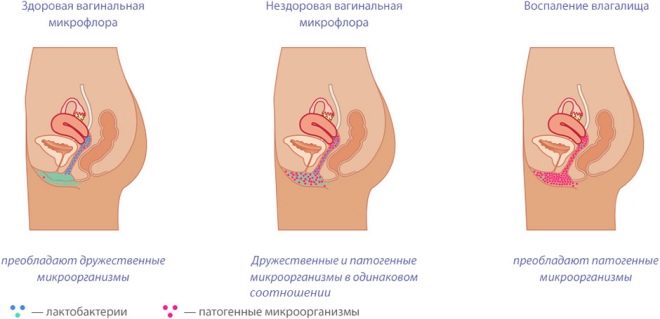
L'apparition de ce type de pertes vaginales au cours de la première moitié de la grossesse a un caractère physiologique: l'effet des substances hormonales sur les cellules épithéliales conduit à synthétiser du glycogène, ce qui provoque la croissance de microbes bénéfiques qui vivent normalement dans le vagin.
Ces micro-organismes aident à maintenir le pH optimal de l'environnement vaginal, contribuant ainsi à protéger le corps féminin de diverses maladies. Les changements dans la microflore peuvent être la cause initiale du développement de nombreuses pathologies, y compris le muguet.
Cette maladie est causée par le développement excessif de champignons de la levure Candida, dont la croissance rapide entraîne l'apparition de symptômes inconfortables.
Un signe clinique important de la maladie - l'apparition de pertes vaginales blanches, ressemblant à du fromage cottage en apparence. Le symptôme non moins défavorable, complétant l’apparition de décharge, est un prurit dans la zone intime. Il peut s’exprimer de différentes manières et devient parfois si insupportable et si fort qu’il constitue une violation du mode de vie habituel de la femme.
Si une femme présente des symptômes de candidose défavorables, elle ne doit pas hésiter à contacter un médecin. Le spécialiste fera le complexe de traitement nécessaire pour le patient.
Au cours de la première moitié de la grossesse, lorsque le processus d’organogenèse chez le bébé est en cours, les médecins accordent leur préférence dans le traitement de la candidose aux moyens de traitement locaux. Ces médicaments normalisent le pH de la zone intime et réduisent le processus inflammatoire. Un traitement approprié aidera à éliminer les symptômes indésirables du muguet sans nuire à un petit embryon.
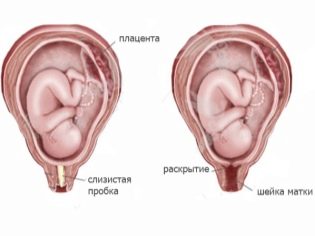
À ce stade de la grossesse, la future mère dispose d’un bouchon muqueux qui protège la cavité interne de l’utérus de la pénétration d’infections dangereuses et de l’exposition à des facteurs externes. Il restera dans l'appareil génital presque jusqu'à la naissance du bébé.
La couleur de la décharge en début de grossesse peut être très diverse. L'un des symptômes les plus inquiétants est l'apparition d'un «flou» dans le tractus génital. Habituellement, la décharge dans ce cas a une couleur marron clair ou sombre.
L’apparition d’une telle décharge devrait être une occasion de consulter le médecin traitant, en particulier si elle est accompagnée de l’apparition chez la future mère de douleurs dans le bas de l’abdomen ou d’une détérioration de son état de santé.
Le repérage est un symptôme qui nécessite nécessairement une interprétation médicale. Certaines femmes détectent du sang dans leurs sous-vêtements après un rapport sexuel ou le premier jour après une échographie diagnostique transvaginale. Dans ce cas, ne paniquez pas. Tous les symptômes indésirables disparaîtront d'eux-mêmes au bout de 1-2 jours.
Si le saignement des voies génitales s'est produit sans raison apparente, la future mère doit toujours contacter votre obstétricien-gynécologue. Ce symptôme peut être causé par diverses pathologies des organes de reproduction. Ainsi, un hématome de l'utérus ou une pathologie du placenta peut être accompagné de l'apparition de sang, auquel cas une intervention médicale urgente est requise.
En cas de saignement, il est très important de procéder à une évaluation complète de la condition de la femme et de son bébé. Pour ce faire, le médecin procédera nécessairement à un examen clinique et, si nécessaire, recommandera une échographie non programmée.
Ces études sont nécessaires pour que le médecin puisse comprendre comment le bébé se sent dans le ventre. Bien sûr, pour suivre le dégagement du tractus génital devrait toutes les femmes.
Les futures mères qui ont une histoire gynécologique chargée devraient être particulièrement attentives. Ainsi, si les grossesses précédentes d’une femme se terminaient par des fausses couches spontanées, elle devrait alors être plus attentive à sa santé.
Gêne abdominale
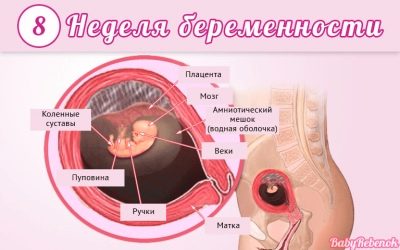
À ce stade de la grossesse, les futures mères peuvent avoir des sentiments différents. Ils sont principalement dus au fait qu'il y a un élargissement actif de l'utérus.
À ce stade de la grossesse, il continue d'augmenter. Ses dimensions sont comparables à celles du pamplemousse. Peu à peu, les parois utérines commencent également à s'épaissir. Cela est nécessaire pour que le bébé soit protégé de manière fiable des effets de facteurs environnementaux défavorables.
L'augmentation active de l'utérus contribue au fait qu'une femme a une sensation différente dans l'abdomen: elle peut ressentir des picotements ou une douleur tiraillante. Habituellement, ces symptômes n'apparaissent pas beaucoup.
Une augmentation de l'abdomen contribue au fait qu'une femme choisit des postures plus confortables pour dormir. Ainsi, il devient inconfortable de dormir sur son ventre. Même si pendant le sommeil une femme est tombée dans cette position, elle ne devrait pas avoir peur. Nuire au bébé ce qu'elle ne peut pas. À l'avenir, à mesure que l'abdomen augmente, la future mère ne peut tout simplement pas dormir.
En règle générale, les symptômes de malaise qui se développent dans l'abdomen ne s'accompagnent pas d'une détérioration du bien-être général. Au cours de la journée, ils peuvent se produire plusieurs fois et passer indépendamment.
Un signe clinique défavorable est que la douleur dans l'abdomen augmente et s'accompagne du développement de saignements au niveau du tractus génital. Dans ce cas, il est important de consulter immédiatement un médecin.
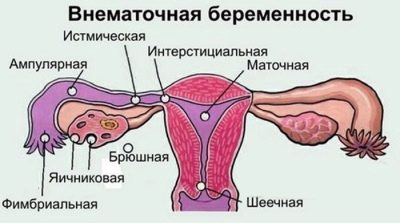
Parfois, à 7-8 semaines de grossesse, les médecins déterminent une grossesse extra-utérine. Dans ce cas, l'embryon ne se développe pas dans l'utérus, mais dans la trompe de Fallope. Ce corps n'est pas fourni par la nature pour porter un bébé.
La grossesse tubaire ne se développe pas davantage. Cela conduit à son interruption spontanée. Cette affection s'accompagne de l'apparition de saignements abondants au niveau des voies génitales et de douleurs aiguës à l'abdomen. La douleur peut être si grave qu’une femme peut même perdre conscience.
Les douleurs abdominales lors d'une grossesse tubaire peuvent également «se manifester» dans le bas du dos. Dans ce cas, changer la position du corps n'apporte pas de soulagement à la future mère et les symptômes ne font que progresser. Dans cette situation, une intervention médicale urgente est requise.
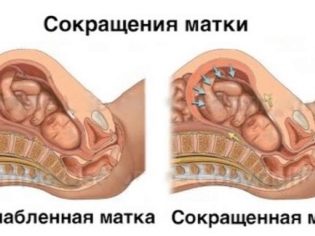
L'un des critères cliniques les plus importants est la détermination du tonus utérin. Cela montre à quel point les parois de l'utérus fonctionnent bien. Normalement, la couche musculaire de l'organe reproducteur (myomètre) est capable de se contracter. Cette particularité est due à la structure: elle est formée de fibres musculaires lisses situées dans différentes directions.
Ces éléments contractiles peuvent gonfler sous l'influence d'hormones, ce qui est nécessaire pour augmenter l'épaisseur de la paroi utérine. La contractilité est évaluée en déterminant le tonus.
L’augmentation de cet indicateur s’appelle hypertonus. Dans cet état, la menace d'avortement spontané est assez grande. Dans ce cas, des recommandations individuelles sont faites pour la femme, visant à normaliser le tonus de l'utérus.
La condition clinique la plus optimale - tonus normal, qui se caractérise par une pression intra-utérine normale et à laquelle l'enfant se trouve, se développe de manière optimale.
Quelles enquêtes sont menées?
Si, pour une raison quelconque, la future mère ne s’est pas inscrite à la clinique prénatale pour une grossesse, elle devrait alors le faire. Le choix du médecin qui observera une femme pendant toute la période de la naissance est tout aussi important.
Lors de l'inscription, le médecin doit nécessairement effectuer un ensemble de diagnostics. Il est nécessaire d'identifier la présence de toutes les maladies chez les femmes enceintes. À l'avenir, un tel diagnostic aidera à établir une prévision de grossesse et à surveiller en temps voulu les complications probables.
Si une femme enceinte a des maladies des organes internes, le médecin peut la référer pour des consultations auxiliaires à des spécialistes d'autres spécialités. Il est préférable que les médecins fassent leurs recommandations dès le début de la grossesse.
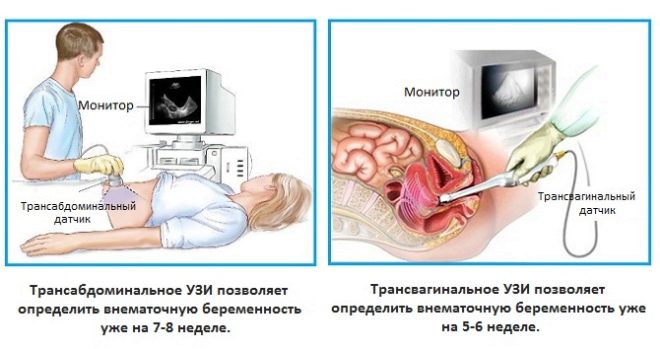
À 7 ou 8 semaines, le médecin peut recommander une échographie. Elle est réalisée pour que les femmes confirment leur grossesse et excluent leur variante ectopique.
Une échographie sur cette période peut être réalisée en cas de suspicion de grossesse multiple, ainsi que chez les femmes appartenant à des groupes à haut risque. Une échographie au cours de cette période peut être présentée aux femmes enceintes de plus de 35 ans ou de moins de 18 ans.
Dans certains cas, une échographie est réalisée sur des femmes ayant eu des pathologies complexes lors de grossesses précédentes. Certaines maladies des organes génitaux féminins peuvent également devenir une indication pour cette méthode de recherche.
L'échographie peut être réalisée par différentes méthodes. Dans la plupart des cas, les médecins utilisent la méthode transvaginale aux premiers stades. Cette méthode permet d'obtenir des résultats plus précis et fiables.
Il existe certaines contre-indications médicales pour mener ce type de recherche. S'ils ont été identifiés, la méthode transvaginale sera remplacée par la méthode transabdominale. Dans ce cas, le médecin mène une étude utilisant un capteur à ultrasons, qui mène la paroi abdominale antérieure.
Pour effectuer une échographie, choisissez un médecin expérimenté et qualifié.
Les médecins disent que plus la femme enceinte est calme au cours de l'étude, plus elle est facile à effectuer. Toutes les expériences de la future mère sont transférées à son bébé. Il est important de s'en souvenir dès les premières semaines de grossesse.
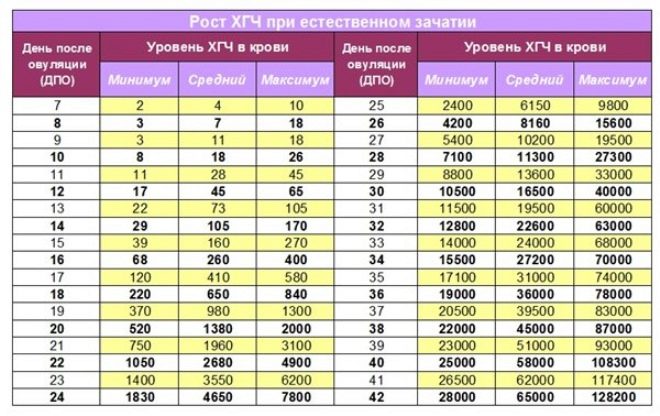
Les modifications du statut hormonal peuvent être évaluées par des tests. L'un de ces tests est la détermination de l'hCG.
Cette hormone spécifique augmente après la fécondation. Sa concentration dans la première moitié de la grossesse augmente progressivement, ce qui est nécessaire pour le développement fœtal complet du bébé.
Chaque période de grossesse s'accompagne de modifications spécifiques de la concentration en hCG. Donc à la semaine 8, le taux de cette hormone dans le sang est d'environ 80000 mIU / ml.
Ce critère clinique est moyenné. La future mère ne devrait pas paniquer immédiatement si, pour une raison quelconque, il déviait de la norme. Dans ce cas, vous devriez absolument consulter votre obstétricien-gynécologue.
Si une femme a plusieurs enfants à la fois, son taux de hCG sera différent. Dans ce cas, les médecins utilisent des tables spéciales avec les normes gonadotrophines chorioniques, compilées pour les grossesses multiples.
Une future mère, inscrite à la clinique prénatale pour la grossesse, se verra certainement attribuer d'autres tests. Donc, il faut nécessairement passer une analyse générale du sang et de l'urine, ainsi que la recherche biochimique.Également déterminé la glycémie, RW, l'hépatite B, le VIH.
Dans certains cas, l'ensemble des analyses peut être élargi. Cela se produit principalement lorsqu'une femme enceinte présente une maladie chronique des organes internes. Dans une telle situation, les médecins recommandent des diagnostics supplémentaires sur le profil approprié des pathologies.
Est-il possible d'avoir une vie sexuelle?
Cette question est assez commune. Il arrive souvent que les couples, craignant de nuire à leurs futurs bébés, limitent consciemment les rapports sexuels.
Les médecins disent que les futurs parents devraient choisir des postures plus confortables pour que la femme ne ressente aucune gêne ou douleur à l'abdomen.
Une vie sexuelle saine est possible avec une grossesse en bonne santé. Si le risque de développer des pathologies est plutôt élevé, le médecin peut vous conseiller sur la nécessité de limiter les rapports sexuels.
Il est important de noter que chaque situation spécifique est individuelle. La possibilité de mener une vie sexuelle en toute sécurité pour un bébé est déterminée uniquement par un obstétricien-gynécologue, qui observe la future mère et connaît les particularités de sa santé.
Caractéristiques du développement embryonnaire
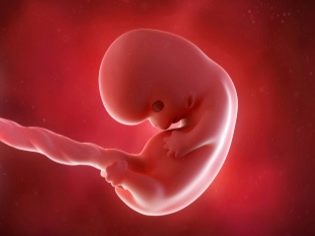
Au cours de cette période de gestation, les médecins appellent le bébé «embryon». Ses dimensions sont si petites qu'elles ne sont déterminées avec précision que lors de la conduite d'ultrasons.
Cette période de grossesse est très importante. Le bébé forme des organes et des systèmes importants. Comme un tel signet se produira, le corps de l’enfant fonctionnera après la naissance.
La taille de l'embryon est assez petite: il mesure 1,5 cm de long et pèse très peu, environ deux grammes.
Les scientifiques notent que dans les 8 premières semaines de développement embryonnaire, un enfant fait un bond énorme en termes de développement physiologique. De tels changements à l'avenir après la naissance du bébé et ne se produira pas.
En plus du corps de l'enfant, les organes internes commencent à se former activement. Ainsi, le tissu hépatique et les reins apparaissent.
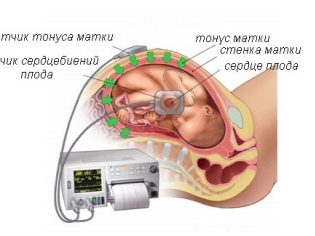
Fait intéressant, les miettes ont déjà formé un véritable cœur qui fonctionne. Le rythme cardiaque de bébé est un signe clinique important. Cet indicateur est évalué lors de l'échographie. Pour ce faire, le spécialiste calcule le nombre de battements de cœur pendant 60 secondes.
Si le cœur de l'embryon bat trop souvent, les médecins le diagnostiquent. tachycardie. La diminution du nombre de pulsations pendant une période donnée est appelée bradycardie.
Le nombre de battements d’un petit cœur dans la plage normale (110 à 130 battements par minute) indique que le système cardiovasculaire du bébé fonctionne de manière optimale. Il est très important de surveiller le rythme cardiaque de l'embryon, car tout changement dans cet indicateur clinique est un signe de pathologies intra-utérines dangereuses.
A ce stade, l'enfant continue à pondre les systèmes digestif, respiratoire et reproducteur. Déterminer le sexe du bébé par échographie peut être un peu plus tard, car les organes de reproduction ne sont que des organes.
A quoi ressemble un embryon?
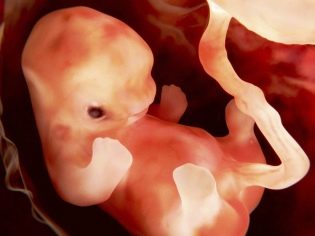
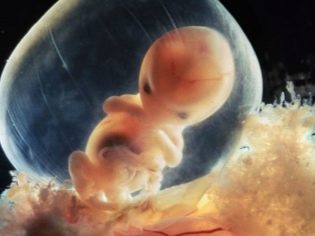
À ce stade précoce de la grossesse, un petit embryon ressemble à une personne minuscule et a un corps allongé.
Le visage du bébé à ce stade de développement embryonnaire commence à changer, ses yeux commencent à être posés. Ils ont même les débuts de la rétine et du pigment coloré. Les yeux sur ce terme chez un enfant semblent énormes, ce qui est facilité par l'absence de paupières. Les orbites continuent également à se former.
Le nez obtient un contour plus clair, mais il est toujours plat. Des gencives et même des débuts de dents de lait se forment dans la cavité buccale. Peu à peu, commencent à former des oreilles. Les premières mains de petits doigts apparaissent sur les mains et les pieds. Cependant, ils sont toujours collés l'un à l'autre. À l'avenir, ils seront séparés.
Pour plus d'informations sur la 8ème semaine de grossesse, voir la vidéo suivante.