Échographie à la 12e semaine de grossesse: taille du fœtus et autres caractéristiques
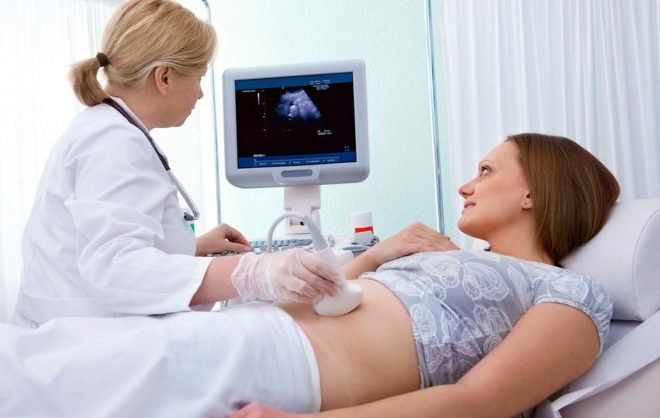
À la 12e semaine de grossesse, la première échographie de routine est le plus souvent effectuée. Il sera accompagné de recherches supplémentaires, y compris en laboratoire. À l'heure actuelle, les médecins et les futurs parents peuvent obtenir de nombreuses informations intéressantes sur l'état de santé du bébé. Comment est le diagnostic à ce stade de la maternité et quels sont les paramètres des miettes, nous dirons dans ce matériel.
Objectifs de l'enquête
Échographie à la fin du troisième mois de grossesse fait partie intégrante du dépistage visant à identifier la probabilité de pathologies génétiques possibles. Avec l'analyse du sang d'une femme enceinte, cette méthode de recherche fournit des données informatives permettant de calculer risques individuels liés à la naissance d'un enfant atteint de malformations.
L’étude prénatale de dépistage est généralement planifiée pour l’un des jours compris entre 11 et 13 semaines. Le meilleur moment pour le diagnostic est de 12 semaines, car le contenu en informations de tous les indicateurs qui intéressent le médecin à ce stade est aussi élevé que possible.
L'échographie à ce moment permet:
- identifier les marqueurs qui indiquent indirectement la probabilité d'un enfant atteint d'Edwards, Turner, du syndrome de Down, de la maladie de Cornelia de Lange, du syndrome de Patau, d'anomalies du tube neural conduisant à des pathologies du développement du cerveau;
- vérifier la période de grossesse, déterminer la date de naissance prévue;
- Découvrez les particularités grossesse - grossesse multiple elle ou d'habitude, compliqué ou non;
- découvrir comment le fœtus se sent, évaluer son activité vitale, sa taille, la comparer aux normes de développement inhérentes à cette période;
- identifier, le cas échéant, les problèmes de santé reproductive de la mère afin d'éliminer le risque de fausse couche, de détachement de l'ovule et d'autres conditions pathologiques.
Méthode et préparation
Souvent, une échographie à 12 semaines est appelée échographie génétique. L'attitude envers lui est appropriée. Avec anxiété et appréhension, les futures mères attendent le jour de l'enquête car le mot «dépistage» fait peur et suscite beaucoup d'inquiétude. L'anxiété est superflue, selon des experts Après tout, cette échographie ne présente aucune particularité par rapport à des diagnostics similaires sur d’autres termes, non. Tout sera facile, familier et sans douleur.
L'accumulation de gaz intestinaux, qui «poussent» les organes pelviens et les compriment, peut avoir un effet défavorable sur les résultats des ultrasons à ce stade. Par conséquent, quelques jours avant l’étude préalable, vous ne devriez pas manger de chou, de légumineuses ou d’eau gazeuse. Quelques heures avant d'aller chez le médecin devrait prendre "Siméthicone" ou "Espumizan». Ces médicaments aideront à éliminer les résidus de gaz intestinaux et à préparer l’examen.
Une échographie à 12 semaines est effectuée le même jour avec un prélèvement sanguin en laboratoire dans une veine, ce qui est nécessaire pour établir le niveau d'hormones et de protéines responsables du développement normal du bébé et du déroulement correct de la gestation. Sur les résultats de cette analyse, qui est menée méthode de recherche biochimique peut affecter la nourriture, les mauvaises habitudes de la mère, par exemple le tabagisme.
Pour obtenir des résultats plus fiables, les médecins ne recommandent pas à une femme de manger des aliments gras, des aliments fumés et frits contenant beaucoup d'épices, ainsi que des bonbons pendant 2 à 3 jours avant l'examen.
Le jour de l'examen à la consultation devrait venir sur un estomac vide. Avant de subir cette échographie, la femme pèse, mesure la croissance, informe le médecin traitant de toutes les données relatives aux maladies antérieures, à ses précédentes grossesses et à son accouchement.
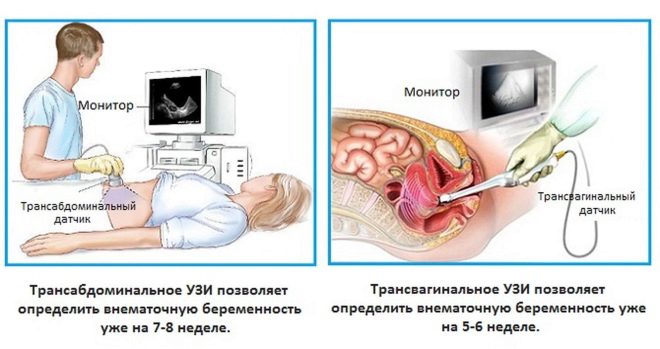
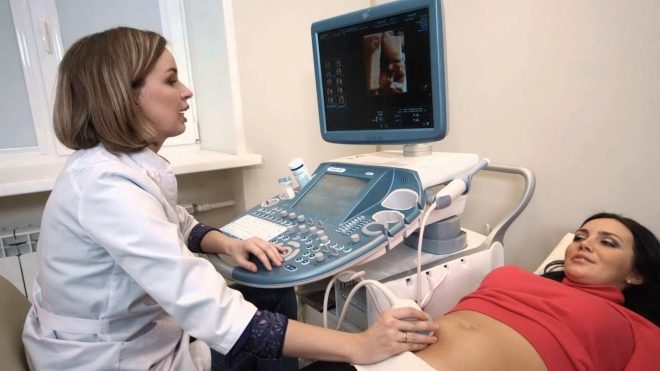
Le balayage par ultrasons à cette époque est principalement réalisé par la méthode transvaginale, communément appelée «échographie interne». Remplir la vessie n’est pas nécessaire, le médecin a accès à l’examen à travers la paroi vaginale, en contournant la région de la vessie. Douze semaines sont considérées comme une période limite pendant laquelle les médecins peuvent commencer à utiliser la méthode transabdominale pour le diagnostic - une échographie externe, lorsque le capteur est uniquement guidé dans l'abdomen de la femme et reçoit une image à travers la paroi abdominale antérieure.
Le choix de la méthode reste chez le médecinet beaucoup peuvent l’affecter, y compris la constitution de la future mère. Si une femme est grasse, il y a une «couche» graisseuse visible sur son ventre, alors le médecin choisira probablement un examen vaginal. Les patients minces ont plus de chances de subir une échographie abdominale pendant cette période. Dans certains cas, le médecin peut utiliser les deux méthodes.
Que pouvez-vous apprendre?
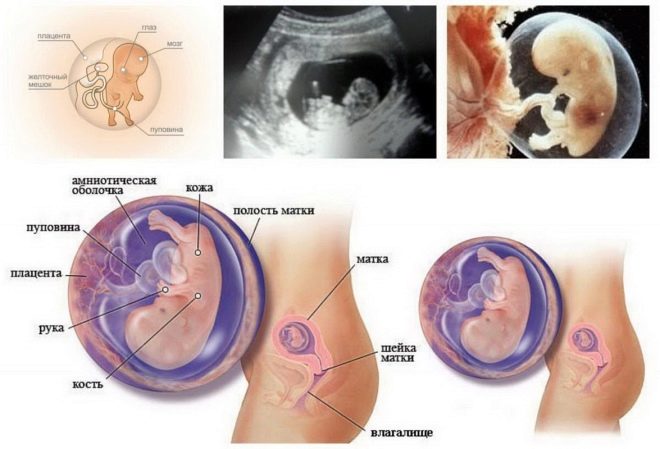
A cette époque, le bébé devient très semblable au petit homme, il a les mains et les pieds. La queue, qui était à l'embryon, a complètement disparu. Les doigts séparés sur les bras et les jambes, les coussinets des doigts acquièrent cette semaine des caractéristiques individuelles - un motif unique qui est une empreinte.
Tous les organes internes des miettes sont complètement formés, beaucoup d’entre eux (reins, foie, intestins, hypophyse, cœur) ont déjà commencé à fonctionner. Le fruit lui-même pèse environ 14-15 grammes, sa croissance est en moyenne de 45 à 80 mm. Le gamin est très actif, il a déjà appris à utiliser les poignées, il peut jouer avec le cordon ombilical ou sucer un doigt. Si le diagnostiqueur par ultrasons le trouve lors de ces séances, il montrera certainement à la future mère ce dont son bébé adulte est capable.
Le bébé a déjà formé des organes génitaux externes, et donc avec un arrangement favorable de l'enfant, le médecin peut déjà essayer de déterminer son sexe. Si le ventre de la mère vit des jumeaux triplés, le médecin pourra examiner et évaluer les paramètres de chacun des bébés.
On ne peut pas voir tout ce qui précède à la semaine 12 en utilisant une échographie, car toutes les consultations n’ont pas un scanner moderne avec une résolution et des détails élevés.
Mais tout dispositif à ce moment-là montrera comment le fœtus bouge, maman pourra entendre son cœur battre, la taille du fœtus peut également être facilement déterminée.
Au cours de la procédure, le médecin doit examiner probabilité de pathologies génétiques en fonction de leurs marqueurs caractéristiques (signes visuels). En outre, il donnera un avis sur la santé de la mère et vous dira quoi faire en cas de menace de fausse couche, même si à ce moment-là, si elle a été disparue, l'état de la mère et du fœtus reviennent à la normale et la toxicose commence à reculer.
Résultats de décodage
Il est impossible de juger si l'enfant a la probabilité de pathologies génétiques, dont beaucoup sont mortelles, et les autres ne laissent simplement aucune chance de guérir l'enfant par une échographie de 12 semaines. Par conséquent, les médecins déchiffrent le dépistage en comparant ce qu’il a vu sur le moniteur du scanner et les résultats de l’examen biochimique du sang de la femme enceinte.
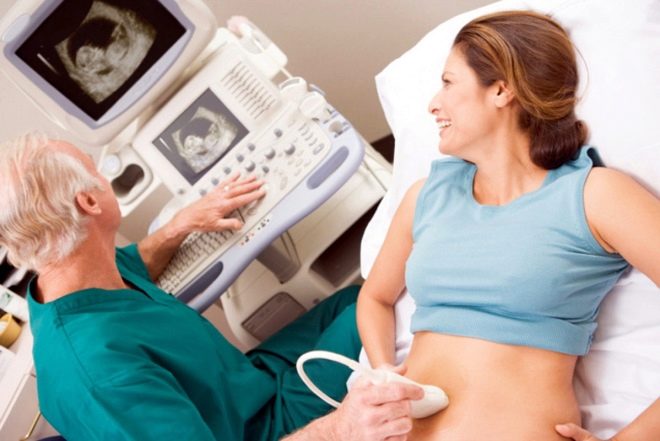
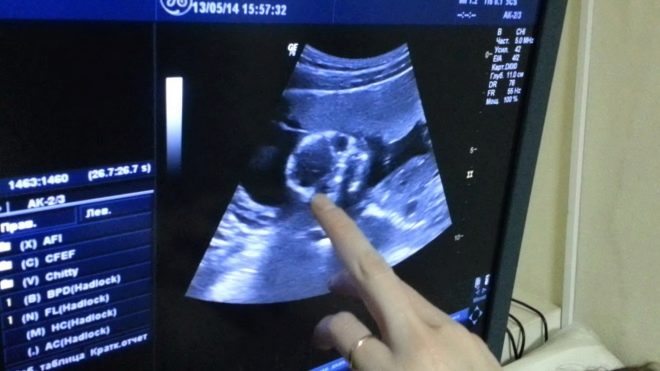
Par conséquent, attendez-vous qu'après l'échographie saurez si le bébé est en bonne santé, ne vaut pas la peine. Nous devrons attendre que les tests de laboratoire soient prêts. Après avoir visité la salle d’échographie, une femme se verra attribuer un protocole d’étude dans lequel, en utilisant des abréviations numériques et des lettres, «chiffrera» les informations de base sur l’évolution de la grossesse.Regardons ce que signifient ces coupures et quelles sont les normes caractéristiques de cette semaine de gestation.
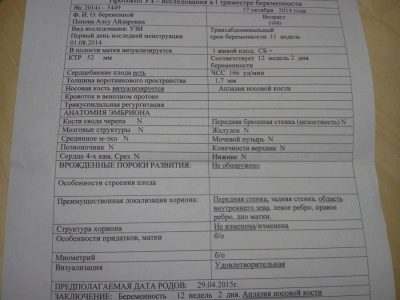
Au tout début du protocole, il décrit la manière dont l’étude a été menée et indique également la date du premier jour de la dernière menstruation - c’est la base du calcul de la période obstétrique et de la date de naissance. Ce qui suit est une image générale de ce que le médecin a vu. Indiquez le nombre de fœtus dans l’utérus avec l’indication obligatoire de leur viabilité, de leurs signes battement de coeur.
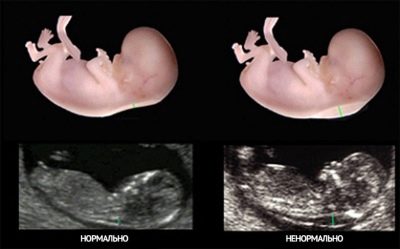
Une valeur importante qui permet de juger de la durée de la grossesse et du rythme de développement du bébé est la taille de la couronne au sommet du coccyx, appelée taille Coccyx-pariétale ou CTE. Cette semaine, ses valeurs moyennes sont présentées ci-dessous.
Tableau des standards de KTR sur une période de 11-12 semaines et de 12-13 semaines:
| Terme gestationnel (semaine + jour) | Kopchiko-taille pariétale (KTR), mm - norme | KTP - fluctuations dans les limites normales, mm |
| 11+1 | 44,7 | 38,6 – 50,8 |
| 11+2 | 46,3 | 40,2 – 52,5 |
| 11+3 | 48,0 | 41,8 – 54,2 |
| 11+4 | 49,6 | 43,4 – 55,6 |
| 11+5 | 51,3 | 45,0 – 57,6 |
| 11+6 | 52,9 | 46,5 – 59,3 |
| 12 semaines exactement | 54,6 | 48,0 – 61,1 |
| 12+1 | 56,3 | 49,6 – 62,9 |
| 12+2 | 57,9 | 51,0 – 64,5 |
| 12+3 | 59,5 | 52,7 – 66,0 |
| 12+4 | 61,0 | 54,3 – 67,6 |
| 12+5 | 62,6 | 55,7 — 69,5 |
| 12+6 | 64,0 | 57,1 -71,0 |
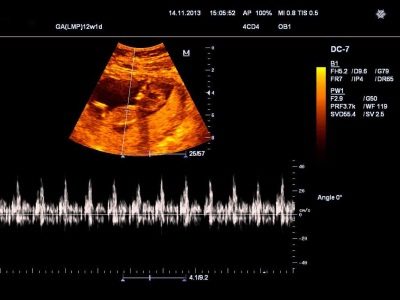
Ce qui suit est décrit. rythme cardiaque fœtal. L'abréviation de fréquence cardiaque (fréquence cardiaque) est complétée par un chiffre. Il indique la vitesse à laquelle le cœur du bébé bat. À ce stade, une valeur normale de 162 battements par minute est considérée comme normale. Les questions ne doivent pas causer de valeur comprise entre 150 et 175 battements.
Si le médecin n'aime pas la fréquence, il pense que le cœur du bébé bat lentement, de manière inégale, irrégulière, trop souvent, il va certainement le signaler. Si cela ne vous a pas sonné, ne vous laissez pas emporter par des bagatelles.
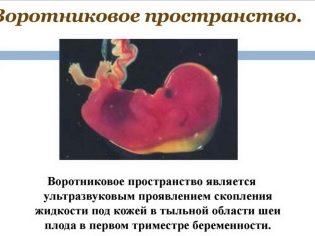
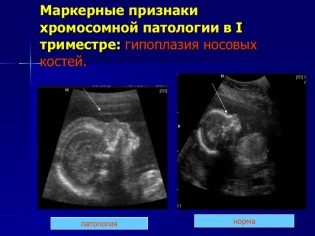
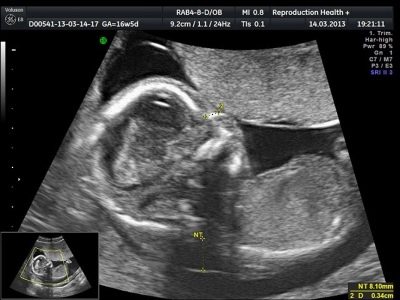
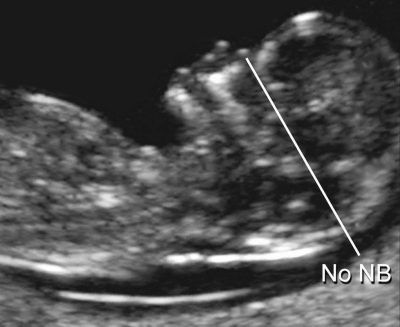
Ensuite, le médecin passe à la partie principale pour laquelle un dépistage est en cours - l'étude des marqueurs de pathologies chromosomiques. Il n'y a que deux signes de ce type sur l'échographie au cours de cette période: l'épaisseur de la cavité du collet (TVP) et les os nasaux (enfin, s'ils sont visualisés, c'est encore mieux s'ils peuvent être mesurés).
L'espace entre la peau et le squelette musculaire à l'arrière du cou chez les enfants atteints de diverses maladies génétiques est sensiblement épaissi en raison de l'accumulation dans cette zone de fluide. Par exemple, les bébés atteints du syndrome de Down ont tendance à raccourcir la nuque.
Le TVP en tant qu'indicateur est uniquement informatif à ce moment. Après 14 semaines, il n'est pas défini et ne peut plus rien dire. Les os nasaux chez les enfants présentant un certain nombre de pathologies génétiques s’aplatissent et peuvent donc être très petits chez un enfant présentant de graves anomalies du développement, ou peuvent être totalement absents. Ce marqueur peut également indiquer des problèmes probables.
Épaisseur du collier et longueur des os du nez à 12 semaines:
Âge gestationnel | TVP, mm | Os du nez, mm |
11-12 semaines | 1,6 (fluctuations de 0,8 à 2,4) | 2,3 (fluctuations de 1,8 à 2,9) |
12-13 semaines | 1,6 (fluctuations de 0,8 à 2,5) | 2.4 (fluctuations de 1.8 à 3.1) |
Dans une colonne séparée rendue description de l'anatomie de l'embryon (foetus). Il n'y aura pas de chiffres, mais uniquement les signes "+" ou "-", ce qui signifie que le corps est présent ou absent. Le médecin peut également indiquer la "norme", "sans caractéristiques", "examiné" ou créer des données sur la pathologie identifiée.
Pour remplir cette partie du protocole d’étude, les os de la voûte crânienne, les principales structures du cerveau («papillon»), la colonne vertébrale, la section cardiaque à 4 chambres, la paroi abdominale du bébé, l’estomac, la vessie, l’estomac fœtal et les intestins sont examinés à 12 semaines. Séparément, comptez le nombre de membres, s'il y a deux bras et que les jambes sont identiques, le médecin vous indiquera qu'ils ont été examinés et qu'ils sont normaux.
Déterminé par position du chorion - Un jeune placenta qui a à peine eu le temps de se former. Il est déterminé sur quel mur de l'utérus le siège de bébé est fixé. Il s’agit généralement du mur arrière, mais la présence du chorion sur le mur avant ne doit pas effrayer du tout. La distance entre le pharynx interne et le chorion est mesurée et, sur la base de cet indicateur, il est établi si la placentation est suffisante, faible ou présente.
Doit être mesurée épaisseur du placenta. Sa croissance anormale peut également indiquer une infection du fœtus ou des anomalies génétiques. Indicateurs normaux pour cette période - de 14,5 à 15,5 mm.
L'échographie diagnostique examine l'état de l'utérus, des appendices, des ovaires, mesure la longueur du col de l'utérus et indique si tout est normal, s'il existe un risque d'avortement.
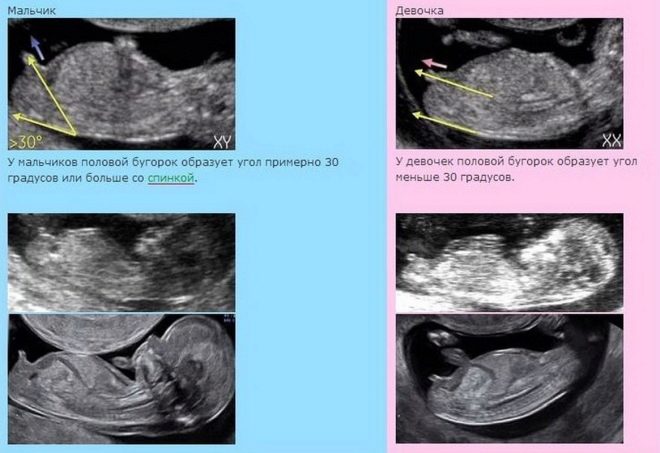
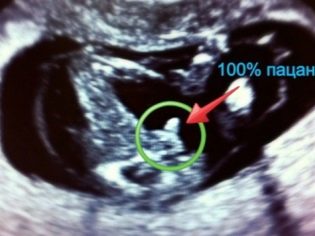
La définition du genre n'est pas incluse dans les paramètres de dépistage requis. Si une femme veut poser cette question au médecin, vous devrez payer au taux de consultation des femmes pour la fourniture de services payants (dans les 500 roubles). Cependant, aucun médecin ne sera en mesure de garantir l'exactitude de la détermination du sexe pendant cette période. Il y a trop de risque de confondre les organes génitaux avec le cordon ombilical ou les membres, pour ne pas voir ou distinguer le garçon de la fille, car ils sont toujours très similaires.
Des médecins expérimentés parviennent à voir le genre. La précision de la «prévision» au premier trimestre est comprise entre 75 et 80%. Plus précisément, vous pourrez voir la parole lors de la prochaine étude par ultrasons prévue entre 18 et 20 semaines.
Problèmes possibles
Dans le cadre d'une échographie à 12 semaines, certaines incohérences et certains problèmes peuvent être identifiés. Les situations les plus courantes sont:
KTR est inférieur à la normale. Les raisons de cet écart peuvent résulter d'une ovulation ultérieure, c'est-à-dire que le fœtus est plus jeune que le médecin ne le pense et que la femme enceinte elle-même. Dans ce cas, une autre échographie est prescrite après 1,5 à 2 semaines. Un écart significatif de cette valeur par rapport aux normes moyennes existantes peut indiquer des problèmes de développement, qui peuvent résulter de mauvaises habitudes, de la malnutrition d'une femme enceinte ainsi que de l'insuffisance de l'hormone progestérone dans son corps. Lorsque la taille coccyx-pariétale diminue, les pathologies congénitales de nature génétique ne sont pas exclues. Dans cette situation, des recherches supplémentaires sont nécessaires.
- Pas d'os nasal ou ils sont inférieurs à la normale. L'absence d'os nasal (aplasie) ou leur petite taille augmentent le risque de développer un bébé présentant des anomalies chromosomiques. Cependant, la précision de l'échographie en tant que méthode de diagnostic ne nous permet pas toujours de juger de la présence d'une pathologie. Le médecin risque de ne pas voir le nez en raison d'un équipement obsolète à faible résolution. En outre, un petit nez peut être un trait individuel héréditaire, si l'un des parents a un petit nez, un "bouton".
Pour comprendre la raison, les résultats des tests sanguins biochimiques seront utiles, ainsi que le contrôle des ultrasons dans quelques semaines.
- TVP plus que la normale. Un léger excès de cette valeur ne doit pas déclencher d'alarme. Pour les spécialistes, il est considéré comme «critique» de dépasser la taille de la région du cou de 6 à 8 mm au-dessus de la limite supérieure. Dans ce cas, la femme est envoyée pour consultation en génétique, des méthodes invasives supplémentaires sont prescrites - une biopsie chorionique ou une amniocentèse, afin d'identifier la pathologie avec une précision de 99,9% ou de réfuter les soupçons. Un excès significatif du paramètre devrait être corroboré par des modifications de la formule sanguine, notamment des taux élevés d’hCG et une réduction des taux de protéine PAPP-A.
- Placentation basse, previa. Bien sûr, ces conditions sont assez dangereuses en termes de possibilité de perte de grossesse, mais les prévisions sont généralement positives, car l'utérus se développe chaque jour et le placenta augmente avec l'étirement des parois de l'utérus (chorion à 12 semaines). On prescrit à la femme un mode de travail économe, le mode alité peut être affiché avec le previa. On prescrit aux femmes des médicaments qui ont un effet positif sur la perméabilité vasculaire (“Actovegin"," Curantil "), ainsi que des complexes vitaminiques conçus spécifiquement pour les femmes enceintes.
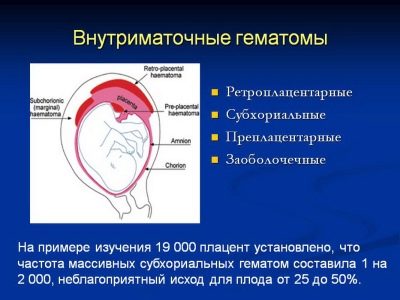
- La menace d'interruption, l'hématome rétrochoral. Avec de tels problèmes de gestation, les résultats de l'échographie à cette heure-ci ne font que confirmer les symptômes inquiétants qu'une femme ressent - il peut s'agir d'un écoulement sanglant ou séreux, ainsi que de douleurs dans le bas de l'abdomen et dans la région lombaire.Dans ce cas, la décision de traitement est prise par un obstétricien-gynécologue, qui dirige la femme vers l'hôpital pour préserver la grossesse ou recommande un traitement à domicile si l'hématome (décollement de l'ovule) n'est pas étendu.
En général, les prévisions sont plutôt positives et avec tous les rendez-vous chez le médecin et le respect de soi-même, 95% des femmes réussissent à garder la grossesse et donnent naissance à un bébé en bonne santé et beau à temps.
Précision de la recherche
Dans la dernière partie du protocole de dépistage par échographie, une femme peut savoir que les résultats de l’étude ne garantissent pas la naissance d’un enfant en bonne santé. La question se pose: pourquoi alors passer le filtrage s'il n'y a pas de clarté? Le fait est que l’échographie n’est pas considérée comme une méthode absolument précise, l’erreur et la correction de l’erreur se situant entre 10 et 15%. Ainsi, la précision des ultrasons sur cette période est égale à environ 90%. Lors de la détermination du sexe du bébé à 12 semaines, la précision est inférieure - 75-80%.
Le diagnostic par ultrasons à ce stade ne vise pas à établir des diagnostics spécifiques pour la mère ou le bébé. Le diagnostic ne fait que contribuer à l’évaluation globale des risques liés à l’apparition d’un enfant en bas âge malade chez cette femme et vous permet également de surveiller le rythme de développement d’une minuscule personne. Indépendamment des résultats de la biochimie sanguine, la conclusion d'une échographie n'est pas prise en compte et ne peut pas parler de la présence d'un bébé malade chez une femme.
Questions communes
Avant et après la procédure d’examen, beaucoup de femmes enceintes se posent beaucoup de questions. Les réponses aux plus courantes sont présentées ci-dessous:
Sexe par fréquence cardiaque. La rumeur populaire attribue aux foetus masculins un rythme cardiaque plus rare que celui des filles. On pense que dans les futures petites princesses, le cœur frappe souvent «avec effroi», alors que chez les garçons, le rythme cardiaque est mesuré et précis. Du point de vue de la médecine, il est impossible d'affirmer que les différents sexes sont caractérisés par une fréquence cardiaque différente. Par genre, cet indicateur n'est pas divisé. Cependant, les sages-femmes expérimentées dans le passé lointain, lorsqu'une échographie n'était pas disponible, étaient déterminées de la manière dont le sexe de l'enfant à naître était déterminé. Cependant, elles se sont trompées dans environ 50% des cas.
Il existe certaines différences dans le ton et le rythme du rythme cardiaque, mais très tard dans la grossesse. À 12 semaines, il ne faut pas juger le terrain d’un enfant à la vitesse d’un petit cœur.
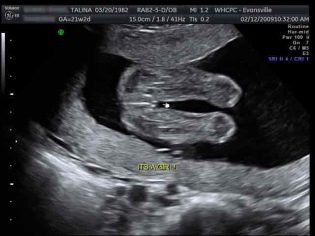
- Échographie 3D. L'image en trois dimensions, plus familière au regard peu professionnel de la patiente, attire et attire chaque future mère. J'aimerais regarder mon bébé "dans toute sa gloire." Mais 12 semaines, c’est trop peu pour mener une telle étude. Les meilleurs pour l'échographie 3D sont les termes de 20 semaines et plus. Mais aussi sur une échographie ordinaire, qui a lieu au premier trimestre, vous pouvez demander une photo de bébé qui ressemble déjà beaucoup à une cosse de pois ou à un endroit étrange, mais plutôt humaine.
- Images d'échographie. Ces images peuvent à juste titre être considérées comme la première photo de votre enfant. Si la photo a réussi, vous pouvez voir le profil du bébé, ses stylos, son cou, son ventre et sa tête, ses jambes et même le cordon ombilical sur la photo. La plupart des questions se posent sur la reconnaissance des caractéristiques sexuelles dans de telles "photos". Avec les garçons, les choses sont un peu plus simples, alors que les organes génitaux externes de la fille, un peu gonflés, sont faciles à prendre pour un garçon.
Si le médecin suppose que vous avez une fille, demandez-lui de prendre une «photo» dans une telle projection. Si l'emplacement du fruit le permet, il y aura moins de doute.
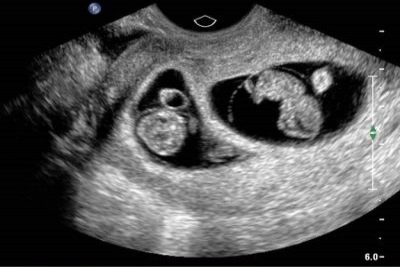
- Jumeaux. Sur l'image des jumeaux à ultrasons, un bébé est toujours meilleur que l'autre. Rarement, mais il est possible qu'un bébé se cache derrière un autre et le médecin peut conclure à tort qu'une femme ne porte qu'un seul fruit. Un examen attentif des battements de coeur devrait suggérer que deux cœurs battent. Et les échographies ultérieures montrent à coup sûr des jumeaux ou des jumeaux adultes.
Vous découvrirez l'échographie de la 12e semaine de grossesse dans la vidéo suivante.