Dépistage pendant la grossesse à 12 semaines: comment procède-t-il et que montre-t-il?
Si la grossesse se déroule sans encombre, la mère se sent bien et, pour la première fois, elle sera en mesure de regarder son bébé lors du premier dépistage à environ 12 semaines de grossesse. C’est une étude de dépistage en ce moment, nous le dirons dans cet article.
Qu'est ce que c'est
Il y a trois dépistages pour la grossesse. Il est recommandé de tenir le premier ministère de la Santé pendant une période de 11 à 13 semaines, la 12e semaine étant considérée comme optimale. Ensuite, l’étude de dépistage a lieu aux deuxième et troisième trimestres (à 16-24 semaines et à 30-36 semaines).
L’enquête, qui est réalisée au tout début du processus de portage d’un bébé, comprend Échographieaussi bien analyse sanguine biochimique du contenu de l'hormone hCG et de la protéine PAPP-A. Pour un certain nombre de marqueurs caractéristiques trouvés dans la salle de diagnostic par ultrasons, ainsi que sur la concentration d'hormones et de protéines dans l'analyse d'une femme enceinte, un calcul préliminaire des risques d'un bébé atteint de pathologies génétiques incurables et fatales.
Ce stade du diagnostic prénatal révèle que les femmes sont les plus susceptibles d’avoir un enfant en bas âge atteint du syndrome de Down, des syndromes de Turner et Cornelia de Lange, du syndrome de Patau, du syndrome d’Edwards, de graves anomalies du tube neural et d’autres anomalies du développement qui ne laissent aucune chance de guérison. et vie normale.
Auparavant, le dépistage concernait uniquement les femmes enceintes à risque, à savoir les femmes âgées de 35 ans et plus devenues enceintes par le sang, celles ayant déjà eu des enfants présentant des problèmes génétiques ou les femmes ayant des proches de maladies héréditaires. pour ma part ou du côté de mon mari. Si la future mère prenait des médicaments interdits pendant les premières années de son enfance, une étude de dépistage lui était également prescrite.
Maintenant, ce diagnostic est prescrit à tout le beau sexe dans une «position intéressante». Bien sûr, une femme peut, pour des raisons personnelles, refuser le dépistage, mais cela n’est pas tout à fait raisonnable, car l’examen n’oblige personne à rien.
Il convient de noter que Selon les résultats du dépistage au cours de la grossesse à 12 semaines, personne ne fera de diagnostic. Cela ne fait pas partie de la tâche de la recherche de dépistage. Une femme ne sera comptée que sur les risques individuels pour donner naissance à un bébé malade, et s’ils sont en bonne santé, il peut être établi par d’autres méthodes qui seront recommandées par un obstétricien et un généticien si les risques sont élevés.
La première sélection est considérée comme la plus importante et la plus informative. Ils le réalisent gratuitement lors des consultations au lieu de résidence, les directives pour un test sanguin et un ticket pour la salle d'échographie sont délivrées par le médecin auprès duquel la femme s'est enregistrée pour la grossesse.
Procédure et préparation
Lors de l'examen périnatal du premier trimestre, il est très important de suivre une procédure stricte.Le diagnostic par ultrasons et la délivrance de sang à partir d'une veine sont planifiés pour une journée afin que l'intervalle de temps entre ces deux actions soit minimal.
Habituellement, ils sont d'abord examinés dans une salle d'examen par ultrasons, puis avec un formulaire rempli, ils sont conduits dans la salle de traitement pour donner du sang. Cependant, lors de certaines consultations, l'ordre est inversé. Dans tous les cas, les deux enquêtes sont en cours strictement en une journée.
Pour que les résultats du test ne soient pas affectés par des facteurs négatifs, tels que des modifications biochimiques dans le sang, l'accumulation de gaz dans l'intestin, la femme est recommandée préparer soigneusement pour le diagnostic. Vous devez suivre un régime alimentaire de courte durée pendant deux jours - ne mangez pas d’aliments gras et très sucrés, frits et fumés, six heures avant le test sanguin, ne mangez pas du tout. Une prise de sang est prise à jeun.
Avant l'échographie pendant quelques heures devrait prendre "Smektu" ou "Espumizan"Pour se débarrasser des gaz intestinaux, qui sont des compagnons fidèles de la grossesse, car ils peuvent exercer une pression sur les organes pelviens et les résultats de l'échographie peuvent être inexacts.
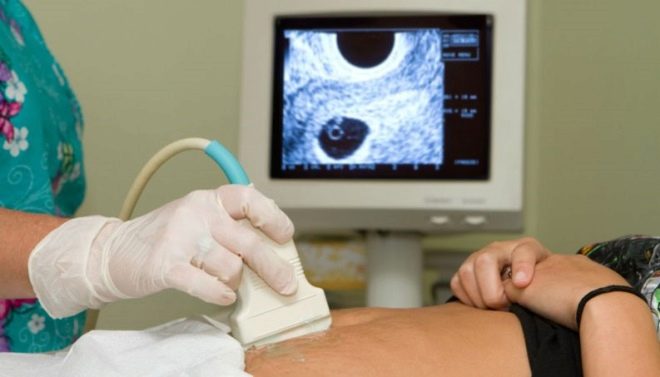
L'échographie à 12 semaines est réalisée avec une sonde transvaginale.; le second moyen est sur le ventre, jusqu'à ce qu'il donne une image claire et une compréhension de ce qui se passe dans l'utérus.
Au jour fixé, une femme se présente au bureau de son obstétricien-gynécologue, elle est pesée, sa taille est mesurée et un questionnaire détaillé est rempli. Plus il contient de données, plus les risques seront calculés avec précision. Les données sur les grossesses précédentes, les fausses couches, les avortements, l'âge et le poids d'une femme, les données sur ses mauvaises habitudes (tabagisme, alcool), des informations sur son mari et la santé de ses proches parents sont entrées dans le questionnaire.
Ensuite, il y aura une échographie, puis un don de sang. Les résultats globaux formeront un formulaire unique, un programme spécial "comparant" le portrait génétique d’une femme enceinte, ainsi que ses analyses, avec les "portraits" de femmes ayant de grands risques de donner naissance à un bébé malade. En conséquence, sera donné un calcul individuel.
Échographie
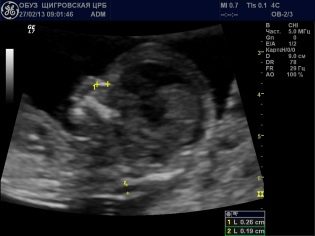
Dans la salle d'échographie, le médecin examine le bébé, détermine si tout va bien pour lui, à quel endroit de la cavité utérine il est retranché, et examine également le bébé à la recherche de marqueurs montrant une forte probabilité d'avoir un enfant atteint de syndrome génétique. À la 12e semaine, la future mère pourra voir son enfant, écouter le battement de son petit cœur et voir également les mouvements du fœtus, qu’elle ne ressent pas physiquement.
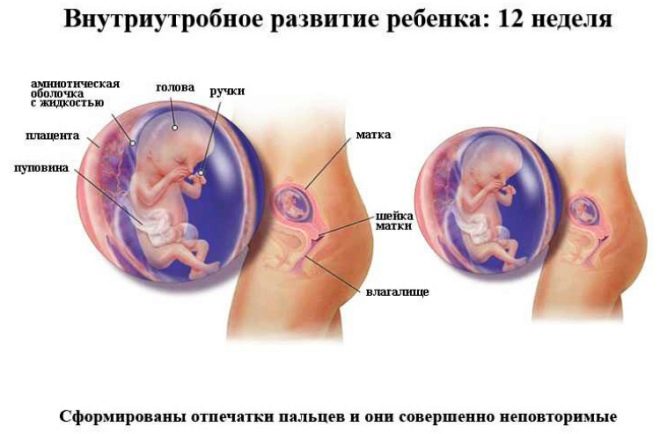
Le médecin dans le protocole de dépistage du premier trimestre indiquera certainement combien de foetus sont visualisés dans l'utérus, montrent-ils des signes d'activité vitale, Ils décriront également les dimensions principales, qui clarifieront les termes de la «situation intéressante» et découvriront comment se déroule le développement du bébé.
Les indicateurs du taux de développement à 12 semaines sont les suivants:
Tour de tête fœtal (FG) - 58 à 84 mm, le plus souvent - 71 mm.
La dimension coccyx-pariétale (CTD) est comprise entre 51 et 59 mm, le plus souvent avec 55 mm.
La taille de la tête biparientée (BPR) est de 18-24 mm, le plus souvent de 21 mm.
Fréquence cardiaque (HR) - 140-170 battements par minute.
L'activité motrice est présente.
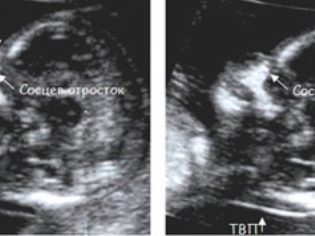
En outre, le médecin détermine les deux facteurs les plus importants pour le diagnostic des pathologies génétiques du marqueur: l’épaisseur de l’espace du collet et la présence de graines nasales dans les miettes. Le fait est que chez les enfants présentant des défauts de développement graves, le pli du cou est élargi à cause du liquide sous-cutané (poches) et le nez est aplati. Considérez les os restants du visage ne sera capable que dans un demi ou deux mois civils.
TVP (épaisseur du collet) à 12 semaines sans pathologies ne va pas au-delà de la plage de 0,7-2,5 mm. Si ce paramètre est légèrement dépassé chez le bébé, il peut être recommandé à la future mère de se soumettre à une échographie à nouveau dans une semaine. Si TVP dépasse de manière significative les limites supérieures de la norme, un examen supplémentaire sera nécessaire, les risques de donner naissance à un bébé malade augmentent. Il s’agit d’un excès de 3,0 mm et plus.
Il est beaucoup plus difficile de voir les calculs nasaux, ils ne sont pas toujours visualisés à 12 semaines, le fœtus peut revenir au capteur et ne pas vouloir faire demi-tour et laisser votre nez mesurer. Si cela réussit, les valeurs de la longueur des os du nez sur cette période sont considérées comme des valeurs normales ne dépassant pas la plage de 2,0 à 4,2 mm.
Si le médecin a indiqué qu'à 12 semaines ces osselets ne sont pas visualisés ou que leur taille est inférieure à 2 mm, le programme qui calcule les risques augmentera les probabilités individuelles de la naissance d'un enfant atteint du syndrome de Down, Turner, Patau.
En fait, un bébé peut avoir juste un petit nez miniature, ce qui reste difficile à saisir en termes numériques, en particulier sur le vieil échographe à échographie avec une faible clarté d'image.
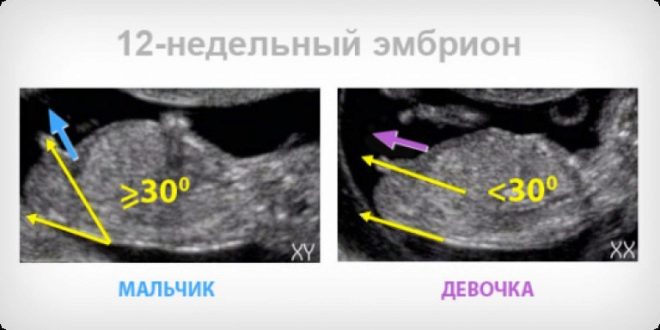
Théoriquement, à 12 semaines, vous pouvez déjà essayer de déterminer le sexe de l'enfant, car les organes génitaux externes sont formés, et si le bébé est bien situé et ouvert à l'oeil du diagnosticien, il est facile de le remarquer. Cependant, il ne faut pas s'attendre à ce que le médecin garantisse que c'est un garçon ou une fille qui va naître. Le sexe à ce moment-là ne peut s'appeler que vraisemblablement (la probabilité d'un résultat exact est d'environ 75-80%). Plus précisément, le médecin évaluera les caractéristiques sexuelles du bébé lors de la prochaine échographie, après 16 à 17 semaines de grossesse.
De plus, à la fin du premier trimestre, une échographie examine les menaces probables d'interruption de la gestation - les parois épaissies de l'utérus peuvent indiquer la présence d'une hypertonie, ainsi que l'état du col de l'utérus, des trompes de Fallope et du canal cervical.
Test sanguin biochimique
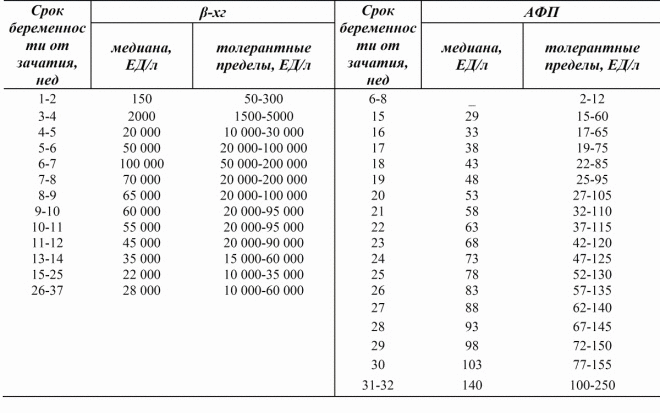
Lors de l'analyse du sang veineux d'une femme enceinte, un technicien de laboratoire détecte la quantité d'hormone hCG et de protéine plasmatique PAPP-A qu'il contient. Étant donné que seuls deux composants sanguins sont évalués, le premier test de dépistage s'appelle un «double test». Les résultats de cette étude, contrairement aux données ultrasonores fournies par une femme immédiatement après son passage, devront attendre de plusieurs jours à plusieurs semaines - cela dépend de la durée de la file d'attente pour la recherche dans un laboratoire de génétique médicale agréé.
Vous pouvez seulement deviner quels seront les résultats des analyses, puisque chaque laboratoire utilise ses propres normes pour les calculs. Pour simplifier le décodage, il est habituel de parler du taux de PAPP-A et de hCG dans MoM - un multiple de la médiane. Avec une grossesse en bonne santé, lorsque l’enfant et la mère se portent bien, les deux valeurs se situent dans la plage allant de 0,5 à 2,0 MoM.
Les fluctuations de cet intervalle à un degré plus ou moins grand donnent lieu à de nombreuses expériences chez les femmes enceintes et Il y a plusieurs raisons possibles pour les raisons:
Augmenter hCG. Un «effondrement» de cet indicateur peut être un signe du syndrome de Down chez un bébé, ainsi que le signe qu'une femme porte plus d'un enfant. Deux fruits ensemble donnent une double augmentation pratique du taux d'hormones. L'hCG élevée peut être une femme souffrant d'obésité, d'œdème, de toxicose, de diabète et d'hypertension.
Abaissement de l'hCG. Des niveaux insuffisants de cette hormone, inhérents uniquement aux femmes enceintes, sont caractéristiques du développement du syndrome d'Edwards et peuvent également indiquer la probabilité d'une fausse couche ou d'un retard dans le développement du bébé.
Diminuer PAPP-A. La diminution des protéines plasmatiques dans un échantillon indique parfois le développement de conditions telles que le syndrome de Down, Patau, Edwards, Turner. En outre, une quantité insuffisante de cette substance indique souvent la malnutrition d'un enfant, indiquant que la miette est déficiente en nutriments et en vitamines dont elle a besoin pour son développement normal.
Relèvement de PAPP-A. L'amélioration des protéines dans un échantillon n'a pas une grande valeur diagnostique en termes de calcul du risque possible d'anomalies chromosomiques. Cet indicateur peut être plus élevé que la normale avec un double ou un triple, ainsi qu’avec une tendance au fœtus de grande taille.
Comment se fait le calcul du risque?
Les résultats des tests et des échographies, ainsi que toutes les informations disponibles sur l'état de santé de la femme enceinte et de son âge, sont chargés dans un programme spécial.Le calcul du risque individuel est donc effectué par une machine, mais la personne - le généticien - vérifie le résultat.
Basé sur une combinaison de facteurs individuels le risque peut ressembler à un ratio de 1: 450 ou 1: 1300 pour chaque maladie. En Russie, le risque est considéré comme étant égal à 1: 100. Le seuil de risque est compris entre 1: 101 et 1: 350. Ainsi, si une femme enceinte est prise en compte sur la probabilité d'un bébé atteint du syndrome de Down au 1: 850, cela signifie que l'un des 850 enfants et les indicateurs de santé identiques , l'âge et d'autres critères naîtront malades. Les 849 restants naîtront en bonne santé. Ceci est un risque faible, pas besoin de s'inquiéter.
Les femmes pour lesquelles le dépistage à 12 semaines révèle un risque élevé de contracter une maladie génétique particulière sont recommandées pour le diagnostic supplémentaire car le dépistage lui-même ne peut pas être considéré comme une base pour un verdict final, il n'est pas si précis. Vous pouvez passer un test ADN non invasif. Une telle analyse vaut plusieurs dizaines de milliers de roubles et se fait exclusivement dans les centres médicaux et génétiques.
Si l'analyse confirme la suspicion, vous devez toujours passer au test invasif.
Une amniocentèse ou une biopsie chorionique peuvent être offertes immédiatement, sans perte de temps et d’argent, lors de l’examen des cellules sanguines d’un enfant isolées du sang de la mère, comme le fait un test ADN non invasif. Cependant, la biopsie et l'amniocentèse impliquent une pénétration dans les membranes pour recueillir le matériel à analyser. La procédure est réalisée sous le contrôle des ultrasons uniquement par des médecins expérimentés. Cependant, le risque d'infection du fœtus, l'effusion des eaux, l'interruption de la grossesse persistent.
Accepter ou ne pas accepter de se soumettre à une enquête invasive à haut risque est une affaire privée pour chaque femme, et personne ne peut la faire avancer. La précision de l'analyse est de 99,9%. Si les hypothèses décevantes sont confirmées, la femme reçoit l'ordre de mettre fin à sa grossesse pour des raisons médicales. L’interruption ou non de l’interruption devrait également être décidée par la femme elle-même et par sa famille.
S'il est décidé de laisser l'enfant, la femme aura encore suffisamment de temps pour se préparer à la naissance des miettes «spéciales».