Qu'est-ce que l'insémination et comment se déroule la procédure?
Parmi les techniques de procréation assistée, l'insémination occupe une place particulière. Il vous permet de concevoir un enfant dans le cas où la fécondation par des moyens naturels pour une raison quelconque devient impossible. Nous dirons dans ce document sur la manière dont l'insémination se passe, qui est pratiqué et quelle est son efficacité.
Caractéristiques spéciales
L'insémination est le processus d'insémination. Dans les rapports sexuels naturels, l'insémination naturelle se produit lorsque le sperme pénètre dans le tractus génital féminin à la suite de l'éjaculation de son partenaire au moment de l'orgasme. Ensuite, les spermatozoïdes ont un long chemin à parcourir - surmonter le vagin dans un environnement acide et plutôt agressif, ainsi que le col de l'utérus, le canal cervical. Pas plus d'un tiers des cellules sexuelles mâles atteindront l'utérus.
Dans l’utérus, l’environnement des spermatozoïdes est plus favorable, mais ils doivent encore passer par la trompe de Fallope, dans la partie ampullaire de laquelle un ovule prêt à être fécondé les attend. Si, à un moment donné, des difficultés surviennent, aucun spermatozoïde ne peut atteindre l'ovule et la grossesse ne se produit pas.
Dans certaines formes d'infertilité associées à des facteurs immunitaires, à des troubles endocriniens, à des facteurs masculins, à des pathologies du col utérin, l'insémination est difficile de manière naturelle. Par conséquent, l'insémination artificielle peut être utilisée. Dans ce cas, le sperme du mari ou du donneur est injecté dans le col de la femme ou dans la cavité utérine à l’aide de dispositifs spéciaux, c’est-à-dire que la procédure se déroule sans rapport sexuel.
La première expérience d'insémination a été réalisée en Italie au 18ème siècle. Ensuite, le "bâton" a repris les Britanniques. Au 19ème siècle, les médecins de nombreux pays européens utilisaient activement cette méthode d’aide en cas d’infertilité. Au milieu du siècle dernier, les médecins ont appris non seulement à introduire le sperme plus près du col, mais aussi à faire des insertions intra-utérines et même des introductions dans la bouche des trompes de Fallope.
L'insémination appartient à la catégorie des méthodes d'insémination artificielle, mais avec la FIV (fécondation in vitro) n'a rien à voir. La principale différence réside dans le fait que la fécondation in vitro, la fusion des cellules sexuelles d'un homme et d'une femme, a lieu en dehors du corps de la femme. Les ovules et les spermatozoïdes passent ce stade dans une boîte de Pétri de laboratoire sous le contrôle vigilant des embryologistes et, après plusieurs jours, les embryons sont transférés dans l'utérus.
Lorsque l'insémination intervient dans le processus naturel, le sperme "aide" à surmonter les zones particulièrement difficiles - le vagin et le canal cervical du col de l'utérus. Ainsi, un plus grand nombre de cellules germinales mâles pénètrent dans l'utérus et les trompes de Fallope, ce qui augmente les chances de grossesse.
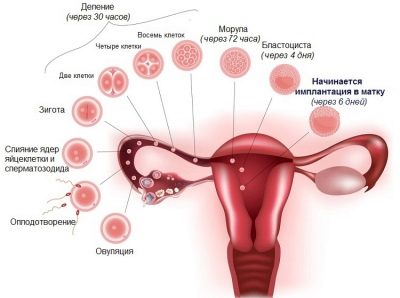
La fécondation elle-même a lieu dans l'environnement naturel prévu par la nature - dans la partie large du tube, à partir de laquelle l'ovule fécondé se déplace progressivement dans la cavité utérine. Après environ 8 à 9 jours dans des conditions favorables, l'ovule descendant est implanté et le développement de la grossesse commence.
L'insémination diffère de l'ICSI (injection intracytoplasmique de spermatozoïde) de la même manière que la FIV en général.Dans ICSI, un spermatozoïde sélectionné est injecté manuellement avec une fine aiguille sous la coquille. L'ensemble du processus se déroule en dehors du corps de la femme, dans un laboratoire embryologique.
Très souvent, l'insémination intra-utérine est la première méthode attribuée aux couples pour certaines formes d'infertilité. Parfois, son traitement se termine au début de la grossesse.
Si l'insémination ne donne pas un résultat positif, la possibilité d'une FIV ou d'une FIV + ICSI est envisagée.
Des vues
Insémination vaginale, intracervicale et intra-utérine se distinguent par la profondeur de l'injection d'éjaculat. Selon les cellules sexuelles qui seront utilisées pour féconder une femme, il existe deux types d'insémination:
- homologue - l'insémination pour laquelle le sperme du mari ou du partenaire sexuel permanent de la femme est utilisé;
- hétérologue - L’insémination consiste à utiliser du sperme de donneur anonyme ou autre.
La procédure du sperme du donneur est réalisée lorsque le sperme du conjoint ou du partenaire régulier est considéré comme impropre à la fécondation en raison d'une violation de la morphologie du sperme, d'un petit nombre de spermatozoïdes vivants et actifs et d'autres perturbations graves du spermogramme. En outre, l'insémination avec un biomatériau provenant d'un donneur est recommandée lorsqu'un homme présente des pathologies héréditaires graves pouvant être héritées par un enfant. Une femme qui veut un enfant mais vit seule, sans mari, peut également être inséminée à sa demande.
La procédure avec le sperme du mari est effectuée si la qualité de l'éjaculat est suffisante pour la fécondation, mais pas pour la conception naturelle lors de rapports sexuels, ainsi que dans certaines maladies féminines.
Des indications
Contrairement à la fécondation in vitro, qui peut théoriquement aider un grand groupe de couples stériles pour diverses raisons pouvant expliquer une réduction ou un manque de fertilité, l'insémination intra-utérine s'adresse à un groupe assez restreint de patients. Ceux-ci incluent:
- les femmes sans partenaire;
- couples dans lesquels il existe un facteur d'infertilité masculine en fonction du sperme;
- couples dans lesquels une femme présente des pathologies mineures de l'appareil reproducteur.
Les facteurs masculins pouvant nécessiter le recours à l'insémination par le sperme du donneur peuvent être causés par un manque de testicules dès la naissance, ou par une blessure ou une intervention chirurgicale. En outre, le matériel du donneur, utilisé en consultation avec les époux, est utilisé si le couple présente une incompatibilité génétique ou si l'homme a une qualité de sperme extrêmement basse, qui ne peut faire l'objet d'une correction médicale ou chirurgicale.
L'insémination devient une chance de devenir un père pour des hommes qui, pour une raison quelconque, ne peuvent pas accomplir un acte à part entière, par exemple, en cas de paralysie du bas du corps, si la moelle épinière est endommagée. L'injection intra-utérine de spermatozoïdes aidera à résoudre le problème de la conception de couples dans lesquels un homme souffre d'éjaculation rétrograde (les spermatozoïdes pénètrent dans les voies urinaires à la suite d'une perturbation du processus d'éruption).
Une délivrance de sperme suivie d'une cryoconservation pour insémination peut être requise pour les hommes qui vont suivre un traitement en oncologie, par exemple un traitement de radiothérapie. Les cellules germinales propres peuvent beaucoup souffrir du traitement du cancer et les spermatozoïdes congelés restent inchangés et peuvent être utilisés pour l'insémination à la demande du couple.
Parmi les pathologies féminines qui empêchent naturellement la survenue d'une grossesse, mais qui peuvent être surmontées par l'insémination intra-utérine, incluent les facteurs d'infertilité cervicale ou cervicale, dans lesquels le passage du sperme du partenaire par les voies sexuelles est difficile, avec le facteur immunitaire d'infertilité, si une grande quantité d'anticorps antisperm est produite, également avec endométriose modérée et formes bénignes de troubles menstruels.
Parfois, il n'est pas possible d'identifier la véritable cause de l'infertilité - selon les résultats de tous les examens, les deux partenaires sont somatiquement en bonne santé. Dans ce cas, l'insémination intra-utérine est également utilisée à titre expérimental.
L'insémination est recommandée pour les femmes atteintes d'un vaginisme, dans lequel la pénétration dans le vagin provoque un fort spasme, avec des cicatrices au niveau du col de l'utérus, provoquées par des interventions antérieures sur celui-ci ou par des ruptures au cours d'un travail difficile précédent.
Contre-indications
Pour la plupart des technologies et méthodes de procréation assistée, la liste des contre-indications établie par arrêté du ministère de la Santé est presque identique. Comme dans le cas de la FIV, une femme qui souffre actuellement de maladies inflammatoires aiguës ou de maladies chroniques exacerbées ne sera pas admise à l'insémination. L'interdiction s'applique aux femmes ayant des problèmes de santé mentale qui nécessitent un usage régulier ou périodique de psychostimulants.
En présence d'un cancer, de toute tumeur bénigne au moment de la procédure, l'insémination sera également refusée. Si une femme développe des malformations de l'utérus et des trompes, si elle souffre d'obstruction des trompes de Fallope, si elle présente des anomalies congénitales anatomiques de l'utérus, du vagin, des trompes et des ovaires, l'insémination est également refusée, car la grossesse dans ces cas peut être fatale et dangereuse. les femmes
Il convient de noter que l'insémination peut être réalisée avec un seul tube ou avec une obstruction partielle des trompes de Fallope, mais uniquement à l'aide d'indicateurs individuels, c'est-à-dire que la décision sur l'opportunité de la procédure est prise en tenant compte du degré d'obstruction et des chances de succès.
Les maladies infectieuses du mari peuvent également entraîner un échec lors de l'insémination, car il existe un risque d'infection de la femme au moment de l'introduction du biomatériau du conjoint. C'est pourquoi, avant l'insémination, il est nécessaire de procéder à un examen approfondi et de passer une liste de tests assez impressionnante.
Préparation
Si le couple a été examiné par un gynécologue et un urologue et que ces spécialistes ont conclu que l’insémination est nécessaire à la conception (les lectures sont indiquées ci-dessus), le médecin de la femme lui donnera les directives pour les tests et les examens. Avant l'insémination, une femme doit subir des tests sanguins, un test sanguin biochimique, des tests d'infections sexuellement transmissibles, un test sanguin de dépistage du VIH, la syphilis, un groupe sanguin et un facteur Rh.
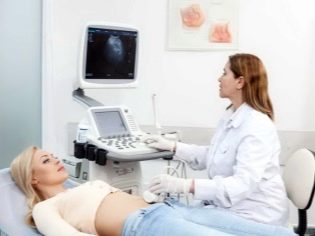
Aux 5e et 6e jours du cycle menstruel, elle devrait faire un don de sang d'une veine aux principales hormones responsables des capacités de reproduction (prolactine, FSH, LH, testostérone, estradiol, etc.). Une femme doit effectuer une échographie des organes pelviens, faire des prélèvements dans le vagin et se gratter du col de l'utérus. La colposcopie et l'hystéroscopie sont également présentées (en cas de suspicion d'endométriose). La perméabilité des trompes de Fallope peut être installée par laparoscopie diagnostique ou par d'autres méthodes.
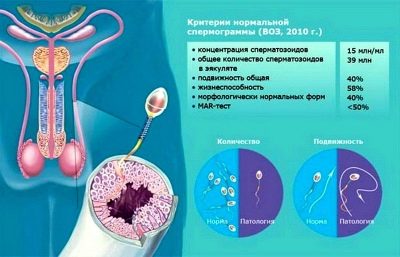
Un homme devrait faire un spermogramme avec un test prolongé obligatoire pour détecter les anticorps antispermes et divers types d'anomalies de la spermatogenèse. En outre, un homme subit des analyses de sang générales, des analyses d'urine, une radiographie thoracique des organes thoraciques, des analyses de sang pour le VIH, la syphilis, des infections génitales, un frottis de l'urètre, du sang pour le groupe et du facteur Rh.
L’insémination intra-utérine est incluse dans le programme d’aide publique aux TNS (nouvelles techniques de reproduction) et peut donc être réalisée à ses propres frais et gratuitement, conformément à la politique de la MLA. Dans le premier cas, avec la conclusion d'un médecin et des analyses, vous pouvez vous rendre dans n'importe quelle clinique offrant un tel service. Dans le second cas, il faudra environ un mois pour attendre l'examen des documents soumis par le médecin traitant à la commission du ministère de la Santé de la région.
Si un couple est autorisé à effectuer une insémination aux frais de fonds publics ou régionaux, une liste des cliniques et des hôpitaux pouvant effectuer la procédure et une licence correspondante lui seront proposées. Reste à en choisir un et à y accéder avec toutes les analyses et tous les documents relatifs à la procédure de quota.
Procédure pour
Pour l'insémination intra-utérine, une femme n'a pas besoin d'aller à l'hôpital. Cette procédure est assez simple et rapide. Cela peut être fait dans un cycle naturel ou avec l'utilisation de médicaments hormonaux qui devraient stimuler l'ovulation chez une femme (s'il y a violation du cycle ovulatoire). Que la stimulation ovarienne soit nécessaire ou non, le médecin spécialiste de la fertilité décidera qui subira des tests sur les antécédents hormonaux du patient.
Dans le cycle naturel, une femme n'aura pas à prendre de médicaments hormonaux, ce qui peut parfois causer des effets négatifs non désirés sur son corps. Elle effectuera sa première visite chez le médecin après la fin des règles, fera un don de sang aux hormones et le consultera tous les deux jours afin de permettre le suivi de l'échographie foliaire par échographie. Dès que le follicule dominant atteint 18-20 mm, une procédure d'insémination sera prescrite.
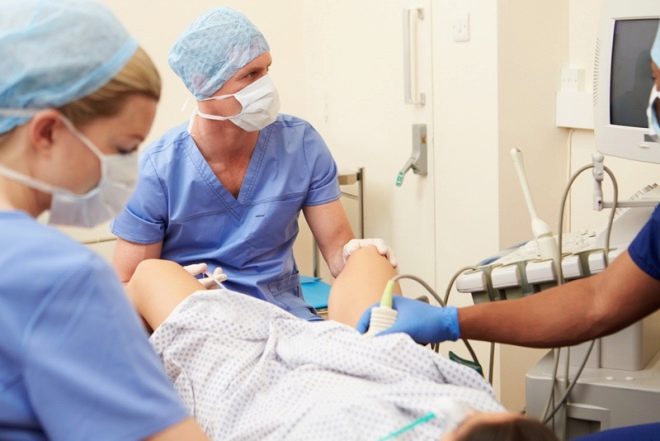
Immédiatement après l'ovulation, qui est parfaitement contrôlée et déterminée par ultrasons, le sperme préalablement nettoyé et préparé sera inséré dans l'utérus à l'aide d'un cathéter long et fin et d'une seringue jetable. Cette procédure est indolore, ne prend pas plus de cinq minutes et ne nécessite pas d'anesthésie. Pour les femmes présentant une sensibilité accrue à la douleur, les anesthésiques locaux peuvent être appliqués à la légère.
Si une femme a des problèmes d'ovulation, le protocole d'insémination sera très similaire au protocole de FIV. Premièrement, la femme recevra des médicaments hormonaux qui stimulent la maturation des follicules. Jusqu'à 10-12 jours du cycle menstruel, la croissance sera observée par échographie. Dès que la taille du follicule atteint 16-20 mm, le médecin n’indique au patient qu’un seul angle hCG. Cette hormone stimule la maturation de l'œuf et sa libération par le follicule environ 36 heures après l'injection.
Immédiatement après l'ovulation, un sperme sera inséré à travers le cathéter dans la cavité utérine. Pendant la période d'ovulation, le canal cervical s'ouvre légèrement. C'est pourquoi un cathéter fin peut facilement être introduit dans l'utérus sans recourir à une dilatation artificielle du col de l'utérus. C'est pourquoi une femme ne ressent pas la douleur.
Après l'introduction du sperme, il est recommandé à la femme de garder son corps en position horizontale pendant au moins 40 minutes, à la suite de quoi le médecin lui permet de s'habiller et de quitter le centre médical.
Après la stimulation de l'ovulation, dès le premier jour, on prescrit aux femmes des préparations à base de progestérone, qui contribuent à la préparation de l'endomètre de l'utérus en vue de la prochaine implantation (possible) de l'ovule. Pour ce faire, utilisez plus souvent des médicaments tels que "Duphaston", "Utrogestan". Le médecin vous expliquera en détail comment se comporter après la procédure.
Avant l'introduction, le sperme est nettoyé du liquide séminal et des autres impuretés par des méthodes de sédimentation, de lavage, de passage dans une centrifugeuse. En conséquence, seul l'éjaculat concentré reste. Les spermatozoïdes sont libérés par des spermatozoïdes immatures, défectueux, de morphologie médiocre, par des cellules mortes et sédentaires. Le sperme fort restant ne devrait pas vivre, il devrait donc être introduit le plus tôt possible. Le sperme purifié du mari ou du donneur n'est pas sujet à la congélation; le nettoyage est donc effectué immédiatement avant l'introduction.
Avant de prendre du sperme un jour d'insémination, l'abstinence sexuelle est recommandée à un homme pendant 3 à 5 jours, avec une bonne nutrition et sans stress. L'alcool, les antibiotiques et les médicaments hormonaux sont interdits pendant 2-3 mois avant l'insémination. Vous ne devriez pas prendre un bain chaud, aller au bain ou au sauna. Cela aidera à préparer la livraison du biomatériau de la meilleure façon possible.
Recommandations
Il est recommandé aux femmes qui ont subi une insémination artificielle intra-utérine de rester au lit ou en demi-lit pendant les deux premiers jours, de ne pas prendre de bain chaud, de ne pas nager, de ne pas aller au bain de soleil et de ne pas prendre de soleil. Il faut se reposer davantage, bien dormir et avoir une alimentation équilibrée. Les régimes n'en bénéficieront pas.
Si un médecin vous prescrit de la progestérone, vous devez en prendre une posologie clairement définie et en conformité avec la multiplicité et le schéma. Ignorer la pilule suivante ou l'introduction d'une bougie est inacceptable.
Influencer la probabilité de succès de la fécondation et de l’implantation est assez difficile, ou plutôt presque irréel. Ces processus sont encore hors du contrôle humain. Mais augmenter les chances de succès aidera à calmer les antécédents psychologiques, le manque de stress et la pensée positive.
S'il y a un écoulement inhabituel après l'insémination - sanglant, verdâtre, gris ou jaune abondant, vous devez en informer immédiatement votre médecin.
Vous ne devriez pas être dérangé par la recherche des premiers signes et symptômes de la grossesse - ils ne le sont peut-être pas. Par conséquent, les médecins recommandent que vous posiez le diagnostic de grossesse au plus tôt quelques jours avant le retard de la prochaine menstruation. Pendant ces périodes, il est possible de faire un test sanguin dans une veine pour déterminer la concentration plasmatique de l'hormone gonadotrope chorionique - hCG. Les tests de grossesse, qui sont plongés dans un pot d’urine à la maison, sont tout à fait raisonnables pour commencer à utiliser seulement le premier jour du retard et plus tard.
Une semaine après le début du retard, si les règles n'arrivent pas et que les tests montrent des signes d’hCG, il faut effectuer une échographie de confirmation qui permettra de déterminer avec précision non seulement le fait de la grossesse, mais également ses caractéristiques - le nombre de fruits, le lieu de fixation de l’ovule, l’absence de signes de grossesse extra-utérine et autres pathologies.
Sentiments après la procédure
Objectivement, les sensations après insémination intra-utérine ne diffèrent guère de celles d'une femme qui a eu un rapport sexuel non protégé pendant la période d'ovulation. En d'autres termes, il n'y aura pas de sensations spéciales dans les jours auxquels les femmes s'attendent et attendent tellement après l'injection de sperme artificiel.
Le premier jour, une légère douleur tiraillante est possible, ce qui est presque imperceptible. Ce sont les conséquences de l'insertion d'un cathéter dans la cavité utérine.
Si, à ce stade, le bas-ventre est fort, si la fièvre a augmenté, vous devez appeler une ambulance. Il est possible que l’infection ou l’air pénètre dans la cavité utérine.
Environ 7 à 9 jours après l'introduction du sperme, une implantation peut avoir lieu si la fécondation a eu lieu. Cependant, certaines femmes remarquent une légère augmentation de la température, l'apparition de douleurs dans le dos et un léger écoulement peu abondant au niveau des organes génitaux, de couleur rose, crème ou brunâtre. Ils sont causés par le sang pénétrant dans les sécrétions vaginales de l'endomètre endommagé. La couche fonctionnelle de l'utérus est endommagée lorsqu'un œuf de fœtus y est inséré. Ce phénomène s'appelle saignement d'implant.
Cela arrive loin de chaque femme, et donc fortement compter sur un tel signe de grossesse ne vaut pas la peine. De plus, l'implantation ne réussit pas toujours et la grossesse, avant de commencer, peut être interrompue pour diverses raisons, qui ne sont pas toutes connues et comprises de la médecine en général et de la gynécologie en particulier.
Si la grossesse a néanmoins commencé, à partir du moment de l'implantation dans le corps, le niveau de l'hormone hCG s'accumulera lentement - il est produit par les cellules du chorion, que l'œuf fœtal "colle" à la paroi utérine. Cela ne signifie pas qu'il va immédiatement commencer à se sentir malade, comme le pensent certaines personnes. La toxicose n'est pas tout et se développe généralement un peu plus tard.
Parmi les premiers signes de la grossesse, même avant le retard, on peut mentionner une sensibilisation mammaire, une augmentation brève mais quotidienne de la température corporelle dans l’après-midi ou dans la soirée, à 37,0-37,5 degrés.Une femme peut penser qu’elle a attrapé un rhume car une sensation de congestion nasale et des mictions fréquentes peuvent bien s’ajouter à l’augmentation de la température, mais sans douleur (comme dans la cystite). C'est ainsi que la progestérone agit dans le corps, qui commence à «accompagner» la grossesse dès ses premières heures et à «protéger» l'embryon.
Il y a des femmes qui ont tous ces signes qui manquent, même avec le début de la grossesse. Et il y a plus de femmes sensibles qui ont intuitivement le sentiment que tout dans le corps «fonctionne» d'une nouvelle manière. Avant les données objectives sur les analyses de sang et les ultrasons, mieux vaut cesser de s'inquiéter et se détendre.
L'efficacité
La plupart des gynécologues estiment à juste titre qu'une vie sexuelle normale (au moins deux ou trois rapports sexuels par semaine) a exactement les mêmes chances de conception qu'une injection unique de sperme à l'aide d'un cathéter. Si la vie sexuelle est irrégulière, la procédure augmente encore les chances de grossesse, mais seulement légèrement - pas plus de 11%.
Plus la probabilité de succès de la procédure chez les femmes de plus de 35 ans est faible, car leurs ovocytes sont déjà dans un état de vieillissement naturel, ce qui implique une réduction de la qualité des cellules germinales. Même si les spermatozoïdes atteignent de tels œufs, ils ne peuvent parfois pas les féconder, et si le rapport sexuel a effectivement lieu, la probabilité est que l'implantation n'aura pas lieu ou que l'ovule soit rejeté.
Selon l'OMS, le pourcentage de résultats positifs obtenus lors de la première insémination intra-utérine ne dépasse pas 13%. Lors de la deuxième tentative, la probabilité de tomber enceinte augmente légèrement - jusqu'à 20%, tandis que dans la troisième et la quatrième fois, le pourcentage maximum de résultats positifs est observé - de 25 à 27%. Et puis l'augmentation de la dynamique positive n'est pas observée. La probabilité reste stable à 20-22%.
En gynécologie et en reproduction, on pense qu'après la quatrième tentative d'insémination artificielle, l'application ultérieure de la méthode est inutile: il existe probablement d'autres raisons empêchant une grossesse, le couple doit faire l'objet d'un autre examen et, éventuellement, d'une FIV.
Coût de
Le coût moyen d'une procédure d'insémination intra-utérine en Russie commence à 20 000 roubles et peut atteindre 60 000 roubles. Le coût final dépend de la région, du protocole, du besoin de sperme de donneur. Si vous envisagez de stimuler l'ovulation, le prix de la procédure peut augmenter de trois fois la valeur minimale.
La procédure à la maison est-elle réelle?
Il existe des kits spéciaux pour l'insémination à la maison. Un homme et une femme suffiront pour obtenir le sperme (par acte interrompu ou masturbation) et y entrer. Mais une telle insémination ne peut être considérée comme intra-utérine. Avec une utilisation à domicile, seule l'insémination vaginale est possible.
Le kit comprend une seringue avec une rallonge, ce qui vous permet de pénétrer le sperme aussi profondément que possible dans le vagin afin que la concentration de spermatozoïdes soit aussi élevée que possible. Cependant, avec l'infertilité cervicale ou une faible motilité des spermatozoïdes, cela ne va pas aider.
En plus de la seringue, le kit comprend des tests très sensibles à l'hCG. Ils peuvent être appliqués environ 10 jours après l'ovulation.
Les médecins sont assez sceptiques quant à de tels ensembles, car toutes les manipulations que le couple est invité à faire sont faciles à effectuer lors de rapports sexuels naturels.
Questions importantes
De nombreuses religions considèrent la fertilisation de sperme de donneur avec désapprobation. Dans l'orthodoxie et l'islam, cela est considéré comme une violation du sacrement du mariage, voire de la trahison. Avant d'accepter, réfléchissez bien pour savoir si vous allez rencontrer des difficultés morales. Le conjoint qui accepte l'insémination de la femme par le sperme d'un donneur doit savoir que l'enfant ne fera pas partie de sa famille au moyen de gènes et de sang. Une femme doit savoir qu'il est impossible de choisir un donneur. Tous les spermatozoïdes des cryobanques sont conservés sous forme anonyme.
Mais les patients pourront recevoir des informations générales sur le donneur - âge, couleur des yeux, taille, couleur des cheveux, profession, niveau d’éducation. Cela vous aidera au moins à choisir un type proche de l’apparence du conjoint, qui devra élever le bébé.
Contrairement à la FIV, l'insémination intra-utérine ne permet pas de s'assurer que le fœtus n'hérite pas de maladies génétiques, ni d'anomalies chromosomiques, car la sélection des embryons n'est pas effectuée, comme cela se produit lors de la fécondation in vitro au stade du diagnostic préimplantatoire. La procédure d'insémination ne permet pas non plus de connaître le sexe de l'enfant à naître.
La grossesse, si elle survient à la suite d'une injection intra-utérine de sperme, se déroule sans symptôme. Ce n'est pas différent de la grossesse, qui est survenue à la suite d'un rapport sexuel naturel. Une femme n'aura pas besoin d'aller à la clinique prénatale plus souvent, ni de subir des examens supplémentaires allant au-delà des examens généralement acceptés, comme c'est le cas pour les femmes après la FIV.
L'accouchement peut se produire naturellement et par césarienne. L’histoire de l’insémination n’est pas une indication de la césarienne, elle peut être attribuée pour d’autres raisons et indications.
Les avis
Il n'y a pas autant de commentaires positifs sur la réussite de l'insémination intra-utérine dans les forums thématiques que nous le souhaiterions. Le plus souvent, les femmes décrivent plusieurs tentatives infructueuses de grossesse par cette méthode, après quoi elles ont néanmoins accepté un protocole de FIV dont l'efficacité est généralement un peu plus élevée.
Les forums d’insémination des femmes incluent souvent des hommes qui offrent des services de don de sperme à domicile pour l’administration ultérieure de biomatériaux à domicile à l’aide d’une trousse de pharmacie spéciale. Dans ce cas, pour leurs services, les hommes prennent entre 5 000 et 20 000 roubles.
Les femmes qui ont encore réussi à tomber enceinte après une insémination intra-utérine, prétendent que c'est un moyen très commode et sans douleur. La plupart ont fait deux injections de sperme - la veille de l'ovulation et le jour de l'ovulation. Des histoires personnelles prouvent que les chances pour les femmes stimulées par l’ovulation sont plus grandes, bien que cela augmente également les chances pour les jumeaux, car plus d’un œuf mûrit.
À propos de ce qu'est l'insémination, voir la vidéo suivante.