Dr. Komarovsky sur la pneumonie chez les enfants
La phrase "pneumonie" fait très peur aux parents. Peu importe le nombre d'années ou de mois de l'enfant, cette maladie chez les parents est considérée comme l'une des plus dangereuses. Comment reconnait-on la pneumonie et comment la soigner correctement? Dit Yevgeny Komarovsky, médecin réputé pour enfants, auteur de livres et d'articles sur la santé des enfants.
À propos de la maladie
La pneumonie (c'est ce que les médecins appellent ce que l'on appelle la pneumonie) est une maladie très courante, une inflammation du tissu pulmonaire. Sous le même concept, les médecins désignent plusieurs affections. Si l'inflammation n'est pas contagieuse, le médecin inscrira une pneumopathie sur la carte. Si les alvéoles sont atteintes, le diagnostic semblera différent - "alvéolite", si la membrane muqueuse des poumons est affectée - "pleurésie".
Le processus inflammatoire dans le tissu pulmonaire est causé par des champignons, des virus et des bactéries. Il existe des inflammations mixtes, virales et bactériennes, par exemple.
Les maladies incluses dans le concept de "pneumonie" tous les ouvrages de référence médicaux sont classées comme très dangereuses, en raison des 450 millions de personnes dans le monde qui en souffrent, environ 7 millions meurent des suites d’un diagnostic incorrect, d’un traitement incorrect ou différé, et également sur la vitesse et la gravité de l'évolution de la maladie. Parmi les morts, environ 30% sont des enfants de moins de 3 ans.
Selon la localisation de la source d'inflammation, toute pneumonie est divisée en:
- Focale;
- Segmentaire;
- Partager;
- Égoutter;
- Total
En outre, l'inflammation peut être bilatérale ou unilatérale, si seulement un poumon ou une partie de celui-ci est affecté. Rarement, la pneumonie est une maladie indépendante, le plus souvent une complication d'une autre maladie - virale ou bactérienne.
La pneumonie la plus dangereuse est considérée chez les enfants de moins de 5 ans et les personnes âgées. Parmi ces cas, les conséquences sont imprévisibles. Selon les statistiques, ils ont le taux de mortalité le plus élevé.
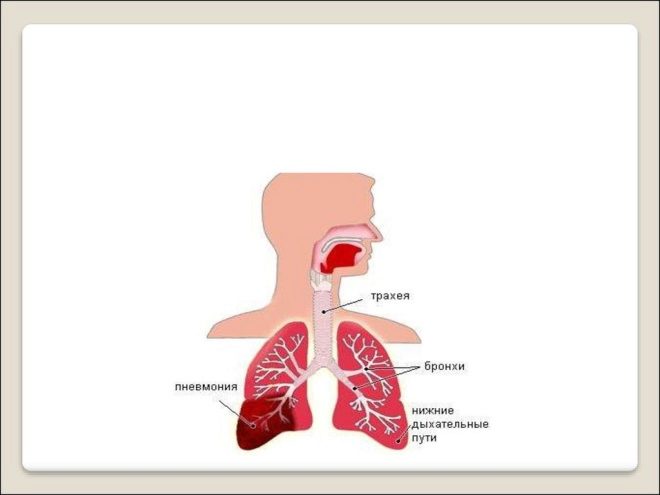
Yevgeny Komarovsky affirme que les organes respiratoires sont généralement les plus vulnérables à diverses infections. C'est par les voies respiratoires supérieures (nez, oropharynx, larynx) que la plupart des germes et des virus pénètrent dans le corps d'un enfant.
Si l’immunité du bébé est affaiblie, si les conditions environnementales dans la région où il vit sont défavorables, si le microbe ou le virus est très agressif, l’inflammation ne persiste pas seulement dans le nez ou le larynx, mais tombe en dessous de - dans les bronches. Cette maladie s'appelle bronchite. Si on ne peut pas l'arrêter, l'infection se propage encore plus bas - aux poumons. Il y a une pneumonie.
Cependant, l'infection par voie aérienne n'est pas le seul moyen. Si nous considérons que les poumons, en plus des échanges gazeux, remplissent plusieurs autres fonctions importantes, on comprend alors pourquoi la maladie apparaît parfois en l'absence d'infection virale. Nature a assigné aux poumons humains la mission d'humidifier et de réchauffer l'air inhalé, de le nettoyer de diverses impuretés nocives (les poumons fonctionnent comme un filtre) et également de manière similaire, filtrer le sang en circulation, en extrayant de nombreuses substances nocives et en les neutralisant.
Si le bébé a été opéré, s’est cassé la jambe, n’a pas mangé, a subi une grave intoxication alimentaire, s’est brûlé, s’est coupé, telle ou telle quantité de toxines, caillots de sang, etc., pénètre dans le sang à différentes concentrations. en utilisant un mécanisme de protection - la toux.Cependant, contrairement aux filtres domestiques qui peuvent être nettoyés, lavés ou jetés, les poumons ne peuvent être ni lavés ni remplacés. Et si un jour une partie de ce «filtre» échoue, s’obstrue, la maladie même que les parents appellent pneumonie commence.
Les agents responsables de la pneumonie peuvent être une variété de bactéries et de virus.. Si un enfant est malade alors qu’il est hospitalisé pour une autre maladie, il aura probablement une pneumonie bactérienne, aussi appelée hôpital ou hôpital. C'est la pneumonie la plus difficile, car dans les conditions de stérilité hospitalière, d'utilisation d'antiseptiques et d'antibiotiques, seuls les microbes les plus puissants et les plus agressifs survivent, qui ne sont pas si faciles à détruire.
La pneumonie est la plus fréquente chez les enfants. Elle découle de la complication d’une infection virale (ARVI, grippe et ainsi de suite). Dans de tels cas d'inflammation des poumons représente environ 90% des diagnostics respectifs des enfants. Cela n’est même pas dû au fait que les infections virales sont «terribles», mais au fait qu’elles sont extrêmement répandues et que certains enfants en souffrent jusqu’à 10 fois par an, voire plus.
Les symptômes
Pour comprendre comment la pneumonie commence à se développer, vous devez bien connaître le fonctionnement du système respiratoire en général. Les bronches respirent en permanence du mucus dont la tâche est de bloquer les particules de poussière, les microbes, les virus et autres objets indésirables qui pénètrent dans le système respiratoire. Le mucus bronchique a certaines caractéristiques, telles que la viscosité, par exemple. S'il perd certaines de ses propriétés, au lieu de lutter contre l'invasion de particules étrangères, il commence à causer beaucoup de "problèmes".
Par exemple, du mucus trop épais, si l’enfant respire de l’air sec, obstrue les bronches, gêne la ventilation normale. Ceci, à son tour, conduit à la stagnation dans certaines parties des poumons - une pneumonie se développe.
La pneumonie survient souvent lorsque le corps de l'enfant perd rapidement ses réserves de liquide et que son mucus bronchique s'épaissit. Une déshydratation à divers degrés peut survenir lors de crises prolongées. la diarrhée chez un enfant, avec plusieurs vomir, chaleur élevée, fièvre, apport hydrique insuffisant, en particulier dans le contexte des problèmes susmentionnés.
Les parents peuvent être suspectés d'avoir une pneumonie de plusieurs manières:
- La toux est devenue un symptôme majeur de la maladie.. Le reste, présent avant, passe peu à peu et la toux ne fait que s'intensifier.
- L'enfant a empiré après l'amélioration. Si la maladie a déjà reculé et que soudainement le bébé s'est senti mal à nouveau, cela pourrait bien parler de l'apparition de complications.
- Le bébé ne peut pas respirer profondément. Toute tentative en ce sens entraîne une forte quintes de toux. La respiration est accompagnée d'une respiration sifflante.
- La pneumonie peut se manifester par la pâleur de la peau. dans le contexte des symptômes ci-dessus.
- L'enfant avait le souffle court et les médicaments antipyrétiques, qui aidaient toujours toujours rapidement, cessaient d'avoir un effet.
Il est important de ne pas procéder à un autodiagnostic, car le moyen absolu de déterminer la présence d’une inflammation n’est pas le médecin lui-même, mais une radiographie des poumons et des expectorations bactériennes, ce qui donnera au médecin une idée précise de l’agent causal responsable du processus inflammatoire. Une analyse de sang montrera la présence d’anticorps dirigés contre les virus, si l’inflammation est virale, et Klebsiella, retrouvé dans les selles, donnera l’impression que la pneumonie est précisément causée par ce dangereux agent pathogène. À la maison, le médecin écoutera et tapotera la région des poumons d’un petit patient, écoutera la nature de la respiration sifflante pendant la respiration et la toux.
La pneumonie est-elle contagieuse?
Quelle que soit l'inflammation des poumons, elle est dans presque tous les cas infectieuse pour les autres.S'il s'agit de virus, ils sont facilement transmis par voie aérienne aux autres membres de la famille, si les bactéries sont par contact et parfois par des gouttelettes en suspension dans l'air. Par conséquent, un enfant souffrant de pneumonie devrait avoir la vaisselle, les serviettes et le linge de lit séparés.
Traitement selon Komarovsky
Une fois le diagnostic établi, le médecin décidera si l'enfant sera traité - à la maison ou à l'hôpital. Ce choix dépendra de l'âge de l'enfant et de la gravité de la pneumonie. Les pédiatres tentent d'hospitaliser tous les enfants de moins de 2 ans, leur immunité étant faible, le processus de traitement doit donc être surveillé en permanence par du personnel médical.
Tous les cas d’obstruction au cours d’une pneumonie (pleurésie, obstruction bronchique) sont à la base de l’hospitalisation d’enfants de tous âges, car il s’agit d’un facteur de risque supplémentaire, et le rétablissement de cette pneumonie ne sera pas facile. Si le médecin dit que vous avez une pneumonie non compliquée, alors, il sera très probablement autorisé à la traiter à domicile.
Le plus souvent, la pneumonie est traitée avec des antibiotiques, alors qu'il n'est pas du tout nécessaire de faire beaucoup d'injections malades et terribles.
Le médecin déterminera les antibiotiques à même d'aider rapidement et efficacement, en fonction des résultats de l'analyse des expectorations pour la bacposa.
Selon Evgeny Komarovsky, les deux tiers des cas de pneumonie sont parfaitement traités avec des pilules ou des sirops. En outre, les expectorants sont prescrits, ce qui aide les bronches à nettoyer le mucus accumulé dès que possible. Au stade final du traitement de l’enfant, la physiothérapie et massage. De plus, des promenades et des complexes de vitamines sont présentés aux enfants en rééducation.
Si le traitement est effectué à la maison, il est important que l'enfant ne se trouve pas dans une pièce chaude, qu'il boive suffisamment de liquide, un massage vibrant est bénéfique, contribuant à l'écoulement des sécrétions bronchiques.
Le traitement de la pneumonie virale se déroulera de la même manière, à l’exception de la possibilité de prendre des antibiotiques.
Prévention
Si l'enfant est malade (ARVI, diarrhée, vomissements et autres problèmes), vous devez vous assurer qu'il consomme une quantité suffisante de liquide.. Les boissons doivent être chaudes pour que le liquide puisse être absorbé plus rapidement.
Un bébé malade doit respirer un air propre et humide. Pour ce faire, vous devez ventiler la pièce, humidifier l'air à l'aide d'un humidificateur spécial ou à l'aide de serviettes humides qui traînent autour de l'appartement. Nous ne pouvons pas permettre à la salle était chaude.
Les meilleurs paramètres pour maintenir le niveau normal de viscosité du mucus sont les suivants: la température de l'air est de 18 à 20 degrés, l'humidité relative de 50 à 70%.
Si l'enfant est malade, vous devez essayer de libérer autant que possible sa chambre de tout ce qui peut accumuler de la poussière - tapis, peluches, meubles rembourrés. Un grand nombre de particules de poussière inhalées ne fait qu'accélérer l'épaississement des expectorations et augmente le risque de pneumonie. Le nettoyage humide doit être effectué 1 à 2 fois par jour. Il ne faut pas ajouter de détergents à base de chlore!
Si l'enfant tousse, vous n'avez pas besoin de lui donner toutes sortes de remèdes contre la toux à la maison.
La toux est nécessaire pour se débarrasser des expectorations en excès. Si le réflexe de la toux est arrêté au plus fort de la maladie avec des médicaments antitussifs, il n'y aura plus de sortie d'expectorations et le risque de survenue d'une pneumonie augmentera considérablement. Les produits mucolytiques (expectorants) (à base de plantes), dont la tâche est de diluer les expectorations, sont les bienvenus, mais, selon Komarovsky, dans le strict respect de tous les points ci-dessus.
Avec ARVI en tout cas ne peut pas prendre d'antibiotiques. Même si votre médecin vous conseille de commencer à le faire pour prévenir la pneumonie. Même le plus récent des antibiotiques n'est pas capable de détruire tous les microbes présents dans le corps humain, alors que les agents antimicrobiens n'agissent pas du tout sur les virus.Mais il a été prouvé que les prendre avec une grippe ou un ARVI augmente de 9 fois la probabilité de développer une pneumonie!
Lorsqu’un rhume causé par une infection virale, vous ne devriez pas commencer immédiatement à s’égoutter gouttes vasoconstricteurs dans le nez à l'enfant. Ainsi, plus il est probable que les virus, en contournant le nez, se dirigent immédiatement vers les poumons et provoquent un processus inflammatoire.
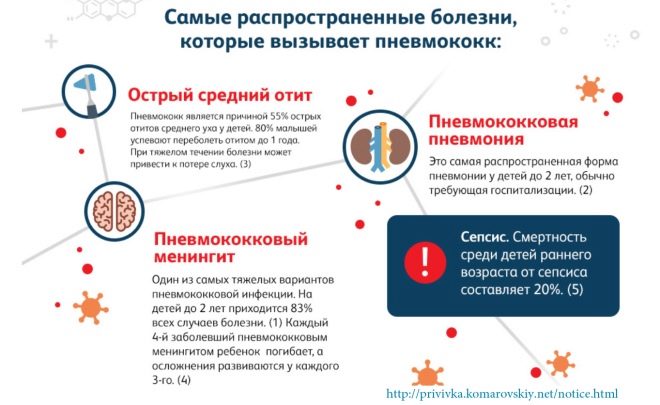
Un excellent moyen de prévention est la vaccination contre l’infection à pneumocoque. C'est le pneumocoque qui cause les formes les plus graves de pneumonie. Dans le cadre du programme de vaccination, un enfant de la première année de sa vie reçoit un vaccin qui aide l’organisme à produire des anticorps contre le pneumocoque. Même si l'infection se produit, la maladie sera plus facile. Le vaccin est administré plusieurs fois. Dans les premiers mois de la vie, 2 ans, 4 ans, 6 ans et 12 ans. En tout cas, cela ne vaut pas la peine de refuser les vaccinations, dit Yevgeny Komarovsky.
Pour plus de détails, voir le transfert de la doma Komarovsky.