Qu'est-ce que le placenta, quand il est formé et quelles sont ses fonctions?
Pendant la grossesse, des structures anatomiques uniques et même de nouveaux organes apparaissent dans le corps de la femme. L'un d'eux est le placenta. Sans cela, il est impossible d'imaginer le développement du bébé dans l'utérus. Cet article explique ce qu'est un placenta, comment il est formé et quelles sont ses fonctions.
Caractéristique
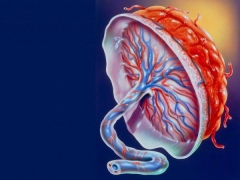
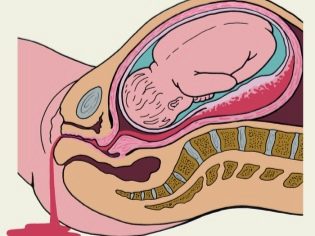
Le placenta est un organe embryonnaire spécial. C'est caractéristique non seulement pour les humains, mais aussi pour les autres mammifères. L'apparition du placenta dans le corps de la femme est impossible à imaginer sans le chorion.
Sa formation commence à se produire après l'implantation de l'œuf fécondé dans une paroi spécifique de l'utérus. Par la suite, une formation spécifique apparaît autour de celle-ci, que l'on peut appeler un chorion. Plus tard, ses membranes commencent à se transformer et se transforment en tissu placentaire.
Les scientifiques ont découvert que pour la première fois, le chorion apparaît dans le corps d'une femme enceinte dans les 7 à 12 jours suivant la fécondation. La transformation dans le placenta prend un certain temps. En moyenne, c'est quelques semaines. Pour la première fois, le tissu placentaire n'apparaît qu'au début du deuxième trimestre de la grossesse.
Le nom du placenta acquis non par hasard. Cet organe spécifique, qui n’est formé que pendant la grossesse, est connu des médecins depuis l’antiquité. Convenez qu'il n'est pas difficile de le remarquer. Pendant l'accouchement, après la naissance du bébé, le placenta est né. Cette caractéristique a contribué au fait que le placenta a longtemps été appelé la post-naissance. Il convient de noter que ce nom a survécu jusqu'à présent.
En latin, le terme "placenta" est traduit par "gâteau". Ce nom caractérise presque complètement l'apparence du placenta. Cela ressemble vraiment à un gâteau. Les médecins appellent souvent le placenta un «lieu pour les enfants». Un tel terme est assez souvent utilisé même dans la littérature médicale.
La structure
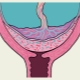
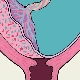
Le placenta enceinte a une structure hétérogène. En fait, il s’agit d’un organe unique qui doit remplir une grande variété de fonctions différentes. Toute violation de la structure du placenta peut être très dangereuse en raison du développement de pathologies. La présence de défauts dans la structure du tissu placentaire provoque une violation du cours du développement normal du fœtus.
Pour une fixation fiable aux parois de l'utérus, le placenta a des saillies spéciales, des villosités. Grâce à eux, il y a une fixation fiable du tissu placentaire à la paroi de l'utérus. Cette caractéristique détermine également l’interaction entre le petit embryon, le placenta et l’endomètre.
Le cordon ombilical est situé entre le placenta et le fœtus - il s'agit d'un organe spécial qui relie le bébé à sa mère au niveau biologique. Une telle relation unique persistera jusqu'à la naissance même. Seulement après la naissance du bébé, le cordon ombilical est coupé, ce qui signifie la naissance d'une nouvelle personne.
Dans le cordon ombilical se trouvent des vaisseaux sanguins importants - artères et veines. Dehors, ils sont entourés d'une substance spéciale - "Gelée de Varton". Il a une texture intéressante qui ressemble à de la gelée.L'objectif principal de cette substance est la protection fiable des vaisseaux sanguins du cordon ombilical contre l'exposition à divers facteurs environnementaux négatifs.
Pendant le cours normal de la grossesse, le placenta reste dans le corps de la femme tout au long de la grossesse. Sa naissance a lieu après la naissance du bébé. En moyenne, le placenta naît 10 à 60 minutes après la naissance du bébé. La différence de cet intervalle de temps entre différents genres dépend de nombreux facteurs.
L'ensemble du tissu placentaire peut être divisé en 2 parties - maternelle et fœtale. Le premier est attaché directement à la paroi utérine et le second au fœtus. Chacune des parties du placenta présente un certain nombre de caractéristiques anatomiques uniques.
Partie mère
Cette zone du placenta est formée en grande partie sur la base de la membrane déciduelle et plus précisément de sa partie basale. Cette caractéristique détermine la densité et la structure particulières de la partie maternelle du placenta. La surface de cette zone de tissu placentaire est plutôt rugueuse.
La présence de cloisons spéciales dans le placenta permet de séparer le flux sanguin maternel et fœtal. La barrière placentaire empêche la mère et le fœtus de mélanger le sang à ce stade. Un "échange" spécifique commence à se produire un peu plus tard. Cela est dû au processus actif d'osmose et de diffusion.
Partie de fruits
Cette partie du placenta est recouverte d'une couche amniotique spéciale. Une telle structure est nécessaire pour créer ultérieurement dans l'utérus un environnement aquatique spécial dans lequel le bébé "vivra" pendant plusieurs mois de son développement intra-utérin.
Sur le côté foetal du placenta, il existe une formation chorionique spéciale, qui se termine par de nombreuses villosités. Ces villosités participent à la formation d’un élément important: l’espace intervilleux.
Certaines des villosités sont appelées ancrage, car elles sont fermement fixées au mur utérin, ce qui permet une fixation fiable. Les excroissances restantes sont dirigées vers l’espace intervilleux, rempli de sang de l’intérieur.
Les septa décidus (septa) divisent la surface du tissu placentaire en plusieurs parties distinctes - les cotylédons. Ils peuvent être appelés unités structurelles-anatomiques du placenta.
Le nombre de cotylédones change à mesure que le placenta mûrit. Quand il arrive à maturité, le nombre total de ces structures structurelles et anatomiques est de plusieurs dizaines.
Cotylédon
Le composant principal du placenta ressemble en apparence au bol. Chaque unité structurelle-anatomique de tissu placentaire a une grande branche du vaisseau sanguin ombilical, qui se ramifie en plusieurs petites branches.
Cette structure remplit une fonction très importante pour le placenta - l’alimentation en sang du fœtus avec toutes les substances nécessaires à sa croissance et à son développement. Le réticulum circulatoire abondant, qui couvre le cotylédon, assure la circulation sanguine dans chaque zone du tissu placentaire. Cela aide à assurer un apport sanguin ininterrompu non seulement au placenta, mais également au corps du bébé en développement actif.
Comment l'approvisionnement en sang est-il fourni?
Cette question est très importante car, sans flux sanguin ininterrompu, le fonctionnement du placenta est impossible. L'utérus, dans lequel se développe le bébé, est nourri par les artères ovariennes et utérines. Ce sont leurs médecins qui s'appellent des vaisseaux spiraux. Les branches des artères ovariennes et utérines se trouvent dans l'espace intervilleux.
Il est important de noter qu’il existe une différence de pression entre les vaisseaux en spirale et l’espace intervilleux. Cette caractéristique est nécessaire pour que les échanges gazeux et l’apport de nutriments se produisent. La différence de pression contribue au fait que le sang des artères pénètre dans les villosités, les lave puis se déplace vers la plaque chorale.Ensuite, elle pénètre dans les veines maternelles.
Cette caractéristique du flux sanguin fournit une certaine perméabilité du tissu placentaire. On pense que la capacité de pénétrer divers nutriments et oxygène augmente progressivement chaque jour de la grossesse. À 32-34 semaines, la perméabilité du placenta est maximale. Ensuite, il commence à diminuer progressivement.
Le poids
Pendant la grossesse, la taille du placenta change presque toujours. Ainsi, à la naissance, un placenta en bonne santé pèse en moyenne environ 0,5 à 0,6 kg. Son diamètre varie dans la plupart des cas de 16 à 20 cm.
L'épaisseur de la post-naissance peut être différente. Cela dépend en grande partie des caractéristiques individuelles, ainsi que de l'existence éventuelle de pathologies liées à la formation de cet organe. L'épaisseur du placenta augmente chaque jour de la grossesse.
Les médecins estiment que cette augmentation ne prend fin que vers 36-37 semaines de grossesse. En moyenne, après la naissance, l’épaisseur du placenta normal est d’environ 2 à 4 cm.
Type
Le tissu placentaire humain présente un certain nombre de caractéristiques qui le distinguent du placenta d'autres mammifères. Le placenta humain est du type hémorroïde. Ce type de tissu placentaire est caractérisé par la possibilité de circulation du sang maternel autour des villosités dans lesquelles se trouvent les capillaires fœtaux.
Cette structure du placenta a intéressé de nombreux scientifiques. Déjà au début du 20ème siècle, les scientifiques soviétiques ont mené une série d'études scientifiques et ont développé des développements intéressants basés sur les propriétés du tissu placentaire. Ainsi, le professeur V. P. Filatov a mis au point des préparations pharmaceutiques spéciales contenant dans leur composition chimique un extrait ou une suspension du placenta.
Actuellement, la science a beaucoup progressé. Les scientifiques ont appris à travailler activement avec le placenta. Les cellules souches, qui remplissent plusieurs fonctions importantes, en sont isolées. Il y a même des banques de sang de cordon où ils sont stockés. Le stockage des cellules souches nécessite certaines conditions et le respect scrupuleux d'un certain nombre de règles sanitaires et hygiéniques strictes.
Pendant de nombreuses années, les scientifiques ont estimé que le placenta humain hémochorique était un organe stérile. Cependant, de nombreuses études scientifiques ont rejeté cette idée. Même dans un placenta sain, certains microorganismes se retrouvent après l'accouchement, dont beaucoup vivent dans la cavité buccale d'une femme enceinte.
Comment est-il formé?
La formation de placenta est un processus biologique complexe. Les scientifiques pensent que le placenta se forme activement entre 15 et 16 semaines de grossesse. Cependant, le terme du développement final du corps peut être différent. Ainsi, ce n’est qu’à la vingtième semaine de grossesse que les vaisseaux sanguins commencent à fonctionner activement dans les tissus placentaires.
Dans la plupart des cas, le placenta est formé dans la paroi postérieure de l'utérus. Le tissu placentaire est formé avec la participation d’une formation embryonnaire spéciale - le cytotrophoblaste et l’endomètre lui-même (la paroi interne de la paroi utérine).
La structure histologique finale du placenta a été connue des médecins relativement récemment - à l'ère de l'examen microscopique. Dans le tissu placentaire, les scientifiques distinguent plusieurs couches consécutives:
- Decidua - la première couche dans la direction allant de l'utérus à l'embryon. En fait, c'est un endomètre modifié.
- Couche de lanthans (Fibrinoïde de Rohr).
- Trophoblaste. Cette couche recouvre les lacunes et se développe dans les parois des artères en spirale, ce qui empêche leurs contractions actives.
- Nombreux lacunesqui sont remplis de sang.
- Multicore simplastcytotrophoblaste de revêtement (syncytiotrophoblaste).
- Couche de cytotrophoblastes. C'est une couche de cellules localisées qui forment le syncytium et produisent la formation de certaines substances analogues aux hormones.
- Stroma. C'est un tissu conjonctif dans lequel passent les vaisseaux sanguins.Également dans cette couche se trouvent des éléments cellulaires très importants - les cellules de Kashchenko-Gofbauer, qui sont des macrophages et fournissent une immunité locale.
- Amnion. Participe à la formation ultérieure de liquide amniotique. Il est nécessaire pour la formation d'un environnement aquatique spécial dans lequel se développera le développement prénatal du bébé.
Un élément structurel très important du placenta est sa membrane décidual basale. C'est une sorte de barrière entre la partie maternelle et fœtale du placenta. Dans la région de la membrane déciduale basale, il existe de nombreuses cavités dans lesquelles du sang maternel est présent.
Fonctions
Le placenta pendant la grossesse joue un rôle très important. Le nombre de fonctions remplies par cet organe est assez important. L'un des plus importants d'entre eux est la fonction de protection ou de barrière. Le placenta est impliqué dans la formation de la barrière hémato-placentaire. Il est nécessaire pour le développement prénatal du foetus n'a pas été altéré.
La participation de la barrière hémato-placentaire implique les unités anatomiques suivantes:
- couche de cellules endométriales (paroi interne de l'utérus);
- membrane basale;
- tissu conjonctif lâche péricapillaire;
- membrane basale de trophoblastes;
- couches cellulaires de cytotrophoblastes;
- syncytiotrophoblaste.
Une telle structure complexe est nécessaire pour que la barrière hématoplacentaire remplisse des fonctions importantes pour le placenta. Une perturbation de la structure histologique peut être dangereuse. Dans une telle situation, le tissu placentaire ne peut tout simplement pas fonctionner pleinement.
Participation à l'échange de gaz
À travers les vaisseaux sanguins, qui sont en grande quantité dans le tissu placentaire, le fœtus reçoit de l'oxygène et «se débarrasse» également du dioxyde de carbone.
Cela se produit par diffusion simple et ordinaire. En même temps, l'oxygène pénètre dans le corps du bébé en croissance active et le dioxyde de carbone épuisé est libéré. Ce type de "respiration cellulaire" se produit pendant toute la période de la grossesse. Ce mécanisme unique se développe du fait que les poumons du fœtus se forment assez tard.
Un bébé dans l'utérus ne respire pas seul. Il prendra son premier souffle seulement après la naissance. Afin de compenser cette condition, un tel échange de gaz cellulaire a lieu.
Alimentation
Malgré le fait qu'un bébé a une bouche formée ainsi que des organes du système digestif au cours d'une certaine période de grossesse, il ne peut pas manger seul. Tous les composants nutritionnels nécessaires au corps de l'enfant pour sa naissance passent par les vaisseaux sanguins. Les protéines, les lipides et les glucides pénètrent dans le corps du bébé par les artères de sa mère. De la même manière, le bébé reçoit de l'eau, des vitamines et des oligo-éléments.
Cette caractéristique de la nutrition fœtale explique clairement pourquoi le régime alimentaire d'une femme enceinte est très important. Pour le développement intra-utérin complet du fœtus, la future mère doit surveiller attentivement les aliments qu'elle consomme pendant la journée.
Il est très important que les fruits et les légumes frais soient régulièrement présents dans le régime alimentaire des femmes enceintes, ainsi que des sources de protéines de haute qualité.
Isolement des échanges de produits inutiles
Les reins et le système excréteur du fœtus commencent à fonctionner assez tard. Bien qu'ils ne soient pas bien formés, le placenta vient à la rescousse. À travers les tissus placentaires, le corps de l’enfant élimine les métabolites indésirables. Ainsi, le corps du fœtus "se débarrasse" de l'excès d'urée, de créatinine et d'autres substances. Ce processus se fait par transport actif et passif.
Synthèse hormonale
La fonction hormonale du placenta est peut-être l'une des plus importantes. Pendant la grossesse, le tissu placentaire est même un organe de la sécrétion interne, car il participe à la formation de substances biologiquement actives.
L'une d'entre elles est l'hormone la plus importante de la grossesse, la gonadotrophine chorionique. C'est nécessaire pour le déroulement normal de la grossesse. Cette hormone assure le bon fonctionnement du placenta et stimule également la formation de progestérone dans le corps d'une femme enceinte. Il est nécessaire pendant la grossesse de stimuler la croissance de l'endomètre et d'arrêter temporairement la maturation de nouveaux follicules dans les ovaires.
Sous la participation du placenta, le lactogène placentaire est également formé. Cette hormone est nécessaire pour préparer les glandes mammaires aux changements à venir - la lactation. Sous l'influence du placenta, la formation d'une autre hormone nécessaire pendant la grossesse - la prolactine. Il est également nécessaire de préparer les glandes mammaires de la future mère à la prochaine lactation.
Les scientifiques ont identifié que le tissu placentaire peut synthétiser plusieurs autres hormones - la testostérone, la relaxine, la sérotonine et d'autres. En plus de la synthèse active d'hormones, le tissu placentaire est impliqué dans la formation de substances analogues aux hormones nécessaires au déroulement et au développement normaux de la grossesse.
Protection fœtale
Cette fonction du placenta peut être divisée en plusieurs types. Donc, cela peut être mécanique et immunisé. Chacun d'entre eux est très important dans la période de développement fœtal.
La protection mécanique du fœtus implique la protection du corps de l'enfant des influences de l'environnement. Le tissu placentaire est une structure très délicate. Il est situé à proximité du fœtus. Avec diverses blessures, le placenta "adoucit" le coup. Cela aide à réduire les risques de dommages pour le fœtus.
La fonction de protection immunitaire du placenta est la suivante: le placenta contribue à fournir au corps de l'enfant des anticorps maternels. Ces substances spéciales assurent l'immunité du fœtus tout au long de sa vie prénatale dans l'utérus.
Les anticorps qui pénètrent dans le sang du bébé par sa mère sont des immunoglobulines. Certains d'entre eux pénètrent calmement dans le placenta et pénètrent dans le corps de l'enfant. Ainsi, le placenta aide à protéger le bébé d'un certain nombre d'infections bactériennes et virales.
L'entrée d'anticorps maternels contribue également à la prévention du conflit immunologique entre la mère et le fœtus. Dans ce cas, l'organisme maternel ne perçoit pas le fœtus comme un objet génétique étranger. Cette fonctionnalité aide à prévenir le rejet du fœtus par l'utérus pendant toute la grossesse.
Il convient de noter le rôle particulier du syncytium - un élément spécial du tissu placentaire. Il est impliqué dans l'absorption d'un certain nombre de produits chimiques dangereux pouvant traverser le placenta de la mère au fœtus. Ainsi, le placenta protège le corps du bébé des intrusions dangereuses comme le narcotique, le toxique et d’autres dangereux.
Il est important de se rappeler qu'une telle sélectivité de pénétration peut être individuelle. Si la structure histologique du placenta est normale, des substances dangereuses persistent. S'il est cassé, les toxines et les poisons peuvent facilement pénétrer dans le corps de l'enfant et lui causer un préjudice irréparable. C’est pourquoi les médecins recommandent aux femmes enceintes de renoncer à leurs mauvaises habitudes pendant la grossesse.
Le tabagisme et la consommation d'alcool, ainsi que de drogues peuvent provoquer le développement de maladies dangereuses chez un fœtus en développement actif. Il est beaucoup plus facile d'empêcher leur développement que de continuer à essayer de faire face aux pathologies apparues.
Le maintien d'un mode de vie sain pour la future mère revêt une grande importance pour la formation et le fonctionnement normal du placenta.
Migration
La position initiale du placenta dans la cavité utérine est un indicateur clinique très important. Même pendant la grossesse, cela dépend de son emplacement.
Habituellement, le tissu placentaire est attaché à la paroi arrière ou antérieure de l'utérus.Très rarement, il est attaché uniquement à l'un des murs latéraux. Le tissu placentaire du signet commence au premier trimestre de la grossesse et est associé au site d'implantation d'un ovule fécondé.
Normalement, un œuf fécondé se fixe au bas de l’utérus. Dans cette zone, le flux sanguin est bon, ce qui est nécessaire au développement intégral du fœtus par voie intra-utérine pendant la grossesse. Cependant, cette situation ne se développe pas toujours.
En pratique obstétricale, on enregistre des cas où l’implantation d’un ovule fécondé a lieu dans les parties inférieures de l’utérus. Ceci est précédé par un grand nombre de raisons différentes. Dans ce cas, l'œuf fécondé peut couler presque à la base de la gorge utérine interne, où il se fixe à la paroi utérine.
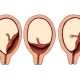
Plus l'implantation est basse, moins le placenta est localisé. La croissance du tissu placentaire dans la région de la gorge utérine interne appelée par les médecins previa. Cette pathologie dangereuse aggrave considérablement le déroulement de la grossesse et peut même entraîner le développement de complications dangereuses.
L'emplacement initial du tissu placentaire peut changer. Cela se produit le plus souvent lorsque le placenta est attaché à la paroi antérieure de l'utérus. Le processus de modification de la localisation initiale du tissu placentaire est appelé migration. Dans ce cas, le déplacement du placenta se fait généralement de bas en haut. Ainsi, si la position basse du tissu placentaire a été détectée au cours de la première moitié de la grossesse, elle peut encore changer.
Habituellement, la migration du placenta s'effectue assez lentement - dans les 6 à 10 semaines. En règle générale, il ne se termine complètement que vers le milieu du troisième trimestre de la grossesse.
Le placenta, situé à l'arrière de l'utérus, ne migre pratiquement pas. La probabilité de déplacement du tissu placentaire dans cette position est extrêmement faible. Ceci est dû en grande partie à certaines caractéristiques de la structure de l'utérus.
Norma
Un placenta en bonne santé est un élément important du déroulement normal de la grossesse. Le développement de cet organe unique de la grossesse se fait progressivement. Du moment de la formation dans le corps féminin à la naissance, le placenta change presque constamment.
Les médecins peuvent évaluer les propriétés anatomiques du placenta et identifier diverses anomalies dans son développement en effectuant des examens échographiques. Pour ce faire, la future mère doit subir plusieurs échographies tout au long de la grossesse.
Avec l'aide d'appareils modernes, les spécialistes peuvent obtenir une visualisation assez claire du tissu placentaire. Lors de l'examen échographique, le médecin peut voir la structure du placenta, la présence de modifications diffuses de celui-ci, ainsi que les pathologies émergentes.
La maturité du placenta est un indicateur clinique très important, qui doit être déterminé par les obstétriciens-gynécologues pendant la grossesse. À chaque étape de la grossesse, cela varie. C'est tout à fait normal. Dans le même temps, il est important d’évaluer la conformité de la maturité du placenta à un âge gestationnel spécifique.
Ainsi, les experts identifient plusieurs options pour la maturité du tissu placentaire:
- Zéro (0). Caractérise la structure normale du placenta jusqu'à environ 30 semaines de gestation. Le placenta d'une telle maturité a une surface plutôt lisse et uniforme.
- Premier (1). Caractéristique d'un placenta sain dans la période de 30 à 34 semaines de grossesse. À maturité du premier degré, des taches spécifiques apparaissent sur le placenta.
- La seconde (2). Formé normalement après 34 semaines de grossesse. Un tel tissu placentaire semble plus important, des stries spécifiques y apparaissent, ainsi que de petites rainures.
- Le troisième (3). C'est la norme pour une grossesse normale à terme.Le placenta, qui a un tel degré de maturité, présente sur sa surface de grosses vagues assez prononcées qui atteignent la couche basale. De plus, sur la surface externe du tissu placentaire apparaissent des points en fusion, ayant une forme irrégulière - des dépôts de sel.
Déterminer le degré de maturité du placenta permet aux médecins d’orienter le terme de l’accouchement à venir. Dans certains cas, le tissu placentaire mûrit trop rapidement. Cela conduit au développement d'un certain nombre de complications dangereuses. Dans ce cas, la tactique de la grossesse doit être revue par des experts.
Pathologies
Malheureusement, des anomalies dans le développement et la formation du placenta se produisent assez souvent dans la pratique obstétricale. Ces conditions aggravent considérablement le pronostic de la grossesse. Défauts émergents dans la structure du placenta et contribuent à la détérioration du flux sanguin, ce qui est nécessaire pour le développement intra-utérin complet du bébé.
Actuellement, il existe de nombreuses pathologies différentes du placenta. L'un des plus dangereux d'entre eux est une forte augmentation du tissu placentaire à la paroi utérine. Il semblerait que plus le placenta «pénètre» dans l'endomètre, plus la fixation doit être sécurisée, mais en réalité, il n'en est rien.
Une forte augmentation du placenta par rapport à la paroi utérine est un problème de développement dangereux en raison de sa séparation pendant l'accouchement. Dans une telle situation, la naissance d'un enfant se déroule normalement normalement et la naissance d'un nouveau-né est retardée. Une telle situation clinique peut être dangereuse en raison du développement de saignements utérins massifs.
En outre, la présence à long terme de la post-naissance dans l'utérus constitue une menace pour le développement de l'infection des organes reproducteurs.
Avec une forte augmentation du tissu placentaire à la paroi de l'utérus, une intervention chirurgicale gynécologique est nécessaire. Dans cette situation, les médecins séparent délibérément le placenta des parois utérines.
Très souvent, des cicatrices se forment sur l'utérus. Cela se produit généralement dans les cas où diverses opérations chirurgicales ont été pratiquées - césarienne, excision de tissus endommagés et autres. La cicatrisation du tissu conjonctif conduit à la cicatrisation.
La croissance du placenta dans la cicatrice utérine est une pathologie plutôt dangereuse. Dans ce cas, des complications dangereuses peuvent survenir lors de l'accouchement naturel. Pour les éviter, les médecins doivent souvent recourir à la chirurgie obstétricale - césarienne.
La forte descente du placenta au niveau de la gorge utérine interne est dangereuse par le développement de sa présentation. Cette pathologie aggrave le pronostic de la grossesse. Avec le placenta previa, le risque de développer des maladies infectieuses dangereuses et une naissance prématurée est assez élevé. Afin de préserver et de prolonger au maximum la grossesse, la future mère doit suivre scrupuleusement les recommandations formulées par les médecins.
Le décollement placentaire est une autre pathologie dangereuse qui se produit dans la pratique obstétrique. Elle se caractérise par le détachement du tissu placentaire dû à certaines raisons des parois de l'utérus. En même temps, en règle générale, des saignements se développent. Si le décollement placentaire se produit sur une zone assez vaste, cette situation est extrêmement dangereuse pour le fœtus. Le détachement massif du tissu placentaire, accompagné de l'apparition de troubles fonctionnels dans le corps de l'enfant, peut être une indication d'une césarienne d'urgence.
Une autre pathologie dangereuse est l'œdème placentaire. Le développement de cette maladie peut entraîner diverses raisons, notamment les infections bactériennes et virales. Un œdème prolongé du placenta peut entraîner une insuffisance placentaire, une hypoxie fœtale et provoquer un travail prématuré. En identifiant cette pathologie, les médecins effectuent un traitement complet.
Dans le placenta, il y a beaucoup de vaisseaux sanguins. Le tissu placentaire qui les entoure est assez mou, tendre.De forts effets mécaniques peuvent contribuer au fait qu’il apparaît de petits microdamages et même des ruptures. En règle générale, cliniquement, de telles blessures mineures ne se manifestent pas avant longtemps.
Si les déchirures du tissu placentaire sont assez importantes, cela contribuera à perturber son fonctionnement. Dans ce cas, l'état général du fœtus peut être affecté. Les troubles circulatoires peuvent affecter le rythme cardiaque du bébé, ainsi que l’augmentation de son déficit en oxygène dans le sang.
La détection des défauts et des petites hémorragies dans le placenta n'est possible qu'avec l'aide des échographies modernes. Les dommages mineurs sont généralement déterminés rétrospectivement - après la livraison, lors d'une inspection visuelle du placenta.
Les modifications structurelles peuvent également être déterminées à l'aide d'un examen histologique, effectué après l'accouchement. Pour mener cette enquête, la post-naissance est envoyée à un laboratoire spécial, où elle est étudiée.
À propos du placenta, voir la prochaine vidéo de Larisa Sviridova.