Streptoderma chez les enfants: des symptômes au traitement
Diverses maladies de la peau ne sont pas rares pendant l'enfance et l'adolescence. L’immunité de l’enfant n’est pas aussi forte que celle de l’adulte et ne peut donc souvent pas donner une réponse immunitaire décente à l’invasion de la microflore pathogène. Commence alors la streptodermie - une maladie répandue dans l’enfance.
À propos de la maladie
Streptoderma se réfère à des maladies infectieuses de la peau. Il provoque sa microflore streptococcique. Les streptocoques vivent partout et sont considérés comme des parasites. La plupart d'entre eux se trouvent dans le tube digestif, dans la bouche, dans le nez et dans le gros intestin. Les tailles de streptocoques sont petites - environ 1 micron de diamètre. Race très rapidement. Dans le processus de reproduction, les bactéries produisent des toxines, et c'est ce qui cause la maladie: des zones arrondies purulentes apparaissent sur la peau. Les épidémies de streptodermie peuvent être petites, de quelques millimètres à la fois, de 20 à 30 centimètres de diamètre.
Puisqu'il existe de nombreux types de streptocoques, il faut comprendre sous streptodermes plusieurs types de maladies:
- impétigo contagieux;
- impétigo bulleux;
- stomatite angulaire;
- lichen simple;
- tournoiol;
- érythème fessier streptococcique.
Dans le monde, il n'existe pas de données précises sur la fréquence de la streptodermie, car les patients ne la réfèrent pas toujours à un médecin. Beaucoup préfèrent traiter les formes bénignes seules et, par conséquent, les données sur les malades ne sont enregistrées nulle part.
Il est connu que les streptocoques plus "aiment" les femmes et les enfants. Selon les estimations de l'OMS, la prévalence de la streptodermie chez les enfants et les adolescents présentant des problèmes dermatologiques atteint 60%.
Comment se passe l'infection?
Quand on lui demande si le streptoderma est contagieux ou non, il n’ya qu’une réponse: cette maladie est très contagieuse. Le chemin de sa distribution s'appelle contact familial.
Un enfant peut être infecté par l’infection d’autres enfants et d’adultes, jouer avec certains jouets, être en contact tactile, utiliser des objets usuels, de la vaisselle, des serviettes et des objets.
C’est pourquoi la maladie affecte le plus souvent l’ensemble de l’équipe d’enfants à la fois - dans un jardin d’enfants ou une école, dans un groupe en sanatorium ou dans un camp pour enfants. De même, les adultes sont infectés.
Il faut comprendre que, pour que les streptocoques se développent, nous avons besoin d’un habitat optimal - une température d’environ 37 degrés avec un signe plus, une humidité spéciale. Cet environnement est le corps humain. Pour entrer dans un environnement de reproduction approprié, le microbe doit vaincre la couche externe de la peau. Il facilite la tâche de toute blessure, égratignure, abrasion sur la peau de l'enfant. L'infection se propage très rapidement.
Le plus souvent, l’incidence maximale se produit pendant la saison chaude - printemps et été. C'est pendant ces saisons que la transpiration augmente, ce qui en soi augmente le risque de microtraumatismes de l'épiderme.
La période d’incubation est difficile à déterminer avec un laps de temps spécifique, tous très individuels. À partir du moment où le streptocoque frappe la peau, s'il y a des lésions cutanées, il faut 7 à 10 jours pour que se développent les symptômes cliniques de la maladie (apparition de caractéristiques sur la peau).
L'enfant reste contagieux tant qu'il y a des poches d'infection à streptocoques sur sa peau.
Le plus souvent, une des maladies à streptocoques se développe lorsqu'un bébé ou un adolescent a des problèmes de peau associés:
- pédiculose;
- dermatite et dermatose;
- la gale;
- l'allergie;
- acné chez les adolescentes;
- immunité réduite;
- la présence d'anémie;
- maladies chroniques;
- infections parasitaires;
- violation des règles d'hygiène.
La maladie survient chez les enfants en bas âge et les enfants plus âgés avec une fréquence presque identique, mais chez les enfants, elle est plus dure et dure plus longtemps. Ce sont les caractéristiques d'âge de l'immunité. Les causes d'occurrence ne sont pas toujours possibles.
Outre le trajet de contact de la transmission, il existe une gouttelette en suspension dans l'air, mais de cette manière, le streptocoque est transmis très rarement.
Symptômes et signes
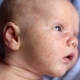
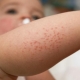
Il est généralement très difficile de déterminer le moment de l’infection car, pendant la période d’incubation, il n’ya aucun signe de la maladie. Ce n'est que dans 7 à 10 jours que le stade initial de la maladie se manifeste - formations de streptocoques. Chacun ressemble à une couleur rosée arrondie. Il n’est pas nécessaire que cet élément ait la forme ronde ou ovale correcte, souvent les taches n’ont pas des bords lisses.
Après quelques jours, elles commencent à dégénérer en vésicules purulentes. C'est la présence de pus qui permet de distinguer le streptoderme de l'herpès ou de la dermatite allergique.. Selon la profondeur de pénétration des microbes, plusieurs manifestations cliniques sont distinguées: si la streptodermie est superficielle (par exemple, avec l'impétigo), les vésicules éclatent rapidement et ne laissent pas de marques, cicatrices ou cicatrices après la guérison, et ne touchent pas uniquement les formes profondes de la maladie; mais aussi la couche germinale de la peau, ce qui peut entraîner la formation de défauts de peau laides dans le futur.
Chez l’adulte, la maladie n’est presque pas associée à de graves problèmes de santé. Mais chez les enfants, la streptodermie est plus prononcée: il peut y avoir une légère démangeaison dans la zone des zones touchées, ainsi qu'une peau sèche sur le site de la lésion. Si les lésions sont étendues, l'enfant peut s'élever à 37,0-37,7 degrés, il peut y avoir une augmentation des ganglions lymphatiques.
La streptodermie sur les jambes est souvent localisée, mais un tel agencement d'éruptions et de toute autre peut facilement se propager à l'ensemble du corps en peu de temps. Des éléments individuels peuvent fusionner, formant des zones de dommages encore plus étendues. Si seuls les plis de la peau sont initialement affectés, par exemple sur le pape, les plis du coude sur les bras, une lésion bactérienne a toutes les chances de ne pas dépasser les plis.
Même si la lésion est importante, sachez que les ongles et les cheveux ne sont jamais sensibles à la streptodermie.
Si la zone de peau affectée est régulièrement exposée à des blessures, des frottements, la maladie peut devenir chronique. Pour streptodermie chronique nécessairement des conditions préalables. Le plus souvent, cette forme de maladie se développe dans le diabète sucré, dans les maladies rénales, dans toutes les maladies chroniques chez l'enfant, dans les maladies génétiques. Dans ce cas, la maladie apparaîtra et régressera par vagues. Entre les attaques, la peau de la zone touchée devient rugueuse, squameuse, sèche et peut différer légèrement de la couleur saine.
Au début, lors de la première infection, la streptodermie est toujours localisée et les parents ont pour tâche de faire tout ce qui est en leur pouvoir pour empêcher la propagation de l’infection à l’épiderme en bonne santé.
L'eau est dangereuse C'est le contact avec elle qui permettra aux taches de ramper à travers le corps. Cela est particulièrement visible dans le cas où les premiers éléments d'éruptions streptococciques apparaissent sur le visage (joue, menton, lèvres, nez).
Après quelques heures de lavage, de nouveaux foyers d'infection se forment sur la tête (nez, paupière, etc.).e.), ainsi que sur les mains, avec un léger gonflement de l'épiderme entre les anciens et les nouveaux éléments affectés.
Comment reconnaître le type de maladie?
Selon les symptômes caractéristiques, il est facile de déterminer non seulement le fait d’une infection à streptocoque, mais aussi son apparence.
Ce sont des signes des variétés les plus courantes de cette maladie bactérienne:
Streptocoque
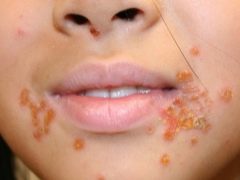
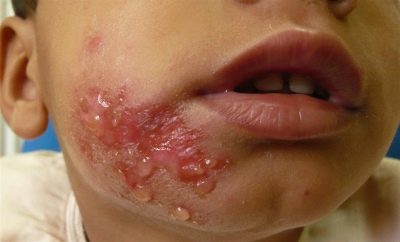
La forme la plus commune de la maladie qui se développe massivement dans le nez, sur le visage, sur les mains et les pieds, sur les parties exposées du corps. Il s'agit d'une streptoderme de surface, qui n'a presque jamais de conséquences négatives du point de vue de l'esthétique de l'apparence de la peau.
Au stade initial, la maladie est un petit flacon avec un contenu boueux, la peau autour devient rouge rapidement. Assez rapidement, il s'ouvre en formant une croûte brune ou jaunâtre sèche ou humide. Lorsque la croûte tombe, la peau se recouvre d'une couleur plus vive. L'hyperpigmentation (rose bleuté) dure un certain temps avant de passer sans laisser de trace.
Plus le traitement est commencé tôt, plus les chances que la maladie ne se propage sont grandes. Le traitement peut durer plusieurs semaines. L'enfant reste contagieux 28 jours après l'apparition du premier conflit vésiculaire (c'est le nom que porte l'élément streptocoque primaire).
Impétigo semblable à une fente (zaeda)
Cette forme de streptodermie confondue avec une autre est presque impossible - il est toujours situé dans le coin de la bouche et ce n'est que dans des cas isolés que l'emplacement dans le coin de l'œil ou sur les ailes du nez est décrit. Les conflits dans ce cas sont de petite taille et léthargiques - la bulle se rompt rapidement et laisse une fente semblable à une fente avec une croûte jaunâtre. Elle s'en va et la plaie est à nouveau exposée. La maladie amène souvent l'enfant à se plaindre de douleur en mangeant, en souriant, en parlant, en bavant, en se démangeant à l'endroit affecté. Très souvent, le zaeda est chronique.
Il est extrêmement rare que de telles streptodermes soient réparties ailleurs depuis le lieu de leur apparition initiale. Il est facile à traiter, mais peut être compliqué par l’ajout d’une infection fongique, surtout en cas de carie, de candidose de la cavité buccale.
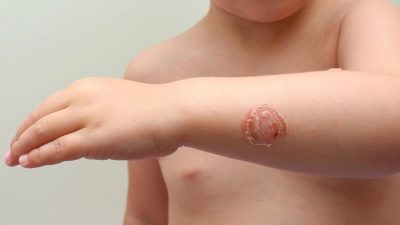
Bullet impétigo
Cette forme de maladie infectieuse, qui se caractérise par grave, il affecte généralement les pieds, les mains et les genoux. Au début, l'enfant va former dans ces endroits de grandes cloques remplies de pus et de liquide séreux. Ils sont très flasques, doux, faciles à déchirer. Après une rupture, il ne se forme pas de croûtes écailleuses mais une véritable érosion, ce qui se produit souvent chez les enfants dans le contexte d'une augmentation de la température et des ganglions lymphatiques régionaux.
Si l'infection commence chez un bébé (chez le nourrisson, le nouveau-né), les signes d'intoxication générale ne sont pas exclus. Plus l'enfant est jeune, plus le risque de signes cliniques concomitants de détérioration de l'état général est élevé.
Lichen simple
Cette forme d'enfants tombe plus souvent malade que les adultes. Le plus souvent, la maladie commence chez les groupes d'enfants à l'automne et au printemps. Le plus Il peut souvent apparaître sur le visage autour de la bouche, sur le menton, les joues, les mains et encore moins sur la jambe.. Les bulles contenant du liquide ou du pus ne se forment pas en même temps. C'est pourquoi on parle souvent de streptodermie sèche.
Elle se présente sous forme de lésions blanchâtres ou rosâtres délimitées. À l'intérieur du foyer est couvert d'écailles grisâtres. Éruptions cutanées démangeaisons et démangeaisons.
Si un enfant prend un bain de soleil au soleil pendant un moment, les manifestations de simple privation sont réduites mais ne disparaissent pas du tout.
Le bronzage lui-même est inégalement réparti, la peau prend une apparence bigarrée - dans le foyer de la lésion, la peau reste plus claire.
Turniol
Le deuxième nom pour ce type de streptodermie est rouleaux à ongles impétigo. Chez les enfants se produit rarement. Primaire le blister flikten apparaît sur la peau à côté de la plaque à ongles. C'est une condition assez douloureuse. À l’intérieur du blister, le liquide séreux s’arrête pour purulent dans les 2-3 jours. Il existe une maladie et un autre nom avec lequel les gens sont mieux connus: le criminel superficiel.
Souvent, une érosion ou un ulcère se développe ensuite et une perte de la plaque de l'ongle peut survenir. Chez les jeunes enfants, avec cette forme d'infection à streptocoque, une fièvre se développe et les ganglions lymphatiques régionaux peuvent augmenter.
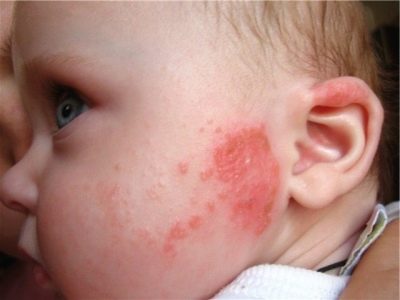
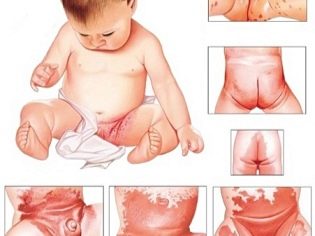
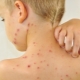
Érythème fessier streptococcique
Cette forme de la maladie affecte le plus souvent les enfants en bas âge. Le streptocoque affecte la peau qui présente déjà des signes d'érythème fessier ou de dermatite atopique. Tel la maladie survient le plus souvent aux oreilles et derrière les oreilles, dans la région de l'aine, sous les bras. La peau, qui est le plus souvent soumise à des frictions, peut également être infectée par le streptocoque (chez la femme - sous les glandes mammaires, à l’intérieur des cuisses), chez les enfants - dans la région des fesses.
Plusieurs petites cloques avec fluide séreux apparaissent, qui se confondent rapidement. Ils sont douloureux, peuvent démanger et démangeaisons. Après ouverture, des fissures et une érosion de la peau se forment. En l'absence de traitement adéquat et en cas de non respect des règles d'hygiène, une maladie chronique avec exacerbations occasionnelles est possible.
Diagnostics
La définition de streptoderma ne cause pas beaucoup de travail, même par signes visuels. Mais dans tous les cas, le diagnostic doit être confirmé, mais comme les parents observent l'éducation de la peau de l'enfant, qui ressemble à une maladie cutanée infectieuse, vous devez absolument vous adresser à un pédiatre. Il est préférable de se rendre à l’hôpital des maladies infectieuses et non à la clinique habituelle.Après tout, il existe des opportunités pour rapidement confirmer ou infirmer le streptoderma en laboratoire.
Dès que la maladie commence, il devient possible d'établir la présence de streptocoque par l'examen microscopique de l'ensemencement bactériologique du grattage. Cette analyse est effectuée en premier. Avec un raclage, les streptocoques sont détectés avec un diagnostic approprié. Il est important de faire cette analyse avant le traitement, de sorte que tout traitement personnel à la maison est hautement indésirable.. Si la mère essayait de soigner elle-même la maladie chez l'enfant, puis allait chez le médecin, le frottis pourrait être négatif, alors que la streptodermie se produirait réellement. Mais même dans ce cas, un médecin expérimenté distinguera cette maladie des autres affections dermatologiques par la combinaison de manifestations cliniques.
Le spécialiste saura le distinguer de l'urticaire, du pityriasis versicolor, de la pyodermite ou de la dermatite. A la maison, ce n'est pas toujours le cas. Également dans un hôpital ou une clinique, il est possible de déterminer les complications d'une infection à streptocoque - lésions fongiques.
Si un enfant a eu au moins deux épisodes de détection de streptodermie au cours de la dernière année, il est fortement recommandé de l'examiner de manière exhaustive - examiner l'état du tractus gastro-intestinal, faire une échographie des organes abdominaux, faire des tests d'œufs de vers, effectuer des tests sanguins de laboratoire pour le sucre et les hormones thyroïdiennes. , et aussi faire des analyses générales de sang et d’urine.
Traitement
Si l'enfant va bien avec une immunité (pas de VIH, de graves maladies auto-immunes) et si les foyers de la maladie sont uniques et non étendus, des remèdes locaux sont généralement prescrits. En plus de tels moyens, qui traitent directement les zones touchées, il est recommandé de prendre des vitamines, un traitement UV.
Bien que les parents traitent l’enfant conformément aux recommandations du médecin, vous ne pouvez pas lui donner de bain.. Si nécessaire, pour effectuer des procédures hygiéniques, une peau saine peut être nettoyée avec un coton-tige humide, en essayant dans tous les cas de ne pas toucher les zones touchées. Peut être utilisé pour de tels frictions, pas d'eau, mais une faible décoction de camomille.Au moment du traitement, l'enfant ne doit pas porter de vêtements en tissu synthétique, car il provoque la transpiration, et la transpiration au cours de cette période augmente la probabilité de propagation des foyers d'infection. Pour empêcher cela, nous avons besoin non seulement de vêtements en tissus naturels, dans lesquels la peau va bien respirer, mais également de la température optimale de l'air dans la pièce. Dans un appartement où il fait chaud, l'enfant va quand même transpirer.
Dès le premier jour de maladie, un enfant devrait avoir son gobelet, son assiette, ses draps et ses serviettes. Il ne devrait pas jouer avec d'autres enfants, et encore moins utiliser les mêmes jouets et les mêmes choses avec eux.
La quarantaine pour le streptoderma est de 10 jours. Par conséquent, après la découverte de la maladie chez un enfant, il est impératif d'informer le jardin d'enfants ou l'école fréquentée par l'enfant. Il doit y avoir une quarantaine de dix jours pour tous ceux qui ont été en contact avec l'enfant.
Pour un enfant régime d'épargne recommandé pendant le traitement, dépourvu de tout produit à forte allergénicité. Les aliments épicés et gras doivent également être exclus du régime alimentaire. Les allergies alimentaires au cours de cette période peuvent entraîner une augmentation de l'exsudat et une aggravation de la maladie.
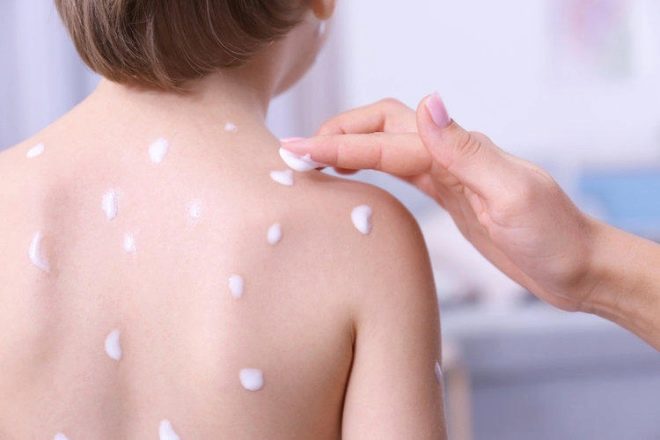
Il est recommandé de traiter les lésions plusieurs fois par jour.. S'il y a des bulles non ouvertes, elles sont soigneusement ouvertes avec une aiguille stérile et traitées avec des colorants à l'aniline. Pour ces fins, le bien connu vert brillant (solution vert brillant), bleu melitenovo, "Fukortsin" est adapté à tout le monde. Après ce traitement, un pansement propre et sec avec une pommade ayant un effet désinfectant est appliqué sur le site de l'inflammation.
Si l'enfant a formé une croûte dure, en aucun cas, ne peut pas essayer de les séparer manuellement, cela peut conduire à la formation d'un eczéma grave. Les croûtes sont enduites de vaseline et après environ un jour, elles sont facilement éliminées lors du traitement suivant.
Si la streptodermie a une nature longue et lente, un traitement antibiotique est appliqué. Le terme ne dépasse généralement pas 6-7 jours.
Médicaments pour la thérapie
La streptodermie chez les enfants est traitée assez bien et rapidement, si tout est fait correctement. Une erreur parentale courante consiste à arrêter le traitement dès que des signes d'amélioration apparaissent. Le traitement prescrit par le médecin doit être complété sans faute.
Comme déjà mentionné, les médicaments suivants sont utilisés pour le traitement local.
Solution verte brillante - un antiseptique populaire, qui est produit non seulement sous forme liquide, mais également sous une forme plus pratique - sous la forme d'un crayon. Il a non seulement un effet contre les bactéries, mais résout également partiellement certains champignons, et peut donc être utilisé pour un traitement local, même en cas de streptodermie compliquée. Traiter les lésions deux fois par jour.
"Fukortsin" - le deuxième nom - «liquide Kostellyani», a une couleur rouge vif. La composition est efficace contre les streptocoques et certains types de champignons. Le traitement de la peau est effectué 2 à 4 fois par jour. Avant d'appliquer la pommade, il est recommandé d'administrer un liquide de framboise parfaitement sec sur la peau.
Bleu de méthylène ou juste bleu. Ce colorant est utilisé pour traiter la peau affectée jusqu'à 2 fois par jour. Une solution alcoolique de colorant aniline est disponible dans toutes les pharmacies.
Vous ne devez pas appliquer plusieurs colorants à la fois - le traitement ne sera pas plus efficace. Choisissez un outil et ne sautez pas le temps de traitement.
Si les lésions sont importantes, elles peuvent également être recommandées avant le traitement par Miramistin et la Chlorhexidine.
Onguents, qui sont souvent prescrits pour les enfants streptodermes.
Ichthyol - antiseptique médicamenteux, particulièrement efficace contre l’eczéma à streptocoque. Appliquez 2-3 fois par jour.
Tétracycline - Un médicament antibactérien populaire pour le traitement des maladies de la peau et des maladies des yeux.Pour le traitement de la streptodermie, appliquez une pommade avec une concentration de tétracycline de 3%. Il est nécessaire d’utiliser la lésion après un traitement avec des colorants à l’aniline 1 à 2 fois par jour.
Le zinc. Le principal ingrédient actif est l'oxyde de zinc, qui a un effet antiseptique et desséchant prononcé. Sur la base de cette substance, il existe d'autres médicaments, par exemple le "Zindol". Particulièrement efficace contre l'eczéma humide.
Pommade au soufre - Un antiseptique populaire, actif contre la plupart des agents pathogènes. Appliquez une surface préparée 1 à 2 fois par jour.
Si l'enfant a tendance à avoir des allergies, des antihistaminiques, tels que Claritin, Suprastin, sont également prescrits pendant la durée du traitement. La posologie exacte et le nombre de doses par jour prescrites par le médecin, en fonction de l'âge du patient. Si des antibiotiques systémiques sont recommandés, choisissez le plus souvent des moyens tels que "Amoxiclav" et "Flemoksin Solyutab". Si un enfant présente une résistance au groupe d'antibiotiques à base de pénicilline, l'azithromycine ou Summamed est recommandé. En outre, des prébiotiques et des probiotiques peuvent être prescrits afin de préserver la santé des intestins pendant le traitement antibiotique.
Enfants immunodéprimés (par exemple, un enfant peu de temps avant que Streptoderma ne soit atteint d'une grippe sévère ou d'un RVIV ou souffre d'une maladie chronique avec de fréquentes rechutes), un traitement médical peut être recommandé par le médecin pour maintenir son immunité. En plus des vitamines, il contient «Licopid» en comprimés de différentes doses (pour les enfants, 1,0 mg chacun, pour les enfants de 15 ans - 10 mg chacun).
Opinion du Dr. Komarovsky
Le célèbre pédiatre et présentateur de télévision Evgueni Komarovsky est persuadé que le streptocoque est sensible à tout type d'infection - la maladie peut survenir chez les nourrissons et les adolescents, mais il est plus probable qu'elle se manifeste chez un enfant fréquentant une école maternelle ou une école de sport de contact. Peu importe qu'il y ait des signes d'infection à streptocoques sur votre doigt ou ailleurs, les antibiotiques aideront à soigner rapidement la maladie. Evgeny Olegovich recommande vivement de ne pas abandonner le traitement antibactérien.
Malheureusement, de nombreuses mères pensent à tort qu'il est possible de composer avec la décoction de camomille et de calendula chez les streptocoques, ainsi qu'avec les autres moyens de la "grand-mère", mais ce n'est pas le cas. Streptoderma alors qu'il ne fait que se propager et devient chronique. Selon Evgueni Komarovski, les antibiotiques modernes ne sont pas du tout effrayants et leur mal est exagéré à bien des égards. C'est également le traitement le plus efficace et le plus rapide.
Les projections concernant la streptodermie sont favorables, la maladie est guérie complètement et facilement. C'est pourquoi il est absolument inutile d'expérimenter des remèdes populaires s'il existe des moyens efficaces et rapides de délivrance.
Prévention
Les streptocoques sont les habitants naturels de notre peau. Ils ont tous - tant chez les patients que chez les personnes en bonne santé. Ils ne font pas de mal à une personne tant que l'immunité est suffisamment forte. Mais si elle s’affaiblit ou si des dommages se produisent sur la peau, la personne entre automatiquement dans le groupe de risque de la streptodermie. Sachant cela, il vaut la peine de s’occuper à l’avance de la prévention des infections. Cela vous aidera des conseils simples.
- Apprenez à votre enfant l'hygiène dès son plus jeune âge. Surveiller de plus près l'hygiène du bébé. Dès que l'enfant rentre à la maison, vous devez immédiatement vous laver les mains, approcher le bébé avec des mains propres et lavées. Si un enfant reste longtemps dans un endroit surpeuplé, par exemple en train ou en avion avec sa mère, vous ne devez pas seulement vous laver les mains, mais aussi les traiter avec un antiseptique, par exemple "Miramistin".
- Il est préférable de traiter immédiatement un antiseptique des égratignures, des abrasions et des plaies chez un enfant.Par exemple, le peroxyde d'hydrogène, sans attendre d'infection ou non.En cas de blessure, vous pouvez appliquer la crème "Baneotsin" ou un autre médicament thérapeutique et prophylactique.
- Les maladies chroniques augmentent les risques de susceptibilité aux bactéries, et ne les laissent donc pas suivre leur propre chemin., l'enfant doit recevoir des soins médicaux appropriés et en temps utile.
- Renforcer l'immunité des enfants. Les enfants qui grandissent dans des conditions de «serre» souffrent le plus souvent de diverses maladies, notamment des maladies infectieuses de la peau. Une activité physique adéquate, des sports, marcher au grand air, des aliments sains et endurants sans suralimentation sont les meilleurs moyens de renforcer l’immunité de l’enfant.
- Il faut apprendre aux enfants dès le plus jeune âge à ne pas prendre les objets des autres., jouets et ne pas donner à l'utilisation de personnes inconnues possèdent des choses.
En particulier, il faut être attentif au cas où l'enfant était déjà atteint de streptodermie. Cet agent pathogène spécifique ne produit pas d'immunité, il ne contient pas de vaccin et, par conséquent, une infection répétée est très, très probable. Par conséquent, il est très important d'être sensible aux nouvelles de la maternelle, de l'école. Si vous parlez de quarantaine, soyez particulièrement vigilant, inspectez l'enfant tous les jours. Si votre bébé est malade, n'hésitez pas - informez-en les responsables de l'établissement préscolaire ou de l'établissement d'enseignement.
Respectez les mesures restrictives - ne transportez pas un enfant malade dans les transports en commun, vous pouvez marcher avec lui, mais pas sur le terrain de jeu où marchent les autres enfants, mais au loin, dans un parc ou un jardin public où l'enfant ne contactera pas ses pairs, des glissades tactiles, des manèges, des bancs.
Les avis
Un grand nombre de forums sont consacrés à la discussion sur le streptodermie infantile - les parents partagent leurs expériences et leurs conseils. De nombreuses mères pensent que la streptodermie devrait être traitée le plus tôt possible, car un traitement prolongé avec formation d’eczéma et de fissures augmente la probabilité que des cicatrices laides et des cicatrices subsistent sur la peau du bébé.
Les critiques les plus positives concernent le Fukorcin, les pommades au Levomekol, la tétracycline, l'érythromycine et d'autres pommades antibiotiques.