Kaip folikulai pradeda skverbtis IVF ir kaip pasirengti procedūrai?
Brandaus folikulų su IVF punkcija yra svarbus žingsnis protokole, nuo kurio priklauso tolesnis nevaisingumo gydymas. Kaip šią procedūrą ir kaip tinkamai ją pasirengti, šiame straipsnyje aprašysime.
Kas tai?
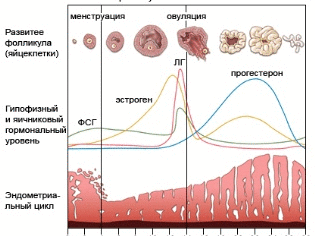
Kiekvieną mėnesį reprodukcinio amžiaus moteris vienoje kiaušidėje brandina folikulą (kartais du). Pasibaigus mėnesiniam laikotarpiui, prasideda šio pūslelės brandinimo procesas lytinėje liaukoje. Hormonų įtakoje auga keli folikulai, tačiau tik vienas (retai du) yra dominuojantis. Tai iš jo ovuliacijos dieną išeis brandus ir pasiruošęs susitikti su spermos ląstelėmis.
Per apvaisinimą in vitro nepakanka vieno kiaušinio, nes tikimybė, kad embrionas atsiras ir sėkmingai vystysis, o vėliau - implantacijos tikimybė, tuo daugiau kiaušinių buvo gauti lytinių liaukų paruošimo etape. Moteris, kuri ketina tapti motina IVF metodu, užima hormoninius agentus. Folikulus stimuliuojantieji hormonai pirmojo menstruacinio ciklo fazėje rodo, kad kiaušidėse nei vienas, nei du folikulai nepadidės. Jų augimas nuolat stebimas ultragarsu, o kai tik ultragarso nuskaitymo metu bent trys folikulai pasiekia dydį nuo 16 iki 22 mm, jie švirkščia hCG preparatą.
Šio hormono injekcija veikia greitai ir ryžtingai. 32–36 val. Jis sukelia operatyvų kiaušinių brandinimą. Po to, norint pereiti prie svarbiausio etapo - laboratorinio tręšimo, oocitai turi būti pašalinti iš moters kūno. Oocitai gali būti gaunami tik vienu būdu - ištraukiant folikulus.
Ši procedūra turi minimalios invazinės chirurginės intervencijos statusą, kuriam reikalingas išankstinis mokymas ir tinkamas medicinos personalo elgesys.
Kaip tai daroma?
Manipuliavimas vyksta nedidelėje operacinėje patalpoje. Paskirtą dieną (tiksliai 34–36 val. Po ovuliacijos pradžios) moteris atvyksta į kliniką, tačiau tai turėtų būti padaryta iš anksto, bent pusvalandį iki keturiasdešimties minučių iki nurodyto laiko. Gydytojas vėl atliks ultragarsą, kad gautų galutinį brandžių folikulų skaičių. Prieš praduriant, jie turi būti pakankamo dydžio (apie 18-22 mm).
Be to, moterims siūloma išspręsti svarbų klausimą - ką daryti su likusiais kiaušiniais, jei planuojate gauti daug jų. Tokiu atveju ji gali sutikti su savo lytinių ląstelių išsaugojimu, kad vėliau, jei ji nori, ji galėtų juos naudoti IVF, ji taip pat gali paaukoti juos kalakutui kaip donorui (su sąlyga, kad laikomasi donoro sveikatos, amžiaus ir kitų parametrų reikalavimų) ).
Be kita ko, moteris gali juos atsisakyti mokslo naudai, tada mokslininkai gaus biomedžiagą atlikti įvairius tyrimus ir bandymus.
Prieš punkciją moteris matuoja kraujospūdį, pulsą ir palyda ją į operacinę patalpą. Visos manipuliacijos atliekamos Rakhmanovo lovoje. Vieną dieną, jei IVF yra sėkmingas, būtent tas pats, gali tekti gimdyti kūdikį. Moteris keičiasi į sterilius drabužius ir batus.
Anesteziologas pirmiausia pradeda dirbti su pacientu. Folikulų punkcija yra skausminga procedūra, todėl Rusijoje tai nėra įprasta be anestezijos.Kai kuriose Europos šalyse jie bando manipuliuoti be stiprių anestetikų, nes daugelis gydytojų mano, kad tokie vaistai neigiamai veikia moters būklę, apsunkina nėštumą ir nėštumą.
Rusijos ginekologai ir vaisingumo specialistai yra humaniškesni, jie nenori pristatyti ryškių skausmų, be to, jie bus daug ramesni, jei moteris išliks judanti per subtilų ir subtilų manipuliavimą, kuris negali būti garantuotas, jei nesuteikiate anestezijos.
Galite rinktis iš bendrosios anestezijos, naudodami veido kaukę arba į veną vartojamus vaistus, kurie sukels gilų vaistą, nesant jokio jautrumo.
Kai kurios moterys, kurios internete skaitė apie „IVF stebuklus Jungtinėse Valstijose ar Izraelyje“, prašo, kad jos nebūtų anestezijos. Šiuo atveju jie įspėjami apie skausmą. Vietos anestezija kiaušidžių punkcijos metu neegzistuoja. Jei pacientas nusprendžia atsisakyti anestezijos, jam bus skiriama anestezijos tabletė arba į raumenis švirkščiama per pusvalandį prieš procedūrą. Svarbi sąlyga yra tai, kad folikulai turi būti gerai prieinami (tai nustatoma ultragarso nuskaitymu) ir jų skaičius turi būti mažas.
Jei yra daug folikulų ir sunku juos pasiekti, apie anesteziją negali būti kalbama. Ypač primygtinai reikalaujant jo nebuvimo gali būti atsisakyta punkcijos. Tam reikia medicinos etikos.
Kai moteris užmigsta, prasideda svarbiausias dalykas. Dažniausias metodas, kaip gauti ovocitus iš stimuliuojamų kiaušidžių, yra transvaginalinis. Kai jis yra pertraukiamas į makšties fornixą, jie per ją pasiekia kiaušidžių. Antras būdas paimti tręšimui skirtus kiaušinius - laparoskopinius. Jis naudojamas tik tada, kai moters kiaušidės yra nenormalios.
Speciali ilga punkcija yra naudojama kiaušialąstėms surinkti transvagininiu būdu. Jis įterpiamas į makšties nugarą, į užpakalinę makšties sieną, o gydytojas atsargiai juda folikulų kryptimi. Kiekvienas iš jų yra nuosekliai, o jo turinys perkeliamas ir įsiurbiamas (įsiurbiamas) per adatą į specialų konteinerį. Folikulų skystis kartu su kiaušialąstėmis išsiunčiamas į polimerų indą į laboratoriją, kurioje jau laukia embriologų.
Šie specialistai atliks pradinį oocitų patikrinimą, nuplauna juos iš folikulų skysčio ir kitų priemaišų, o „Petri“ lėkštelėje arba ICSI metode kiaušinius „šiltai susitiks“ su vyro ar donoro sperma, kurioje pasirinktas spermatozoidas įterpiamas į oocito citoplazminį skystį tiesiai po membrana.
Punkcinės adatos, kurios naudojamos ocitų rinkimui, turi specialią dangą, kuri turėtų užkirsti kelią moteriškų kiaušidžių traumatizacijai, o vidinė adatų danga neleidžia pačių kiaušinių patirti patys, nes jie eina per folikulų skystį sistemoje. Visa informacija apie tai, kas vyksta gydytojams realiu laiku, stebi ultragarso aparato monitorių. Punkcijos adatos pabaigoje yra mažas oro burbulas, kuris tarnauja kaip „švyturys“, kuris „aptinka“ ultragarso jutiklį.
Gydant folikulinį skystį, gydytojai dažnai gauna profilaktines manipuliacijas, kurios turėtų užkirsti kelią viršsimuliacijos sindromui, kuris gali atsirasti dėl agresyvaus hormono terapijos (ypač dažnai po Dekapeptilio ir klomifeno). Dėl to ta pati adata, nepašalinus jos, yra pažengusi palei visus išaugusius folikulus, bet nepakankamai apvaisinti. Adatos gydytojas pašalina juos kaip nereikalingus.
Maždaug 60% gydytojų tokio profilaktikos neranda, nes padidina infekcijos ar traumos tikimybę. Jie apsiriboja tik oocitų gamyba, nepaveikdami kitų folikulų.
Bet kokiu atveju, jie stengiasi persmelkti makšties fornix tik vieną kartą, o visi tolesni veiksmai atliekami per vieną punkciją, pakeičiant punkcijos adatos skverbimosi kampą ir gylį. Ne visada galima gauti kiaušinių, dėl to, kad trūksta galimybių, tai gali būti vieno ar kito folikulo nepasiekiamumas punkcijai. Jei patelė gali būti pavojinga moterų lytinių organų traumos vystymuisi su punkcijos adata, tokie folikulai nesusiurbia. Visas aprašytas procesas trunka ne ilgiau kaip 15-20 minučių.
Moteris yra perkelta į palatą, kur ji palaipsniui pabunda, „nukrypsta“ nuo anestezijos ir gauna mąstymo aiškumą. Stebėjimą atlieka gydantis gydytojas. Būdamas globos skyriuje, jis imamas nuo 2 iki 4 valandų - tai priklauso nuo individualios lyties reakcijos į anesteziją. Kai tik gydytojas nustato, kad moters būklė yra gana stabili, jis pateiks rekomendacijas, kaip tęsti tolesnį gydymą, ir leisti jai keletą dienų eiti namo, kol ateis laikas perkelti embrionus į gimdos ertmę.
Punkcijos paruošimas
Paruošimas prasideda gerokai prieš IVF protokolą. Norint gauti geresnius kiaušinius gydymo metu ir didinant daugelio pilnavertių oocitų brandinimo galimybes, moteriai rekomenduojama turėti baltymų dietą, pakankamai vitaminų, taip pat privalomą pakankamą ir kalorijų kiekį turinčią maistą. Būtina neįtraukti pernelyg didelio, varginančio fizinio krūvio, ar tai būtų fizinis darbas šalyje, ar eiti į sporto salę.
Moterims nerekomenduojama maudytis vonioje ir imtis karštų vonių, apsiribojant šiltu dušu. Be to, nevartokite jokių vaistų, jei tai neleidžiama ir nenustato gydytojas - vaistai gali neigiamai paveikti gemalų ląstelių kokybę. Turėtumėte išeiti iš rūkymo iš anksto, neleidžiama vartoti alkoholio.
Kadangi dauguma chirurginių procedūrų paprastai skiriamos rytui ar pietų metu, moterys neturėtų būti valgomos nuo praėjusios dienos vakaro. Ryte nereikia gerti skysčių. Jei procedūra atliekama tuščiu skrandžiu, normalios anestezijos tolerancijos tikimybė yra didesnė. Miego trukmė operacijos išvakarėse turėtų būti baigta, bent 8–9 val., Stresas ir nerimas turėtų būti atmesti.
Klinikoje esanti moteris turi pasiimti tik savo pasą ir paskyrimų sąrašą, kuris buvo pateiktas įrašant protokolą. Nelaikykite kontaktinių lęšių, auskarų, žiedų, grandinių, apyrankių. Plaukai turi būti kruopščiai surinkti. Makiažas bus akivaizdžiai nereikalingas.
Sveikatos būklė po procedūros
Po folikulų punkcijos moteris gali jaustis lengvas, mieguistas. Galiojančios nėra gausiai rausvos spalvos išsiskyrimas iš lytinių organų. Jie yra susiję su makšties fornix mechaniniu pažeidimu punkcijos metu ir pakankamai greitai pereina - paprastai būklė normalizuojasi per 24 valandas, išleidimas sustoja.
Taip pat natūralu, kad nedidelė temperatūra pakyla į subfebrilias vertes (37,0–37,8 laipsnių). Po punkcijos moteriai skiriama viena didelė plataus spektro antibiotikų dozė, kuri po intervencijos turėtų užkirsti kelią galimiems uždegiminiams procesams.
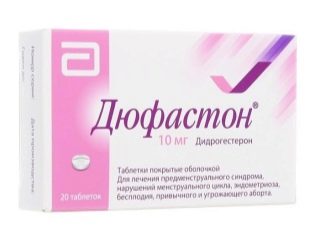
Be to, paprastai nuo pirmos dienos po punkcijos (ty procedūros dieną) prasideda progesterono vaistai. Paprastai Duphaston arba Utrogestan skiriama atskiromis dozėmis.
Moterims primygtinai rekomenduojama po punkcijos elgtis kuo atidžiau - pašalinti stresą, stresą, lytinius santykius. Pirmąją dieną geriau atsigulti ir atsipalaiduoti, miegoti, skaityti knygą ar žiūrėti filmą. Antrą dieną galite atlikti namų ruošos darbus, bet be fanatizmo. Rekomenduojama naudoti daug kalorijų turinčius baltymus.Būtina sumažinti suvartotos druskos kiekį ir atsisakyti produktų, kurie gali sukelti intensyvesnį dujų susidarymą žarnyne (žirniai, pupelės, juodoji duona, giros, mielių pyragaičiai, kepimas, kopūstai, apelsinai).
Moterims rekomenduojama gerti daug vandens.
Jei po punkcijos skauda apatinę pilvo dalį, tai yra normalu. Skausmo sindromo intensyvumas priklauso nuo perforuotų folikulų skaičiaus ir nuo oocitų gavimo būdo. Skausmui gydant transvagininį skausmą, dažniausiai skausmas pasitaiko kitą dieną. Jei tvora buvo padaryta laparoskopijos būdu, skausmas gali pasireikšti iki 3-4 dienų, o dažnai būna jausmas, kad skrandis „išpūstas“ ir gali atsirasti vidurių užkietėjimas.
Tarp labiausiai neįprastų skundų dėl sveikatos būklės po oocitų surinkimo, pasak moterų, galima pastebėti paroksizminius galvos skausmus, šuolius kraujo spaudime. Tačiau šie simptomai gali būti siejami ne tik su folikulų punkcija, bet ir anestezijos poveikio pasekmėmis. Kai kuriais atvejais pacientai po manipuliacijos sutrikdydavo nakties miego. Paprastai per kelias dienas viskas bus atkurta.
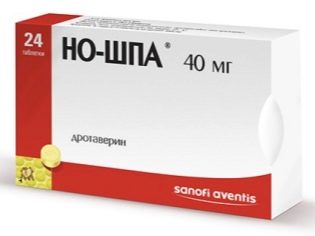
Kalbant apie tai, kas gali būti paimta iš narkotikų po punkcijos, gydantis gydytojas geriausiai atsakys. Paprastai „But-Shpa“ rekomenduojama vartoti pilvo skausmui, tačiau taip pat rekomenduojama vartoti jį su galvos skausmu. Kai vidurių užkietėjimas, galite naudoti tiesiosios žarnos žvakės "Bisacodil" arba mikrokristaliai. Mažos kokybės karščiavimas po punkcijos nereikalauja medicininio sumažinimo. Svarbu nepamiršti, kad laiku užtrunka gydytojo paskirti hormoniniai agentai, nuo jo priklauso gimdos endometriumo paruošimas artėjančiam embriono implantavimui.
Atkūrimo laikotarpis po punkcijos trunka paprastai 2-3 dienas. Vieną dieną po punkcijos moteris gali sužinoti, kiek embrionų pasirodė, kitą dieną ji gali pasakyti, kiek jų vystosi ir auga. Paprastai dviejų dienų, trijų ar penkių dienų embrionai persodinami į gimdos ertmę. Tai nuspręs gydantis gydytojas.
Komplikacijų tikimybė
Esant dabartiniam medicinos vystymosi lygiui, komplikacijos po oocitų surinkimo yra labai retos. Bet kiekviena moteris, kuri turi atlikti tokią procedūrą, turi apie tai žinoti. Visų pirma, būtina laiku pastebėti komplikacijų simptomus ir nedelsiant kreiptis į gydytoją. Visiškai žmogiškasis veiksnys gali turėti neigiamų pasekmių - nepakankamai patyręs gydytojas gali sužeisti kraujagyslę, kurioje pilvo ertmėje gali atsirasti kraujo nutekėjimas. Tai taip pat teoriškai galima kiaušidžių sužalojimai, turbovarijų erdvės plėtra, kiaušidžių abscesas, kiaušidžių sukimasis.
Nesvarbu, kaip tai gali būti baisi, statistika yra gana optimistinė - tokios komplikacijos dažniau nei 0,5-1% visų folikulų punkcijos atvejų nepasitaiko.
Dažniausia komplikacija yra kiaušidžių hiperstimuliacijos sindromas. Tačiau tai yra ankstesnių jų hormonų stimuliacijos pasekmė, o ne folikulų punkcijos procesas. Kai padidėja kiaušidžių didėjimas, kartu su jais yra gana stiprus pilvo ir nugaros dalies skausmas. Tokia komplikacija, pagal statistiką, atsiranda 2,5-3% atvejų.
Tikroji sindromo kilmė nenustatyta, tačiau daroma prielaida, kad ji pradeda hCG injekciją, ir ji vis dar atrodo labiausiai tikėtina. Dėl moters organizme esančių hormonų pusiausvyros pokyčių kraujagyslių sienelių pralaidumas didėja, todėl gali atsirasti ne tik kiaušidžių padidėjimas, bet ir kraujo kaupimasis pilvo ertmėje.
Dažniausiai pasireiškė moterys iki 35 metų, turinčios kūno svorio trūkumą, policistinių kiaušidžių, taip pat alergiškų moterų, moterų, turinčių padidėjusį estradiolio kiekį kraujyje.Nedideliu laipsniu visuose tiems, kurie IVF protokole atlieka hormonų paruošimą, yra stebimas hiperstimuliacijos sindromas, tačiau daugeliu atvejų viskas vyksta savaime ir nereikia korekcijos. Vidutinės ir sunkios sindromo formos laikomos pavojingomis moterų sveikatai ir gyvybei.
Taigi mažos edemos atsiradimas, svorio padidėjimas, pilvo išsiplėtimas ir silpnas pilvo skausmas pilvo apačioje kalba apie švelną formą. Sunkesnėse situacijose atsiranda vėmimas, pykinimas, viduriavimas, padidėjęs patinimas ir pilvo sienelės sutirštėjimas. Mažėja inkstų išskiriamo šlapimo kiekis, gali pasireikšti „skrenda prieš akis“, rankos ir išoriniai lyties organai smarkiai išsipūsti.
Moteris turėtų būti labiau dėmesinga jos gerovei. Kai temperatūra pakyla virš 38,0 laipsnių, padidėjęs skausmas, sunki edema ir vėmimas, reikia kreiptis į greitąją pagalbą. Moteris turi būti nuvežta į ligoninę, kurioje jai bus suteikta reikiama medicininė priežiūra.
Tokiu atveju embrionų persodinimas gali būti atidėtas iki tinkamesnio taško. Embrionai saugomi iki kito protokolo.
Perkėlimas taip pat gali būti atšauktas, jei po punkcijos moteris sukėlė lėtines ligas, virusinės infekcijos požymius (ARVI, gripas ir kt.), Infekcijos požymius ir karščiavimą.
Kas mėnesį po punkcijos folikulų be perdavimo paprastai per 3-5 dienas po progesterono vaistinių preparatų vartojimo nutraukimo. Jei nėra perdavimo, moteris nedelsiant rekomenduojama nustoti vartoti Utrozhestan ar Duphaston. Pati menstruacija gali būti skausmingesnė nei įprasta.
Apžvalgos
Pagal daugybę moterų teminiuose forumuose nereikia bijoti punkcijos. Viskas eina greitai ir moteriai nejaučia. Nepatogumas po to, kai procedūra yra visiškai įmanoma, išgyvena, jie nėra skausmingi.
Daugelis moterų pastebi, kad pasirengimo stadijoje gydytojai sudarė 15–18 folikulų, o punkcijos metu jiems pavyko gauti tik 2-3 kiaušinius. Dauguma folikulų yra tuščios, o kai kurios - cistos.
Apie anesteziją dažniausiai teigiami atsiliepimai. Moterys jį vadina švelniu ir teigia, kad gerai jį perdavė, per valandą jie jaučiasi gana linksmi, o po dviejų valandų jie ramiai nuvyko į namus. Po laparoskopinės kiaušinių kolekcijos atkūrimo procesas po anestezijos yra ilgesnis, o pacientas, kaip teigia moterys, jaučiasi daug blogiau.
Kad jis taptų sėkmingesnis, populiarus gandas rekomenduoja moteriai dėvėti raudonas kelnes, dryžuotas kojines ir raudoną marškinėlį. Nėra aišku, kaip audinių spalva gali paveikti punkcijos sėkmę, bet patyrę moterys stengiasi griežtai laikytis šios taisyklės ir rekomenduoti pradedančiam ECO shnitsam, kuris įvedė savo pirmąjį apvaisinimo protokolą in vitro.
Prieš tai prasidėjusi punkcija ir hormoninė stimuliacija užima daug energijos. Norėdama, kad moteris iki pagrindinio etapo būtų labiau atsipalaidavusi - embrioninis etapas, gydytojai dažnai rekomenduoja raminamuosius. Remiantis atsiliepimais, labiausiai paskirtas yra „tableted“, „Persen».
Didžiąją neigiamų atsiliepimų apie procedūrą dalį paliko moterys, kurios skrandžio folikulus be anestezijos. Kai kurie jų atsisakė dėl asmeninių įsitikinimų. Kiti atliko procedūrą užsienio klinikose, kur jie stengėsi nesuteikti anestezijos. Procedūra apibūdinama kaip gana nemalonus, skausmingas. Žinoma, moterų motyvacija yra „geležis“ - jie nori tapti motinomis, bet nėra būtina išgyventi skausmą.
Retai, bet gali atsitikti, kad folikulų plyšimas atsiras prieš praduriant. 10% atvejų tai nustatoma punkcijos procese. 50 proc. Atvejų gydytojai, vadovaudamiesi atsiliepimais, sugeba „sugauti“ oocitus kiaušintakio ampuliarinėje dalyje, kur jie eina po ovuliacijos. Tai neatspindi vėlesnio embrionų apvaisinimo ir gyvybingumo.Tik pati punkcija kreipiasi į gydytoją į tam tikrą iešką. Kartais neįmanoma „sugauti“ ir protokolas yra uždarytas iki kito karto.
Iš sekančio vaizdo sužinosite, kaip vyksta punkcija, kurią gydytojai ir medicinos personalas patenka į folikulų punkciją, kiek laiko reikia praleisti ligoninėje ir ar reikia laiko susigrąžinimui.