Viss par sieviešu neauglību: no simptomiem un cēloņiem uz ārstēšanu
Būt mātei sievietei ir dabiska, jo daba viņai ir devusi šādu lomu. Bet daži no godīgā dzimuma saskaras ar nespēju iedomāties bērnu. Kādos gadījumos mēs runājam par sieviešu neauglību, kas to izraisa, kā ārstēt dažādas sieviešu reproduktīvās funkcijas traucējumu formas - tas viss ir aprakstīts rakstā.
Kas tas ir?
Sieviešu neauglība ir smaga psiholoģiska un emocionāla trauma ne tikai sievietei pašai, bet arī partnerim, jo vienreiz pāris ir jautājums par nepieciešamību pēc bērniem. Neauglība nevar būt normāla, jo sievietes ķermenis ir veidots tā, ka viss tajā ir paredzēts bērna nēsāšanai un dzimšanai.
Ļoti bieži sievietes domā par iespējamu neauglību pēc vairāku mēnešu neveiksmīgiem mēģinājumiem veidot bērnu. Tomēr medicīnā ir skaidri parametri, pēc kuriem sievieti var uzskatīt par neauglīgu. Par iespējamo neauglību viņi saka tikai tad, ja pāris nevar uzņemt bērnu divus gadus. Šajā gadījumā vīrietim un sievietei ir jābūt regulārai seksuālajai dzīvei, seksuālajiem kontaktiem jābūt neaizsargātiem.
Tieši "neauglības" diagnozi var izdarīt tikai pēc rūpīgas pārbaudes. Tai jānotiek abiem laulātajiem, jo dažreiz bērnu trūkuma iemesls ir ne tikai sievietes ķermeņa iezīmes. Tikai tad, ja jūs zināt, ka cilvēks ir pilnīgi vesels un var būt bērni, mēs varam runāt par sieviešu neauglību.
Ja vīriešu neauglība galvenokārt ir balstīta uz spermas sastāva vai daudzuma pārkāpumiem, kā arī no vēža deferēnu novirzēm, tad ir ievērojami vairāk sieviešu neauglības. Sieviešu ķermenis ir sarežģītāks, un tajā ik mēnesi notiekošie procesi ir pārsteidzoši un daudzpusīgi. Jebkurā sievietes reproduktīvās sistēmas darbības stadijā var neizdoties, kas novērsīs bērna koncepciju.
Cilvēks auglīgi pastāvīgi, tas ir, viņa spēja apaugļot dzīvi gandrīz nemainīgi. Sieviete ir auglīga tikai dažas dienas mēnesī, un viņas ovulāciju skaits, kas viņai piešķirta dzīvībai, ir ierobežota. Kad viņi paliek zemi, sākas menopauze.
Veselīga sieviete var ieņemt bērnu tikai menstruālā cikla vidū: ovulācijas dienā vai nākamajā dienā pēc tās. Tomēr spermatozoīdi var gaidīt, līdz ola atstās folikulu. Tāpēc dienas, kas ilgst no 11-12 līdz 15-16 dienām menstruālā cikla laikā, tiek uzskatītas par labvēlīgām koncepcijai (ar standarta cikla ilgumu 28 dienas). Ar diezgan ilgu ciklu seksuālajam kontaktam piemērotas dienas tiek novirzītas mazākā virzienā uz īsāku laiku.
Mēs varam runāt par neauglību, ja sieviete ir pārliecināta par viņas ovulācijas periodiem, uzrauga menstruālo ciklu, kad partneri ieņem neaizsargātu seksuālo kontaktu īstajā laikā, lai ieņemtu, bet nevar sasniegt vēlamo rezultātu. Šajā gadījumā ir nepieciešams noteikt pārkāpuma veidu un cēloni, lai saprastu, vai to var apstrādāt un kā to izdarīt.
Suga
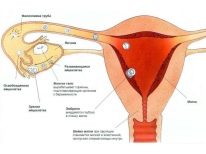
Neauglība sievietēm var būt absolūta un relatīva.Absolūts medicīnā ir pārkāpums, ko izraisa reproduktīvās sistēmas orgānu anatomiskās īpašības (no dzimšanas nav olnīcu, nav dzemdes, caurules). Ja šādas patoloģijas ir atrodamas meitā, ārsti parasti nevar neko mainīt - pati daba nav paredzējusi šādu sievieti vairoties. Pat plastiskā ķirurģija donoru olnīcu implantēšanai vai trūkstošo cauruļu veidošanai parasti nedarbojas un joprojām ir eksperimentāli. Šāda neauglība, par laimi, ir reti diagnosticēta. Vairumā gadījumu tas ir iedzimts vai ģenētisks.
Relatīvā neauglība vienmēr ir saistīta ar kādu faktoru vai nevēlamu faktoru grupu normālu anatomisko datu klātbūtnē. Vairumā gadījumu ar relatīvu neauglību pēc precīzā iemesla noteikšanas un likvidēšanas ārstiem ir iespēja palīdzēt sievietei kļūt par māti. Šo neauglības formu var koriģēt.
Turklāt neauglība godīgajā dzimumā var būt primāra un sekundāra. Viņi runā par primāriem gadījumiem, ja sievietei ir grūtības ar pirmdzimto bērna koncepciju, kad viņai nav bijusi grūtniecība, tostarp tie, kas beidzās ar aborts un abortiem. Sekundārā neauglība ir pārkāpums, kas rodas, ja sievietei bija grūtniecība, bet tas beidzās neveiksmīgi vai bērns piedzima.
Nesen visā pasaulē ir vērojams ievērojams sekundārās sieviešu neauglības pieaugums - daudzas sievietes, kurām ir bērni no pirmās laulības, piemēram, nevar uztvert bērnu otrajā vai trešajā laulībā. Pat tie paši laulātie ne vienmēr izdodas uzņemt otru bērnu. Katrs šāds gadījums prasa detalizētu apsvērumu, jo iemeslus ne vienmēr nosaka ar ultraskaņu vai testu datiem.
Dažreiz auglības trūkums ir dziļas psiholoģiskas traumas, stresa, emocionāla līmeņa problēmu rezultāts.
Turklāt ir vairāki neauglības veidi, ko izraisa stāvokļa cēloņi.
- Imunoloģiski. Šāda neauglība tiek teikta, ja sievietes ķermenis ražo antispermas antivielas vai antivielas pret embriju. Pirmajā gadījumā (ar autoimūnu neauglību) koncepcija kļūst neiespējama, jo sievietes imunitāte uz spermatozoīdu met visu antivielu armiju un iznīcina tos pat ceļā uz olu šūnu. Otrajā gadījumā tā ir hroniska aborts. Ar koncepciju, kas notika, sievietes imunitāte dara visu iespējamo, lai atbrīvotos no bērna, jo viņš ir tikai pusi ģenētiski līdzīgs mātes organismam, un otrais 50% viņa genocodā ir tēva gēni.
- Endokrīnās sistēmas. Tas ir diezgan izplatīts sieviešu neauglības veids, kas saistīts ar hormonāliem traucējumiem. Un mēs šeit runājam ne tikai par dzimuma hormonu ražošanas un līdzsvara pārkāpumiem, bet arī par vairogdziedzera, hipotalāmu un hipofīzes pārkāpumiem, kā arī dažiem desmitiem hormonālo traucējumu.
- Anovulators. Pat veselā sieviete ovulācija nenotiek katru mēnesi. Taču dažos gadījumos anovulējošo ciklu skaits ir dominējošs vai pastāvīgs. Ja sieviete nav nobriedusi un neatstāj folikulu olu, kas ir gatava apaugļošanai, koncepcija nevar notikt.
- Caurules peritoneāls. Šis neauglības veids nozīmē, ka tiek pārkāptas olvadu caurules. Pirmkārt, mobilie un mazie spermatozoīdi iziet cauri tiem, un pēc apaugļošanas apaugļota ola nolaižas caur cauruli, lai implantētu dzemdes dobumā.
Ja caurules caurplūdums ir bojāts, koncepcija var nenotikt vai olu šūnas var mirt ceļā uz dzemdi. Arī šajā gadījumā tas var būt piestiprināts caurulē, un sāksies ārpusdzemdes grūtniecība, kas tiek lemta pārtraukt.
- Dzemdes. Ar šāda veida neauglību sievietei ir iedzimta vai iegūta dzemdes struktūras anomālija. Šādas anomālijas ietver seglu vai divu ragu dzemdē, sieviešu galveno reproduktīvā orgāna hipoplaziju, kā arī dažas iegūtās anomālijas: audzēji, endometrija pēc aborta izmaiņas un citas problēmas. Šajā formā embrijam nav gandrīz nekādas iespējas nostiprināties dzemdē, implantācija nenotiek.
- Idiopātisks. Šāda neauglība ir norādīta gadījumā, ja saskaņā ar pārbaudes rezultātiem nav objektīvu iemeslu sievietes auglības mazināšanai. Viņas reproduktīvie orgāni ir perfekti sakārtoti, nav imunoloģiska faktora, viss ir kārtībā ar hormonālo fonu, ovulācija notiek, bet koncepcija nenotiek. Tas ir visai noslēpumainākais patoloģijas veids, jo neviens precīzi nezina, kas ar to ir jādara.
Diezgan bieži psiholoģiskā neauglība šādā veidā ir “maskēta”, un sieviete, kas iziet detalizētu diagnostisko pārbaudi, dzird diagnozi „idiopātiska neauglība”, jo patiesais iemesls ir psihi un emocionāls noskaņojums.
Vairumā gadījumu sievietes dominē tādos neauglības veidos kā hormonālā, anovulējošā, dzemdes un caurulītes peritoneālā. Tie veido līdz 80% no visiem gadījumiem. Bieži vien neauglības veidi tiek diagnosticēti jaukti, piemēram, hormonāli traucējumi, ko izraisa olnīcu disfunkcija un menstruālā cikla vai anovulācijas cikli. Šajā gadījumā neauglība tiek uzskatīta par endokrīno-anovulējošu, un hormonālā nelīdzsvarotība, salīdzinot ar olvadu vienlaicīgu obstrukciju, ir neauglības endokrīnās caurules forma.
Apmēram 30% no visiem neauglības gadījumiem rodas dzemdes formas variantā - neauglības endometrioidā formā. Aptuveni 7% gadījumu tiek piešķirti neauglībai, un gandrīz 15% pāru pēc pārbaudes tiek uzskatīti par pilnīgi veseliem, tas ir, neauglība viņu gadījumā ir idiopātiska.
Lai veiksmīgi ārstētu, tas nav tik svarīgs neauglības veids, kas ir pareiza pamatcēloņa noteikšana. Ja ir vairāki iemesli, ir svarīgi noteikt galveno faktoru, kas ir izraisījis nevēlamu procesu un sieviešu ķermeņa izmaiņu kaskādi.
Cēloņi un simptomi
Iemesli, kādēļ sievietes reproduktīvā funkcija var būt traucēta, diezgan daudz.
Hormoni
Lielākajā daļā gadījumu sievietēm ar neauglības hormonālo formu, palielinātu prolaktīna veidošanos, kā arī problēmas ar dzimumu un tirotropiskiem hormoniem novērš koncepciju. Šāda patoloģija var rasties dzimumdziedzeru, vairogdziedzera, kā arī hipofīzes un hipotalāma darbības traucējumu dēļ.
Hipotalāma-hipofīzes traucējumi var attīstīties kā traumatisku smadzeņu traumu, krūšu traumu un smadzeņu audzēju ilgtermiņa ietekme. Šajā gadījumā palielināta prolaktīna ražošana, kas nomāc folikulus stimulējošo hormonu veidošanos. Sieviešu ķermenī olu šūna nespēj attīstīties un nav nobriedusi, olnīcas zaudē savu funkciju. Šī stāvokļa simptomi ir diezgan raksturīgi: sieviete kļūst ļoti neregulāra un pēc tam reti līdz pilnīgai izzušanai, menstruācijām.
Hiperandrogenisms var izraisīt arī neauglību. Šis sarežģītais termins apzīmē vīriešu dzimuma hormonu pārprodukciju. To nelielais daudzums ir ļoti svarīgs sievietes ķermeņa normālai darbībai, bet pārmērīga, gluži pretēji, nomāc reproduktīvās funkcijas. Vīriešu hormonus ražo virsnieru garoza un olnīcas.
Šāda endokrīnās neauglības simptomiem ir arī ļoti raksturīgs attēls: sieviete ir aptaukošanās, viņas mati aug līdzīgi vīriešiem (ūsas vai pat bārdas, matu augšana uz krūtīm vai muguras).Ikmēneša neregulāri, dažreiz dzemdes asiņošana var notikt cikla vidū, vairākus mēnešus menstruācijas var nebūt.
Sievietēm, kurām ir vairogdziedzera slimība, var būt ne tikai grūtības ieņemt bērnus, bet arī riskēt, ka bērns neaizstāj bērnu, ja tas notiks. Turklāt ar toksisku strūklu ievērojami palielinās iespēja, ka bērnam ir attīstības traucējumi.
Pārkāpjot estrogēnu un progesterona līdzsvaru, bieži vien ir iespējams iedomāties bērnu, bet gandrīz neiespējami to izņemt bez ārstu iejaukšanās. Endokrīnās sistēmas traucējumi sievietes ķermenī bieži izraisa aknu cirozi, smagas sirds un nieru slimības, kā arī vēzi, tuberkulozi un hepatītu.
Endokrīnās neauglības risks ir sievietēm ar lielu skaitu papildu mārciņu un ķermeņa masas trūkumu. Tas ir iemesls, kāpēc pārāk plānas un pārāk pilnas sievietes ir bieži reproduktīvo pacientu pacienti.
Gandrīz visās hormonālajās slimībās sievietes atzīmē šādu spilgtu atšķirības iezīmi kā menstruālā cikla pārkāpumu. Katru mēnesi var sākt ar nedēļas vai sešu mēnešu kavēšanos, tās var būt pārmērīgi bagātas vai ļoti ierobežotas. Katra otrā sieviete, kurai ir endokrīnās sistēmas traucējumi, ne ovulējas. Papildu pazīmes bieži ir tādas, kā jaunpiena izdalīšanās no sprauslām, gremošanas un sāpes krūšu dziedzeros, sāpju vilkšana un smaguma sajūta vēdera lejasdaļā un muguras lejasdaļā.
Sievietēm var būt palielināts pinnes, dīvainu pigmenta plankumu parādīšanās, matu izkrišana. Uz ādas ir izveidojušās stieptas zīmes, asinsspiediens ir ļoti nestabils, pirms menstruāciju sākšanas sieviete atzīmē būtisku veselības pasliktināšanos un smagu emocionālu “šūpoles”.
Ja bērnu nevar uztvert, un sieviete atzīmē šādus simptomus un pazīmes, viņai ir jāizskata ginekologs un endokrinologs, lai noteiktu, kuri hormoni ir izplatīti un kas trūkst, lai labotu stāvokli.
Krampju cauruļu traucēšana
Viena caurlaidīga caurule samazina bērna uzņemšanas iespējas par 50%, bet šajā gadījumā viņi nerunā par neauglību. Par neauglīgu tiek uzskatīta sieviete ar divpusēju olnīcu aizsprostojumu. Parasti olvadu caurules pārkāpums nav neatkarīga slimība, bet tā ir citu slimību sekas.
Visbiežāk provocējošais faktors ir olnīcu iekaisums. Caurules kļūst blīvākas, un, visbeidzot, „sasietas”. Pagaidu ārpusdzemdes grūtniecība, apendicīts, infekcijas slimības, tostarp ureaplasma, hlamīdijas var kļūt par obstrukcijas cēloni. Starp bieži sastopamajiem obstrukcijas cēloņiem ir fibroīdi, abortu vēsture un vēdera traumas, kas izraisīja to deformāciju.
Šā iemesla dēļ neauglību diagnosticē apmēram viena no četrām sievietēm, kas pēc vairāku gadu neveiksmīgas grūtniecības plānošanas konsultējas ar ārstu. Simptomi var nebūt - galvenā iezīme ir koncepcijas trūkums. Bet vienlaikus ar slimībām, kas izraisa obstrukciju, parasti ir klīniski simptomi.
Tā kā dominē iekaisuma un infekcijas cēloņi, sieviete var pievērst uzmanību sāpju parādībai vēdera lejasdaļā un sānos, muguras lejasdaļā, neparastu izvadīšanu ar dzeltenu, zaļganu, pelēku un brūnu nokrāsu un ļoti nepatīkamu smaržu, dažkārt kopā ar niezi. Sāpes bieži novēro dzimumakta laikā un menstruāciju laikā. Mēneša biežāk sastopami.
Ja konstatējat šādus simptomus un vēlamās grūtniecības neesamību, Jums pēc iespējas ātrāk jāapmeklē ginekologs un jāiziet infekciju un mikrofloras testi. Tas ļaus laiku noteikt iekaisumu un sākt ārstēšanu.
Diezgan bieži tieši šī forma notiek starp sekundārajiem neauglības gadījumiem.To izraisa operācija iegurņa orgānos, adhēziju klātbūtne, kā arī ievainojumi iepriekšējos dzimušos.
Dažreiz caurules, kurām nav pietiekamas kontrakcijas spējas, proti, nevar palīdzēt olu šūnai pārvietoties dzemdē, sauc arī par nepārvaramu. Pārkāpumu var izraisīt ģenētiskie cēloņi un mikrobu iekaisums, kā arī daži hormonālie traucējumi. Ja meitenei vēl bija tīņi, tad, ja meitenei bija iekaisums, tad varbūtība, ka olnīcu cauruļu aizsprostojums būs nobriedis vecumā, palielinās par 60%.
Imunoloģiskās formas
Anti-spermas antivielas, kas rada sievietes imunitāti, visbiežāk sastopamas dzemdes kakla gļotās. Dzemdes kakla faktors padara koncepciju gandrīz neiespējamu, jo spermas tiek neitralizētas, pirms tās nonāk dzemdes dobumā. Dažreiz antivielas atrodas intrauterīnajā šķidrumā, un šajā gadījumā vīriešu cilmes šūnas nenonāk olvados un nevar sasniegt olu pat ar regulāru ovulāciju.
Veselas sievietes ovulācijas laikā tiek ražots pietiekams daudzums T-nomācēju, kas nomāc antivielu antivielu aktivitāti. Tos var ražot vispār, jo spermas nekādā ziņā nav saistītas ar sievietes ķermeni. Imūnās neauglības gadījumā T-nomācēji nav pietiekami ražoti vai vispār netiek ražoti, un antivielu daudzums pārsniedz pieļaujamās normas.
Šī neauglības veida cēloņi ir diezgan sarežģīti, un ne visi no tiem ir pilnībā saprotami. Visbiežāk patoloģija attīstās sakarā ar sievietes ķermeņa kontaktu ar spermu, kurai ir augsts leikocītu vai baktēriju floras saturs. Ārsti uzskata, ka bieža anālais un orālais sekss palielina šīs neauglības formas attīstības iespējas, jo ar viņiem spermas nonāk kuņģa-zarnu traktā un izraisa noteiktu imūnreakciju.
Patoloģijas cēlonis var būt neparasti mākslīgās apsēklošanas mēģinājumi, dzemdes kakla erozijas koagulācija, hormonālās neveiksmes, kas radās neveiksmīga IVF mēģinājuma laikā intrauterīnās ierīces izveides laikā.
In godīgums, jāatzīmē, ka imūnās neauglības notiek ar vienādu biežumu vīriešiem, un spermatozoīdu pati var saturēt antisperm antivielas.
Imunoloģiskas neauglības simptomi nenotiek. Partneri nejūt destruktīvus mikroskopiskus procesus pēc ejakulācijas. Vienīgā zīme, kas norāda uz iespējamu autoimūnu vai imūnsugu neauglību, ir fakts, ka ilgstoši nav grūtniecības. Sievietēm menstruālā cikla nav bojāta, nav sāpju, neparastu izplūdes, izmeklēšanā nav atklāta patoloģija no dzimumorgānu un iegurņa orgāniem, hormonālie līmeņi ir normālā diapazonā.
Ja sievietei ir apgrūtināta imūnsistēma apaugļotas olšūnas implantācijas līmenī, viņa var pamanīt nelielus ikmēneša aizkavējumus 5-7 dienas, pēc tam sākas bagātīgākas nekā parasti. Grūtniecība, kas tomēr bija, bet nebija fiksēta dzemdē, bet sievietes pat nav uzminējušas, atrodot citus skaidrojumus par kavēšanos.
Dzemdes patoloģija
Dzemdes iedzimtas anomālijas nav tik bieži sastopamas, kā tas varētu šķist. Lielākā daļa dzemdes tipa neauglības ir iegūtas reproduktīvās sievietes orgāna slimības un anomālijas.
Pirmkārt, priekšplānā parādās aborti un medicīniskā skrāpēšana. Šādas iejaukšanās traucē dzemdes iekšējā slāņa struktūru, kas ir atbildīga par veiksmīgu embrija implantāciju un attīstību. Pēc tiem var attīstīties endometrioze, endometrija polipi. Endometrija traucējumi izraisa arī estrogēna līmeņa paaugstināšanos taisnā dzimuma organismā.
Ikviena piektā sieviete reproduktīvajā vecumā ar dzemdes neauglības faktoru tiek novērsta no miomas mezgliem, un katru otro reizi ir endometrioze. Synechiae dzemdē arī rada mehānisku šķērsli grūtniecībai. Tās var veidoties pēc aborta, endometrīta vai dzimumorgānu tuberkulozes. Arī neauglības dzemdes forma ir raksturīga sievietēm, kuras ilgu laiku ir aizsargātas ar intrauterīno ierīci.
Sekojošās sekundārās neauglības attīstības priekšnoteikumi ir arī neveiksmīga dzemdes vai sarežģītā darbaspēka kuretācija, pēc kuras paliek placentas daļas vai augļa kaulu paliekas. Dzemdes kakla faktors - polipi un kakla hipertrofija.
Simptomi, piemēram, cauruļu gadījumā, var nebūt, ja slimība nenodrošina skaidru klīnisko attēlu. Ja dzemdes forma neauglība saistīta ar endometriozi, ir iespējams izskalot brūnganu izplūdi dienās starp regulārām menstruācijām. Ja nespēja iedomāties bērnu ir saistīta ar miomu, simptomi būs izteiktāki - aizcietējums, bagātīgi un sāpīgi periodi. Ar synechiae menstruāciju trūkumu un reti līdz pilnīgai amenorejai (menstruāciju neesamība).
Sakarā ar šīs sieviešu neauglības formas augsto izplatību ginekologs pārbaudīs to pacienta dzemdes stāvokli, kas to lietojuši.
Psihoseksuāli traucējumi
Psihoseksuāli traucējumi ir pretrunīgākās sieviešu neauglības formas. Vēlamās grūtniecības trūkuma iemesls var būt pastāvīgs stress, konflikti darbā, mājās, pārmērīgas slodzes.
Nesen arvien vairāk sieviešu, kas neatrod acīmredzamus medicīniskus neauglības iemeslus, ir ieteicams sazināties ar psihoterapeitu vai psihosomatologu. Tie palīdzēs atklāt slēptos iemeslus, kādēļ sievietes ķermenis atsakās censties panākt mātes.
Starp psiholoģiskajiem iemesliem grūtniecības trūkuma dēļ visbiežāk sastopamas negatīvas bērnības pieredzes: meitenes, kuras ļaunprātīgi izmantojušas viņu mātes un tēvi, incesta upuri bieži vien nevar apzināties bērnu apzinātā vecumā, pateicoties dažiem smagiem blokiem, kas to novērš. Grūtniecība bieži nenotiek pārī, kur sieviete nemīl un nevēlas laulāto pat tad, ja seksuālas darbības starp tām notiek regulāri.
Nenoteiktība sievietēm nākotnē, sarežģītais finansiālais stāvoklis, mājokļu trūkums, radinieku palīdzība bieži vien ir iemesls, kāpēc grūtniecība nenotiek. Šajā gadījumā ārsti tikai plecus plecus plecus - idiopātiska neauglība, ko darīt, nav zināms.
Labam psihoterapeitam ir daudz veidu arsenālā, lai noskaidrotu iemeslus, kādēļ sievietes nevēlas būt bērniem. Runa ir par nevēlēšanos, ko viņa pati nezina. Psihosomatikas speciālists var palīdzēt saprast pagātni, kā arī sievietes viedokli par tagadni, nākotni, lai palīdzētu atbrīvoties no negatīvām attieksmēm.
Īpaša uzmanība būtu jāpievērš psiholoģiskai neauglībai, kas attīstās pret obsesīvas vēlmes iegūt bērnu. Ja sieviete koncentrē visu savu spēku uz šo uzdevumu, kad visas viņas domas ir tikai par to, vai šomēnes bija iespējams iedomāties bērnu, tad stresa hormoni pakāpeniski kļūst dabiski viņas hormonālā fona, un dažu dzimumhormonu ražošana samazinās. Grūtniecība nenotiek, jo sieviete piedzīvo viņas bezjēdzīgu pieredzi.
Ja jums izdodas nomierināties un pārtraukt domāt par koncepciju, tad viss ir atjaunots un parasti sieviete kļūst grūtniece. Visizplatītākais piemērs ir adoptētie bērni. Tiklīdz pāris ir apnicis cīnīties, pieņēmis un atzinis idiopātiskās neauglības faktu un nolēmis ņemt bērnu no bērnu nama vai zīdaiņu mājām, atnāk zināms miers.Sieviete koncentrējas uz citiem jautājumiem un uzdevumiem, rūpējoties par bērnu. Pēc vairākiem menstruācijas cikliem ir pilnīgi iespējams, ka viņa atklās grūtniecību viņas lielajam pārsteigumam un pārsteigumiem visiem saviem draugiem.
Psiholoģiskie iemesli grūtniecības trūkumam bieži attīstās sievietēm, kas uzvedas kā vīrieši: viņi valkā vīriešu apģērbu, strādā vīriešu pozīcijās, dara visu pašu, un viņi pastāvīgi cenšas dominēt un neatkarību. Arī psihosomatikā īpaša vieta tiek dota paternālajam faktoram - biežāk meitenes, kas aug ģimenē ar vāju gribu, vāja rakstura tēvs, cieš no auglības un spēju samazināšanās.
Vēl viens diezgan izplatīts iemesls grūtniecības neesībai ir bailes. Sieviete nevar iestāties grūtniecības dēļ tikai tāpēc, ka neapzināti viņa briesmīgi baidās no dzimšanas sāpēm, bērna ar invaliditāti dzimšanas, kā arī dzimumakta grūtniecības laikā.
Tomēr stress ir adaptīvs mehānisms, viņš vienmēr cenšas panākt šādas izmaiņas ķermenī, lai tās (ķermeņa) varētu izmantot tās labā. Ja sieviete baidās no dzemdībām, stresa hormoni bloķēs dzimumhormonus, lai novērstu grūtniecību. Ja ir pagātnes negatīva pieredze, tad stress neļaus „interesantai” situācijai, jo baidās no mātes un zemapziņas vēlme to novērst.
Diagnostika
Ja nav grūtniecības gadu vai ilgāk, sievietei noteikti jāsazinās ar ginekologu. Šis speciālists sagatavos detalizētu anketu, kurā iekļaus sievietes sūdzības un viņas dzemdību vēsturi. Noteikti informējiet ārstu par pēdējo trīs menstruālo ciklu ilgumu, kavēšanās ilgumu, ja tāds ir, menstruālo asiņošanas veidu (bagātība, viendabīgums, sāpes).
Sievietei jābūt informētai par visām grūtniecēm, kuras viņai bija iepriekš, un par viņu iznākumu. Ja ir sūdzības par sāpēm, neparastu izdalīšanos, maigumu piena dziedzeru jomā, tad noteikti par to pastāstiet ārstam. Īpaša uzmanība jāpievērš arī iedzimtajam faktoram. Ja pacienta mātei vai vecmāmiņai bija ginekoloģiskas problēmas, viņus noteikti vajadzētu pastāstīt sākotnējā sarunā.
Diagnozes uzdevums ir daudz vienkāršāks, ja sieviete sniedz ārstam partnera spermas analīzes rezultātus - spermogrammu, kas atspoguļo partnera reproduktīvās veselības stāvokli. Tad meklēšanas apgabals būs tikai sievietes ķermenis.
Turpmākās ārsta darbības būs sievietes pārbaudes metožu izvēle. Visas metodes, ko izmanto, lai diagnosticētu sieviešu neauglību, ir sadalītas vispārīgās un īpašās. Bieži ir svara, augstuma, asinsspiediena, ādas un matu stāvokļa noteikšana, ķermeņa tips. Īpašas metodes ietver instrumentālos, laboratorijas un funkcionālos testus.
Pēc ginekoloģiskās izmeklēšanas ārsts pievērsīs uzmanību dzimumorgānu, dzemdes, dzemdes kakla, saišu aparāta struktūrai un anatomiskajām iezīmēm, kā arī novērtēs izdalīšanos no dzimumorgāniem un uztriepes uz maksts mikrofloras.
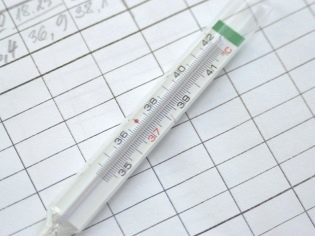
Sievietei var ieteikt sākt mērīt bazālo temperatūru. Lai to izdarītu, no pirmās dienas pēc nākamo menstruāciju beigām ir nepieciešams atpazīt anusa temperatūru no rīta, neizejot no gultas pēc pamošanās. Sievietei jānorāda rezultāti un jāizstrādā grafika formā. Mēnesi vēlāk ārsts varēs novērtēt menstruālo ciklu, saprast, kā darbojas olnīcas, un vai notiek ovulācija.
Dzemdes kakla gļotām veic laboratorijas pētījumus, kuru laikā indekss tiek noteikts punktos. Jo tuvāk rezultāts ir normāls, jo vairāk iemesla ir teikt, ka sievietes estrogēns ir labi.Tiek veikts arī pētījums, kas saņēmis postkoitālā testa nosaukumu. Tās būtība ir spermas aktivitātes noteikšana kādu laiku pēc to ieiešanas dzimumorgānos. Šī metode ir nepieciešama, lai izslēgtu imunoloģisko neauglību.
Sieviešu neauglības diagnosticēšanai vissvarīgākais ir urīna un asins hormonu analīze. Sievietei ir svarīgi atcerēties, ka viņus nedrīkst lietot pēc ārsta pārbaudes, pēc dzimumakta, agri no rīta, jo hormonu līmenis pēc iepriekš minētajām darbībām mainās. Lai noteiktu virsnieru garozas darba īpatnības, urīns tiek nodots DHEA-C un 17-ketosteroīdiem. Šo analīzi var veikt jebkurā menstruālā cikla dienā.
Ciklā 5.-7. Dienā Jums jāveic asins analīze testosterona, prolaktīna, kortizola lietošanai. Tajā pašā laikā vislabāk ir analizēt vairogdziedzera hormonus (T3, T4, TSH).
Cikla 20. – 22. Dienā (tas jāaprēķina no pirmās menstruāciju dienas), jūs varat veikt analīzi par progesterona koncentrāciju asinīs. Šis pētījums sniegs iespēju saprast, vai ir notikusi ovulācija, kā arī tas, vai progesterona līmenis ir pietiekams, lai atbalstītu grūtniecību, ja tas noticis.
Ja sievietei ir menstruālais cikls, viņa vienmēr iesaka veikt asins analīzes LH, FSH, estradiolam.
Starp hormonālajiem testiem var noteikt progesterona vai estrogēna-progestīna testu, kā arī klomifēna testu vai testu ar deksametazonu. Šādu testu būtība ir samazināta līdz vienkāršam klīniskajam eksperimentam. Sieviete tiek injicēta ar noteiktu hormonālo vielu, un, veicot viņas asins un urīna laboratorijas testus, viņai tiek novērota ķermeņa izmaiņas.
Tas ir obligāts visām sievietēm, kurām ir grūtības ar dabisku apaugļošanu, ir noteiktas tādas infekcijas, kā hlamīdijas, toksoplazmoze, masaliņas, citomegalovīrusu infekcija, gonoreja, trichomonoze un dzimumorgānu herpes. Šo slimību izraisītāji nopietni ietekmē reproduktīvās funkcijas, un pati sieviete nevar pat aizdomāt, ka viņai ir citomegalovīruss vai mikoplazmoze.
Nepieciešama iegurņa rentgenogrāfija, kā arī kolposkopija, kas ļauj pārbaudīt dzemdes kakla stāvokli un struktūru. Ja dzemdes kakla laikā ir konstatēts iekaisuma process, pārliecinieties, ka tā ir īstais cēlonis un patogēns.
Lai novērtētu dzemdes lielumu, olnīcas, cauruļu klātbūtni, visām sievietēm tiek piešķirta maksts ultraskaņa. Ja šajā gadījumā tiek konstatēta dzemdes veida neauglība, pacientam tiks lūgts veikt krūškurvja rentgenogrammu un veikt tuberkulīna testus, lai izslēgtu tuberkulozi.
Informatīvā pētījuma metode ir histerosalpingogrāfija. Tas ir dzemdes rentgenstars un tā papildinājumi, kas ļauj jums redzēt audzējus, mezglus, kā arī olvadu, kas parasti nav redzami ultraskaņā, obstrukciju. Sieviete, kuras ārsts aizdomās par auglības trūkumu endometrija stāvokļa dēļ, var diagnosticēt ar curettage. Endometrija paraugs pēc to nosūtīšanas histoloģiskai izmeklēšanai.
Dažreiz ir nepieciešama ķirurģiska diagnoze - diagnostikas laparoskopija vai histeroskopija. Neraugoties uz sieviešu neauglības valsts standartu, nesen tika ieviesta histeroskopija. Šīs procedūras ietvaros dzemdē tiek ievietota neliela histeroskopu kamera, kas parāda dzemdes stāvokli, dzemdes kakla kanālu. Šis pētījums tiek veikts slimnīcā ar vispārējo anestēziju.
Diagnostiskā laparoskopija tiek veikta, lai izpētītu olvadu, olnīcu. Lai to izdarītu, priekšējā vēdera sienā tiek veidots neliels griezums, caur kuru ievieto laparoskopu. Iekšējo procesu un funkciju tēls tiek pārraidīts uz ekrānu reālā laikā. Šī metode ir ļoti populāra, ja ir aizdomas par ārpusdzemdes grūtniecību, obstrukcija olvados, olbaltumvielu un olnīcu cistas.Procedūra notiek arī vispārējā anestēzijā slimnīcas apstākļos.
Baidās no neauglības ķirurģiskas diagnozes. Parasti sieviete var iziet no slimnīcas 2-3 dienas pēc procedūras un doties mājās. Un aptaujas rezultātā iegūtās informācijas vērtību ir grūti salīdzināt ar citām pētniecības metodēm - tas ir neizmērojami augstāks.
Pēc cēloņa vai sarežģītu iemeslu noteikšanas ārsts izraksta ārstēšanu un novērtē prognozi.
Ārstēšana
Ārstēšana sākas tūlīt pēc cēloņa konstatēšanas. Pirmkārt, ir nepieciešams novērst cēloni. Ja tas ir iekaisums, sievietei tiek noteikts pretiekaisuma līdzekļu, antibiotiku kurss - tas viss ir atkarīgs no iekaisuma procesa veida un atrašanās vietas. Ja hormonālie traucējumi izraisa hormonu terapiju. Ja neauglība ir saistīta ar anovulāciju, zāles tiek parakstītas, lai stimulētu ovulāciju devās, kas tieši atkarīgas no traucējuma pakāpes un veida.
Ja narkotiku terapija ir nepraktiska, piemēram, ar polipiem, sievietei tiek veikta ķirurģiska procedūra, kas palīdzēs novērst auglības trūkuma cēloni. Pēc atveseļošanās procesa pacients varēs sākt grūtniecības plānošanu. Ja neauglības cēloni nevar novērst un izlabot ar medikamentiem vai skalpeli, ir ieteicams, ka sievietei ir metodes, kas paredzētas reproduktīvajai medicīnai - IVF.
Ar aptaukošanos sievietēm ieteicams sākt zaudēt svaru - tikai 5% ķermeņa masas samazināšanās palielina koncepcijas iespējamību dabiski vairākas reizes. Sievietēm, kuras nav identificējušas patoloģijas, ieteicams apmeklēt psihoterapeitu vai psihosomatu. Hipoterapijas kurss, fizioterapija un vitamīnu un sedatīvu lietošana var pilnībā novērst neauglības psiholoģisko cēloni.
Ja grūtniecības trūkuma iemesls ir ovulācijas pārkāpums, tiek noteikta stimulēšanas procedūra, kas tiek veikta ultraskaņas kontrolē, tāpēc ārsti var kontrolēt folikulu nobriešanu. 70% sieviešu šī ārstēšana palīdz kļūt par mātēm. Ja neauglības iemesls ir ar vecumu saistīta auglības samazināšanās (sieviete vēlas kļūt par māti 40 gadu vecumā, bet nedarbojas), tiek veikta arī intensīva hormonu terapija.
Gadījumā, ja iemesls ir cauruļu aizsprostojums, tiek veikta laparoskopiskā ķirurģija. Tas ļauj jums atjaunot olvados no olvadiem aptuveni 40% gadījumu. Citām sievietēm, tostarp tām, kurām ir novārtā atstātas, ilgstošas cauruļu obstrukcijas formas, ieteicams lietot IVF.
Dzemdes neauglības operācijas galvenokārt ir kosmētiskas un rekonstruktīvas. Šādas ārstēšanas efektivitāte ir aptuveni 20%, tas ir, katram piektajam pacientam pēc operācijas ir grūtniecība. Dažos gadījumos (piemēram, ja nav dzemdes vai tās lielas anomālijas) tikai bērna māte var dzemdēt un dzemdēt bērnu.
Endometriozē slimības skartās epitēlija zonas tiek ķirurģiskas, un katra trešā neauglīga sieviete ar šādu diagnozi var iestāties grūtniecība pēc ārstēšanas kursa.
Bieži vien pietiek, ka sieviešu dzimums veic vispārēju konservatīvu ārstēšanu, kas uzlabo olu kvalitāti un palīdz normalizēt menstruālo ciklu. Šādas zāles un uztura bagātinātāji kā Ovariamin, Vasalamin un Inositol, ko sauc arī par „jauniešu vitamīnu”, parasti tiek izrakstīti. Un iekaisuma un līmes procesu laikā Longidasa sveces un Laennec injekciju zāles, kas izgatavotas, pamatojoties uz pārstrādāta placenta audiem, ir ļoti populāras.
Sieviete ir ieteicams vitamīniem un vitamīnu kompleksiem, kas bagāti ar A, E, D vitamīniem, kā arī folijskābi un magniju. Tautas aizsardzības līdzekļi piedāvā novārījumus no zāle bora dzemdes, kā arī kumelīšu un salvijas. Ir svarīgi ēst labi un skatīties savu svaru un dzeršanas režīmu.
Ja tabletes, šāvieni un citi medikamenti nepalīdz, ārsti var ieteikt mākslīgo apsēklošanu. Norādes par to ir:
- ķirurģiskas vai konservatīvas ārstēšanas efekta trūkums;
- divpusēja caurules aizsprostojuma esamība;
- endokrīnās sterilitāte, kas nav pakļauta hormonu korekcijai (“Proginova”, “Progesterons”, “HCG” nedarbojas vairākiem ārstēšanas kursiem);
- izsmelta olnīcas;
- jebkura patoloģija, kurā dabiska grūtniecība ir fiziski neiespējama;
- cauruļu trūkums;
- dažām dzemdes neauglības formām.
Mākslīgā apsēklošana
Ar reproduktīvajām metodēm ir iespējams saistīt dažādas iespējas, taču fakts joprojām ir vienīgais veids, kā uzzināt mātes prieku. Ja ārsts piedāvā IO, jums nevajadzētu atteikties. To var veikt dažādos veidos. Dažām sievietēm ir pietiekami daudz intrauterīnās apsēklošanas. Vīra vai donora spermas tiek ievietotas dzemdē. Šādas metodes ir piemērotas dzemdes kakla vai dzemdes kakla faktoram: spermatozoīds šķērso „bīstamo” zonu un nekavējoties, pateicoties ārstu centieniem, nonāk dzemdes dobumā.
IVF metode ietver sievietes olas noņemšanu un mēslošanu laboratorijā. Pēc tam apaugļotās olas ievieto dzemdes dobumā. Sieviete saņem nepieciešamo hormonālo ārstēšanu, lai embriji sakņotos un attīstītos.
ICSI ir metode, ar kuru spermas nonāk olu šūnā ar plānu adatu. Mēslojumam izvēlieties tikai labāko un veselīgāko spermu. Pēc tam apaugļotā ola tiek stādīta dzemdē. Donoru olas var izmantot arī mākslīgai apsēklošanai, ja viņu pašas sievietes nav nobriedušas, un donora embriju var arī pārstādīt.
Ekstrēmā gadījumā ir aizvietojošā mātes un attieksme pret viņu sabiedrībā mainās uz labāku ar katru gadu.
Profilakse
Sieviešu neauglības profilaksei vajadzētu sākties bērnībā. Nepatīkamās iekaisuma slimībās bērnībā un pusaudža vecumā meitene tiks pasargāta no intīmās higiēnas, kā arī izpratne par to, ka nākotnes sieviete nedrīkst būt pārpildīta un sēdēt uz aukstām virsmām, pacelt lielus svarus. Meitene no bērnības jāsaprot, ka ir svarīgi aizsargāt pret gripu un skarlatīnu, masalām un difteriju, jo šīs slimības nākotnē var sarežģīt ginekoloģiskās problēmas. Viņai jāizvairās no galvas traumām, vēdera un krūšu traumām.
Īpaša uzmanība jāpievērš meiteņu aptaujas meitām, kuru ikmēneša sākums bija pārāk agrs vai par vēlu. Agru vecumu uzskata par līdz 10 gadiem un vēlu - pēc 16 gadiem. Šīm meitenēm ir paaugstināts primārās vai sekundārās neauglības risks.
Pusaudžiem uzturs ir bīstams: kopā ar papildus mārciņām un sieviešu dzimuma hormonu krājumiem. Nevēlama un agrīna seksuālās aktivitātes sākšanās. Fizioloģiski meitene ir gatava viņai tikai pieauguša cilvēka vecumā, nevis 14, 15 vai 17 gadu vecumā. Agrīna seksuālā dzīve var izraisīt visu sistēmu un savienojumu „nesaskaņas” reproduktīvajā funkcijā.
Jaunai un nobriedušai sievietei jāapzinās abortu (tostarp medikamentu), progresējošu iekaisuma procesu, kas nav ilgstoši apstrādāts, briesmas un briesmas. Sievietei, kas plāno kļūt par māti, jāvēro viņas svars, jāizvairās no izsīkuma un aptaukošanās, ēst līdzsvarotu un pareizu uzturu. Sievietei nevajadzētu iesaistīties alkohola un smēķēšanas procesā, un narkotikas - tas ir pareizais ceļš uz neauglīgām rindām.
Nevienmērīga seksuālā dzīve, seksuāli transmisīvās infekcijas, nepareizas kontracepcijas hormonālas un citas metodes, ko ārsts nav apstiprinājis, var izraisīt neauglības attīstību.Iespēja, ka vēlāk rodas problēmas ar bērnu koncepciju, ir augstāka sievietēm, kas bieži vien dara ar ķimikālijām, kā arī menstruāciju laikā seksuāli.
Atsauksmes
Saskaņā ar pārskatiem par sievietēm, kas atstājušas tematiskos forumus, neauglības ārstēšana aizņem daudz laika. Terapijas procesā ir svarīgi nezaudēt cerību, nevis izmisumu. Gluži pretēji, jo ātrāk sieviete var sevi pašvērtēt, un jo ātrāk viņa pārtrauks sliktāku sajūtu, jo efektīvāka būs ārsta noteiktā ārstēšana.
Sievietes uzskata ginekoloģisko masāžu un fizioterapiju efektīvu. Vai ārsts pateiks, vai tos var izmantot, jo šīm procedūrām ir arī savas kontrindikācijas.
Neauglību ir visgrūtāk ārstēt pēc gonorejas, hlamīdijas un citām infekcijām. Sievietēm jāveic vairāki ārstēšanas kursi, un tie ne vienmēr ir efektīvi. Saskaņā ar statistiku neauglība tiek veiksmīgi ārstēta apmēram 80% sieviešu.
Par sieviešu neauglības cēloņiem un ārstēšanu skatiet šo videoklipu.