Spermogrammas normas, rādītāju interpretācija un noviržu cēloņi
Vīriešu veselībai bērna iedomāšanai ir svarīga loma, nevis mazāka par sieviešu veselību. Diemžēl šo faktu bieži vien nepietiekami novērtē spēcīgāka dzimuma pārstāvji, tāpēc statistika skan biedējoša - aptuveni 40-45% no visiem neauglīgajiem pāriem nespēj bērniņu precīzi uztvert vīriešu neauglības dēļ. Tāpēc grūtniecības plānošana vislabāk ir sākt ar spermu.
Šajā rakstā mēs izskaidrosim, kāda ir šī analīze un kā to atšifrēt.
Pētījuma būtība
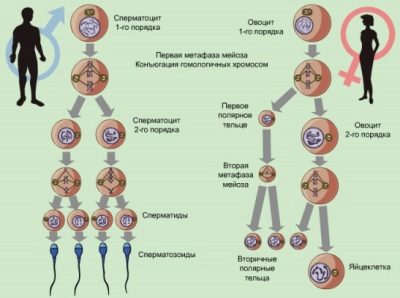
Spermogramma ir kvantitatīva un kvalitatīva ejakulāta analīze, ko veic galvenokārt mikroskopiski. Laboratorijas apstākļos pētījums nosaka cilvēka sēklas šķidruma galvenās īpašības. Tie var norādīt uz reproduktīvās veselības problēmām, topošā pāvesta urīnceļu iekaisuma procesiem.
Saskaņā ar spermogrammas rezultātiem ir iespējams izdarīt diezgan precīzu secinājumu par šī cilvēka spēju apaugļot.
Slikta spermogramma - vēl nav teikumsTā kā mūsdienu reproduktīvā medicīna nepaliek nemainīga un var piedāvāt daudzas papildu metodes pāriem, kuri nevar iedomāties bērnu sakarā ar nepiemērotu spermas kvalitāti, vīriešu cilmes šūnu patoloģiskajām formām.
Analīzes veidi
Veicot spermu, ārsts ņem vērā pacienta ārstēšanas būtību. Dažreiz ir pietiekami, lai izveidotu pamata spermogrammu, kas ietvers dīgļu šūnu daudzuma un kvalitātes novērtējumu.
Tomēr ir situācijas, kad pamatpētījumi rāda labus rezultātus, un sievietēm bez problēmām nerodas koncepcija. Šajā gadījumā ārsts nosaka pagarinātu spermogrammu, kurā tiek novērtēta spermas morfoloģija - to izskats, atbilstība standartstandartiem.
Dažreiz ir nepieciešama spermogramma ar DNS fragmentāciju, pētījumi ar bioķīmiju, MAP tests. Pēdējā indikācija ir imunoloģiska neauglība - stāvoklis, kad organismā tiek veidotas antivielas pret spermu. Tie ir tie, kas iznīcina dzīvas un kustīgas seksa šūnas, neļaujot tām apaugt olu. Paplašināta spermogramma vienmēr ir informatīvāka.
Analīze parasti tiek sagatavota no 1 līdz 3 dienām atkarībā no izvēlētās klīnikas laboratorijas darba slodzes. Secinājums tiek izsniegts pacientam uz rokām, tas ir aizpildīta veidlapa ar norādēm uz visiem definētajiem rādītājiem un individuālajām vērtībām.
Atšifrēšanai ir jāvēršas pie ārsta, bet īpašiem ziņkārīgiem vīriešiem un viņu sievām mēs esam gatavi jums pastāstīt, kā paši atšifrēt spermogrammu.
Un tagad mēs skatāmies, kā spermatozoīds izskatās zem mikroskopa ar urologa komentāriem.
Pilns rezultātu atšifrējums
Secinājuma veidlapā parasti ir šādi parametri.
Apjoms
Tas attiecas uz spermas daudzumu, kas paredzēts analīzei. Saskaņā ar PVO standartiem, kas šobrīd ir vienīgie standarti pasaulē spermogrammām, daudzums, kas ir mazāks par 1,5-2 ml, tiek uzskatīts par patoloģisku un padara pētniecību ļoti grūti.
Fakts ir tāds, ka ejakulāta daudzumu ietekmē prostatas dziedzeru un sēklas pūslīšu šķidruma daudzums. Ja tas nav pietiekami, tad tas ir iemesls turpmākajai šo orgānu stāvokļa izpētei. Nelielas spermas samazina izredzes uzņemtDažreiz nav iespējams veikt pētījumu tieši tāpēc, ka ir pārāk mazs materiāls.
Nepietiekams spermas daudzums var būt saistīts ar biežu seksuālo dzīvi, tādēļ ir ieteicams atturēties no seksuāla kontakta vairākas dienas pirms spermas.
Krāsa
Parasti spermai ir balts, pienains, pelēcīgs, pērle, opāls. Visbeidzot, visbiežāk viņi raksta, ka materiāla krāsa ir “bālgani pelēcīga”. Ko ejakulācijas krāsa var pateikt, ārsti paši lielākoties nezina, jo šim rādītājam, lai gan tas ir iekļauts galveno rādītāju sarakstā, nav diagnostikas vērtības.
Spermas analīze, izmantojot mikroskopu, ļauj precīzi spriest par šūnu sastāvu, tāpēc krāsas maiņa uz sārti, ja ir asins piemaisījumi, vai zaļgani, ja ir strūklas piemaisījumi, nav nepieciešams atsevišķi atzīmēt. Vienkārši krāsa vienmēr ir iekļauta ejakulāta novērtēšanā, un šis grafiks ir mūsdienīgā formā, nevis kā cieņa tradīcijām.
Smarža
Gandrīz tas pats stāsts notika ar smaržu. Šis punkts ir noslēgts, bet tā diagnostiskā vērtība nav pilnīgi skaidra. Daži ārsti saka, ka ar ejakulāta smaržu var izdarīt netiešus secinājumus par prostatas dziedzeru veselību. Tomēr nav pārliecinošu pierādījumu.
Smarža, piemēram, krāsa, ir norādīta spermogrammas rezultātos, jo tā vienmēr ir bijusi šāda. Parasti smarža ir raksturota kā izteikta vai specifiska viegla.
Konsekvence
Šajā secinājuma daļā aprakstīta spermas fiziskā īpašība kā viskozitāte. Pēc ejakulācijas sēklas šķidrums ir pietiekami biezs, pakāpeniski atšķaida.
Palielināta viskozitāte var radīt problēmas seksuālo šūnu kustībai.
Lai noteiktu viskozitāti, laboratorijas asistents pazemina stikla stienīti spermas paraugā, paceļ to virs laboratorijas konteinera un aplūko iegūto “vītnes” garumu. Jo vairāk viskozāks spermas, jo ilgāks šis "pavediens".
Parasti šim parametram jābūt mazākam par 2 centimetriem, tas nozīmē, ka atlikušo "diegu" garums nedrīkst pārsniegt šo vērtību. Ja "diegu" garums ir 2 cm vai vairāk, spermu uzskata par biezu un viskozu. Visbeidzot, ja cilvēks ir normāls ar šo parametru, tas ir norādīts - „vāji viskozs” vai „vidēji viskozs”.
Sašķidrināšanas laiks
Šajā slejā norādīts laiks, kurā spermas atšķaida. Parasti šis laika intervāls svārstās no 15 minūtēm līdz 1 stundai. Ja pēc 60 minūtēm spermas nesasmalcina, tas parasti paliek. Laboratorijas asistentam ir jāpievieno īpaši fermenti, lai veiktu visus pārējos testus un testus.
Šī parametra interpretācija ir diezgan vienkārša. Ja kolonna norāda 20 vai 30 - tas ir laiks minūtēs, kas nodots materiāla sašķidrināšanai. 15 līdz 60 minūtes ir norma.
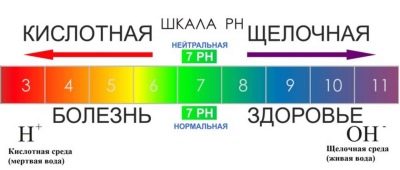
Skābums
Tāpat kā jebkurš cits cilvēka ķermeņa šķidrums, spermai ir savs skābums. Parasti veseliem pieaugušajiem vīriešiem ejakulāta skābuma līmenis ir robežās no 7,5 līdz 8,2.
Normālā pH ir virs 7,2. Ja spermai ir mazāk skābuma, spēja uztvert šo cilvēku ir samazināta, jo spermai kļūst grūtāk izšķīdināt olu čaumalu tā iekļūšanai.
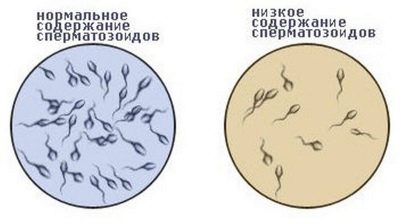
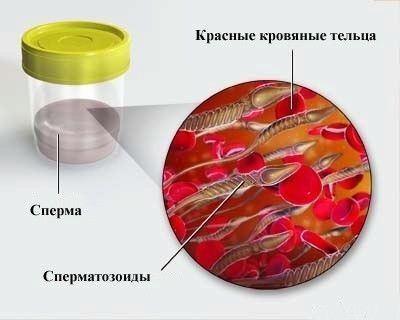
Spermas koncentrācija
Spermas koncentrāciju nosaka 1 ml šķidruma. Lai tos aprēķinātu, jums ir nepieciešama īpaša iekārta - spermas analizators vai skaitīšanas kamera. Retāk laboratorijas tehniķi izmanto uztriepes metodi, ja laboratorijas stiklam ar 22x22 izmēru tiek uzklāts 1 piliens spermas. Pēc tam mikroskops ir pielāgots X400 palielinājumam un apsver, cik daudz spermatozoīdu būs redzams. Tāda pati summa, tikai miljonos, būs raksturīga 1 ml šķidruma.
Piemērs: 25 spermatozoīdi bija redzami, kas nozīmē, ka no tiem ir 25 miljoni 1 mililitrā. Normāla koncentrācija, labvēlīga mēslošanai - no 20 miljoniem mililitra.
Kopējais spermatozoīdu skaits
Šajā ailē norādīts, cik daudz dzimumšūnu ir klāt kopējam sēklas šķidruma tilpumam, kas paredzēts pētījumam. Kā arī koncentrācija, šī spermas daļa tiek uzskatīta par vienu no informatīvākajiem vīriešu neauglības cēloņu noteikšanā. Kopējais skaitītāju skaitīšanas kamera vai spermas analizators.
Zinot, ka tiek ņemta vērā normālā koncentrācija 20 milj. Mililitrā, tiek parādīta atsauces vērtība. Ja cilvēks ir nokārtojis 3 mililitrus spermas (skatīt "Sējums"), tad 60 vai vairāk miljoni "zinger" būs norma, ja tilpums ir 2 mililitri, tad ātrums sākas no 40 miljoniem šūnu.
Šajā ziņojuma daļā norādīts arī skaitlis. Jo lielāks ir cilmes šūnu skaits sēklas šķidrumā, jo lielākas ir koncepcijas iespējas.
Mobilitāte
Ejakulātā tiek uzskaitītas četru veidu spermas šūnas. Vislabākais mobilais, kas tiecas tikai tieši, saņem A kategoriju no laboratorijas tehniķa un tiek uzskatīts par galveno mēslošanas pieteikumu iesniedzēju.
Ne mazāk progresīvi, virzoties uz priekšu, bet nedaudz lēnāk, viņu biedri saņem B kategoriju.
Vīriešu spermu uzskata par piemērotu dabiskai mēslošanai, \ t ja tajā ir vismaz 25% A tipa zhivchikov vai A un B tipa šūnu skaits ir vienāds ar pusi no visiem spermatozoīdiem. Ar šo rezultātu vīriešu dzimstības problēmas nav novērotas.
Spermas šūnas, kas kustas lēni, spin vienā vietā, skriejas aptuveni nejauši dažādos virzienos, iegūst C kategoriju un fiksētas šūnas - D kategorija.
Visbeidzot, kategoriju nosaukumi ne vienmēr ir norādīti. Dažreiz ārsts atsaucas uz aktīvo kustīgo spermu (tas ir A un B veids), mazkustīgo (C tipa šūnu) un fiksēto (D tipa šūnu) procentuālo daļu. Šajā gadījumā noteikumi ir līdzīgi.
Aktīvi mobilajam jābūt vismaz 50%. Ja tā, tad pārējie nevar pievērst uzmanību.
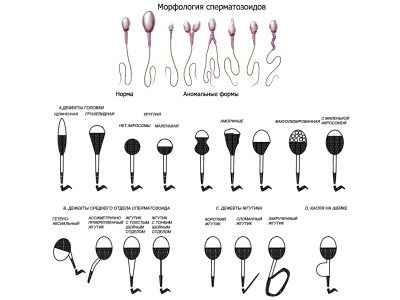
Krugera morfoloģija
Paplašinātā spermogramma nozīmē obligātu vīriešu cilmes šūnu morfoloģisko īpašību novērtējumu. Saprotams, ka veselā spermā jābūt pietiekamam skaitam pareizas formas šūnu ar normālu struktūru. Par šo spermu salīdzina ar standartu.
Krugera vērtēšanas kritēriji ir visgrūtākie, jebkura novirze no normas, pat ja tā ir viena, saskaņā ar šiem kritērijiem tiek uzskatīta par patoloģiju, un spermatozoīdi tiek noraidīti:
- Spermas galviņai jābūt plakanai, ovālai. Visas citas formas tiek uzskatītas par nenormālām.
- Spermas kaklam jābūt novietotam pareizi, un astes nevajadzētu saliekt un pagriezt, pagriezt.
- Katra spermas daļa ir jāmēra, salīdzina šūnu ķermeņa proporcijas.
Veselīga šūna izskatās kā detalizēti aprakstīta Krugera metodē, un ar šiem parametriem tiek piešķirts pārbaudāms paraugs.
Pārkāpumi:
- viena vai vairākas galvas;
- viens vai vairāki astes;
- nav galvas vai astes;
- krokaini astes;
- nevienmērīga vidēja daļa un plānas, kārta kakla, kas nevar turēt asti;
- galvas struktūras patoloģija;
- nepareizs karoga leņķa leņķis.
Morfoloģija ir viegli atšifrējama.Laboratorija aprēķina atsauci, kas ir ideāli piemērota apaugļošanai, spermai un sliktiem, neatbilstoši atlases kritērijiem. Iegūto vērtību "labās" šūnas sauc Krugera indekss.
Ja secinājums liecina, ka Krugera auglības indekss ir 14–15% vai vairāk, tas nozīmē, ka atsauces spermas saturs sēklas šķidrumā ir 14–15% līmenī, kas ir normas zemākā robeža.
Šūnu dzīvotspēja
Spermas skaits ejakulātā var būt normāls, bet koncepcija tomēr nenotiek. Iemesls var būt šūnu dzīvotspēja. Ja dzimumorgānu šūnas pārvietojas, tas vienmēr ir dzīvs, bet, ja tas ir kustīgs, tad tas var būt gan dzīvs, gan miris. Jo vairāk dzīvo šūnu ejakulātā, jo lielāka ir iespēja, ka cilvēks kļūs par tēvu. Parasti uzskata, ka sperma satur vairāk nekā pusi dzīvu gametu.
Lai noskaidrotu, kuras spermas ir dzīvas un kuras nav, laboratorijas tehniķis var tonizēt spermas pilienu ar laboratorijas krāsu eozīnu. Dzīvā šūna paliks normālā krāsā, jo tās membrāna ir neskarta un droši aizsargā to no krāsvielas, kas nonāk šūnā. Mirušās spermas būs rozā, jo viņu nāves gadījumā vienmēr notiek membrānas deformācija un perforācija.
Arī sēklu spermas skaits tiek aprēķināts pēc sēklas šķidruma parauga ievietošanas hipotoniskajā šķīdumā. Veselīga dzīva spermas uzbriest no viņa, viņu astes ir izliektas loka, mirušie nereaģē uz barības vielu šķīdumu. Secinājums norāda skaitu procentos. Šis skaitlis norāda dzīvo šūnu saturu ejakulātā.
Spermatogenizācijas šūnas
Šīs šūnas pieder apaļām šūnām (apaļām šūnām), jo tās nav spermatozoīdi un tām nav astes. Tās ir tikai nākotnes spermas šūnas, kurām būs jāiet cauri vairākiem attīstības posmiem, pirms tās kļūst par pilntiesīgām dzimumšūnām. Tās arī tiek konstatētas spermā ar mikroskopisku pārbaudi.
Parasti veseliem pieaugušiem vīriešiem ejakulāts satur apmēram 2–4% šādu vēl nobriedušu jauniešu cilmes šūnu.
Pārsnieguma likmes var runāt par dažādām patoloģijām, kas galvenokārt saistītas ar spermas attīstības un nogatavināšanas procesu.
Baltās asins šūnas
Neliels skaits leikocītu tehniķa redzes laukā ir normāli. Nav nekas nepareizs 1 ml spermas satur līdz pat miljonam balto asinsķermenīšu. Tā ir norma.
Tomēr, ja šūnu skaits pārsniedz šo normu, tas norāda uz iekaisuma procesu cilvēka reproduktīvajā sistēmā. Tāpēc ierakstam "leukocītu - 1-2 p / zr" noslēgumā nevajadzētu radīt bažas - nav nekādu iekaisuma un infekcijas procesu ar šo rezultātu.
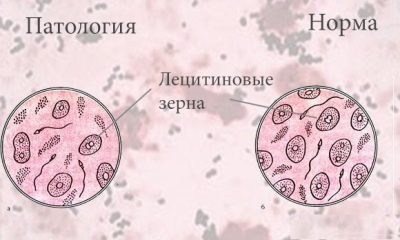
Lecitīna graudi
Tiem jābūt klāt veseliem spermā. Lecitīna granulas vai lipoīdu ķermeņi (tie nav šūnu veidojumi) ir daļa no prostatas dziedzeru sekrēcijas, tāpēc to samazināšana liecina par prostatas problēmām.
Parasti lecitīna graudu daudzums ir aptuveni 10 miljoni 1 mililitrā. Visbeidzot, to skaits nav norādīts skaitliskā vai procentuālā izteiksmē, parasti apraksts izskatās diezgan vispārināts - “norma” vai “mēreni”.
Gļotas un makrofāgi
Gļotu parādīšanās, recekļi spermā vienmēr ir ļoti satraucošs simptoms, kas var liecināt par spēcīgu iekaisuma vai infekcijas procesu reproduktīvajos orgānos.
Lielas šūnas - makrofāgi normā var būt atsevišķos daudzumos redzes laukā. To skaita pieaugums ir arī infekcijas pazīme.
Amiloidi
Amyloīdu ķermeņi, kas līdzīgi cietei, parādās spermā, kad prostatas dziedzeros notiek patoloģiski procesi.
Amiloidu veidošanās parādīšanās ejakulātā liecina, ka cilvēks attīstās prostatīts, prostatas adenoma un citas slimības.
Makrofāgu un amiloido ķermeņu vienlaicīga noteikšana var liecināt par prostatas adenomas attīstību.
Spermas aglutinācija
Termins "aglutinācija" attiecas uz saistīšanas procesu. Šajā gadījumā tas ir domāts spermatozoīdu līmēšanai kopā. Šādas šūnas nevar piedalīties mēslošanā.
Šīs patoloģijas cēloņus var mainīt, visbiežāk šī parādība novērojama imunoloģiskās neauglības gadījumā. Parastajā aglutinācijas procesā spermas laikā nav jāidentificē, par ko secināts, ka ieraksts "nav atklāts" vai "nav atklāts".
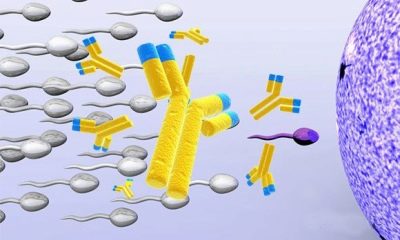
Antispermas antivielas (MAP tests)
Spermas antivielas var veidot sievietes ķermenī un vīriešiem. Ja to skaits ir liels, viņi sāk iznīcināt vīriešu dzimuma šūnas, kas ir pilnīgi veselīgas un gatavas apaugļošanai. Tas ietekmē spermas galvas vai astes. Bojātas šūnas sasietas kopā, notiek agregācija, tiek traucēta gameta kustība.
MAP tests pamatojas uz trušu antivielu pievienošanu cilvēka antivielām spermā. Ja injicējamā narkotika sāk ievērot spermatozoīdus, mēs runājam par antivielu esamību un imunoloģisku neauglību.
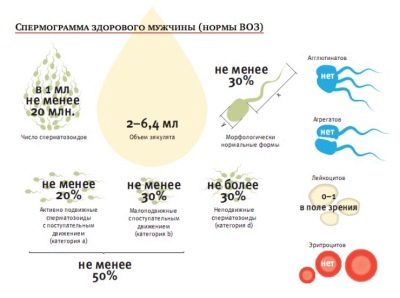
Standarti tabulā (normospermija):
Galvenais spermas rādītājs | Grozīti PVO 2010. gada noteikumi | PVO standarti līdz 2010. gadam (atsaucei) |
Apjoms | Ne mazāk kā 1,5 ml | Ne mazāk kā 2 ml |
Skābums | Ne mazāk kā 7.2 | Ne mazāk kā 7.2 |
Spermas koncentrācija | Kopumā vairāk nekā 39 miljoni, ne mazāk kā 15 miljoni 1 ml materiāla | Ne mazāk kā 20 miljoni 1 ml., Ne mazāk kā 40 miljoni |
Mobilitāte | Ne mazāk kā 40% A un B šūnu, vairāk nekā 32% A tipa šūnu | 50% A un B tipa šūnu jeb 25% A tipa šūnu stundu pēc ejakulācijas |
Vitality | Vismaz 58% dzīvo šūnu paraugā | Ne mazāk kā 50% dzīvu spermu |
Baltās asins šūnas | Ne vairāk kā 1 miljons uz 1 mililitru | Ne vairāk kā 1 miljons uz 1 mililitru |
Antispermas antivielas | Ne vairāk kā 50% no testa rezultātiem | Saistībā ar antivielām MAP testā ir ne vairāk kā 50% |
Spermas morfoloģija | Vismaz 4% veselīgu šūnu | 15% morfoloģiski veselīgu šūnu, vismaz 4% |
Patoloģijas
Kādi patoloģiskie apstākļi spermogrammā var pateikt, no šo patoloģiju nosaukuma kļūst skaidrs:
- Oligospermija - spermas koncentrācija sēklas šķidrumā ir zemāka par normālu.
- Astenospermija - dzimumšūnu kustības traucējumi. Spermatozoīdiem, kas varētu ātri virzīties taisnā līnijā uz olu, kas gaida mēslošanu, ir maz vai nav.
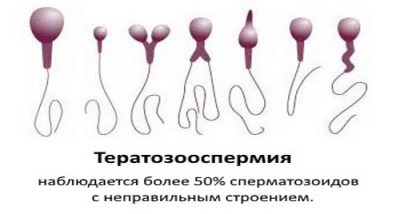
- Teratozoospermija - traucēta spermas morfoloģija. Ir liels skaits neglītu, mutētu dzimumšūnu, kas nav spējīgas apaugļot, un, ja tām tas izdodas, tad ģenētisko noviržu risks auglim ir augsts. Šāda patoloģija ir teikta, kad Kruger auglības indekss ir mazāks par 4%.
- Azoospermija - spermas trūkums sēklas šķidrumā. Šajā stāvoklī nav cilvēka auglības, tā ir smaga neauglības forma.
- Aspermija - nav spermas. Šādā gadījumā cilvēks var tikt samazināts vai tam var nebūt ķermeņa sajūtas.
- Leukocitospermija - daudzu leikocītu klātbūtne sēklas šķidrumā. Par infekcijas vai iekaisuma pazīmi, tas nav tieši saistīts ar auglību.
- Nekrozpermija - dzīvu spermatozoīdu spermā nav pilnīga vai pārāk maz dzīvu šūnu.
- Akinospermija - spermas spraigas trūkums. Tie var būt dzīvi, bet ar motora funkciju viņiem ir ievērojamas grūtības. Tas atšķiras no asthenospermia smaguma un smaguma pakāpes.
- Cryptospermia - nenozīmīgs spermas daudzums ejakulātā. Mikroskopiskais un aparatūras aprēķins to skaitam nav pakļauts.Materiāls tiek pakļauts centrifugēšanai, un, ja tad sedimentos tiek konstatēts neliels spermas daudzums vai tas nav konstatēts, tad tas ir jautājums par kriptospermiju.
- Hemospermija - asins spermā. Sarkanās asins šūnas parasti nedrīkst atrasties sēklas šķidrumā. Asins piemaisījumi ir ļoti satraucošs nopietnu reproduktīvās sistēmas slimību simptoms.
- Bakteriospermija - daudzas baktēriju noteikšana spermā. Tas var būt koki, piemēram, stafilokoks, Staphylococcus aureus, streptokoks, entercoccus faecalis un citi oportūnistiskie mikroorganismi. Šāds attēls var liecināt par bakteriālas infekcijas klātbūtni.
Noviržu cēloņi
Iemesli, kāpēc spermas rezultāti var radīt vilšanos cilvēkam un viņa dvēselei, daudzi. Visbiežāk spermas rādītājus bojājošie faktori sakņojas iekaisuma vai infekcijas slimībā. Tas ietver neārstētu laiku un hroniskas urogenitālās sistēmas iekaisuma slimības, seksuāli transmisīvās slimības, seksuāli transmisīvās infekcijas - ureaplasma, mikoplazma, hlamīdijas uc
Dažreiz šīs slimības, ko cilvēki pazīst kā "spārnotus", vispār nerodas, tāpēc cilvēks var nezināt, piemēram, hlamīdijas.
Aptuveni vienāds skaits sliktu spermogrammas rezultātu ir atrodami arī vīriešiem, kuriem ir sēklas pūslīšu un prostatas dziedzera iekaisuma slimības, kurās skar epitēlija šūnas, kas ražo spermas šūnas.
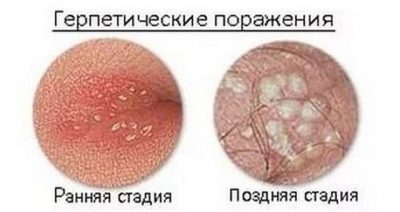
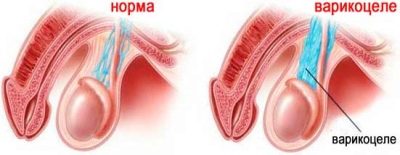
Bieži vien spermas kvalitātes pārkāpuma cēlonis ir varicocele. Herpes čūlas ir ļoti bīstamas attiecībā uz neauglības iespējamību., kas izraisa mutācijas un pārmaiņas dzimumšūnu morfoloģiskajā struktūrā, kā arī parotītu (parotītu), ko zēns nodod bērnībā.
Pat vienkāršs gripas vīruss vai ARVI ietekmē spermas stāvokli, bet to ietekme ir īslaicīga, un 2-3 mēnešu laikā spermas sastāvs atgriežas normālā stāvoklī. Tomēr to nedrīkst aizmirst, plānojot spermogrammu.
Starp "sāpīgajiem" cēloņiem pēdējo vietu aizņem traumu un ķirurģisko operāciju sekas. Ja cilvēks cieta smadzeņu vai muguras smadzeņu bojājumus, ja operācijas tika veiktas ar šiem orgāniem, ja ir notikusi ķirurģiska iejaukšanās aknās un nierēs, tad varbūtība, ka spermas kvalitāte un daudzums pasliktināsies, ir liels. Cīnās, pūš "zem jostas" - tas viss neizturas bez vīriešu veselības izsekošanas.
Retāk inspekcijas laikā konstatēto pārkāpumu cēloņi sakņojas iedzimtajās patoloģijās - sēklinieku trūkums no dzimšanas, vīrusa atkaļķošanas trūkums, reproduktīvo orgānu struktūras defekti un novirzes. Šādi iemesli parasti ir neizbēgami.
Pat mūsdienu reproduktīvās palīgmedicīnas metodes neko nesniedz cilvēkam, kura neauglība ir dabiska, dabisks fakts no dzimšanas.
Spermas kvalitāte ir daudz sliktāka vīriešiem, kas dzīvo lielās gāzētās pilsētās ar nožēlojamu ekoloģijas stāvokli.
Vīriešu auglību lielā mērā ietekmē viņa dzīvesveids. Ja spēcīgāka dzimuma pārstāvis strādā daudz, īpaši naktī, un tas ir maz, ja viņš ļaunprātīgi izmanto alkoholu, narkotikas, smēķē daudz, tas viss izraisa spermas morfoloģijas traucējumus un citas spermogrammas novirzes, norādot, ka ir samazināta vīriešu reproduktīvā funkcija.
Vīriešu neauglības riskam ir bieži ceļojumi uz vannu un saunu, mīļotājiem, kas apsildās saulē un apmeklē solāriju, kā arī vīrieši, kas katru dienu ilgi lieto apsildāmus sēdekļus automašīnā. Termiskā ietekme uz sēkliniekiem un tajā izvietotajiem dzimumdziedzeriem negatīvi ietekmē visus spermatogenizācijas procesus.
Spermas kvalitātes problēmu cēlonis var būt ilgstoši stresa faktori, ko cilvēks piedzīvo, kā arī hormonālas problēmas viņa ķermenī, piemēram, mēslošanas problēmas sākas, kad tiek traucēta vairogdziedzera hormonu un dzimumhormonu, piemēram, testosterona, līdzsvars .
Hormonālā nelīdzsvarotība var sākties ar hormonālo zāļu ārstēšanu, kā arī ar steroīdu lietošanu, lai sasniegtu sportisku sniegumu.
Spermas anomālijas un spermas šūnu disfunkciju var izraisīt arī ģenētika, ja zēns no vecākiem ir saņēmis "bojātu" gēnu, kas ir atbildīgs par vairošanos.
Ārstēšana un prognozēšana koncepcijai
Ja tiek konstatētas spermas patoloģiskās formas, cilvēkam būs nepieciešama papildu diagnostika. Viņam būs jākonsultējas ar andrologu, kā arī jāapmeklē citi speciālisti - endokrinologs, ķirurgs, neirologs un, iespējams, psihoterapeits, ja nav noteikti objektīvi medicīniski iemesli.
Viņam tiek uzdoti papildu testi - asinis, urīns, prostatas dziedzera ultraskaņa, prostatas manuāla pārbaude.
Ārstēšana sākas pēc iemesla konstatēšanas. Ja iekaisuma, infekcijas, prostatīta dēļ samazinās reproduktīvās spējas, tiks parakstīta pretiekaisuma ārstēšana ar antibiotikām.
Ja cēlonis ir varikocele, var norādīt operāciju.
Hormonālas problēmas konstatē, veicot asins analīzi dažādu hormonu koncentrācijai, un terapiju nosaka endokrinologs.
Visi, bez izņēmuma, spēcīgāka dzimuma pārstāvji ar problēmu spermu Ieteicams pārskatīt darba grafiku, pārtraukt darbu naktī, sākt gulēt pietiekami daudz miega. Reizēm ir labi mainīt situāciju - pārvietojoties no pilsētas uz pilsētu, kur gaiss ir tīrāks un vide ir labāka.
Alkohols, narkotikas un smēķēšana ir kontrindicēti. Bet bez izņēmuma, neatkarīgi no neauglības cēloņa, tiek parakstīti vitamīnu preparāti, kas ietver A, E, C, D vitamīnus, B grupas vitamīnus, folijskābi, kā arī cinku un selēnu.
Ir sagatavoti kompleksi, kas radīti īpaši vīriešu plānošanas koncepcijai. Vitamīna terapijai jāilgst vismaz 3 mēneši, tik daudz laika ilgst spermatogēzi.
Vīriešu uzturā obligāti jāietver ēdieni, kas bagāti ar olbaltumvielām - gaļas un zivju ēdieni, piena produkti, svaigi zaļumi (kā folskābes avots), rieksti.
Cilvēkam nav ieteicams valkāt cieši pieguļošas apakšveļas, un vasarā - sintētiskās bikses un šorti, kuros sēklinieku sildītājs pārkarst. Ziemā ir jāizvairās no dzimumorgānu hipotermijas.
Cilvēkam, kurš plāno iedomāties bērnu, ieteicams nedēļas nogalēs mainīt TV ierasto atpūtu uz aktīvo atpūtu - slēpošanu, vieglu skriešanu, peldēšanu. Apmeklētāju pirtis un saunas tiek samazinātas līdz minimumam, vai arī tās īslaicīgi pamestas.
Seksuālā dzīve jāveic, ņemot vērā urologa-androloga personiskos ieteikumus, kas jums pateiks labāko veidu, pamatojoties uz spermu: ja sperma ir pārāk bieza - biežāk sekss, ja tas ir šķidrs, tad dzimumam vajadzētu būt nedaudz mazākam.
Koncepcijas prognozes ir labvēlīgas pat tad, ja ir nopietni spermogrammas pārkāpumi. Medicīna šodien var piedāvāt daudz veidu, kā atrisināt šo problēmu - tas ir IVF un ICSI. 97% no iegūtās neauglības gadījumiem var tikt galā ar to. Nevēlamas prognozes tikai iedzimtu un ģenētisku patoloģiju gadījumā.
Par to, kā sagatavot vīrieti bērna ieņemšanai, skatiet tālāk.