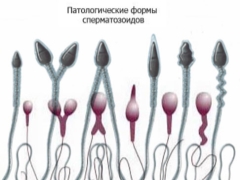
Kādas ir spermas patoloģiskās formas un kā tās ietekmē koncepcijas panākumus?
Vīriešu veselība grūtniecības plānošanā ir ļoti svarīga. Ja spermatozoīdiem ir patoloģiskas formas, tad tas var būtiski ietekmēt bērna dabiskās koncepcijas iespēju.
Norma
Lai saprastu, kā veidojas spermas patoloģiskās formas un izskatās, vispirms nedaudz jāapspriež norma. Spermas šūna ir seksa šūna, kurai ir viena hromosomu kopa un kas ir nepieciešama mēslošanai un tādējādi arī dzemdībām.
Spermai ir ļoti mazs izmērs - aptuveni 55 mikroni. Katra vīriešu dzimuma šūna sastāv no trim daļām: galvas, ķermeņa un astes. Spermas galva ir veidota kā elipse. Tas ir nedaudz plašāks nekā citas spermas daļas. Tas viss dod tam līdzību kāpurs.
Galvenā ģenētiskā informācija, kas tiks nodota no tēva šūnas uz meitas šūnu, atrodas kodolā. Katrai spermas šūnai ir dzimuma hromosoma. Tas var būt vai nu X, vai Y. Tas ir atkarīgs no tā, kāda dzimuma hromosomu bērns saņem, un tā dzimums būs atkarīgs. Bērna piedzimšanai ir nepieciešama Y-hromosoma, un meitenes dzimšanai ir nepieciešama X.
Vēl viens ļoti svarīgs spermas elements ir akrosome. Šis šūnu orgāns ir modificēts Golgi aparāts. Akrosomā ir īpašas vielas, kas nepieciešamas mēslošanai. Ar viņu palīdzību tiek ietekmēta nobriedušās olas ārējā siena. Akrosomam ir apmēram puse no kodola.
Zinātnieki ir atklājuši, ka akrosomā ir aptuveni 15 litiskie fermenti, kas izšķīst olas ārējo apvalku. Vissvarīgākais no tiem ir akrosīns.
Spermas galviņa beidzas ar kaklu - īpašu sašaurinājumu, kas to atdala no spermas ķermeņa vidus daļas. Aiz tā ir kustīga aste. Spermas vidū ir speciāli veidojumi - mikrotubulas un mitohondriji. Tie ir nepieciešami īpašas vielas ATP veidošanai, kas nepieciešama spermas aktīvo kustību īstenošanai.
Ar ritošā astes palīdzību spermas var pārvietoties. Tās raksturīgākais virziens ir ap savu asi. Zinātnieki ir izveidojuši vīriešu cilmes šūnu vidējo kustības ātrumu: parasti tas ir 0,1 mm sekundē.
Tiek uzskatīts, ka pēc šī ātruma spermatozoīdi var sasniegt sievietes olvados pāris stundas pēc dzimumakta beigām.
Lai mēslojums notiktu, spermatozoīdiem ir jāiet diezgan tālu. Vidēji tas ir apmēram 20 cm, spermas trajektorija sieviešu dzimumorgānos ir pavisam vienkārša: tie pārvietojas no ārpuses uz vēdera cauruli.
Šādas spermatozoīdu struktūras un funkcionēšanas bioloģiskās iezīmes ir nepieciešamas, lai bērns varētu veidoties dabiski. Nepietiekama funkcionēšana vai anatomiski defekti var veicināt vīriešu reproduktīvās funkcijas pavājināšanos.Tas var ietekmēt vīriešu neauglības veidošanos.
Anomāliju veidi
Zinātnisko tehnoloģiju attīstība ļāva noteikt vīriešiem visdažādākās patoloģijas. Katru gadu tiek veikti simtiem pētījumu, lai izpētītu spermatogenēzi. Tas veicina faktu, ka katru gadu tiek noteiktas jaunas patoloģijas, kas var ietekmēt vīriešu auglību.
Patoloģijas novērtēšanai tiek izmantotas dažādas klīniskās pazīmes. Tātad, tas ir noteikts:
- spermatozoīdu kopējais garums, kā arī tā galveno daļu izmēri;
- kopējā ejakulētā sperma;
- kopējais spermatozoīdu skaits vienā ejakulātā;
- spermas kustīgums un dzīvotspēja;
- anatomiskā forma.
Pēc vispusīgas analīzes ārsti var noteikt patoloģijas esamību vai neesamību. Ja patoloģiskas izmaiņas netika konstatētas, tiek konstatēta “normospermijas” diagnoze. Šajā gadījumā saglabājas vīriešu reproduktīvā funkcija, un viņš var kļūt par tēvu.
Ārsti atšķir vairākus spermas noviržu klīniskos variantus. Parasti visas patoloģijas ir sadalītas vairākās līdzīgās grupās atbilstoši galvenajām pētītajām īpašībām.
Kopējā vīriešu cilmes šūnu skaita samazināšanās
Viens no tipiskajiem šāda veida patoloģijas piemēriem ir oligozoospermija. Šajā patoloģijā spermas saturs ejakulātā ir zem normālās vērtības.
Ja spermas izmeklējumos ejakulācijas spermā netika atklāti, šo patoloģisko stāvokli ārsti interpretē kā azoospermiju. Tas parasti ir diezgan sarežģīta patoloģija, kas prasa obligātu dalību androloga ārstēšanā.
Aspermija ir patoloģisks stāvoklis, kurā ne tikai spermatozoīdi, bet arī nenobriedušās spermatogenēzes šūnas tiek konstatētas pētāmā ejakulātā.
Tomēr, ja pārbaudes laikā spermatozoīdi tomēr tika atklāti, bet ir miruši, tad šo nosacījumu sauc par nekrozpermiju. Tas ir ārkārtīgi nelabvēlīgs dabas koncepcijas īstenošanai. Šajā situācijā ir ievērojami samazināta vīriešu reproduktīvā funkcija.
Dažreiz, veicot pētīto ejakulāta centrifugēšanu, speciālisti var atklāt nelielu daudzumu spermatozoīdu. Šo patoloģisko stāvokli sauc par kriptospermiju.
Mobilitātes traucējumi
Ja spermatozoīdi ir „slinki” un nepārvietojas, tad šo nosacījumu sauc par astenozoospermiju. To raksturo fizioloģiskās mobilitātes samazināšanās zem normas.
Dažos gadījumos cilvēks vienlaicīgi var izstrādāt vairākas patoloģiskas izmaiņas. Šādas patoloģijas piemērs ir oligoastenoteratozoospermia. Šo patoloģiju raksturo:
- vispārēja spermatozoīdu koncentrācijas samazināšanās pētāmā ejakulātā;
- aptuveni uz pusi samazināt spermas skaitu, kas var apaugt olu;
- samazinājums par gandrīz divas reizes vairāk par spermas šūnām ar taisnu kustību.
Oligoasthenotheratozoospermia ir viena no patoloģijām, kas izraisa vīriešu neauglības attīstību. Parasti tas kļūst spontāni - kad pāri pāriet pie ārstiem, viņi ilgu laiku ir nesekmīgi mēģinājuši iedomāties bērnus.
Lai novērtētu funkcionālos traucējumus, kas radušies, papildus spermogrammām ārsti var noteikt arī sēklinieku ultraskaņas testu, laboratorijas testus slēptās infekcijas noteikšanai un citus pētījumus. Pēc visaptverošas diagnozes tiek sagatavots individuāls ārstēšanas plāns, kura mērķis ir uzlabot labklājību un atjaunot zaudēto reproduktīvo funkciju.
Vēl viena patoloģija, kas saistīta ar spermatozoīdu kustības traucējumiem, ir akinomashiya. Saskaņā ar statistiku, tas notiek 30% vīriešu. Akinospermija var būt gan pilnīga, gan daļēja.
Jo lielāka neaktīvā spermas sperma, jo lielāks ir vīriešu neauglības risks.
Struktūras anatomiskie defekti
Dažādas novirzes var būt saistītas ar spermas bojājumiem.Tātad spermas galvas forma var būt nepareiza vai deformēta. Vairākos patoloģiskos gadījumos spermas galviņai var būt koniska vai bumbierveida forma. Ir pat anomālas divgalvu spermas.
Galvas izmēri var būt pārāk lieli vai lieli. Šādas patoloģijas parasti ir saistītas ar traucējumiem akrosoma struktūrā: tas var būt pārāk mazs, vakuolēts vai asimetrisks.
Eksperti identificē vairākas patoloģijas, kas saistītas ar dzemdes kakla spermas anatomijas izmaiņām. Tātad, viņa var būt izliekta. Šajā gadījumā leņķis, kas veidojas starp spermas galvu un kaklu, ir vairāk nekā 90 grādi. Arī kakls var būt asimetrisks vai pārmērīgi plāns.
Defektu astes spermas var būt ļoti atšķirīgas. Tātad, astes var būt daudzas, pārāk īsas vai, gluži otrādi, samērā sabiezinātas, un tām ir arī pilnīgi savīti gali. Šādas anomālijas veicina to, ka spermas šūnas, kaut arī tās ir dzīvotspējīgas, nevar pilnībā izpildīt savas bioloģiskās funkcijas.
Parasti spermai ir negatīva lādiņa. Tas ir nepieciešams, lai tie viens otru atvairītu, un to saikne nenotiek.
Ja kāda iemesla dēļ šis līdzsvars tiek traucēts, tad iestrēgst kopā vai līmētas spermas. Šādā situācijā dabiskās koncepcijas iespēja samazinās daudzas reizes.
Anomāliju cēloņi
Ārsti piešķir daudz dažādu cēloņsakarību, kas var izraisīt dažādu patoloģiju attīstību vīriešiem. Tās var būt iedzimtas vai iegūtas. Blakusparādību smagums lielā mērā ir atkarīgs no patoloģijas smaguma.
Parastais spermatogenezes patoloģiju izplatības cēlonis vīriešiem ir infekcijas slimību sekas. Ilgstoša infekcija, kas attīstās uroloģiskajā traktā, arī veicina iekaisumu reproduktīvajos orgānos. Īpaši bieži reģistrētas slimības, kas ir seksuāli transmisīvas.
Bojātu spermatozoīdu var izraisīt arī dažādi intīmo orgānu traumatiskie ievainojumi. Muguras smadzeņu bojājumi var izraisīt arī vairāku patoloģiju attīstību. Nervu impulsu pārkāpumi no dzimumorgāniem līdz smadzeņu garozai, ko izraisa šādas slimības, izraisa erekcijas disfunkcijas attīstību, un tādēļ var izraisīt vīriešu neauglības attīstību.
Spermas kvalitāte lielā mērā ir atkarīga arī no cilvēka vecuma. Tiek uzskatīts, ka jaunākiem vīriešiem ir daudz mazāk patoloģisku spermas formu. Un arī vīriešiem līdz 40-50 gadiem spermatogeneze notiek diezgan intensīvi. Ar vecumu un līdzīgu slimību iestāšanos, vīriešu veselības samazināšanās rādītāji.
Andrologi atzīmē, ka nekontrolēta ilgtermiņa medikamenti ir noveduši pie vairāku uroloģisku traucējumu rašanās. Tiek uzskatīts, ka daži alfa blokatori var izraisīt aspermijas attīstību. Parasti šos instrumentus izmanto labdabīgas prostatas hiperplāzijas ārstēšanai.
Patoloģijas, kas saistītas ar spermas kustības traucējumiem, var izraisīt dažādas psihoemocionālas spriedzes. Jo lielāks efekts, jo spilgtāki var parādīties nelabvēlīgie simptomi. Pastāvīgs nogurdinošs stress darbā palīdz samazināt vīriešu reproduktīvo funkciju.
Dažādi cēloņi var izraisīt spermatogenizācijas patoloģiju attīstību. Bez viņu definīcijas ārstiem nav iespējams veikt visaptverošu ārstēšanas rezultātu.
Diagnostika
Galvenais diagnostikas paņēmiens, lai noteiktu dažādus spermatogenizācijas defektus, ir spermogramma. Pašlaik šo pētījumu var veikt daudzās medicīnas iestādēs.Pirms pārbaudes ārsti iesaka vīriešiem ierobežot dzimumdzīvi 3-7 dienas pirms analīzes datuma.
Turklāt pirms aptaujas veikšanas nedrīkst dzert alkoholiskos dzērienus un izmantot saunu. Intensīva slodze sporta zālē ir jāierobežo arī dažas dienas pirms laboratorijas testa.
Tūlīt pēc piegādes ejakulāts ir samērā viskozs. Tad viņš pakāpeniski sašķeļ. Parasti tas aizņem no 15 līdz 60 minūtēm. Šo laika periodu novērtē arī eksperti, un to sauc par “sašķidrināšanas laiku”. Ja pēc stundas stundu ejakulāts nav pietiekami šķidrs, tad to atšķaida ar īpašu proteolītisku enzīmu palīdzību.
Pēc iepriekšējas sagatavošanas tiek noteikta pētāmās ejakulāta pamata morfoloģiskās īpašības. Ar modernās mikroskopijas palīdzību pētījuma speciālists novērtē spermas lielumu, formu, mobilitāti, dzīvotspēju un citas īpašības.
Pēc pētījuma jāsagatavo medicīniskais ziņojums, kurā tiek ievadīti visi iegūtie dati. Turklāt ar šādu secinājumu cilvēks jāvēršas pie ārsta-androloga.
Kā tas tiek ārstēts?
Spermatogenezes anomāliju ārstēšanas plāns vienmēr tiek veikts individuāli. Lai to izdarītu, tiek ņemts vērā sākotnējais cēlonis, kas izraisīja patoloģijas attīstību, kā arī ar to saistītās slimības.
Ar daudzām patoloģijām ir nepieciešamas vairākas procedūras.. Pilnīga kompleksā terapija ir nepieciešama, lai uzlabotu cilvēka vispārējo stāvokli, kā arī normalizētu viņa reproduktīvo funkciju.
Lai uzlabotu spermatogenizāciju, var izvēlēties zāles, kas ietekmē prostatas un sēklinieku darbu. Daži no tiem ir hormonāli. Lietojot šādas zāles, ir ļoti svarīgi atcerēties, ka tām ir vairākas kontrindikācijas. Šos līdzekļus drīkst izrakstīt tikai ārsts, jo pašnoteikšana un nekontrolēta lietošana var tikai pasliktināt situāciju un neradīt uzlabojumus.
Multivitamīnu kompleksi arī spēj uzlabot vīriešu veselību. Tos var piešķirt kā ilgtermiņa un kursu uzņemšanu. Psihoemocionālais stress, nepietiekams uzturs un destruktīvi paradumi samazina nepieciešamo labvēlīgo vitamīnu un mikroelementu koncentrāciju asinīs.
Vitamīnu minerālvielu kompleksi palīdz aizpildīt šo trūkumu un būtiski uzlabo spermatogēzi.
Informāciju par spermas patoloģiskajām formām un to ietekmi uz koncepciju skatiet šajā videoklipā.