Hvorfor gjør cordocentesis under graviditet og hva viser det?
Invasive diagnostiske metoder under graviditet forårsaker mange spørsmål og bekymringer. Men noen ganger uten dem er det umulig å få pålitelig informasjon om tilstanden til babyen, som blir oppdrettet av en kvinne. En av slike høy presisjon metoder er cordocentesis. Vi vil diskutere hva denne undersøkelsen handler om, og hva det viser i denne artikkelen.
Hva er det
Invasiv prenatal diagnose er et forsøk av en person å se på det ukjente, for å berøre sakramentet. Tidligere ble det ansett som umulig og utænkelig, men nå er det metoder som lar deg lære mye om babyen, selv om den ble oppfattet bare for noen måneder siden.
Invasive metoder for å skaffe seg informasjon om helsen til krummene er alltid forbundet med penetrering i livmorhulen før leveringen.
Det er ulike måter å finne ut om barnet er sunt - cordocentesis, amniocentesis, chorionic biopsy og andre. De utføres på forskjellige tidspunkter og er forskjellige i materialet som er tatt for genetisk analyse.
I tilfelle av amniocentese blir fostervann (fostervann) tatt, og chorionisk biopsi blir tatt med partikler av fostermembranene. Cordocentese er samlingen av føttesnorblod.
Overdreven nysgjerrighet er alltid straffbar. Denne loven gjelder også for invasiv diagnose. Alle hennes metoder kan ikke anses som helt trygt, sannsynligheten for komplikasjoner er alltid der, og dette er prisen betalt for å prøve å overvinne naturen. Men verdien av informasjonen mottas uten sidestykke. Ingen annen diagnostikk kan sammenlignes med en invasiv.
Hvis en barns helse forårsaker spørsmål fra en lege som ser på en gravid kvinne, hvis konvensjonelle screeningstester viser et dårlig resultat, er risikoen for å ha en baby med kromosomale brutale abnormiteter høy, invasive metoder kan nøyaktig svare på hovedspørsmålet - er babyen sunn.
Prosedyren for cordocentesis fra den 18. uken av graviditeten. Ofte gjøres det samtidig med amniocentese for å få større mengder materiale som tilhører direkte babyen, for detaljert studie i det genetiske laboratoriet.
Til hvem
Gitt at invasive metoder kan være farlige for barnets liv og den forventede morens helse, er cordocentesis ikke et av studiene som en kvinne kan fortsette med sin egen fri vilje og fri vilje.
For en tidkrevende og usikker prosedyre. strenge medisinske indikasjoner er nødvendige. Ofte blir gravide kvinner sendt til cordocentesis der markører av kromosomale abnormiteter ble identifisert under screening av første og (eller) andre trimestere.
Biokjemiske blodprøver, samt ultralydsskanning av fosteret i første og andre trimester kan avgjøre abnormiteter iboende i en eller annen brutto patologi. I dette tilfellet blir kvinnen gitt en konklusjon om at hun har stor risiko for å få barn med Turners syndrom eller Downs syndrom, med Edwards sykdom, med unormal utvikling av hjernen, ryggmargen.
Mange av disse sykdommene og avvikene fører til barns død enten i livmor eller etter fødselen.Med noen patologier, for eksempel med Downs syndrom, kan du leve lenge nok.
Den fremtidige moren og hennes slektninger har all rett til å vite om barnet er sunt, samt retten til å bestemme seg selv for å forlate et slikt barn eller ha en abort av medisinske årsaker. Valget er vanskelig, smertefullt, men mye vanskeligere - det ukjente til fødselen. Derfor tilbys kvinner cordocentesis.
Selv om den planlagte screeningen ikke avslørte noen advarselsskilt, har en kvinne allerede et barn med en genetisk sykdom i familien eller en fødselshistorie, hvor barnet ble født med totale utviklingsmangel, vil hun også bli bedt om å gå for kardiocentese.
Kvinner som har kromosomale lidelser, så vel som i tilfelle slike patologier av ektemannens slektninger, får også en henvisning til prosedyren.
Cordocentese er i noen tilfeller foreskrevet for gravide kvinner som tidligere hadde hatt vanlige abort, fødte døde barn som hadde 2 eller flere miskramper på rad, med mistanke om hemofili i fosteret, intrauterin infeksjon og merket Rh-konflikt.
Noen ganger er det nødvendig med en prosedyre som ligner utførelsesmetoden for å gjøre blodtransfusjon til et barn som ennå ikke har blitt født, samt å introdusere et viktig stoff i blodet.
Behovet for cordocentesis vurderes av flere eksperter. obstetrikere-gynekologer og medisinsk genetikk er inkludert i kommisjonen. Hvis de, etter å ha undersøkt alle omstendighetene i medisinsk historie, foretar en positiv beslutning, vil spesielle helsestellinstitusjoner, hovedsakelig medisinske og genetiske sentre lisensiert for invasiv diagnostikk, ta materialet og analysere det.
Hvordan er prosedyren?
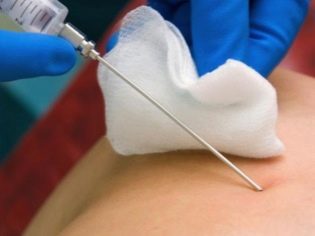
I sterile stasjonære forhold, er en kvinne gjennomboret gjennom mageveggen foran stedet der navlestrengen hviler på morkaken. En slik punktering gjør at du kan gjøre ledningen blodinnsamling.
Vanligvis er 1-2 ml. I noen tilfeller økes volumet av ledningsblod økt til 5 ml. Anestesi, som er så redd for gravide, er ikke nødvendig. Nok lokalbedøvelse.
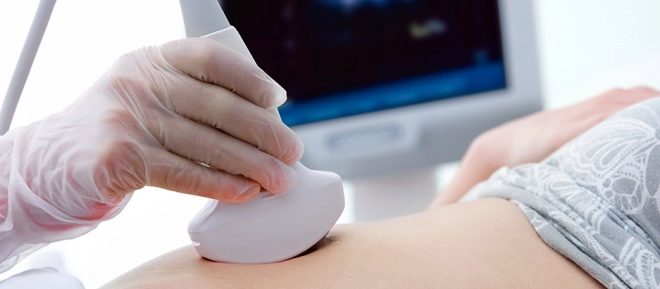
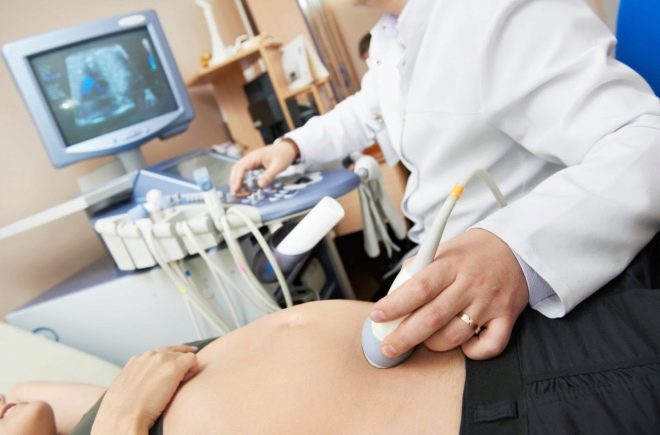
For å bedre forstå hvordan krummen føles, følger hele prosessen med kontinuerlig observasjon av ham gjennom ultralydsskannersensoren. Hele prosessen med punktering overvåkes, observasjonen fortsetter i noen tid etter ferdigstillelse av cordocentesis.
Hvis kardocentese utføres på lang sikt, etter 29 uker, utføres ytterligere kardiotografi (CTG) samtidig med ultralyd. Dette gir deg mulighet til å få et mer detaljert bilde av hva som skjer i livmoren.
En lang punkteringsnål blir introdusert for å omgå moderkaken, med mindre annet er angitt, inn i området av navlestrengen og placenta. For manipulasjoner brukes spesielle enheter der punkteringsadapteren er koblet til en ultralydssensor, nålen er plassert i en hånd av legen og sensoren i den andre.
Noen ganger blir kardocentese utført med en tonålmetode, mens fostervann også tas. Sekvensen av handlinger innebærer den primære prøvetaking av fostervann, og deretter festes den andre nålen for å flytte den til navlestangene og ta ledningsblod for analyse. Med enkeltnålmetoden er det en nål for å ta vann og ledningsblod.
Om en dag eller mer, hvis forholdene krever det kvinnen vil være under oppsyn av legene, observere sengen hvile. Etter det kan hun gå hjem og vente på resultatene fra det genetiske laboratoriet. Og her er det viktigste spørsmålet hvor lang tid det tar.
Cordocentesis er en av de raskeste metodene for invasiv diagnostikk, for det trenger ikke å vokse noe fra en prøve i en inkubator, fordi blod er det ferdige materialet. Studien tar ikke mer enn en og en halv uke.
Forberedelse for prosedyren
Det er ikke nødvendig å klargjøre for kardocentese på forhånd.Fra fremtiden er mor ikke krevd verken diett eller andre foreløpige tiltak, bortsett fra levering av obligatoriske tester for denne saken. De blir tømt umiddelbart etter at de har fattet en beslutning om cordocentesis, en kvinne må overgi dem før dagen for planlagt manipulasjon.
Det anbefales vanligvis å utføre et standard "sett" av laboratorietester - urin og blodprøver, blod for RW og HIV-status, hepatitt B og C og vaginale sekresjoner for bestemmelse av mikroflora.
Etter sykehusinnleggelse utføres en ekspert ultralyd først, oppgaven er etablere plasseringen av babyen, placenta, navlestreng.
Hvis "baby setet" befinner seg på bakveggen, vil koordinasjonen være lengre og vanskeligere, det vil kreve en viss erfaring fra legen for ikke å skade barnet med en nål. Derfor er taktikk og strategi bestemt av legen på forhånd på grunnlag av en detaljert ultralyd.
Diagnostiske evner
Mulighetene for cordocentesis er brede. Prosedyren gjør det mulig å bestemme med stor nøyaktighet Har barnet en av følgende patologier:
- Kromosomale abnormiteter knyttet til brudd på antall kromosomer i et bestemt par. Et upassende antall kromosomer i 21 par fører til Downs syndrom, i 18 par - til Edwards syndrom, i 13 par - til Patau syndrom, etc. Karyotypen tillater å avsløre en blandet karyotype av fosteret, et doblet eller tredelt sett med kromosomer.
- Arvelige sykdommer som ikke er forbundet med kromosomale feil. Omtrent tusenvis av slike sykdommer er kjent i medisin, og ca 950 kan identifiseres ut fra dette beløpet ved hjelp av selv de mest nøyaktige metodene. Dette er den vanligste cystiske fibrose, Duchenne dystrofi, kronisk granulomatose, "kongelig sykdom" - hemofili, etc.
- Alvorlig Rhesus-Konflikt, hvor barnet kunne utvikle en GBP (hemolytisk sykdom). Hvis Rh-faktorene (mindre ofte blodtype) av moren og barnet er forskjellige, og moren er Rh-negativ, sier begynnelsen av immunforstyrrelsen hvor antistoffene i mors blod bokstavelig talt søker å ødelegge fostrets røde blodlegemer, blodtesten for antistofftiter.
- Det er umulig å bekrefte PFS selv i ultralyd, selv om en erfaren diagnostiker kan se noen tegn på konflikt. For å gi et eksakt svar, hvor alvorlig er tilstanden til barnet, kan det bare være hjerteinfarkt.
- Ledningsblod vil bestemme gruppen og Rhfaktoren til barnet, finne ut hva er nivået av bilirubin, om barnet har hemolytisk sykdom og i hvilken form det forekommer.
Intrauterin infeksjoner
Hvis resultatet av analysen bekrefter at barnet har en viss patologi, anses dette for å være ganske pålitelig, men hvis resultatet av cordocentesis refunderer mistankene, er det ingen garanti for at barnet er 100% sunt, dessverre, ikke alle genetiske patologier som er kjent for medisin .
Men 100% helse garantier er ikke gitt av noen diagnostikk., og selv etter levering, kan spørsmålet om helsen til krummene forbli åpen.
Når er diagnosen kontraindisert?
Som enhver annen diagnostisk prosedyre har cordocentes visse kontraindikasjoner. i nærvær av hvilken diagnosen ikke vil bli utført av en kvinne:
- Undersøkelsen blir midlertidig utsatt på grunn av smittsomme sykdommer hos den forventede moren, med økning i kroppstemperaturen, med forverring av kroniske sykdommer, og det spiller ingen rolle hvilke organer eller systemer som påvirkes.
- Prosedyren kan ikke utføres når en kvinne har dermatologiske, smittsomme eller andre lesjoner i huden på magen, spesielt på stedet der den skal punkteres. Først må kvinnen gjennomgå behandling og bli kvitt hudproblemer.
- Cordocentese kan ikke gjøres hvis en kvinne er diagnostisert med fare for abort.Dette er ikke bare blodig eller blodaktig utslipp fra skjeden, men også tegn på at bare leger ser - på ultralyd er dette en fortykkelse og fortykkelse av livmorveggen, delvis avstand av moderkaken, ved en "manuell" undersøkelse - utjevning og forkortelse av livmorhalsen.
- Hvis en kvinne har problemer med livmorhalsen, er det kort eller lenge, hennes indre eller eksterne strupehodet er litt åpent, er kvinnen ikke bare truet med abort, men har også livmorhalskreft, kardocentese er kontraindisert.
- Det er umulig å utføre en invasiv diagnose med placenta previa, som er fullført.
- Tumorer, cyster, livmorfibroider er også en full kontraindikasjon for navlestreng-punktering.
Mulige komplikasjoner
Sannsynligheten for komplikasjoner under cordocentesis eksisterer. En kvinne advarte om dem på forhånd. Og først etter at hun vet om alle teoretisk mulige konsekvenser, vil hun bli tilbudt å undertegne et informert samtykke til prosedyren eller nektelsen av den.
Det er en populær oppfatning blant folk at invasiv diagnostikk er svært farlig for et barn, og lignende manipulasjoner nesten gjennom en ende i abort og død av en baby.
egentlig skadet av invasive diagnostiske prosedyrer er sterkt overdrevet. Faktisk er risikoen for at fostermembranene blir smittet som følge av punktering det samme som risikoen for et etterfølgende abort, men ifølge offentlig medisinsk statistikk er det ca. 5%.
I virkeligheten oppstår abort i ca. 1,5% av tilfellene. Resten av kvinnene klarer å gi rettidig og skikkelig medisinsk behandling og ende opp med graviditet.
Blant andre mulige komplikasjoner av cordocentese finnes:
- Posttraumatisk blødning forårsaket av eksponering for navlestrengen under en punktering. Hvis punkteringskort med stor diameter nåler ble brukt, øker denne sannsynligheten. Hvis blødningen varer ikke mer enn noen få minutter etter endt manipulasjon, regnes dette som normalt. Lengre blødninger trenger akutt, dyktig omsorg.
- Dannelsen av hematomer ved punkteringsstedet. Dette kan etablere en ultralydsskanning, som vil bli gjennomført litt senere. Ikke vær redd, fordi små hematomer ikke forstyrrer utviklingen og veksten av babyen, fungerer ikke moderkreftens funksjoner.
- Barnets blod under kardocentese og i de første minuttene etter at det kan gå inn i mors blodstrøm. Dette kan føre til en immunforsvar i moren.
- Forverring av barnets velvære. Denne komplikasjonen har den fysiologiske særegenheten til alle fartøyene, inkludert navlestrengen, til spasmen under skade.
Når navlestrengene blir punktert, utvikler en spasme av hele blodbanen, som følge av at barnet kan begynne å oppleve en akutt mangel på oksygen.
På ultralyd eller CTG uttrykkes dette i bradykardi - babyens hjerte begynner å slå langsommere. Ofte kan barnets kropp kompensere for denne mangelen på oksygen.
Hvis den fremtidige mamma ble diagnostisert med stedalt insuffisiens, fosterhypoksi, kan slike fysiologiske krampe forårsake alvorlige forstyrrelser før fremtidig kardocentese.
Risikoen for et uønsket utfall øker dersom kvinnene skjuler noen kroniske sykdommer fra legen, dersom en foreløpig studie på ultralyd ble utført dårlig, og om kvalifikasjonene til cordiocentesis legen er dårlige.
Jo mindre svangerskap på tidspunktet for punktering, desto større er sannsynligheten for alvorlige tragiske konsekvenser - barnets død.
Konsekvensene kan være alvorlige hvis det oppstår en blanding av mors og fostrets blod, under Rhesus-tilbehør i tilfelle av en eksisterende konflikt i løpet av cordocentesis. Maternal immunitet vil umiddelbart reagere på dette ved å frigjøre en enorm mengde antistoffer, og barnet kan dø i utero eller bli født med alvorlige giftige lesjoner i lever og hjerne.
Svært, men det skjer at en lang punkteringsnål mekanisk sår fosteret, forårsaker riving av fostervannet. Cordocentese er farligere for barnet enn for moren, og derfor en kvinne får alltid tid til å veie alle risikoene og enig eller uenig om en invasiv prosedyre.
Sannsynlighet for feil
Muligheten for feil i cordocentesis er liten, men den er tilstede og er hovedsakelig knyttet til den menneskelige faktoren. Hvis doktoren av en eller annen grunn gjør tekniske feil i punkteringsprosessen, kan testen ikke få fostrets rene blod, men en blanding av blodet med moren, og da vil resultatene ikke være pålitelige. Hvis gjerdet utføres korrekt og korrekt, er nøyaktigheten av diagnosen omtrent 99%.
En feilaktig test er for det meste falsk negativ (fosteret har en sykdom, men analyse har ikke bekreftet det), kan skyldes bruk av dårlig kvalitet eller utløpt reagenser av laboratorie teknikere. Denne prosentandelen av feil overstiger ikke 0,02%.
alternativ
Prenatal DNA-diagnostikk av kromosomal patologi er et ideelt alternativ til invasive metoder. Analysen er trygg for fosteret og gravid, den er ferdig fra 9. uke i svangerskapet.
bare har passert sitt venøse blod, kan du finne ut risikoen for å utvikle Downs syndrom og andre kromosomale abnormiteter i fosteret, så vel som kjønn til ditt ufødte barn.
Analysen er basert på at 5-10% av det føtale DNA sirkulerer i mors blod, og denne testen trekker ut foster-DNA fra blodet til en gravid kvinne, som analyseres ved hjelp av den nyeste teknologien. Denne analysen er betalt og koster som regel mer enn 30 000 r.
anmeldelser
De som bare bestemmer seg for å være enige om passering av cordocentesis bør være mer oppmerksomme på tilbakemeldingene som gravide kvinner har igjen på ulike damer og foreldres fora.
Svært ofte kan du støte på at prosedyren var bortkastet - analysen mislyktes, fordi forskerne ikke klarte å "vokse noen celler" i laboratoriet. Åpenbart, mammaene som skrev slike vurderinger, forvirret amniocentesis og cordocentesis, det vil si at de ikke forstod hva og hvordan de ble tatt for analyse.
Ved amniocentese er babyens epitelceller som er tilstede i fostervannet faktisk dyrket i laboratoriet i ganske lang tid, og det er ingen garanti for at antall celler i farvannet som tas for analyse, vil være tilstrekkelige for at de vil vokse i næringsmedier. Når cordocentesis, er ingenting vokst hvor som helst. Blodet sendes ganske enkelt til genetisk analyse.
Derfor, for å få resultatet av "analyse mislyktes" med denne metoden, synes ikke å være noen mulighet. Gitt denne forvirringen, vil det være lettere å finne ut hvilke vurderinger som gir et mer nøyaktig bilde av prosedyren.
Generelt argumenterer gravide kvinner for det alt går jevnt. Det mest pinlige øyeblikket venter på en punktering, det er psykologisk vanskelig for de fleste forventede mødre. Studien varer, ifølge kvinner, ikke for lenge - fra 10 til 20 minutter. Etter en dag er det ganske mulig å gå hjem.
Resultatene av analysen, ifølge vurderinger, er forskjellige, og negative, og dessverre positive, når sykdommen er faktisk bekreftet. Det er færre kvinner som da bestemmer seg for å forlate barnet enn de som bestemmer seg for å bruke lovlig rett til å si opp en graviditet av medisinske årsaker. Dette er en vanskelig og vanskelig beslutning, for å dømme noen for dette eller det valget er en takknemlig oppgave.
Det viktigste er at analysen, ifølge kvinnene selv, gjør det mulig å klargjøre, siden andre metoder bare plaget av formodninger hvorfra nervesystemene til både mor og fostre led.
Hvis du vil ha informasjon om hvordan hjerteinfarkt oppstår, kan du se neste video.