Hvorfor trenger vi screening i første trimester, når den utføres og hva det viser?
De første ukene av svangerskapet er en svært viktig tid for både fremtidens mor og hennes baby. I løpet av denne perioden legger barnet alle vitale organer og systemer. For at leger ikke kunne gå glipp av en enkelt patologi, utføres den første screeningen.
Essensen av studien
Prenatal undersøkelser er svært viktige prosedyrer som har oppstått i Russland relativt nylig. Det ble utviklet av spesialister fra Helsedepartementet, som var opptatt av den høye moder- og spedbarnsdødeligheten. Ofte fører en økning i disse indikatorene til "Silent" patologisom utvikler seg under graviditet eller hos mor eller hennes baby.
Legene ringer screening spesifikke "screening". I dette tilfellet identifiseres alle kvinner med hvilken som helst graviditetspatologi. Men patologiske forhold manifesterer seg ikke alltid i de tidligste ukene. Det skjer ofte at slike patologier vises bare i løpet av 2. trimester av svangerskapet.
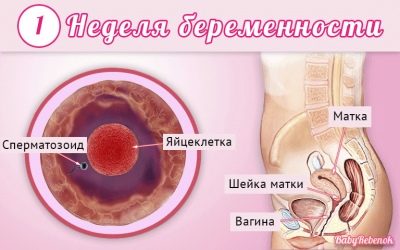
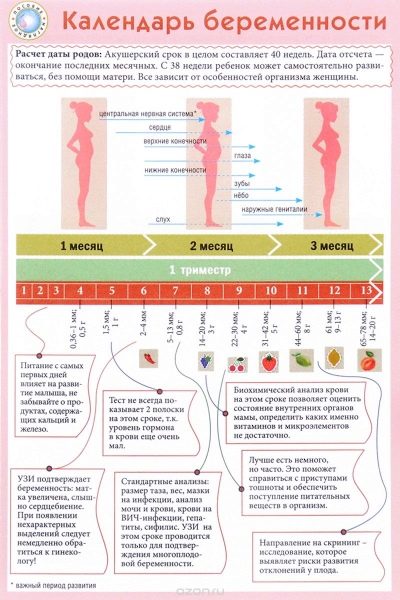
Leger bruker obstetriske uker, ikke måneder, for å bestemme et begrep. De deler hele perioden med å bære en baby i flere like perioder, som kalles trimestere. Hver av dem består av 12 fødselsår. Den første screeningen utføres i første trimester av svangerskapet.
Det er viktig å merke seg at fødselsperioden ikke samsvarer med graviditetsperioden, hvilke fremtidige moms beregner.
Vanligvis vurderer de den første datoen for graviditet fra den første kalenderuken fra dagen for unnfangelsen. I dette tilfellet tilsvarer 12 fødselsperioder den 14. kalenderugen.
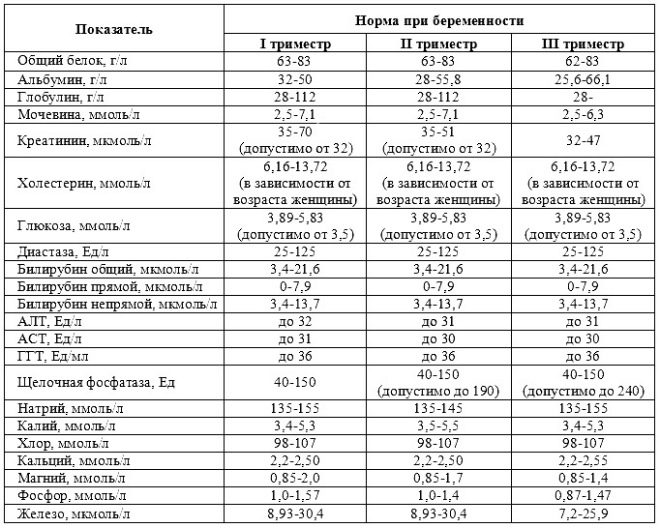
For hele graviditetsperioden må du bruke 3 slike sett av studier. De holdes hvert trimester. Komplekset av studier gjennomført i hver graviditetsperiode er forskjellig. Dette skyldes de daglige endringshormonene i en gravid kvinne, så vel som fysiologien til det utviklende fosteret.
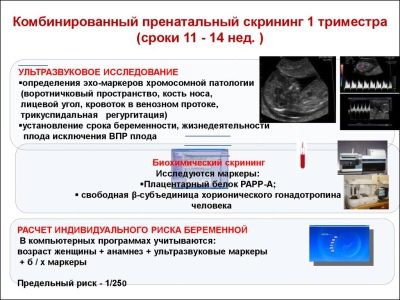
En omfattende screeningsstudie inkluderer levering av noen biokjemiske tester og obligatorisk ultralyd. Kombinert metoder tillater å oppnå mer nøyaktige resultater. Evalueringen av de oppnådde resultatene utføres av en fødselslege-gynekolog. Hvis doktoren etter studiet ikke kan utelukke tilstedeværelsen av noen genetiske sykdommer i fremtiden, vil han henvise henne til en konsultasjon til genetikk.
datoer
Vanligvis blir den første screeningen utført på 11-13 fødselsperioder med graviditet. Datoer av det diagnostiske komplekset kan forskyves med 7-10 dager av medisinske årsaker.Den nøyaktige tidspunktet for den første screeningen må bestemmes i fellesskap med en fødselslege-gynekolog, som observerer en gravid kvinne i hele graviditetsperioden.
Varigheten av den første screeningen kan være forskjellig. Slike tider diagnostiserer vanligvis flere dager. Mellom levering av biokjemiske tester og ultralyd kan det ta noen uker. Dette er en helt normal situasjon og er ganske vanlig. Eventuelle endringer i datoene for undersøkelsen må avtales med legen din.
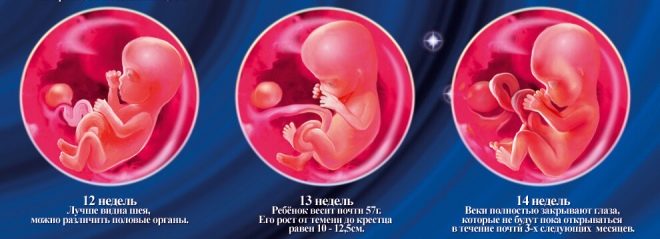
Denne perioden ble valgt ved en tilfeldighet: et nytt graviditetsstadium begynner, som kalles føtale. Tidligere ble legene kalt embryonale. Ved slutten av den tolvte uken av graviditeten kaller legene babyen ikke lenger et embryo, men et foster.
Hvem bør ikke gå glipp av studien?
Foreløpig anbefaler leger å ta en slik studie for alle gravide, uten unntak. Denne forebyggende medisinske prosedyren muliggjør rettidig identifisering av farlige organogenesepatologier hos foster.
De første 12 fødselsvektene - en tid med aktiv vekst og utvikling av alle indre organer av babyen. Virkningen av eventuelle eksterne faktorer kan føre til dannelsen av patologier. Bare en omfattende diagnose vil tillate dem å identifisere. Også på dette tidspunktet er det mulig å identifisere og tilknyttede sykdommer i mors indre organer.
Legene anbefaler å være sikker på å passere screening i første trimester til forventningsfulle mødre, hvis unnfangelse skjedde etter deres 35-årsdag. Det er også viktig å gjennomføre et slikt kompleks av studier for alle gravide kvinner med en belastet familiehistorie av genetiske og kromosomale sykdommer.
Det er også en høy alderrisiko for utviklingen av disse patologiene. I dette tilfellet bør den første screeningen være kvinner som ble gravid etter 40 år. Fremtidige mødre, som ofte hadde spontane miskramper eller brå svangerskap, ble plutselig avbrutt, burde heller ikke gå glipp av en så kompleks diagnose.
Legene anbefaler screening i de første ukene av svangerskapet også til forventningsfulle mødre som har alvorlige sammenhengende sykdommer i indre organer.
En slik kompleks diagnose er også nødvendig for gravide kvinner som lider av diabetes. Den farligste er den insulinavhengige varianten.
Hvis fremtidens mor tar hormonelle eller glukokortikosteroide legemidler hele tiden, er screening nødvendig. Disse stoffene kan ha en negativ effekt på føtalorganogenese. Hvis inntaket av disse legemidlene ikke kan kanselleres for hele barneperioden, er det nødvendig å kontrollere graviditeten.
Den første screeningen utføres nødvendigvis og forventende mødre som allerede har barn som lider av genetiske eller alvorlige somatiske sykdommer. Økt genetisk risiko er årsaken til den obligatoriske gjennomføringen av en slik kompleks studie.
Også, første trimester screening utføres nødvendigvis av gravide kvinner som misbruker alkohol eller fortsetter å røyke. I dette tilfellet øker risikoen for dannelse av farlige intrauterinpatologier flere ganger. Du bør også bli vist hvis den forventede moren og fosteret forskjellig Rh-faktor.
Hvordan klargjøre du?
Riktig forberedelse er nødvendig for å oppnå pålitelige testresultater. Før du tar biokjemiske tester, foreskriver legene fremtidige moms for å følge et lipidsenkende diett. Det utelukker bruk av fete og stekte matvarer. Også alle matvarer rik på kolesterol er forbudt. Mettet fett som kommer inn i blodet sammen med mat kan forårsake falske resultater.
Vær oppmerksom på et lipidsenkende diett før den første screeningen skal være 5-10 dager før studien. Middag før turen til laboratoriet skal gjøres så enkelt som mulig, men næringsrik og høyt kalori.Bedre å ha grunnlag strømforsyning var proteinprodukter. Du kan supplere dem med noen frokostblanding garnityr.
Spis mye grønnsaker og frukt 2-3 dager før screening-ultralydet ikke burde være. De kan forårsake alvorlig gassdannelse. Dette vil gjøre forskning vanskelig. Tarmene svulmet med gass forårsaker ofte fenomenet ekko-negativt.
Hvis fremtiden mamma fortsatt fortsetter å røyke mens du bærer babyen, så før du går til laboratoriet, er det bedre å ikke gjøre det. Nikotin, som finnes i sigaretter, kan føre til forvrengt resultat. Også ekskludert drinker som inneholder alkohol i sammensetningen.
Gå til laboratoriet skal på tom mage. Legene anbefaler å ta tester om morgenen, umiddelbart etter å ha våknet opp. Biokjemiske tester som utføres om kvelden er ofte upålitelige. Du bør ikke spise frokost før du går til laboratoriet. Det siste måltidet er middag.
Leger tillater å bestå laboratorietester drikke litt vann. Å drikke mye før du utfører en ultralyd i tidlig graviditet, bør ikke være. Dette kan føre til sterk fylling av blæren. Forbruk av væske kan bare kreves ved gjennomføring av transabdominal ultralyd.
Sterk fysisk aktivitet før første screening bør utelukkes. Fremtidige mødre bør huske at selv de vanlige husholdningsaktivitetene under svangerskapet kan føre til forvrengning av resultatene. Legene bemerker at vanlig rengjøring av en leilighet på kvelden før en tur til laboratoriet kan føre til upålitelige testresultater.
Sterk psyko-emosjonelt stress før studien bør også utelukkes. Nervøse eller bekymrede fremtidige moms bør ikke ikke bare før den første screeningen, men gjennom hele graviditetsperioden.
Langvarig stress fører til forstyrrelse av de indre organene, noe som til slutt fører til en forvrengning av resultatene.
Hvordan går det?
Screening er delt inn i flere stadier. Vanligvis er den første camping tur til laboratoriet. Du kan ta testene både i en vanlig kvinneklinikk og privat.
I det første tilfellet kreves en henvisning til tester, som obstetrikeren-gynekologen utsteder for konsultasjon. Denne medisinske skjemaet indikerer pasientens personopplysninger, samt den estimerte varigheten av graviditeten.
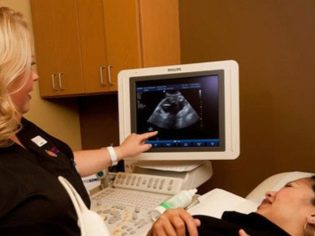
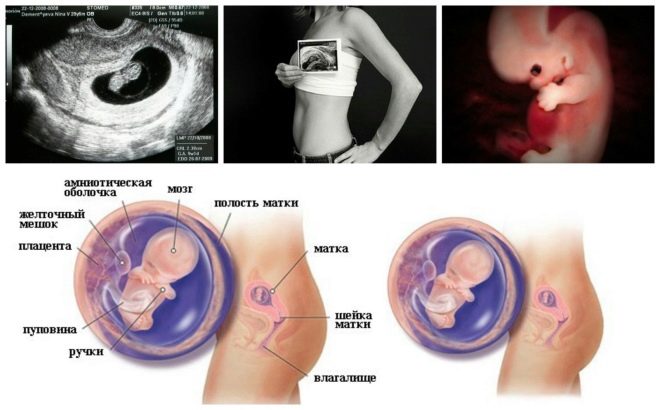
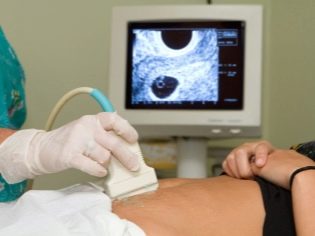
Det neste screeningstrinnet er holde ultralyd. På sikt kan denne forskningen gjøres på ulike måter. Hvis en gravid kvinne ikke har noen medisinske kontraindikasjoner, utføres en transvaginal studie. Til dette formål brukes en spesiell ultralydssensor, som settes inn i skjeden.
Det finnes en rekke medisinske kontraindikasjoner for å gjennomføre en transvaginal studie:
- Disse inkluderer eventuelle akutte sykdommer i morens indre kjønnsorganer.
- Akutt kolpitt eller vaginitt er grunner til å velge en alternativ ultralydsmetode.
I dette tilfellet kjører allerede transabdominal undersøkelse. For sin oppførsel bruker doktoren en spesiell ultralydssensor, som driver fremtidens mages mage. Bildet i dette tilfellet vises på en spesiell skjerm - skjermen. Under studien kan fremtidige mor se sin fremtidige baby med legen. Ved en slik undersøkelse kan det også være til stede og pappa barn.
For å få bedre visualisering, bruker ultralydspesialister en spesiell diagnostisk gel. Det påføres på huden av en "gravid" mage umiddelbart før prosedyren. Frykt for de aggressive effektene av denne gelens fremtidige mødre burde ikke. Dens sammensetning er helt hypoallergenisk.
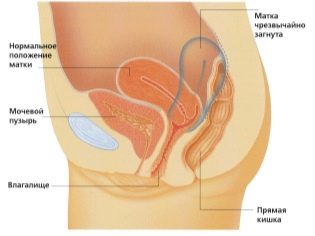
Ultralydundersøkelse utføres på en spesiell sofa. Fremtidig mor er lagt på ryggen. I de tidlige stadier av graviditet er det mulig å utføre forskning i denne stillingen.Bare i de situasjonene hvor den fremtidige mamma har en patologisk krølling i livmoren, kan det kreve at det dreier seg til venstre eller høyre side.
Hvis studien utføres på en vanlig klinikk, bør kvinnen definitivt ta med et håndkle med henne. Det vil være nødvendig for å ligge på sofaen.
Det er også nødvendig å ta med spesielle papir lommetørkle eller servietter. De vil bli krevd for å slette rester av diagnostisk gel fra magen.
Hva viser?
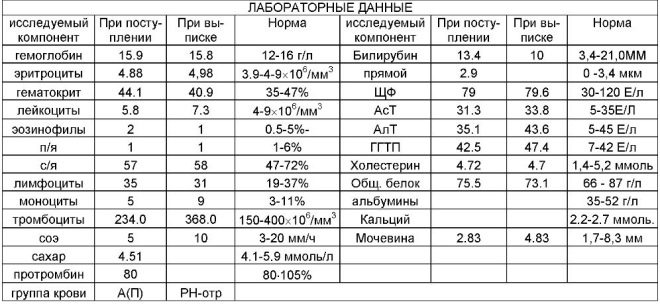
Under den første screeningen undersøker leger flere viktige biokjemiske markører. Enhver unormalitet må vurderes av en fødselslege-gynekolog.
Med flere graviditeter av tvillinger eller trillinger, kan de biokjemiske indikatorene på dette graviditetsstadiet være noe annerledes.
Om PAPP-A
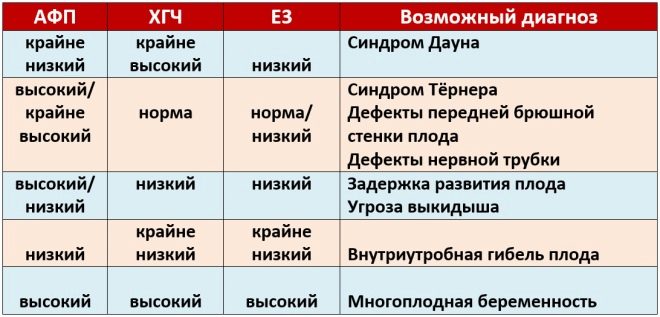
Denne spesifikke biokjemiske markøren brukes til å vurdere risikoen for genetiske og kromosomale abnormiteter. Graviditetsrelatert plasmaprotein A eller PAPP-A gjør det også mulig å identifisere disse sykdommene i forholdsvis tidlige stadier av dannelsen. Dette stoffet under utviklingen av fosteret er produsert av moderkaken.
Leveringen av denne analysen er obligatorisk for fremtidige moms som har unnfanget en baby etter 35 år. En slik undersøkelse bør også utføres hos kvinner som har blitt diagnostisert med HIV-infeksjon eller parenteral hepatitt B og C.
Normale verdier av denne indikatoren avhenger betydelig av graviditeten. I løpet av 12 fødselsår er dette kriteriet 0,7-4,76 IE / ml. Neste uke er normen for denne indikatoren 1,03-6 IE / ml.
Hvis i denne graviditetsperioden er verdiene signifikant under normen, kan dette indikere tilstedeværelsen av en genetisk patologi.
I denne situasjonen vil legen sende fremtidig mor å gjennomgå ytterligere diagnostikk.
Om chorionisk gonadotropin
Under studien bestemmes en bestemt b-fraksjon av dette stoffet. Dette hormonet kalles også hCG. I løpet av hele graviditeten varierer konsentrasjonen av stoffet. I de første ukene er det maksimalt. Innholdet av gonadotropin reduseres betydelig umiddelbart før fødselen.
Gonadotropinen etter oppfatningen, når eggcellen smelter sammen med sædcellen, er ganske sterkt økt. I dette tilfellet begynner korionen å produsere de første delene av HCG nesten i de første timene etter graviditet.
Konsentrasjonen i blodet av dette stoffet øker betydelig i flere graviditeter, så vel som i noen patologiske situasjoner.
I andre trimester stabiliserer denne indikatoren og praktisk talt ikke øker. Denne situasjonen fortsetter til levering. Nedgangen i konsentrasjonen av hCG i graviditetens siste trimester er fysiologisk. Det er nødvendig for naturlig fødsel.
For brukervennlighet har legene skapt et spesialtabell, som ga normale indikatorer på hCG. Obstetrician-gynecologists bruker det i sitt daglige arbeid. Nedenfor er Tabellen der normale gonadotropinindekser er inkludert under den første screeningen:
Gestasjonsalder (i fødselsår) | HCG konsentrasjon |
10 | 25,8-181,6 |
11 | 17,4-130,4 |
12 | 13,4-128,5 |
13 | 14,2-114,8 |
Om ultralyd
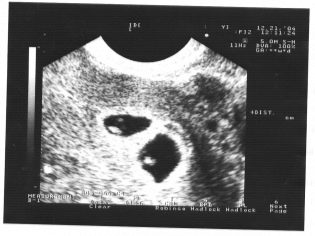
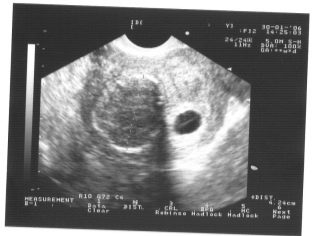
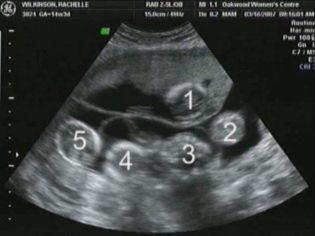
Tenk deg at den første screeningen uten ultralyd er umulig. For å vurdere intrauterin utvikling utviklet leger flere kriterier. De er forskjellige i hver trimester av svangerskapet.
De første ukene av graviditeten er ganske tidlig. Hyppigheten av tekniske feil og feil på denne tiden er ganske høy.
Under den første screeningen kan en erfaren ultralydspesialist selv bestemme barnets kjønn. Hvis fremtidig gutt eller jente ikke avviker fra ultralydssensoren, så kan de ses ganske tydelig.
Bestem kjønn av den fremtidige babyen Opptil 12 uker er nesten umulig. Faren for feil i dette tilfellet er veldig høy.
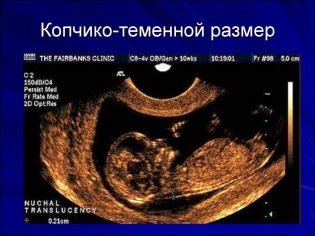
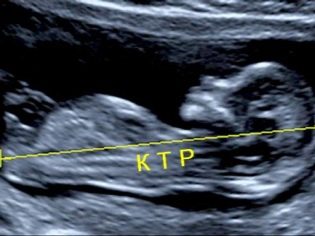
Om coccyx parietal størrelse
Den coccyx parietal størrelse (CTR) er svært viktig i vurderingen av føtal intrauterin utvikling. Dette kriteriet er nødvendigvis sammenlignet med barnets vekt og graviditetens varighet. Det er et klart mønster - den "eldre" frukten, jo større er coccyx-parietalets størrelse.
Under den første screeningen er de normale CTE-verdiene som følger:
- i uke 10 - 24-38 mm;
- i uke 11 - 34-50 mm;
- i uke 12 - 42-59 mm;
- i uke 13 - 51-75 mm.
Fremtidige mødre begynner å bekymre seg mye om denne indikatoren avviker fra normen. Panikk bør ikke være. Små avvik fra denne indikatoren kan ikke skyldes tilstedeværelsen av noen patologi. En liten KTR kan være en miniatyr baby. Spesielt ofte er denne funksjonen manifestert hos spedbarn hvis foreldre også har liten størrelse.
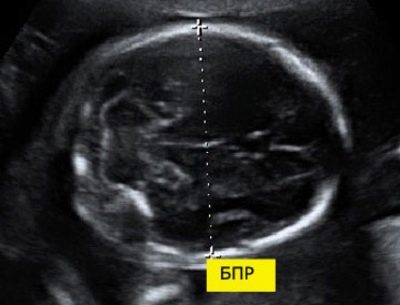
Pro biparietal størrelse
For å beregne denne indikatoren måles den lineære avstanden mellom de to parietalsteinene. Legene kaller også denne parameteren - "Hovedstørrelse". Vurdering av abnormiteter i denne ultralyden lar deg identifisere farlig patologi av fosteret, hvorav noen kan føre til spontan abort.
Ved 11 uker med intrauterin fosterutvikling er denne figuren 13-21 mm. Ved uke 12 endres det til 18-24 mm. En uke senere er denne figuren allerede 20-28 mm. Eventuelle avvik fra normen kan være en manifestasjon av nye patologier.
For stort hode av fosteret med et smalt bekken av moren kan være en indikasjon på en keisersnitt. Imidlertid er behovet for kirurgisk behandling etablert bare i 3. trimester av svangerskapet.
I en slik situasjon anbefaler leger at du definitivt går gjennom to andre diagnostiske systemer.
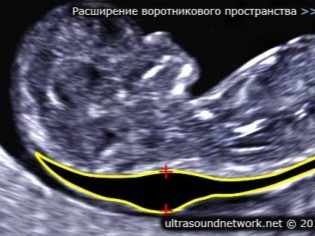
Om tykkelsen på krageplassen
Også denne indikatoren er hva leger kaller størrelsen på nakkefoldet. I utseende er det en avrundet utdanning. Den ligger mellom nakken og den øvre overflaten av hudfolden på fosteret. Det er opphopning av væske. Denne studien utføres i første trimester av svangerskapet, fordi nakkefellen er godt visualisert.
Karmens tykkelse gradvis reduseres. Allerede ved den 16. uken av graviditeten, er denne formasjonen praktisk talt ikke visualisert. Normale verdier ved 12 obstetriske uker med intrauterin utvikling er 0,8-2,2 mm. En uke senere er denne verdien allerede 0,7-2,5 mm.
En endring i denne indikatoren er vanligvis en manifestasjon av trisomi. Disse farlige patologiene manifesteres av ulike genetiske patologier.
Slik kan Edwards og Patau syndrom, Down syndrom og Shereshevsky-Turner syndrom forekomme. Trisomi er en patologi når i stedet for et binært sett av kromosomer, vises et annet "ekstra" tredje kromosom i det genetiske settet.
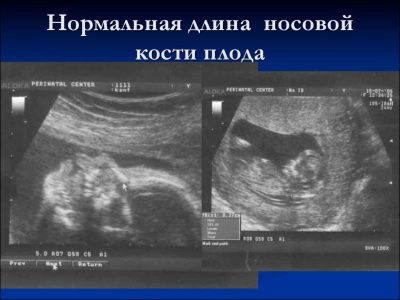
Om nesebenet
Denne beinformasjonen er et meget viktig kriterium for ultralyddiagnostikk av den første screeningen. Nesebenet er langstrakt, har en firkantet langstrakt form. Dette er et par utdanning. Under studien må legen måle lengden på dette benelementet. Ved 12-13 ukers intrauterin utvikling er nesebenet 3,1-4,2 mm i størrelse.
Hvis dette barnets beinelement mangler, kan det snakke om tilstedeværelsen av genetisk eller kromosomal patologi. Redusere lengden på nesebenet er også en konsekvens av nye sykdommer.
I uker 10-11 kan en erfaren ultralydspesialist bare bestemme tilstedeværelsen eller fraværet av dette beinelementet.
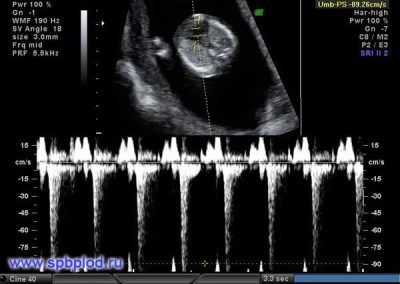
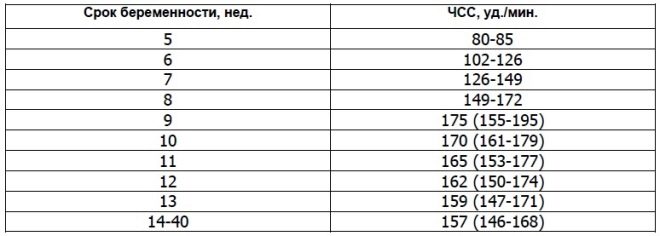
Pro hjertefrekvens
Denne viktige parameteren bestemmes fra første screening og i alle andre uker med graviditet. Hvis hjertefrekvensen avviker fra normen, indikerer dette et problem i fostrets kropp. Signifikante avvik fra denne indikatoren kan oppstå selv med en meget farlig patologi - plasentale insuffisiens.
Forskere har funnet ut at føtale hjerte muskler begynner å kontrakt i den tredje uken etter unnfangelsen. Det er mulig å bestemme dette tegnet allerede fra den 6. fødselsvekten. For en korrekt vurdering av denne indikatoren er hjertefrekvensen for fosteret og dets mor korrelert.
Ved 10 uker med graviditet er frekvensen av denne indikatoren 160-179 slag per minutt. I uke 11 - 153-178. Ved den tolvte graviditetsvecken varierer denne figuren til 150-174 slag per minutt.
I de første 4-6 ukene med utvikling av foster Hjertefrekvensen økes med 3 slag daglig. Ved hjelp av ultralydutstyr med høy presisjon er denne figuren veldefinert. For forskning bruker ultralydspesialister en spesiell hjerteundersøkelsesmodus, som kalles et firekammer. Det lar deg vurdere atria og ventrikler.
Hvis det oppdages forskjellige uregelmessigheter under ultralydet, kan Doppler imaging være nødvendig. Det bidrar til å oppdage unormal blodgjennomstrømning i hjerteventilene.
Slike oppblåsthet kan indikere dannelsen av en farlig hjertesykdom. For å korrigere de resulterende uregelmessighetene i dette tilfellet kan det være nødvendig å utføre en kirurgisk hjerteoperasjon umiddelbart etter fødselen av babyen.
Størrelsen på hjernen er en svært viktig parameter studert. På dette stadiet av intrauterin utvikling, kan leger fortsatt ikke evaluere alle intracerebrale strukturer. Symmetrien i deres struktur snakker om normal utvikling av hjernen.
Erfarne ultralydspesialister bestemmer også plasseringen og strukturelle egenskapene til korionen.
Evaluering av livmorhalsstrukturen er en svært viktig indikasjon. Under en ultralydsundersøkelse vurderer legene også størrelsen og strukturelle egenskapene til de forventede moderens indre kjønnsorganer.
Evaluering av livmorblodstrømmen er en svært viktig indikator, som undersøkes under første screening. Eventuelle patologier som oppdages på dette stadiet, er svært viktige i den fremtidige prognosen for utvikling av graviditet. Redusert livmorblodstrøm kan føre til alvorlig komplikasjon - utviklingen av føtal hypoksi.
Økt uterintone - en svært ugunstig tilstand. Hvis leger finner dette symptomet under graviditeten, så tilbyr de som regel den forventende moren til å bli innlagt på sykehus "for bevaring". Der vil hun bli forsynt med den nødvendige behandlingen som vil bidra til å eliminere hypertoner og normalisere blodprosessen i blodet.
Om MoM
Flere median eller MoM er en spesifikk indikator som brukes av leger for å identifisere genetiske patologier i fosteret. Det beregnes ved hjelp av et spesielt dataprogram.
For beregningen kreves innføring av de første indikatorene til den fremtidige mamma, samt resultatene av de oppnådde resultatene av ultralydet.
Legene vurderer rate normal fra 0,5 til 2,5. For å korrekt tolke den innhentede indikatoren, tar legene også hensyn til en rekke tilknyttede sykdommer i en gravid kvinne, hennes rase, samt andre nødvendige parametere. Unormaliteter er manifestasjoner av genetiske eller kromosomale patologier.
Genetisk screening
Hvis etter undersøkelsen legene bestemmer tegn på genetiske sykdommer hos babyen, blir fremtidens mor sikkert sendt for en genetisk rådgivningskonsult.
Et besøk til denne legen vil heller ikke være overflødig for kvinner hvis nære slektninger har noen kromosomale sykdommer. Begrenset historie av ulike medfødte abnormiteter - en betydelig grunn til å appellere til familiegenetikken for konsultasjon.
For eksempel er ordlyden "Risikoen for å utvikle Downs sykdom hos en baby 1: 380" antyder at ut av 380 sunne babyer, vil bare ett barn ha denne medfødte sykdommen.
Obstetrikere og gynekologer identifiserer flere høyrisikogrupper.Kvinner som faller inn i denne kategorien, bør definitivt henvises til en konsultasjon for genetikk. Spesialister mener at den høye risikoen for å utvikle patologi er forholdet 1: 250-1: 380.
Legene utskiller flere av de vanligste kromosomale patologiene, som ofte utvikler seg i første trimester av svangerskapet:
- Patau syndrom er en av disse sykdommene. Det er preget av trisomi 13 par kromosomer.
- Ytterligere 3 kromosomer i 21 par fører til utviklingen av Downs sykdom. I dette tilfellet vises 47 i stedet for 46 kromosomer i det genetiske settet av babyen.
- Tapet på en av kromosomene i karyotypen til en baby fører til utviklingen av en svært farlig genetisk sykdom - Shereshevsky-Turner syndrom. Denne patologien manifesteres av et uttalt lag av det syke barnet i fysisk og mental utvikling fra sine sunne jevnaldrende.
- Tilstedeværelsen av et ytterligere tredje kromosom på par 18 er et tegn på Edwards syndrom. Denne patologien er ekstremt ugunstig. Det er vanligvis kombinert med dannelsen av mange forskjellige medfødte lidelser og misdannelser. I noen tilfeller kan denne medfødte sykdommen være uforenlig med livet.
Barn som har dannet Edwards eller Patau syndrom lever svært sjelden til et år. Barn med Downs sykdom lever mye lenger. Imidlertid er livskvaliteten til disse barna betydelig påvirket.
Slike "spesielle" barn trenger forsiktig omsorg og konstant oppmerksomhet fra foreldrene sine.
Genetisk screening utføres i alle land. Samtidig er kun listen over inkluderte biokjemiske analyser annerledes. Umiddelbart bør det bemerkes at indikasjonene på abort i forskjellige land er forskjellige. Denne situasjonen skyldes i stor grad bedre sosialisering av mennesker med genetiske syndrom i utlandet.
Genetiske sykdommer er ganske farlige patologier. Erklæringen av en slik diagnose bare ved resultatene av screeningen er ikke ferdig. For å klargjøre kromosomale patologier, kan en genetiker foreskrive videre forskning til en gravid kvinne. Noen av dem er invasive.
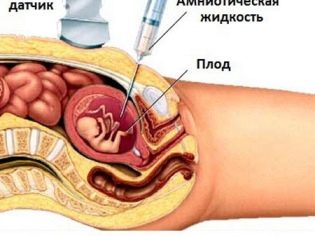
For å få en genomisk samling av fosteret holdes ofte chorionbiopsi. I noen tilfeller er det nødvendig med punktering av amniotisk blære. Denne studien kalles også amniocentese. Også under denne diagnostiske prosedyren tar ekspertene fostervannet til analyse.
Placentalbiopsi er en invasiv studie som er nødvendig for å utelukke en rekke kombinert patologi i føtale membranene. For å gjennomføre denne undersøkelsen, bruker leger spesielle punkteringsnåler som gjennomsyrer huden på en gravid kvinne. Det er fare for sekundær infeksjon under denne prosedyren. Det er verdt å utføre denne undersøkelsen bare under strenge medisinske indikasjoner for å utelukke forhold som er farlige for fostrets liv.
Med hjelp av cordocentesis kan leger også avsløre ulike patologier i en baby. For dette er undersøkt navlestrengsblod. Datoer for en slik prosedyre kan være forskjellige. Ofte er behovet for en så invasiv undersøkelse samlet.
Mange leger mener at risikoen for å utvikle genetiske patologier er direkte relatert til alder.
Kvinner som bestemmer seg for å tenke en baby etter 40 år, burde tenke veldig seriøst på en slik beslutning. Legene anbefaler ofte dem å kontakte etter konsultasjon til genetikk fortsatt på planleggingsstadiet av graviditet.
Hvis legemet under undersøkelsen har etablert tegn på farlige genetiske sykdommer, bør han definitivt advare den fremtidige mamma om det. Uforenlig med livssykdommer er absolutt indikasjoner på abort. Den endelige avgjørelsen til dette spørsmålet er fortsatt for kvinnen.
Dekoding resultater
Tolk bare en analyse eller ultralyd kan ikke.For å etablere diagnosen krever en obligatorisk omfattende vurdering av alle oppnådde tester og sluttresultatet av ultralyd. Resultatene tolkes av en fødselslege-gynekolog som overvåker en gravid kvinne. I vanskelige kliniske tilfeller kan en medisinsk konsultasjon være nødvendig.
Edwards syndrom er også ledsaget av en reduksjon i blod PAPP-A konsentrasjon. Også for denne patologien er preget av unormal humant korionisk gonadotropin. Denne sykdommen forekommer hos barn med en frekvens på 1: 8000. I den første screeningen er det ganske vanskelig å identifisere medfødte anomalier i de indre organene. De oppdages av fosteret allerede under 2 og 3 screening.
Hovedindikatorene for ultralydssøkingen hjelper leger å identifisere ulike patologiske forhold i fosteret i de tidlige stadier av dannelsen. Dermed kan en økning i biparietal størrelse være et tegn på en utviklingsbråk av hjernevev eller en voksende neoplasma. Disse patologiene anses som regel uforenlige med livet og er indikasjoner på abort.
Hydrocephalus av hjernen i fosteret manifesteres også av en økning i biparietal størrelse. For å vurdere denne patologiske tilstanden vurderes dynamikken nødvendigvis. For å gjøre dette foreskriver legene flere gjentatte ultralyd som kreves i de neste trimesterene av graviditeten. Den negative dynamikken i utviklingen av denne staten kan føre til abort og akuttmedisinsk behandling.
Erfarne spesialister under første screening kan også avsløre ulike mangler i strukturen til nevrale røret. Legene kaller denne patologiske tilstanden en meningoencephalocele. Corne de Lange syndrom er en svært sjelden genetisk patologi som er uforenlig med livet.
Cord brokk er en annen farlig medfødt misdannelse, som er ledsaget av flere lidelser i indre organer. I denne tilstanden faller de inn i regionen av fosterets fremre bukvegg. Denne patologien er ekstremt ugunstig.
Avvik fra normale verdier i biokjemiske analyser er svært viktige tegn på utvikling av genetiske sykdommer. En reduksjon i PAPP-A manifesteres ganske ofte i Downs syndrom. Denne patologien, identifisert i denne perioden med intrauterin utvikling av fosteret, kan være et klart tegn på spontan abort eller spontan abort.
Smith-Opitz syndrom er en av de farlige genetiske sykdommene som kan mistenkes under den første screeningen. Det skyldes sterke mutasjoner i det genetiske apparatet. Denne patologien er preget av kombinasjoner av kolesterolsyntese, patologier i nervesystemet, samt ortopediske sykdommer. Denne sykdommen oppstår ikke så ofte - med en sannsynlighet på 1: 25 000.
.
Økt gonadotropin er også en konsekvens av nye patologier i fostrets kropp. Forhøyet hCG kan også forekomme i noen sykdommer som oppstår i den fremtidige moren under graviditeten. Vanligvis er alvorlige former for diabetes mellitus, så vel som sterk toxicosis.
Redusert hCG er ofte et tegn på et patologisk løpet av graviditeten. Denne tilstanden kan også utvikles med nedsatt placenta. Denne patologien kan føre til alvorlig hypoksi. For å vurdere risikoen for dannelsen av ulike sykdommer, bruker leger et spesielt program kalt Prisca.
Etter å ha utført en slik datadiagnose, utsteder doktoren som utfører denne studien en konklusjon i hendene til den fremtidige mamma. Den viser alle identifiserte patologier, samt risikoen for å utvikle genetiske sykdommer.
Hva kan påvirke resultatene?
Hvis graviditeten oppstod som følge av in vitro befruktning, kan indikatorene for biokjemiske tester være forskjellige. I dette tilfellet må tolkningen av resultatene være svært nøye:
- Diagnose utføres for hver av barna. I dette tilfellet kan choriongonadotropin overskride normale verdier med 20%, og PAPPA, som regel, reduseres.
- Overvekt i fremtidens mor er en annen faktor som kan føre til en forvrengning av resultatene. I denne tilstanden øker alle de studerte hormonene. Hvis den fremtidige moren har tegn på kroppsmassemangel, er tverrsnittet av biologisk aktive stoffer tvert imot betydelig redusert.
- Flere graviditet - Årsak til en grundigere tolkning av resultatene. I dette tilfellet øker hCG betydelig. PAPP-A-nivået kan opprettholdes innenfor det normale området. En isolert vurdering av biokjemiske markører uten ultralyd under graviditet med tvillinger eller trillinger, bør i alle fall ikke utføres.
- Ukontrollert diabetes mellitus fører til forstyrrelse av metabolske prosesser. Til syvende og sist kan dette føre til avvik fra normale verdier i biokjemiske analyser.
Hvor mye koster forskning?
Pass den første screeningen kan være i en vanlig klinikk. Men ikke alle medisinske institusjoner har en god materiell og teknisk base og utstyr. Det skjer ofte at mange biokjemiske studier ikke kan utføres i et vanlig kvinnelig konsultasjonssenter. Et slikt problem er spesielt akutt i bosetninger hvor få innbyggere lever.
Ultralydundersøkelse er også obligatorisk del av den første screeningen. I noen tilfeller er det bedre å foreta en slik undersøkelse på utstyret på ekspertnivået. Dessverre er ikke alle medisinske institusjoner utstyrt med slike enheter. Utførelse av ultralyd på utstyret til ekspertkursen er nødvendig for gravide kvinner med alvorlig graviditetspatologi.
Fremtidige mødre som lider av alvorlige sykdommer i indre organer, kan sendes til perinatal senter. Vanligvis er gravide kvinner med ulike hjertesvikt der.
I denne situasjonen øker risikoen for å utvikle ulike intrauterine defekter i deres fremtidige babyer mange ganger.
Den første screeningen kan gjøres på en lisensiert privat klinikk. Passasjen av forskningskomplekset i dette tilfellet, som regel, er veldig behagelig. Alle forbruksvarer er allerede inkludert i kostnaden for screening.
Kostnaden for en slik kompleks diagnose kan være forskjellig. Det varierer også betydelig i forskjellige byer. For fremtidens biokjemiske analyser må moren betale fra 1200 til 3000 rubler. Når du utvider komplekset, kan kostnaden øke med 1,5-2 ganger.
Prisen på screening ultralyd er vanligvis 2000-5000 rubler. Kostnaden for prosedyren avhenger i stor grad av kvalifikasjonen til spesialisten som gjennomfører studien.
Følgende video gjennomgang vil fortelle deg hva som kan ses på den første screeningen.