Kawasaki sykdom hos barn
Sykdommer der inflammatoriske forandringer forekommer i blodårene og utvikler seg hemorragisk vaskulittganske mye. De har en ganske alvorlig kurs og diagnostiseres ganske sent.
årsaker
For første gang ble dette syndromet etablert i Japan på 60-tallet av XX-tallet. Navnet på sykdommen ble gitt av den japanske legen Kawasaki. Han observerte og behandlet barn som hadde de samme symptomene i lang tid. På denne tiden har navnet på denne sykdommen ennå ikke blitt fastslått.
Etter å ha presentert resultatene av hans forskning på en vitenskapelig medisinsk konferanse, kjøpte sykdommen sitt eget navn - Kawasaki sykdom.
Ifølge statistikken påvirker denne sykdommen flere gutter. De er syke hovedsakelig 1,5-2 ganger oftere enn jenter.
Også nevnt er populasjonsforskjeller. Innbyggerne i asiatiske land, forekomsten av mange ganger høyere enn i Europa. Forskere har ennå ikke funnet en vitenskapelig begrunnelse for dette faktum.
Den høyeste forekomsten skjer i tidlig barndom. Vanligvis registreres Kawasaki sykdom oftest hos barn yngre enn 6-7 år.
Det er også enkelte tilfeller av sykdommen og i en eldre alder. I Japan og Amerika er det tegn på påvisning av denne sykdommen i 25-30 år. I noen tilfeller er sykdommen også funnet hos spedbarn og nyfødte.
Det var ikke mulig å etablere en enkelt årsak til sykdommen. For tiden er det fortsatt en rekke globale studier med sikte på å etablere kilden til sykdommen hos babyer.
De fleste forskere er enige om at årsaken til sykdommen er forskjellige virus. Den mest sannsynlige inkluderer: herpesvirus, retro- og parvovirus, adeno- og cytomegalovirus og andre årsaker.
En rekke studier understreker at ulike bakterielle infeksjoner kan føre til utvikling av Kawasaki sykdom. Forskere har oppdaget at etter streptokokker, stafylokokker og meningokokkinfeksjoner blir babyer syk med sykdommen flere ganger oftere.
I en rekke land har det vært tilfeller av Kawasaki sykdom etter å ha blitt bitt av ulike flått.
Borrelia eller rickettsia, som går inn i blodet under kryssbårne infeksjoner, bidrar til utviklingen av inflammatoriske prosesser i blodårene. Disse parasittene kan forårsake utvikling av autoimmune reaksjoner hos spedbarn, noe som fører til utvikling av hemorragisk vaskulitt.
For denne sykdommen er preget av sesongmessighet. Det største antallet tilfeller av forverring av sykdommen er registrert i mars-april, samt i slutten av året - desember. Denne sesongmessigheten har presset eksperter til å tro at sykdommen er smittsom.
Hvordan utvikler det seg?
For utviklingen av sykdommen er preget av dannelsen av et stort antall T-lymfocytter. Normalt bidrar disse immuncellene til å eliminere forskjellige patogener fra kroppen.
Når mikrober går inn, blir en sterk immunkaskade av reaksjoner lansert. Under denne prosessen produseres et stort antall forskjellige cytokiner. Disse stoffene har en inflammatorisk effekt.
En gang i blodkarens indre vegger forårsaker proinflammatoriske cytokiner alvorlig betennelse i dem. Etter hvert som den inflammatoriske prosessen utvikler seg, blir alle lagene i arteriene og venene skadet i lag.
Som et resultat av slik skade på veggene i blodårene begynner å exfoliere og tynne. Til syvende og sist, dette fører til utseendet av patologiske utvidelser - aneurysmer.
Faren for disse svulstene er at de er svært skjøre og lett kan briste.Enhver dråpe i blodtrykk kan forårsake aneurysmbrudd og føre til intern blødning.
Koronarbeinene er mest utsatt for denne sykdommen. De er skapt av naturen for å levere blod til hjertemuskelen. I tilfelle skade på koronarbeinene kan hjertesviktet forekomme - nekrose, som fører til hjerteinfarkt.
Etter en tid begynner fibroblaster å trenge inn i veggene til de betente karene. Disse cellene er i stand til å utløse dannelsen av bindevev i kroppen.
Med en overflødig mengde bidrar de til dannelsen av for tette fartøy som ikke helt kan smale og utvide seg.
symptomer
Kawasaki sykdom er preget av flere spesifikke symptomer. Diagnosen av sykdommen er hovedsakelig basert på påvisning av disse kliniske tegnene.
Utseendet til bare ett symptom er ikke diagnostisk signifikant. For å etablere diagnosen vil det kreves deteksjon av minst 4 tegn.
De mest spesifikke symptomene er:
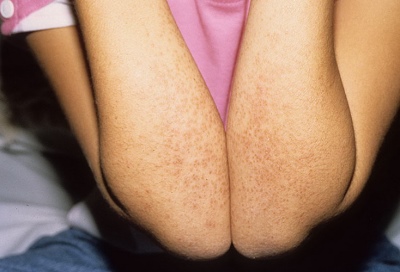
- Utseendet av løse elementer på kroppen. Nesten hele kroppen, inkludert ekstremiteter og til og med lyskeområdet, er dekket av utslett. Det minner utad mishandlet. Elementer kan være så mange at huden blir en jevn rød, "glødende" farge. I noen tilfeller vises utslett bare på beina.
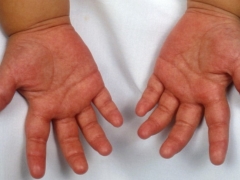
- Rødhet av håndflatene og føttene. De blir lyse crimson. Når sykdommen utvikler seg, begynner huden å skrelle og avvise. På neglene kan du se de mange sporene og sporene.
- Endringer i oropharynx og svelg. Munnhulen blir lys rød eller til og med krøllete. Tungen kan danne støt og ulike betennelser. Lips knekker. På den røde grensen av munnen og slimhinner vises skorper.
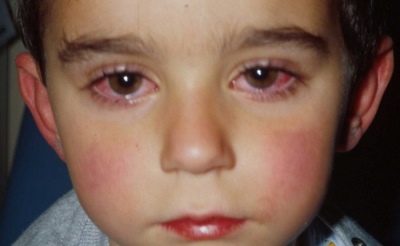
- Konjunktivittutvikling. Sclera blir injisert. Lakrimation og fotofobi øker. Øyne redden sterkt. I noen tilfeller er det hevelse i øyelokkene. Ofte prøver babyer å ligge i svakt opplyste rom, da dette gir dem en markant forbedring i deres velvære.
- Forstørret livmorhalsk lymfeknuter. De blir komprimert, loddet til huden. Lymfeknuter øker vanligvis fra 1,5 til 2 cm. I alvorlige tilfeller kan de ses jevnt fra siden.
Hele sykdomsløpet foregår i sin utvikling i flere påfølgende stadier:
- Akutt feber. Utvikler vanligvis i de første 7-10 dagene etter sykdomsutbruddet. Ledsaget av utseendet av høy feber - mer enn 39-40 grader. Det er vanskelig å redusere, til og med til tross for bruk av antipyretika. Konjunktivitt vises ved slutten av denne perioden, samt spesifikke endringer i munnhulen og på huden.
- Subakutt periode. Varer ca 6 uker. Det preges av normalisering av kroppstemperatur og utseendet til de første aneurysmene i blodkarene. Ledsaget av vedvarende hud manifestasjoner. Hvis kroppstemperaturen i denne perioden stiger kraftig igjen, så kan dette være en svært ubehagelig harbinger av et nytt tilbakefall av sykdommen.
- Gjenopprettingstiden. Gradvis passere alle skadelige symptomer. De siste synlige endringene er bare tverrgående striber på neglene. Emerging aneurysm av blodkarene passerer gradvis. Dette skjer bare med rettidig foreskrevet interferonbehandling.
- Hvis sykdommen ble oppdaget ganske sent, noe som førte til utviklingen av komplikasjoner i barnet, så snakkes det om overgangen av sykdommen til kronisk form. Det er ledsaget av utvikling av langsiktige bivirkninger. Slike barn krever konstant overvåking av en smittsom spesialist og en kardiolog.
diagnostikk
Siden livstruende komplikasjoner kan forekomme i Kawasaki sykdom, konkluderte legene at diagnosen var den enkleste og raskeste.
Veien ut av situasjonen var den amerikanske klassifiseringen, som gjør det mulig å mistenke sykdommen på et tidlig stadium. For å gjøre dette behøver du ikke spesielle tester og analyser.
Tilstedeværelsen av fire av de fem kliniske symptomene på sykdommen mot en feberfaktor, som observeres i 5 dager, tjener som grunnlag for å etablere den presumptive diagnosen av denne sykdommen. Denne raske metoden lar deg etablere diagnosen innen de første dagene siden sykdomsutbruddet og feberutbruddet.
Laboratorie- og instrumentalmetoder for diagnose er i dette tilfellet hjelpemiddel. I utgangspunktet er de nødvendig for å oppdage farlige komplikasjoner i tide.
For å bekrefte diagnosen Kawasaki sykdom og identifisere komplikasjoner, foreskriver legene:
- Generell blodprøve. En økning i ESR indikerer tilstedeværelsen av autoimmun betennelse. Endringer i leukocytformelen kan indikere tilstedeværelsen av en viral eller bakteriell infeksjon i kroppen.
- Biokjemisk forskning. Overflødig C-reaktivt protein indikerer utviklingen av systemisk immuninflammasjon. I hele den akutte perioden av sykdommen, overskrider denne indikatoren betydelig normen. Øker også nivået av alpha1 - antitrypsin.
- Ekkokardiografi av hjertet. Det utføres flere ganger: på tidspunktet for den første diagnosen, 14 dager etter sykdomsstart og etter to måneder. Denne sekvensen lar leger ikke gå glipp av begynnelsen av utviklingen av komplikasjoner av sykdommen.
- EKG. Avslører skjulte hjerterytmeforstyrrelser. I Kawasaki sykdom kan ulike arytmier eller takykardier utvikles. Det er veldig enkelt å oppdage disse endringene ved hjelp av EKG. For barn som har hatt denne sykdommen, blir hjertet undersøkt regelmessig.
- Radiografi av brystet. Gir en beskrivelse av den anatomiske strukturen i hjertet og store fartøyene. Lar deg identifisere aneurysmer som har oppstått i store blodårer. Denne metoden brukes også til å oppdage de skjulte og fjerne konsekvensene av sykdommen.
Mulige komplikasjoner
Sykdommen er vanligvis preget av en veldig god prognose. De fleste av de syke barna gjenoppretter seg helt.
Bivirkningene av sykdommen forekommer bare hos for svake barn eller barn med alvorlige immunfeil.
De mest ugunstige effektene av sykdommen er utvikling av store blodkar-aneurysmer, hjerteinfarkt, fremveksten av forskjellige hjertesymptomforstyrrelser.
Vanligvis registreres disse bivirkningene flere år etter sykdommen. For å eliminere dem, er det nødvendig med konsultasjon av en kardiolog og utnevnelse av kompleks behandling, som i noen tilfeller viser seg å være livslang.
behandling
For å eliminere autoimmun betennelse administreres intravenøs immunoglobulin. Dette legemidlet reduserer dannelsen av blodkar-aneurysmer. Med intensiv omsorg, går kroppstemperaturen tilbake til normal. Også betent lymfeknuter er redusert i størrelse.
Uten bruk av immunoglobulinbehandling viser seg ofte å være ineffektiv.
Bruk av acetylsalisylsyre er også et viktig skritt i behandlingen av sykdommen. Aspirin bidrar til å eliminere den økte tendensen til blodpropper som oppstår under sykdom.
Bruk av dette stoffet bidrar til å redusere risikoen for hjerteinfarkt flere ganger. Effektiviteten av acetylsalisylsyre har også blitt funnet i eliminering av små aneurysmer som følge av Kawasaki sykdom.
Noen vitenskapelige studier har bekreftet muligheten for å bruke hormonelle glukokortikosteroider. Forskere sier at disse midlene vil bidra til å redusere manifestasjoner av systemisk betennelse og forbedre blodtilførselen til hjertemuskelen.
outlook
Over 90% av personer med Kawasaki sykdom gjenoppretter.Sykdommen stopper helt etter noen måneder.
Bare 1% av pasientene har farlige komplikasjoner som er uforenlige med livet. Som regel fører den sterkeste nekrose av hjertemuskelen og utviklingen av et hjerteinfarkt til dem.
I noen tilfeller brudd på aneurysmen til et stort fartøy. Unnlatelse av å gi øyeblikkelig akuttmedisinsk behandling kan også være dødelig.
Den mest ugunstige perioden i utviklingen av sykdommen, vurderer leger de første 2-3 ukene fra starten av høy temperatur. Det er i denne perioden at barnet trenger den mest grundige medisinsk overvåking og observasjon.
Nedenfor kan du se en video om Kawasaki syndrom hos barn.