Funksjoner av hysteroskopi før IVF
Som forberedelse til IVF gjennomgår en kvinne mange undersøkelser og gjennomfører et stort antall tester. Dette er ikke en kjepp av medisinske institusjoner, men en reell nødvendighet: Legen må være godt klar over de vanskelighetene han kan støte på ved kunstig inseminering av en bestemt pasient. En av de viktigste og informative analysene er hysteroskopi. Hva er denne undersøkelsen, hvordan er den utført og hva som vises, vil vi fortelle i dette materialet.
Hva er det
Hysteroskopi av livmor - en metode for instrumentell rask diagnostisk undersøkelse. Det er laget for å få en omfattende ide om hva tilstanden til livmor av en kvinne, hennes indre funksjonelle lag er. Det er svært viktig å vurdere sannsynligheten for suksess av prosedyren. Med tynt endometrium, med et ujevnt og tynt funksjonelt lag, er sannsynligheten for implantasjon av implanterte embryoer, dessverre, lav.
DHysteroskopi før IVF er gjort for å vite sikkert om en kvinne kan bli gravid og utføre et barn. Også denne undersøkelsen anses å være obligatorisk etter et mislykket IVF-forsøk. Det vil bidra til å fastslå årsakene til at svangerskapet ikke fant sted.
Hvordan er det gjort?
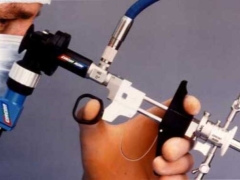
Hysteroskopi utføres ved hjelp av spesialutstyr - et hysteroskop, som er en veldig tynn og elegant sonde med integrert optisk system. På slutten av sonden er det et lite videokamera som vil kringkaste bildet til skjermen. Sonden settes inn i livmorhulen gjennom livmorhalsen.
For diagnostiske formål blir hysteroskopi laget av de tynneste prober, hvis diameter ikke overstiger 7 mm. Denne prosedyren er praktisk talt smertefri for pasienten og krever i de fleste tilfeller ikke bruk av anestesi. Undersøkelsen, men ikke den mest hyggelige, men ikke smertefull og ikke lang. Livmorhalsen er ikke forstørret i den, hvis en kvinne har økt følsomhet, kan hun få smertelindring.
Bredere hysteroskopprober som er bredere i diameter brukes i operativ hysteroskopi, når det er nødvendig ikke bare å gjennomføre en visuell inspeksjon av endometrium og livmorveggene, men også å ta vevsprøver for biopsianalyse.
Noen ganger er det et behov for ikke bare å lage en biopsi, men også å gjennomføre en hysteroskopi med kur, for ikke bare å vurdere tilstanden, men også å fjerne noen noder, adhesjoner, svulster.
Disse typer hysteroskopi (med biopsi og separat diagnostisk curettage - RDV) krever cervikal dilatasjon og obligatorisk anestesi.
IVF Vilkår
Etter hysteroskopi for diagnostiske formål, hvis det ikke er identifisert noen patologier, kan IVF gjøres på 15-30 dager, det vil si i neste menstruasjonssyklus. Hvis patologier er identifisert, er det nødvendig med tid å foreta en foreløpig behandling, dersom leger anser det som passende.
Etter en hysteroskopi med en IVF-biopsi, kan du foreskrive den om 2-3 måneder, og etter prosedyren med curettage, er IVF planlagt ikke tidligere enn seks måneder. I hvert tilfelle foreskriver legen betingelsene i protokollen for in vitro befruktning etter hysteroskopi, idet det tas hensyn til individuelle risikoer og undersøkelsesresultater.
vitnesbyrd
Hysteroskopi er en stor hjelp for fruktsykdommer. Vi kan trygt si at det øker sjansene for en vellykket IVF, fordi det gjør at legen kan kjenne alle de "svake" stedene i den kvinnelige kroppen. Utnevnt eksamen er ikke alltid, men bare for visse indikasjoner, inkludert:
- ufruktbarhet forårsaket av vanlig abort (flere miscarriages eller savnet abort i historien);
- ufruktbarhet forårsaket av endometriose;
- ufruktbarhet på bakgrunn av flere aborter i historien;
- hvis legen mistenker polypper, adhesjoner, skade på slimhinnene etter operasjonen;
- ufruktbarhet mot bakgrunnen av livmorfibroider;
- idiopatisk infertilitet, hvis årsak ikke er etablert;
- infertilitet forbundet med brudd på den vanlige menstruasjonssyklusen.
Hysteroskopi kreves etter flere mislykkede IVF-forsøk. Effektiviteten av hysteroskopi betraktes som svært høy, undersøkelsen tilhører kategorien høy presisjon.
Kontra
De prøver å ikke utføre hysteroskopi hvis en kvinne har ondartede svulster i livmor eller alvorlig stenose i livmorhalskanalen.
Diagnostiseringsprosedyren utføres ikke for kvinner som er syk på undersøkelsestidspunktet med influensa, ARVI eller annen sykdom - tiden er nødvendig for utvinning, etterpå vil det midlertidige forbudet bli løftet og kvinnen vil bli testet.
Kontraindikasjoner til prosedyren er noen sykdommer i blodkarene og hjertet, samt livmorblødning på tidspunktet for hysteroskopi. Relativ kontraindikasjon er fraværet av graviditet og fødsel i historien.
Noen leger prøver ikke å henvise kvinner som skal ha sin første graviditet for hysteroskopi.
Forberedelse av prosedyren før IVF
Før hysteroskopi må en kvinne passere alle tester som legen har foreskrevet. Vanligvis er generelle blod- og urintester, en biokjemisk blodprøve og et vaginal smør på mikroflora og infeksjon foreskrevet. Med positive resultater av laboratoriediagnose blir kvinnen sendt til en ultralyd av bekkenorganene. Og først da kan hun gjennomgå hysteroskopi av livmoren.
Før IVF foreskrives hysteroskopi fra 6. til 10. dag i menstruasjonssyklusen, utføres rapporten fra den første dagen i den siste menstruasjonen. Det er ikke nødvendig å gå til sykehuset for undersøkelse. Hvis hysteroskopi utføres bare som diagnostisk og ikke ledsages av biopsi eller skraping, vil kvinnen være i klinikken i ikke mer enn tre timer. Prosedyren i seg selv tar omtrent 10-15 minutter.
Etter å ha skrapt, kan et sykehusopphold vare opptil en dag eller litt mer dersom noen komplikasjoner utvikler seg. Prosedyren i dette tilfellet kan ta opptil en time. Forresten, sannsynligheten for komplikasjoner etter prosedyren er ikke så høy - ikke mer enn 1%.
Før hysteroskopi i 12 timer, anbefales en kvinne å avstå fra å spise. På dagen for prosedyren, bør du gjøre en enema, tømme tarmene, og en halv time før prosedyren, tøm blæren. Det er forbudt å ta aspirin og noen medisiner basert på acetylsalisylsyre minst en uke før hysteroskopi for å unngå blødning.
Hvis en kvinne har tatt antikonvulsiva eller smertestillende midler, bør du definitivt informere legen din før hysteroskopi. Kjønn anbefales ikke i 3-5 dager før prosedyren.
Hvis undersøkelsen ikke er utnevnt
Som allerede nevnt, anbefaler legen hysteroskopi for ikke alle kvinner som vil ha IVF. Den moderne tilnærmingen til Verdens helseorganisasjon i dette spørsmålet er noe annerledes - denne organisasjonen anbefaler sterkt at hysteroskopi utføres på alle de som bruker IVF. For det første vil det forbedre protokollen, siden det blir mer innledende informasjon fra en fertilitetsspesialist. For det andre vil det spare pasienter tid og penger.Etter et mislykket forsøk vil hysteroskopi fortsatt må gjøres, og det er bedre å gjøre det før første forsøk på å øke sjansene for å bli gravid.
Hvis legen din ikke har foreskrevet hysteroskopi, kan du kontakte ham med dette spørsmålet og be ham om å legge til en eksamen til resept før IVF. Dette er en kvinnes rett.
Kostnad for
Lag en hysteroskopi som foreskrevet av en lege er helt gratis. Det utføres på de fleste offentlige sykehus og klinikker, samt på grunnlag av kvinneklinikker. Men vær forberedt på det faktum at køen for prosedyren vil være imponerende.
Hvis du trenger å gjøre en undersøkelse raskere, bør du kontakte privatklinikken, som tilbyr slike tjenester. Kostnaden kan være forskjellig - fra basen 4-7000 for diagnostisk prosedyre til 30 tusen rubler for hysteroskopi med RFE og påfølgende histologisk analyse av vev fra uterus. Det beste alternativet for en kvinne som planlegger IVF, er å gjøre en hysteroskopi med legen som planlegger IVF-protokollen.
anmeldelser
Den mest positive tilbakemeldingen fra kvinner om kontorhysteroskopi, som for diagnostiske formål kan gjøres direkte på kontoret til en fødselslege-gynekolog ved et gynekologisk kors. Det er raskt, ikke smertefullt og ganske informativt.
Ifølge kvinner som har gått gjennom denne prosedyren, øker hysteroskopien med skrap økt sjansene for graviditet. De fleste kvinner, etter et mislykket forsøk og oppfølging, klarer å bli gravid i den andre eller tredje protokollen.
For informasjon om hva som er funksjonene til hysteroskopi før IVF, se følgende video.