Hva er preimplantasjonsdiagnose i IVF og hva viser det?
Kvinner som går til IVF, er ikke alltid godt klar over de viktigste stadiene av denne teknikken. Og når legen er interessert, vil pasientene gjerne gjøre preimplantasjonsdiagnose, det er enda flere spørsmål. Noen nekter å vite at PGD gjør protokollen dyrere, andre vet ikke helt hvilken hensikt som slik genetisk forskning er utnevnt, og om det er nødvendig i det hele tatt. I denne artikkelen vil vi forklare hva PGD handler om i IVF og hva det kan fortelle om.
PGD - hva er det?
Fra det øyeblikk en kvinnes egg smelter sammen med en manns sædcelle, er alt forutbestemt på det genetiske nivået - barnets hårfarge og vekst, intellektuell evne og kjønn, samt mulige genetiske abnormiteter og sykdommer som barnet arvet fra foreldre, besteforeldre eller andre slektninger .
Preimplantasjonsdiagnostikk er et kompleks av genomiske studier som gjør det mulig å identifisere i embryoet, som bare er noen dager gamle, forskjellige utviklingsavvik, sykdommer, syndromer og andre problemer. PGD er i stand til å identifisere om 150 arvelige genetiske lidelser, blant annet ganske vanlig - Downs syndrom, Turner, og ganske sjeldent - cystisk fibrose, hemofili, sommerfuglfløyesyndrom, etc.
Ved hjelp av spesielle teknikker og høy presisjonsutstyr, blir syke embryoer bestemt og skjermet ut. For transplantasjon i livmoren bruker kvinner kun høykvalitets, sunne og levedyktige embryoer.
Standard IVF inkluderer ikke obligatorisk stadium av preimplantasjonsdiagnosen. Etter befruktning og dyrking av embryoer i flere dager, vurderes bare vekstraten, knusningsratene og levbarheten til embryoer. Deretter overføres de til kvinnens livmorhule. Hvem av dem vil slå rot og drepe i det hele tatt er et stort spørsmål. Effektiviteten til standard IVF er ca. 35%.
Hvis preimplantasjonsdiagnostikk utføres, kan fremtidige foreldre ikke bekymre seg om babyens helse, selv om de selv har visse genetiske problemer. I tillegg er effektiviteten av IVF med PGD noe høyere - ca 40-45%. Dette skyldes det faktum at et stort embryo, selv implantert i livmoren, har liten sjanse for utvikling og overlevelse. Et sunt og undersøkt embryo er mer sannsynlig å få fotfeste og begynner å vokse og utvikle seg.
Formålet med undersøkelsen
PGD anbefales sterkt til foreldre som har genetiske sykdommer som kan arves av en baby. En slik foreløpig genetisk undersøkelse av embryoer gjør ikke vondt dersom det var arvelige sykdommer i de nærmeste slektningene til de fremtidige foreldrene.
Diagnose før implantasjon er viktig og nødvendig for par der en av foreldrene bærer sykdommen knyttet til sexkromosomet. For eksempel bærer en kvinne et hemofili-gen, men et barn vil bare være syk hvis det er en mannlig baby. PGD bestemmer i dette tilfellet sexet av embryoer som bare er noen dager gamle, og leger velger bare embryoer som ikke er truet med hemofili, det vil si jenter, for gjenplantning.
En kvinne med en negativ Rh-faktor og flere graviditeter tidligere (det spiller ingen rolle hvordan de endte), anbefales PGD hvis hennes sæd med en positiv Rh-faktor ble brukt til in vitro befruktning. I dette tilfellet vil leger velge fra alle de resulterende embryoer bare de som arvet mors Rhesus-identitet. I dette tilfellet vil graviditet etter IVF fortsette med mindre risiko, og barnet vil ikke være i fare for hemolytisk sykdom.
PGD anbefales for et par dersom en kvinne har hatt to eller flere miskramper tidligere, hvis det har vært tilfeller av savnet abort, og hvis en av ektefellene i det første ekteskapet eller sammen hadde de et barn med kromosomale abnormiteter eller genetiske patologier. Diagnostikk før overføring tillater å ekskludere fra antall embryoer som anses for transplantasjon de som er syke eller har uregelmessigheter av ikke-genetisk opprinnelse.
Preimplantasjonsdiagnostikken i den andre eller tredje IVF-protokollen gjør det mulig å fastslå årsakene til de mislykkede tidligere forsøk med høy nøyaktighet.
Og situasjonen er helt ikke-standard, men dessverre er den virkelige situasjonen at foreldre går til IVF for å få en baby som kan bli en donor, for eksempel av beinmargen, for sin egen eldre bror eller søster. I dette tilfellet er det for risikabelt å stole på naturlig oppfattelse. Et født barn kan ikke være egnet som donor for en syke slektning.
Preimplantasjonsdiagnose vil bidra til å velge personer fra de resulterende embryoer med en viss kombinasjon av genetisk informasjon som garanterer genomisk sammenfall mellom barn. Denne studien heter HLA-typing.
Hva viser undersøkelsen?
Pre-implantasjon genetisk diagnose gjør det mulig å forhåndsidentifisere ulike sykdommer og tilstander der barnet kan være ubrukelig eller deaktivert. Alt avhenger av anbefalingene gitt av genetikeren. Om nødvendig undersøkes embryoer bare for bestemte kriterier og mutasjoner av gener, generelt er det mulig å evaluere alle parametrene bestemt av studien.
Således bestemmer PGD med en nøyaktighet på 97-99% blindhet og døvhet, medfødt døvhet, retinoblastom, Fanconi anemi, nevrofibromatose, fenylketonuri, myopati, torsjonsdystoni, muskeldystrofi av Dushen og noen få andre farlige og uhelbredelige sykdommer og syndromer.
PGD bestemmer også karyotypen av embryoet, dets blodgruppe og Rh-faktor, kjønn, tilstedeværelsen av mutasjoner på gennivå, uvanlig for foreldre og manifestert for første gang.
Hvem er foreskrevet?
Siden selve pre-implantasjonsdiagnosen er ikke billig glede. Ikke alle kvinner som tør å in vitro befruktning, anbefales dette ekstra trinnet. Det tilbys til alle, men det er kategorier av pasienter som er svært uønskede for å nekte en foreløpig genetisk vurdering av embryoer før overføring til uterus.
Disse pasientene inkluderer:
- "Alder" kvinner og par. Med alderen, eldres de mannlige og kvinnelige kjønncellene og mister helsen. Under påvirkning av narkotika, dårlige vaner, ugunstig økologi og bare over år, kan deres DNA-sett mutere. Derfor, i "aldersrelaterte" kvinner og menn, er risikoen for føtale kromosomale abnormiteter høyere. PGD anbefales sterkt for kvinner over 35 år, så vel som for par i hvem en mann er over 40 år gammel.
- Rh-negative kvinnerhvem som hadde abort, miscarriages, fødsel, barn med hemolytisk sykdom ble født. Diagnose er bare relevant dersom ektefellen har en positiv Rhesus blodfaktor. Hvis donorsperma blir brukt, så er det mannlige biomaterialet med en negativ Rh-faktor valgt i utgangspunktet, så er sannsynligheten for å oppnå Rh-positive embryoer null.
- Kvinner som allerede har 1-2 mislykket IVF-opplevelse i fravær av objektive årsaker (protokollene ble utført riktig og uten komplikasjoner, er det ingen endometriose og andre hindringer for implantasjon).
- Hvis mannlig sæd er brukt til befruktning med lav sædkvalitet (teratozoospermi, azoospermi, asthenozoospermi). Under naturlig oppfatning, dør av lav kvalitet spermaceller, har ingen sjanse for befruktning, med IVF kan de godt gjødselge et egg, fordi det naturlige valget er svekket, noe som kan føre til utvikling av ulike patologier i fosteret.
Typer av diagnostikk
Det er flere typer genetisk diagnose av embryoer. De er forskjellig når det gjelder forskning, tekniske nyanser, utstyr og metoder for forskning. Vi lister de viktigste uten å gå inn i laboratorie- og genetiske detaljer:
- FISH Er en fluorescerende hybridiseringsmetode. Dette er en ganske standard studie, hvor kostnadene er lave sammenlignet med andre metoder for preimplantasjonsdiagnose. Men nøyaktigheten er noe lavere enn for andre metoder. Denne metoden er mye brukt i klinikker i Russland, Ukraina og Hviterussland. Utenlandske klinikker forlot praktisk talt det på grunn av at mer nøyaktige studier dukket opp. Pluss det faktum at studien foregår raskt - innen få timer. Ulempen er at mange kromosomer ikke engang blir undersøkt.
- CGH - sammenlignende genomisk hybridiseringsmetode. Veldig dyr måte. Og både økonomisk og midlertidig. Men listen over identifiserte patologier er større enn den som er beskrevet ovenfor, og nøyaktigheten er umåtelig høyere. Blant annet gir denne metoden for diagnose før gjenplantning deg mulighet til å bestemme hvilke embryoer som har høyere sjanser for implantasjon.
- PCR - fremgangsmåte for polymerasekjedereaksjon. Det avslører Rhesus tilhørighet av embryoet, dets blodgruppe, samt en ganske stor liste over genetiske problemer. Studien krever en obligatorisk foreløpig undersøkelse av biologiske foreldre for genetiske mutasjoner. Hvis en kvinne får et donorembryo eller donorocytter tas for befruktning, kan PCR-metoden ikke brukes.
- NGS - sekvenseringsmetode. Dette er en moderne metode for preimplantasjonsdiagnose, som kombinerer det beste av alt som er oppført ovenfor. Det gir imidlertid det mest komplette bildet av embryos helse status, og verdien er høyere enn andre metoder.
Hvordan går forskningen?
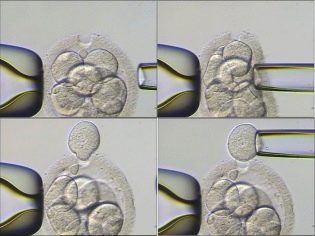
For at embryologer og genetikere skal ha evne til å gjøre PGD, må et tilstrekkelig antall egg oppnås ved tidligere hormonell stimulering. Hvis mindre enn 3-4, blir ikke preimplantasjonsdiagnosen vanligvis utført. Etter at legene "arrangerer" et møte med eggene med renset sæd, overvåkes utviklingen av embryoer i 2-5 dager. Deretter kan embryologen velge den mest levedyktige. På den femte dagen har blastocystene allerede rundt 200 celler. Det er mulig, uten å skade embryoet, å ta omtrent 5-7 celler fra hvert embryo for genetisk forskning.
Moderne høypresisjonslasere brukes til å samle celler, celleskall er biopsierte, og andre metoder brukes. En DNA-streng undersøkelse gir omfattende informasjon om hvorvidt embryoet er sunt. Etter det anbefales det å overføre.
Hvis paret er enig i den foreløpige genetiske diagnosen av embryoer, kan embryooverføringen selv bli forsinket. Hvis det med standard IVF-protokollen utføres i 2, 3 eller 5 dager fra befruktningstidspunktet, kan PGD-resultatene forventes fra flere timer til 5-6 dager. Dermed blir IVF-syklusen forlenget med minst en uke. Kostnaden for protokollen kan øke i tilfelle avtale om foreløpig diagnose av embryoer med 40-240 tusen rubler.
Alt avhenger av hvor mange embryoer du planlegger å undersøke, hvilken metode av det ovennevnte vil bli testet.
For å redusere kostnadene kan et par bruke kvoteverktøy, diagnostikk er inkludert i listen over tjenester som kan leveres av OMS, men i hvert klinikk bør dette problemet avklares separat. Noen gjør PGD på bekostning av budsjettet, andre - ikke.
Mulige komplikasjoner
Som nevnt er materialet for genetikkstudiet oppnådd ved biopsi. Til tross for det ultramoderne presisjonsutstyret forblir sannsynligheten for skade på fosteret under denne prosedyren. Mest sårede er gjenstand for "tre dager". Det skal bemerkes at sannsynligheten for skade er ganske lav - ca 3%, og fordelene med studien vil bli mye større. Ellers kan komplikasjoner med slik IVF være det samme som med IVF i en standardprotokoll.
Noen av stadiene av in vitro befruktning kan være forbundet med visse risikoer, og dette vil ikke gå hvor som helst. Det er viktig at alle risikoer er lave.
Paret må være godt klar over at selv moderne og presise instrumenter med hvilke leger av høyeste kvalifikasjonskategori arbeid ikke garanterer 100% at barnet vil være sunt. Således, med omfattende mosaikk, kan biologiske feil oppstå, og et sykt embryo kan overføres til en kvinne. Denne sannsynligheten er, men den er veldig liten - ikke mer enn 0,05%.
anmeldelser
Ifølge offisiell informasjon fra Verdens helseorganisasjon øker IVF med PGD sjansen for protokollsuksess med ca 7-10% i forhold til basen 35%. Det er imidlertid ikke så mange positive vurderinger i det russiske segmentet på Internett om preimplantasjonsdiagnose.
Noen kvinner merker at overlevelsesgraden av embryoer fra hvilke cellene ble tatt for analyse er noe verre, og derfor er det ganske mange vurderinger av mislykkede IVF-protokoller med foreløpig genetisk diagnose av fosteret. Medisin bekrefter ikke denne populære oppfatningen, og statistikkens offisielle statistikk indikerer ikke en redusert prosentandel av vellykket implantasjon etter undersøkelse av embryoer.
Ofte spør kvinner om det er mulig å lage en IAP for å velge sex av en baby, for i tillegg til at jeg egentlig vil ha barn, vil jeg fortsatt ha en sønn eller en datter. Det er ingen teknisk evne til å bestemme kjønn, men ingen lege vil sive ut embryoer av det "unødvendige" kjønn, med mindre det er spesifikk indikasjon på genetikk (for sykdommer knyttet til sexkromosomet). Diskriminering av embryoer etter kjønn er forbudt ved lov i Russland.
Ifølge vurderinger, kan selve diagnostiseringsprosessen, som varer i flere dager, levere mange opplevelser til en kvinne, fordi hun ikke vet til sist hvor mange embryoer av høy kvalitet viste seg, og om de slet ikke viste seg. I tillegg trenger hun å opprettholde tilstanden til endometriumet i riktig form - ta foreskrevne medisiner, doner blod til progesteron, og gjør flere ultralyd for å bestemme tykkelsen på livmorens funksjonelle lag. Det er viktig at overføringen utføres så vel som mulig, og det befruktede egget kan bli implantert.
Det skjer at mens diagnosen er i gang, går den "gode" tiden for overføringen. I dette tilfellet kan protokollen avbrytes, og embryoene som har bestått testen, er frosset og sendt til kryobanken. Overfør dem vil være i neste protokoll.
Om intricacies av preimplantation genetisk diagnose, se følgende video.