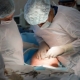
Alt om keisersnitt
Tilbake på 1980-tallet var keisersnittet et mål for medisinsk fortvilelse, og denne operasjonen ble bare brukt i obstetrik når det ikke var noen annen vei ut. Andelen operativ arbeidskraft var ca 2% av det totale antall leveranser. I dag er caesarean ca 15-20% av gravide, det vil si at nesten hver femte baby er født takket være kirurgens innsats.
I denne artikkelen vil vi fortelle deg hva denne operative intervensjonen er, når og til hvem det er gjort, hvordan gjenopprettingsprosessen skjer, og svar på de vanligste spørsmålene til forventende mødre og de som nylig har gått gjennom en keisersnitt på egen hånd.
Hva er det
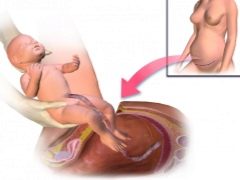
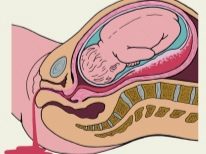
Fysiologisk arbeid er prosessen med fødsel av et barn gjennom kjønnsorganet under virkningen av livmorens trykkende krefter. Med en keisersnitt vises babyen gjennom et snitt i livmoren. Nøyaktig det samme, den såkalte øvre banen, og fjernet moderkaken.
Historien til denne operasjonen er veldig interessant og lang, noe som er lett å gjette ved å analysere navnet sitt: Caesarea - "royal" og sectio - "cut" (fra latin). Den kongelige delen, keiserseksjonen, den keiserlige delen - alt dette er navnene på en operasjon som folk har kjent siden antikken.
Navnet på denne manipulasjonen ga Guy Julius Caesar. Han utstedte et dekret, som bestilte å dissekere livmoren til alle gravide romerske kvinner som døde eller døde, for å redde de fortsatt levende babyene. Alle var på regningen - i forhold til konstante erobringer av Det store romerske rike, var gutter og jenter trengte. Den første kan være krigere, og den andre - å føde krigere.
Hvis du tror de gamle greske mytene, var det på den måten at den berømte helbrederen Esculapus ble født. Faren Apollo hentet ham fra den avdøde morens livmor med en disseksjonsmetode. Det er gamle japanske og kinesiske legender, så vel som myter av afrikanske folk, der det er en beskrivelse av celiacseksjonen for utvinning av et barn.
Frem til XVI århundre ble operasjonen utført kun til døde og døende kvinner, som ikke kunne bli frelst. Den franske kirurgen Ambroise Paré ved kongens domstol prøvde Caesar levende kvinner, men uten suksess. Stingene på livmoren er ikke pålagt, feilaktig å tro at det kan vokse sammen, som en kutfinger, selv. Alle hans pasienter døde. Bare i XIX århundre tilbød den italienske Edouard Perrot å gi kvinner en sjanse til å overleve, og for dette begynte han å fjerne livmoren.
Ved begynnelsen av 1900-tallet begynte legene å sy i livmoren, og dette reduserte betydelig dødeligheten for kvinner. Og med advent av antibiotika har operasjonen blitt ganske vanlig.
I moderne obstetrik er det to typer operasjoner:
- elektiv keisersnitt
- Nødvendig keisersnitt.
Den første er gjort i henhold til indikasjoner som ble avslørt i løpet av graviditeten, og den andre er fortsatt et særegent mål for medisinsk fortvilelse. Den brukes når du skal redde livet til et barn og en kvinne under en komplisert fødsel.
Det er også en liten keisersnitt som utføres for perioden fra 18 til 22 uker med graviditet i nærvær av akutte medisinske indikasjoner for abort, men arbeidsaktiviteten er ikke vist hos en kvinne.På dette tidspunktet er det ikke lenger mulig å rense livmoren med instrumenter eller å utføre vakuumabort. Kunstig fødsel er en fare for kvinnens helse.
Hvem er vist?
Ved operativ arbeid øker risikoen for komplikasjoner for mor 12-14 ganger i forhold til fysiologisk arbeid. Derfor utviklet Russlands helsedepartement en bestemmelse som ble inkludert i de kliniske retningslinjene for keisersnittet angående indikasjonene på kirurgi. Behovet for dette har modnet, siden antall slike slektninger har vokst.
Eksperter mener at det er mange grunner til den utbredt bruk av kirurgisk obstetrisk omsorg: dette er også en økning i alderen på kvinner i arbeidskraft (det var flere av dem som kommer til barn først etter 37).40 år), mye IVF utføres, noen par kommer til og med for et andre eller tredje ECO barn. Kvinner som en gang lider keisersnitt, vil i økende grad bli mødre igjen, og ønsker ikke å være tilfreds med bare en arving i familien. Damer har blitt hypodynamiske, så listen over årsaker til fødsel i operasjonen har økt de siste årene.
I dag utføres rutinemessig kirurgisk levering under følgende forhold.
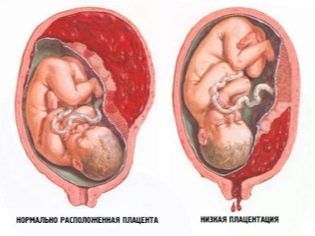
- Lav plassering av placenta, presentasjon.
- Fortynnet, insolvent arr på kjønnsorganet fra forrige operasjon, og ikke bare fødselshjelp, men noen andre, hvis det inkluderte suturering av livmorveggen.
- Tegn på plasentabrudd, som skjedde for tidlig.
- Mer enn to arr på livmorveggen i den personlige medisinske historien til kvinnen i arbeid.
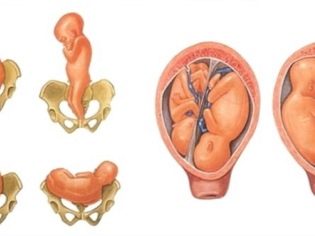
- Tilstedeværelsen av hindringer for bevegelsen av barnet gjennom den fysiologiske fødselskanalen (nærhet av bekkenet fra 2 grader, deformerte bein i bekkenet, livmorhulen, livmorhalsen, skjeden).
- Alvorlig uttalt symfysitt.
- Uegnet for fødsel av en naturlig måte på barnets stilling i livmoren (tverr, bekken, skrå, bakdefot). I noen tilfeller er fødsel også mulig fysiologisk, men bare hvis vekten av barnet ikke er høyere enn 3600 g.
- Graviditet er tvillinger, hvis ett foster er plassert i feil posisjon eller i bekkenpresentasjon, er en av babyene lokalisert nærmere utgangen fra livmoren.
- Alvorlig første fødsel, hvoretter det var hull i tredje grad og over.
- Anatomiske egenskaper - smal skjede, tohornet eller sadelformet livmor.
- Intergrown tvillinger, samt identiske tvillinger, som er i samme føtale blære.
- Graviditet etter IVF (etter doktorens skjønn).
- Forsinket fosterutvikling fra tredje grad. Slike barn er svært svake for fødsel.
- Fornyelse - gestasjonsalder 42 uker eller mer. Kirurgisk inngrep utføres dersom induksjon av arbeidskraft har vært ineffektiv.
- Alvorlig preeklampsi (høyt blodtrykk, ødem, tegn på preeklampsi).
- Det umulig å strekke seg uten fare for helse - en slik handling er kontraindisert for kvinner med en transplantert nyre, med hjertesykdommer, blodårer og retinal detachment i historien.
- Syresyge sult av barnet (i henhold til ultralyd, CTG).
- Genital herpes er primær.
- HIV i moren, hvis hun ikke fikk anti-retrograde terapi.
- Brudd på hemostase hos mor og foster.
- Misdannelser av barnet.
For nødoperasjon leveres andre indikasjoner:
- utslipp av vann på forhånd og en lang vannfri periode i fravær av et resultat av stimulering av arbeidskraft;
- utviklet blødning;
- plasentabrudd før fødselen;
- truende livmorutbrudd eller begynnelsen av et brudd
- primær eller sekundær generisk svakhet;
- embolisk fostervann;
- utviklingen av akutt plutselig oksygen sult av fosteret under fødsel;
- kvinnens død i arbeidskraft eller tilstanden av smerte for å redde barnet.
Når det er funnet bevis på å bære et barn, anses det som fornuftig å foreskrive en planlagt operasjon, siden i nødstilfeller er sannsynligheten for komplikasjoner alltid høyere.
Er det mulig å gjøre som ønsket?
En keisersnitt i seg selv, hvis det ikke er noen gyldige grunner for operasjonen, kalles valgfag. I verdenspraksis er dette fenomenet fart, og i dag er leger i mange land enige om slike operasjoner mot et gebyr. Men i Russland er dette mer komplisert.
I statlige fødselssykehus, klinikker og i alle perinatale senter som yter assistanse gratis i henhold til lovpligtig medisinsk forsikring, vil en valgfri keisersnitt ikke bli utført for ikke å utsette en sunn kvinne, som kanskje velfødte seg, til en urimelig og uberettiget risiko bare fordi hun er redd for smerte i fødselen.
Men etter kvinners oppfatning finnes alternativene fortsatt, men kostbare. Den som oppfant en privat medisinsk praksis tapte ikke i det hele tatt - det er lønnsomt og lønnsomt. Derfor kan en kvinne som ikke er enig i å utholde smerte og frykt, og gi seg selv til enhver pris, gå til private klinikker. For eksempel, i mor og barn nettverk av klinikker, for eksempel i august 2018, bedt de om en valgfri keisersnitt fra 340 til 560 tusen rubler (avhengig av den spesifikke legen som skal utføre operasjonen).
Før en slik fødsel tilbys en kvinne en imponerende pakke med dokumenter for signering og setter en autograf der hun i hovedsak nekter eventuelle påstander knyttet til mulige farer, komplikasjoner, konsekvenser, tilstedeværelse av arr etter operasjonen og tilhørende problemer med å bære den neste babyen.
Fordeler og ulemper
Operativ fødsel har sine fordeler og ulemper, som en kvinne bør vite om hun skal ha en planlagt operasjon, så vel som i tilfelle hun bestemmer seg for en valgfri COP.
Fordelene er:
- Det er ingen smerte i fødselen, operasjonen utføres ved bruk av generell eller spinal (noen ganger epidural) anestesi;
- Sannsynligheten for at en fødselsskade blir tifold redusert;
- fødsel er rask (25-45 minutter sammenlignet med barnets fødselsår med fysiologisk arbeid);
- Det er en mulighet til å organisere et partnerskap fødsel og samtidig ikke forårsake sjokk fra det han så, og avvisning av den nyfødte fars hele kvinnelige natur.
- operasjonen gjør det mulig å bli født til et barn som på en annen måte bare ikke kunne blitt født levende og sunt.
Nå vurder ulemperne med keisersnitt i forhold til fysiologisk fødsel.
- Lengre og smertefull gjenoppretting postoperativ periode. Livet etter en keisersnitt vil ha mange begrensninger.
- Kirurgisk gjennomføring av graviditet er unaturlig, og er derfor et stort stress for både barnet og moren.
- Barnet går ikke gjennom kjønnsorganet, mottar ikke fra moren de nødvendige og fordelaktige bakteriene som letter prosessen med tilpasningen til det nye habitatet.
- Anestesiologen som brukes av anestesiologen, påvirker også barnet.
- Tilstedeværelsen av et arr på livmoren, som kan komplisere etterfølgende svangerskap.
- Høy sannsynlighet for infeksjon, mekanisk skade under operasjon, medisinsk feil, komplikasjoner i tidlig og sen periode etter operasjon.
trening
Tidspunktet for en nødoperasjon er vanskelig å vurdere og forutse. I ethvert barnehospital er det en mulighet til å utføre kirurgisk fødsel etter vitale indikasjoner så snart disse indikasjonene oppstår. Forberedelse av operasjonen vil ikke ta mer enn 10-15 minutter. Ved planlagt kirurgi blir den endelige avgjørelsen vanligvis tatt ved 34-36 uker med graviditet. Ved dette tidspunktet blir babyens parametre, forholdet mellom dets størrelse og bekkenes størrelse, dets stilling i livmoren, og noen andre trekk ved graviditet, tydelig.
Hvis beviset var absolutt fra begynnelsen av svangerskapet (mer enn to arr på livmoren, anatomiske trekk i livmorutviklingen, insolvent arr, etc.), så er det ikke gjort en egen beslutning om planlegging av operasjonen. Det er underforstått fra begynnelsen.
Helsedepartementet i Russland i de kliniske anbefalingene anbefales å gjennomføre en planlagt leveringsoperasjon etter 39 ukers svangerskap. Barnet er levedyktig, ifølge statistikk, fra 36-37 uker, men sannsynligheten for å utvikle respiratorisk svikt hos nyfødte forblir og fortsetter til nesten 39-40 uker.
Den tredje, fjerde og påfølgende keisersnittet kan utføres en uke tidligere, fordi tilstanden til arret med hvert etterfølgende barn forverres, og derfor er det en sannsynlighet for divergens av livmorvev langs linjen i arret.
Tidligere 39-40 uker kan en keisersnitt foreskrives dersom fostrets interesser presserende krever det - det er i en tilstand av hypoksi, som opplever en annen ulempe. Også de tidligere definerte vilkårene for operasjonen kan endres på grunn av begynnelsen av de generiske forløperne til en kvinne, med forverring av tilstanden hennes.
På 38 uker mottar kvinnen en henvisning, vanligvis på sykehus 3-5 dager før operasjonen. Forberedelsen begynner:
- bestemme tilstanden til fosteret, dets størrelse ved ultralyd, vekt, plassering i livmoren, plasseringen av moderkaken;
- gjøre analyser til den fremtidige moren;
- Det foregår en samtale hos anestesiologen, som må identifisere mulige kontraindikasjoner til en bestemt type anestesi, og som et resultat av samtalen signerer kvinnen samtykke til en eller annen type anestesi.
På operasjonsdagen får kvinnen en rensende emalje, og kjønnsområdet er barbert. Det anbefales å bruke kompresjonstrømper eller bandasje bena med elastiske bandasjer før kirurgi. Dette vil bidra til å unngå åreknuter og tromboembolisme etter det.
Teknikk av
Det er mange metoder for keisersnitt. Kirurgen er fri til å velge den som vurderer mest akseptabelt og trygt i en gitt situasjon.
Operasjonen begynner med anestesi. En kvinne kommer inn i operasjonen, hvor alt er klart. Anestesiologen injiserer medikamenter enten intravenøst etterfulgt av innsetting av et trakealrør (med generell anestesi), eller en injeksjon av smertestillende midler i det epidural eller subaraknoide rommet av lumbale ryggraden. I det første tilfellet sov kvinnen straks i søvn. I det andre forblir hun bevisst gjennom hele operasjonen, bare den nedre delen av kroppen mister følsomhet.
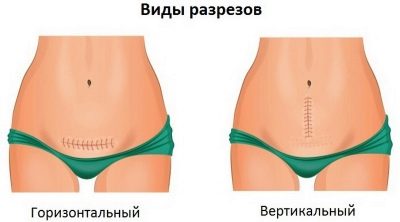
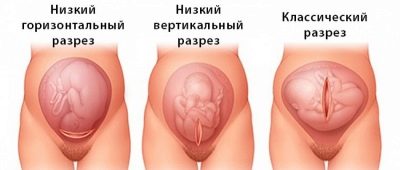
Så snart anestesiologen sørger for at pasienten ikke føler smerte, lar han kirurgerne begynne å jobbe. Kuttene er av to typer - horisontal og vertikal. En planlagt keisersnitt utføres vanligvis med en horisontal disseksjon av den fremre bukveggen i det nedre livmorssegmentet, like over skjøtlinjen. Denne kuttet kalles Pfannenstiel-delen.
Den vertikale delen fra navlen til sentrum av skjønnlinjen kalles korporal og brukes ganske sjelden, hovedsakelig under nødoperasjoner, når det er et presserende behov for å fjerne babyen så raskt som mulig.
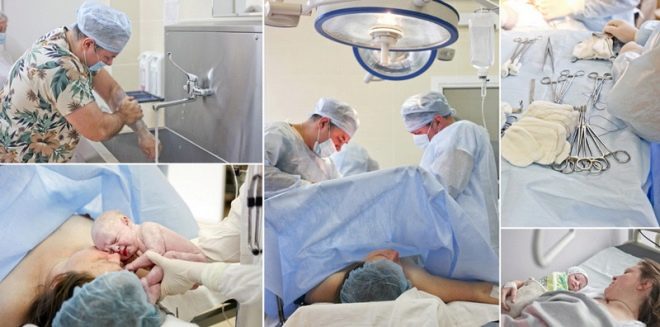
Faser av operasjonen som helhet ser slik ut:
- smertelindring;
- disseksjon av den fremre bukveggen og ekspansjon eller snitt av muskelvev og subkutant vev (avhengig av metoden foretrukket av kirurgen);
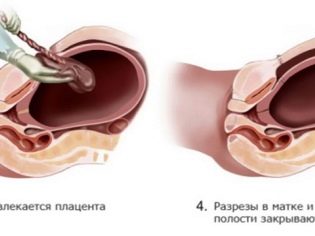
- snitt i livmorvev
- barnehage;
- skjæring av navlestreng
- anfallet av "barneseter";
- suturer alle snitt.
I gjennomsnitt varer operasjonen 25 til 45 minutter. Den andre eller påfølgende keisersnittet kan vare litt lengre, siden leger har behov for å utligne det gamle arr og danne en ny.
klassisk
Klassisk keisersnitt utføres ved hjelp av en av to disseksjonsmetoder.For det meste innebærer det å lage en Pfannenstiel snitt, et Diannar semilunar snitt eller ekstern disseksjon og manuell bortføring av muskelvev etterfulgt av disseksjon av bukhinne og livmor i henhold til Gusakov. I tillegg til de ovennevnte metodene, kan legenes personlige valg utføres:
- kroppslig lav;
- T-formet eller J-formet kutt;
- bunn på tvers.
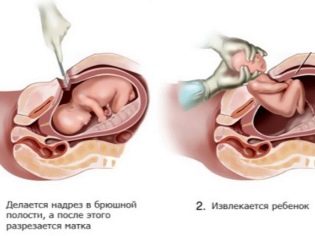
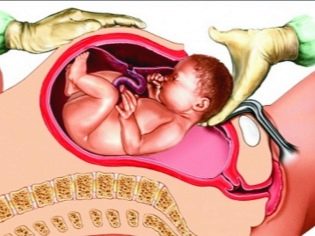
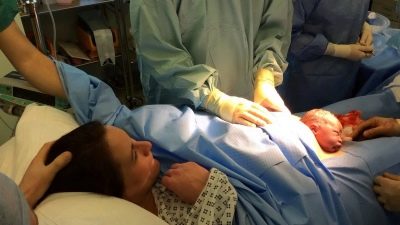
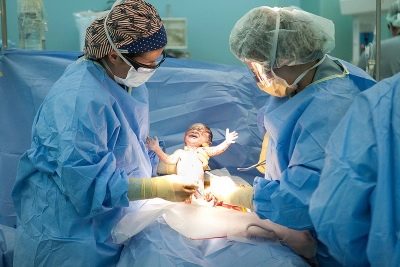
Når du har tilgang til livmorhulen, perforerer legen føtale blæren, avløper fostervannet, setter inn 4 fingre av høyre hånd i livmoren gjennom snittet og fører dem til baksiden av babyens hode. Gradvis hjelper han hodet til å gå inn i kuttet. Deretter trekker de forsiktig og fremre skuldrene, tar barnet ut helt og tar det under armene.
Navlestrengen er kuttet og barnet blir overført til barnelege, neonatolog eller sykepleier i barnehallen. Placenta separeres manuelt etter intravenøs administrering av oksytocin. Livmoren sutureres enten i bukhulen eller utsiden. Dette spørsmålet er helt etterlatt av legenes skjønn.
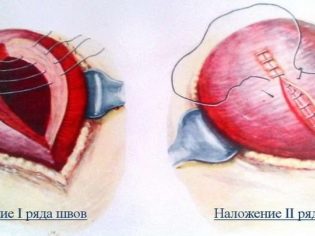
En dobbel-rad eller en-rad sutur påføres livmoren ved hjelp av et selvopptakbart materiale, alle snitt blir sutert separat og operasjonen er fullført ved å påføre eksterne suturer eller metallklammer fra en spesiell medisinsk legering.
Ifølge Stark
For over 20 år siden introduserte den israelske kirurgen Michael Stark sin metode, som ser mindre traumatisk ut enn den klassiske keisersnittet. I en rekke land, inkludert Russland, har Stark-delen sine tilhenger og motstandere. Under operasjonen må kirurgen bare gjøre to snitt - magesekken og livmoren. Alt annet er ikke gjenstand for kirurgiske inngrep, musklene og det subkutane laget blir forskjøvet av legen til siden, til de når barnet. Da er det ikke nødvendig å sy opp disse lagene, og utvinningen er mindre komplisert.
En mer gunstig metode har sine egne kontraindikasjoner, blant annet: forekomst av fibroider, store blodårer, årer. Selv om kirurgen startet Starodon, kan han tradisjonelt avslutte det hvis minst en av kontraindikasjonene blir avslørt.
Langsom COP
Slow Caesarean er en fundamentalt ny metode for å utføre en leveringsoperasjon. Det er et slags kompromiss mellom kirurgisk og naturlig fødsel. Leger gjør et veldig lite snitt i livmoren og injiserer oxytocin, noe som forårsaker sammentrekninger. Barnet får muligheten til å bli født nesten naturlig, men ikke gjennom kjønnsorganet, men gjennom et snitt i magen.
Metoden er allerede praktisert av russiske leger, men så langt er legene som utfører en slik operasjon, ikke i hvert perinatalt senter og barnehospital.
Gjenopprettingsfunksjoner
Den første kvinnen som har gått fra graviditetskategorien, inn i kategorien kvinner i arbeid, tilbringer i intensivavdelingen eller i intensiv omsorg hvis det er noen komplikasjoner. Hun er nøye overvåket, blodtrykk, temperatur måles, smertestillende midler og reduksjonsmidler injiseres, og antibiotika om nødvendig. Etter fem timer blir en kvinne, hvis det ikke er noen negative konsekvenser, overført til en vanlig menighet.
Der, etter et par timer, bør hun begynne å snu sidelengs, så kan du sitte. Det er viktig å oppføre seg rolig, uten plutselige bevegelser, for ikke å skade sømmer. Hodepine etter anestesi er ganske naturlig, spesielt etter epiduralbedøvelse. Smerte i magen lindrer smertestillende midler som administreres i de første 2-3 dagene.
Den postoperative perioden er svært viktig for ytterligere utvinning. Det er ikke noe overflødig i det. Alle anbefalinger er viktige og har til formål å minimere sannsynligheten for komplikasjoner.
mat
På den første dagen etter operasjonen kan du ikke spise, du kan bare drikke, men ikke mer enn en og en halv liter væske per dag. Perfekt rent drikkevann uten gass med litt sitronsaft.På den andre dagen kan en kvinne spise sekundær kylling eller biffsuppe, hvite croutoner, tilberedt hjemme uten sukker, salt, smaker og krydder. Du kan spise potetmos uten smør, drikk eplejuice i moderasjon. På den tredje dagen kan en kvinne spise grøt (et unntak er bygg og risgrøt), drikkekompot, kefir. Et vanlig bord er tillatt fra den fjerde dagen etter operasjonen.
Videre er dietten ikke mye forskjellig fra kostholdet til ammende mødre etter naturlig fødsel. Det er viktig å unngå forstoppelse. Derfor, i 3-4 dager, får en kvinne i arbeid, i fravær av tarmbevegelse, en emalje eller et glycerin-stikkpille eller mikroclyster er foreskrevet.
Kan jeg ligge på magen min?
Kvinner etter fysiologisk fødsel, så vel som kvinner etter keisersnitt, forbyder legene ikke bare det, men også det, fordi denne stillingen bidrar til raskere utvinning av bukemuskulaturens elastisitet og har en positiv effekt på livmor sammentringene.
Så snart en kvinne slutter å oppleve alvorlig smerte, kan hun rulle over og ligge dristig på magen. Denne posisjonen bidrar til å forebygge fistel og vedheft, slik at du raskt kan komme i form, fjerne en saggy mage og bedre takle divergensen i bukemuskulaturen (diastase). Blant annet forbedrer denne stillingen funksjonen av mage og tarm, er forebygging av forstoppelse og hevelse.
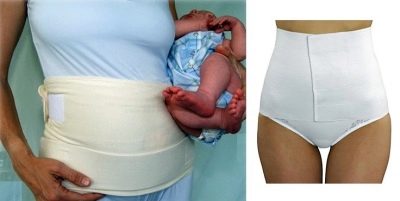
bandasje
Ifølge mumier og leger, øker postoperativ bandasje betydelig gjenoppretting, bidrar til raskere arrheling, siden den fjerner en del av belastningen fra de skadede magesmuskler og nedre rygg.
Hvis du bærer en bandasje, anses ikke å være obligatorisk, kan en kvinne bestemme seg for å bruke den eller ikke. Vesker, korsetter og andre ortopediske apparater vil hjelpe til med å velge en lege.
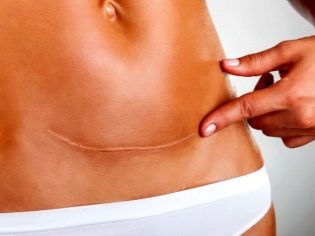
Når helbringer du?
Ytre arr fortjener om tre uker etter operasjonen. Stingene fjernes i 8-9 dager. Hjemme bør en kvinne fortsette å behandle masker, tørke det postoperative såret med hydrogenperoksid, og smør også rundt det med grønn maling for å unngå bakteriell forurensning.
Innvendige sømmer fullfører sin primære formasjon to måneder etter operasjonen, Den endelige dannelsen av det indre arr på det reproduktive organet er fullført 2 år etter operasjonen.
Mulige komplikasjoner
Caesarean kan ikke anses som naturlig, det var ikke ment for naturen som en metode for alternativ levering, og derfor er en slik operasjon alltid et stort stress for kroppen til en kvinne og hennes nyfødte baby. Det anses å være foretrukket for abdominal levering før oppstart av sammentrekninger, og dette betyr at barnet ikke er for klar til fødsel, den hormonelle bakgrunnen til kvinnen har ikke forandret seg til arbeidsmodus.
Midler som brukes av anestesiologer for å oppnå effekten av anestesi, handler ikke bare på moren, men også på babyen. Det er derfor i de første dagene babyen kan suge tregt, nekte fra brystet, sove mye, demonstrere noe hemming. Men det er reversible.
Komplikasjoner kan være mye mer alarmerende både under operasjonen og i den tidlige perioden etter det, og til og med litt senere. Under operasjonen kan legen utilsiktet skade de vaskulære bunter, skade blæren, urinledere og noen ganger til og med perforeringen av tarmveggen. Sannsynligheten for slike komplikasjoner er ikke høyere enn 0,01%.
Postoperativ blødning, som vanligvis ikke bare er forbundet med vaskulær skade, men også med unormale prosesser i livmorregressjonen, kan være farlig. Hvis kontraksjonene er fraværende eller de er utilstrekkelige i styrke og intensitet, er det mulig at lochia (postpartumutladning) er vanskelig å skille fra.
De mest alvorlige komplikasjonene inkluderer ulike smittsomme betennelsesprosesser. De kan være dødelige for en kvinne hvis de ikke blir lagt merke til i tide.De manifesteres av feber, mer alvorlige magesmerter, utseende av atypisk utladning, suppuration av det postoperative såret. Hyppigheten av slike komplikasjoner er ca. 1%.
Med forbehold om anbefalingene i postpartumperioden vil det gå lettere videre, og det vil være mulig å redusere sannsynligheten for sen komplikasjoner, som inkluderer: divergens av arret, dannelsen av en insolvent arr, utseendet av fistler og brokk i arrområdet.
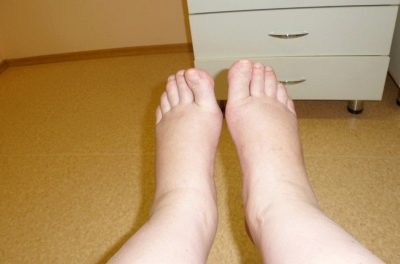
Hevelse av beina etter keisersnittet er ganske vanlig, vanligvis går det bort alene etter noen uker etter operasjonen. Fotbad hjelper, så vel som å ligge med hevede ben (en rulle ligger under anklene), fotmassasje.
Etter keisersnitt, kroniske sykdommer, som gastrit, blærebetennelse, pyelonefrit, blir ofte forverret av en kvinne, da i kirurgisk fødsel i 100% tilfeller fører en midlertidig nedgang i mors immunitet.
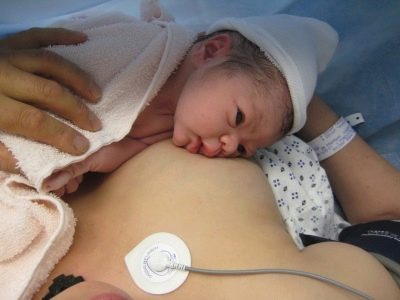
Amning etter COP
Etter keisersnittet, bremser brystet noe, fordi brystmelk kommer senere enn etter fysiologisk levering. Hvis operasjonen ble gjort under epiduralbedøvelse, kan barnet umiddelbart, rett i operasjonen, påføres brystet, noe som vil bidra til den tidligere utviklingen av laktasjon. Hvis de drives under generell anestesi, bringer de barnet når kvinnen lærer å sitte, gå, det vil si etter 8-10 timer.
Jo nærmere keisersnittet til forventet fødselsdato, desto raskere kommer melken. Rollen spilles av hvilken mat som vil være for en ammende mor, hvordan den tidlige postoperative perioden vil fortsette.
For at melk skal produseres, må nivået av et bestemt hormon, prolaktin, øke i kroppen. Den stiger gradvis etter hvert som nivået av progesteron faller. Men selv et par dråper colostrum er svært viktig for babyen, ikke forsøm dem. Colostrum er veldig næringsrik, det gir alle kreftens behov i de første 1-2 dagene. En kvinne trenger bare å roe seg og vente tålmodig i vingene. Vanligvis, etter at keisersnøtt melk kommer i 3-4 dager.
Regelmessige uttrykk, brystmassasje, rikelig med varme drikker, vanlig vedlegg av babyen til brystet, vil hjelpe. Søknaden, i tillegg til de åpenbare fordelene for spedbarnet, har også stor fordel for kvinnen - under effekten av oksytocin som produseres i øyeblikket stimulering av brystvorten begynner livmoren å samhandle mer aktivt og ryddes raskere fra lohia.
Begrensninger og anbefalinger etter operasjon
Etter operasjonen er det viktig for en kvinne å følge medisinsk rådgivning. Her er de viktigste.
- Treningen skal være moderat og forholdsmessig til helse. En kvinne kan ikke løfte vekter over 4 kilo, knep. Det vil være mulig å gå tilbake til sport bare etter at de indre arrene har vokst bra. Du kan kjøre etter en keisersnitt bare etter 7-8 måneder, løft skinnbenet og trene med dumbbells - etter et år, sving pressen - om seks måneder. Yoga og Pilates, som å svømme, kan være tilgjengelig allerede 3 måneder etter operasjonen.
- Hard monodiets er kontraindisertfordi dietten til en sykepleier skal være høyt kalori og balansert.
- Etter utslipp, bør en kvinne nøye overvåke naturen, overflod og varighet av utslipp, og tilstanden til arr på magen. Postnatal pads i barselshospitalet bruker bare sterile, sykehus og byttes hver 3. time, hjemme kan du bruke pads kjøpt, bytt dem hver 2-3 timer. Tamponger er forbudt. Lochia bør fullføre 6-8 uker etter operasjonen.
- Ta et bad etter at operasjonen ikke er nødvendig i 2-3 måneder. Det samme forbud gjelder å besøke badet og badstuen. Hygiene prosedyrer bør utføres under dusjen. Ved spyling skal vann fra springen unngås i vagina.
- Vi kan ikke tillate forstoppelse og oppblåsthet. Ernæring må oppfylle disse målene helt.
- 3-4 uker etter at den eksterne suturen er helbredet, "Kontraktubeks» å redusere sømmen og dens mer estetiske utseende. Hvis du finner utslipp fra sømmen eller tetningen i de enkelte seksjonene, hevelse, bør du umiddelbart konsultere en lege.
- Kjønn er kontraindisert i minst to måneder etter operasjonen.til lochia opphører og livmoren er helt ryddet. Brudd på forbudet kan føre til skade på indre suturer og infeksjon i uterus gjennom kjønnsorganet under samleie.
Vanlige Myter
Du kan ofte høre at barn født av keisersnitt er svakere, de har mindre sterk immunitet. Barnepsykologer sier at de har mindre stresstoleranse sammenlignet med barn som har overvunnet de første vanskelighetene i livet, har gått gjennom smale fødselskanaler alene.
Disse utsagnene faller inn i kategorien av mange myter, som er allment kjent om keisersnitt. Barnelærer, inkludert Dr. Komarovsky, kategoriserer kategorisk de opplysninger som barn av kirurgi, av helsehensyn, avviger fra barn født naturlig.
Også unge mødre kan bli redd av "horrorhistorier" at babyer født gjennom keisersnitt ligger bak fysisk utvikling, lærer de senere å sitte og stampe at de alle lider av hyperaktivitetssyndrom og har hele buketter av nevrologiske problemer.
Caesarean kan ikke påvirke typen barns personlighet, temperament, aktivitet og karakter. Derfor er det ikke verdt å frykte at en baby født operativt vil vokse opp "zatyukannymi" og passiv. Dette er en myte.
Planlegger neste graviditet
Behandling av en etterfølgende graviditet kan være komplisert på grunn av tilstedeværelsen av et arr på livmoren, og spesielt det insolventte arret. Derfor, for kvinner som ønsker å ha 2, 3, 4 eller flere barn, er det viktig å følge anbefalingene for rehabilitering. I en andre graviditet kan en naturlig fødsel tillatt, men bare på betingelse av at hun ble gravid, ikke for tidlig, og arret er konsistent.
Menstruasjon etter keisersnitt kommer på forskjellige tidspunkter. I nærvær av amming - etter 6-9 måneder etter fødsel, for kvinner som ikke ammer - i 2-3 måneder. Frem til dette punktet er det viktig å beskytte seg med kondomer, og når kvinnersyklusen normaliserer, kontakt lege for å diskutere muligheten for å ta piller, sette en spiral eller velge en annen metode. Graviditet anbefales ikke tidligere enn i 2 år, men ikke senere enn i 7-8 år, For med alderen blir aret ikke mer elastisk, det mister egenskapene til å strekke seg.
Selv om uavhengig arbeidskraft ikke vil bli tillatt, er en gjentatt keisersnitt foreskrevet. I dag har medisinen tilstrekkelig kapasitet til å få en kvinne til å utføre og 6 barn, om nødvendig. Men med sinnet. Før graviditet må du undersøkes, kontroller konsistensen av arret.
Alt om keisersnitt, se følgende video.