Co to jest badanie przesiewowe w czasie ciąży i jak to się robi?
Jednym z najbardziej ekscytujących momentów dla kobiety w okresie rozrodczym jest badanie przesiewowe w kierunku wrodzonych wad płodu. Są one przeprowadzane dla wszystkich kobiet w ciąży, ale nie każda przyszła mama jest informowana i szczegółowo wyjaśnia, na czym polega badanie i na czym się opiera.
W związku z tym pokazy są przerośnięte masą uprzedzeń, niektóre kobiety odmawiają nawet poddania się zabiegom, aby „nie marnować nerwów”. Ta diagnostyka jest, powiemy w tym artykule.
Co to jest
Badania przesiewowe to badania przesiewowe, badania przesiewowe, sortowanie. Takie jest znaczenie tego angielskiego słowa, które w pełni odzwierciedla istotę diagnostyki. Badania prenatalne to zestaw badań, które pozwalają obliczyć ryzyko patologii genetycznych.
Ważne jest, aby zrozumieć, że nikt nie może powiedzieć, na podstawie badań przesiewowych, że kobieta nosi chore dziecko, wyniki tego badania nie są zgłaszane.
Pokazują jedynie, jak wielkie jest ryzyko narodzin danej kobiety w jej wieku, anamneza, obecność złych nawyków, itp., Dziecka z nieprawidłowościami genetycznymi.
Badania prenatalne podczas ciąży zostały wprowadzone na poziomie krajowym i Stało się obowiązkowe ponad dwie dekady temu. W tym czasie możliwe było znaczne zmniejszenie liczby dzieci urodzonych z poważnymi zaburzeniami rozwojowymi, a diagnostyka prenatalna odegrała w tym istotną rolę.
Warunki, w których te badania są przeprowadzane, dają kobiecie możliwość przerwania ciąży w przypadku potwierdzenia niekorzystnych rokowań lub odejścia i urodzenia dziecka z patologią, ale zrób to całkiem świadomie.
Obawiając się przesiewania lub odmowy poddania się, nie jest to zbyt rozsądne. Przecież wyniki tego prostego i bezbolesnego badania niczego nie zobowiązują.
Jeśli są w normalnym zakresie, to tylko potwierdza, że dziecko ma się dobrze, a matka może być spokojna.
Jeśli kobieta jest zagrożona, zgodnie z wynikami testu, nie oznacza to, że jej dziecko jest chore, ale może to być podstawa do dodatkowych badań, które z kolei mogą wykazać obecność lub brak wrodzonych nieprawidłowości ze 100% prawdopodobieństwem.
Badania przesiewowe przeprowadzane są bezpłatnie w dowolnej klinice przedporodowej, w określonych porach ciąży. Niedawno, gdy ciąża po 30 lub 35 latach wcale nie jest uważana za zjawisko nadzwyczajne, takie badanie ma szczególne znaczenie, ponieważ wraz z wiekiem i nie jest to tajemnicą, ryzyko związane z urodzeniem dziecka z anomaliami wzrasta.
Jakie ryzyka są obliczane?
Oczywiście, aby zapewnić wszystkie możliwe patologie, które może mieć dziecko, żadna technika medyczna nie jest w stanie. Pokazy prenatalne nie są wyjątkiem.Badania obliczają jedynie prawdopodobieństwo wystąpienia jednej z następujących patologii u dziecka.
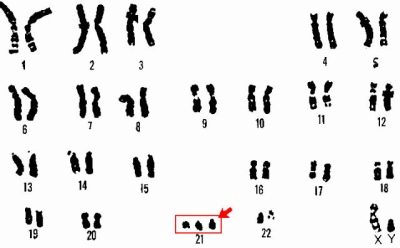
Zespół Downa
Jest to wrodzona zmiana liczby chromosomów, w której 47 karososomów występuje w kariotypie zamiast 46. Dodatkowy chromosom obserwuje się w 21 parach.
Zespół ma wiele cech, które posiada dziecko - spłaszczoną twarz, skrócenie czaszki, płaski tył głowy, krótsze kończyny i szeroką i krótką szyję.
W 40% przypadków takie dzieci rodzą się z wrodzonymi wadami serca, w 30% - z zezem. Takie dzieci są nazywane „słonecznymi”, ponieważ nigdy nie są agresywne, są miłe i bardzo czułe.
Patologia nie jest tak rzadka, jak się uważa.
Przed wprowadzeniem badań przesiewowych spotkała się z jednym z 700 noworodków. Po tym, jak badania przesiewowe stały się wszechobecne, a kobiety miały możliwość decydowania o tym, czy zostawić dziecko z tym syndromem, liczba „słonecznych” dzieci zmniejszyła się - teraz jest ponad 1200 zdrowych dzieci dla jednego noworodka.
Genetyka udowodniła bezpośredni związek między wiekiem matki a prawdopodobieństwem wystąpienia zespołu Downa u dziecka:
- dziewczyna w wieku 23 lat może otrzymać taki okruch z prawdopodobieństwem 1: 1563;
- kobieta w wieku 28–29 lat ma 1: 1000 szansy na „słoneczne” dziecko;
- jeśli matka ma więcej niż 35 lat, ale nie ma jeszcze 39 lat, ryzyko wynosi już 1: 214;
- kobieta w ciąży w wieku 45 lat, takie ryzyko, niestety, wynosi 1: 19. Oznacza to, że na 19 kobiet w tym wieku rodzi się dziecko z zespołem Downa.
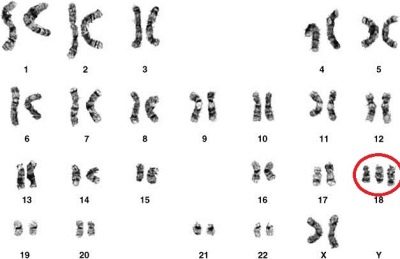
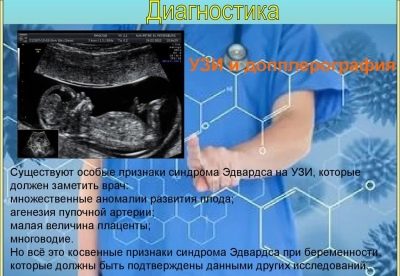
Zespół Edwardsa
Ciężkie wrodzone wady rozwojowe związane z chromosomem trisomii 18 są rzadsze niż zespół Downa. Średnio jedno na 3000 dzieci może teoretycznie urodzić się z taką anomalią.
W przypadku późnych dźwigni (po 45 latach) ryzyko to wynosi około 0,6-0,7%. Najczęściej patologia występuje u płodów żeńskich. Ryzyko posiadania takiego dziecka jest wyższe u kobiet chorych na cukrzycę.
Takie dzieci rodzą się w czasie, ale o niskiej wadze (około 2 kg). Zwykle u dzieci z tym zespołem zmienia się czaszka i struktura twarzy. Mają bardzo małą żuchwę, małe usta, wąskie małe oczy, zdeformowane uszy - nie może być płatka ucha i kozła.
Kanał słuchowy również nie zawsze jest obecny, ale nawet jeśli taki jest, jest poważnie zwężony. Prawie wszystkie dzieci mają anomalię struktury stopy typu „kołysanie”, ponad 60% ma wrodzone wady serca. Wszystkie dzieci mają anomalie móżdżku, poważne upośledzenie umysłowe, skłonność do napadów.
Takie dzieci nie żyją długo - ponad połowa nie żyje do 3 miesięcy. Tylko 5-6% dzieci może przeżyć do roku, rzadkie jednostki, które przeżyją nawet po roku, cierpią na ciężką nieredukowalną oligofrenię.
Bezmózgowie
Są to wady cewy nerwowej, które mogą wystąpić pod wpływem niekorzystnych czynników w bardzo wczesnych stadiach ciąży (od 3 do 4 tygodni). W rezultacie płód może być niedorozwinięty lub ogólnie może nie być półkul mózgowych, może nie być sklepienia czaszki.
Śmiertelność z powodu takiej wady wynosi 100%.połowa dzieci umiera w macicy, druga połowa może się urodzić, ale tylko sześć z tuzina z nich zdoła żyć co najmniej kilka godzin. I tylko nielicznym udaje się żyć przez około tydzień.
Ta patologia występuje częściej w ciążach mnogich, gdy jedno z bliźniąt rozwija się kosztem drugiego. Najczęstszymi anomaliami są dziewczyny.
Defekt występuje średnio w jednym przypadku na 10 tysięcy urodzeń.
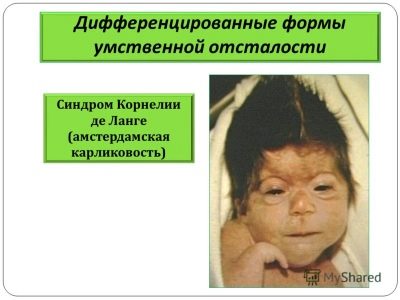
Zespół Cornelia de Lange
Ta dolegliwość jest uważana za dziedziczną, występuje w jednym przypadku na 10 tysięcy urodzeń. Objawia się ciężkim upośledzeniem umysłowym i licznymi wadami rozwojowymi.
Takie dzieci mają skróconą czaszkę, zniekształcone rysy twarzy, małżowiny uszne, wzrok, problemy ze słuchem, krótkie kończyny i często brak palców.
Dzieci w większości przypadków mają również wady rozwojowe narządów wewnętrznych - serca, nerek i genitaliów.W 80% przypadków dzieci są imbecylami, nie są nawet zdolne do prostej aktywności umysłowej, często kaleczą się, ponieważ w ogóle nie kontroluj aktywności ruchowej.
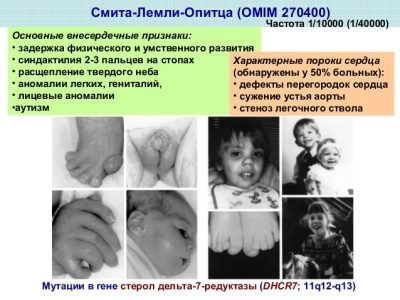
Zespół Smitha-Lemli-Opitza
Choroba ta jest związana z wrodzonym brakiem enzymu reduktazy 7-dehydrocholesterolu, który zapewnia tworzenie cholesterolu, który jest niezbędny dla wszystkich żywych komórek w organizmie.
Jeśli postać jest łagodna, objawy mogą być ograniczone do niewielkich upośledzeń umysłowych i fizycznych, z ciężką postacią, złożonymi wadami i głębokim upośledzeniem umysłowym.
Najczęściej dzieci te rodzą się z małogłowiem, autyzmem, wadami serca, płucami, nerkami, narządami trawiennymi, słuchem, wzrokiem, ciężkim niedoborem odporności, skrzywieniem kości.
Co trzydziesty dorosły na tej planecie jest nosicielem tej choroby, ale „wadliwy” gen DHCR7 nie zawsze jest przenoszony na potomstwo, tylko jeden na 20 tysięcy dzieci może urodzić się z tym zespołem.
Jednak przerażająca liczba przewoźników zmusiła lekarzy do włączenia tego zespołu do definicji markerów podczas badań prenatalnych.
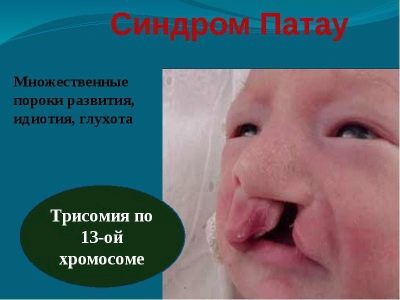
Zespół Patau
Jest to patologia genetyczna związana z dodatkowym 13 chromosomem. Występuje średnio raz na 10 tysięcy dostaw. Prawdopodobieństwo, że dziecko będzie miało taką patologię, jest wyższe u matek „związanych z wiekiem”. W połowie wszystkich przypadków takiej ciąży towarzyszy wielowodzie.
Dzieci rodzą się o niskiej wadze (od 2 do 2,5 kg), mają zmniejszenie rozmiaru mózgu, liczne patologie ośrodkowego układu nerwowego, nieprawidłowy rozwój oczu, uszu, twarzy, rozszczepu, cyklopii (jedno oko w środku czoła).
Prawie wszystkie dzieci mają wady serca, kilka dodatkowych śledzion, wrodzoną przepuklinę z wypadnięciem do ściany brzucha większości narządów wewnętrznych.
Dziewięć na dziesięć dzieci z zespołem Patau umiera przed osiągnięciem wieku jednego. Około 2% ocalałych może żyć do 5-7 lat. Cierpią z powodu głębokiego idiotyzmu, nie są świadomi tego, co się dzieje, nie są zdolni do podstawowych czynności umysłowych.
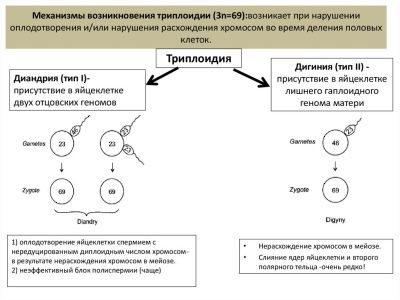
Nie-molowa triplody
Wzrost liczby par chromosomów na dowolnym poziomie może być związany z „błędem” przy poczęciu, jeśli na przykład do komórki jajowej nie przedostał się jeden, ale dwa plemniki, a każdy z nich przyniósł 23 pary chromosomów.
W połączeniu z genetyką matczyną u dziecka nie złożono 46 chromosomów, ale 69 lub inną liczbę. Takie dzieci zazwyczaj umierają w macicy. Noworodki umierają w ciągu kilku godzin lub dni, ponieważ wiele wad, zewnętrznych i wewnętrznych, jest niezgodnych z życiem.
To nie jest dziedziczna choroba, występuje przez przypadek. A wraz z następną ciążą ci sami rodzice mają minimalną szansę powtórzenia negatywnych doświadczeń. Badania prenatalne pozwalają również przewidzieć możliwe ryzyko takiej patologii.
Wszystkie powyższe patologie, jeśli ich ryzyko jest wysokie w zależności od wyników badań przesiewowych i potwierdzone w wyniku dodatkowego badania, które zostało wyznaczone, ponieważ kobieta znajduje się w grupie ryzyka, są podstawą do przerwania ciąży z powodu choroby w dowolnym momencie.
Nie będzie przymusowej aborcji ani sztucznego porodu, decyzja o przerwaniu pozostaje w ciąży.
Metody diagnostyczne
Prenatalne metody badań przesiewowych są proste. Obejmują one:
- ultradźwięki, które w oparciu o niektóre charakterystyczne markery pozwalają ocenić możliwą obecność patologii;
- analiza biochemiczna krwi z żyły, w której wykrywane są stężenia pewnych substancji i hormonów, których pewne wartości są charakterystyczne dla jednej lub innych wad wrodzonych.
Trzy seanse są prowadzone podczas ciąży:
Dla kogo wymagana jest kontrola?
Dla wszystkich zarejestrowanych kobiet w ciąży badania przesiewowe są planowane i pożądane. Ale nikt nie może zobowiązać kobiety do oddania krwi z żyły i wykonać USG w ramach diagnostyki prenatalnej - jest to dobrowolne.
Dlatego każda kobieta powinna przede wszystkim myśleć o konsekwencjach odmowy takiej prostej i bezpiecznej procedury.
Przede wszystkim zaleca się badania przesiewowe dla następujących kategorii kobiet w ciąży:
- przyszłe matki, które chciały urodzić dziecko po 35 roku życia (to, co dziecko to z rzędu nie ma znaczenia);
- kobiety w ciąży, które miały już dzieci z wadami wrodzonymi, w tym z zaburzeniami chromosomalnymi, miały przypadki wewnątrzmacicznej śmierci płodu z powodu zaburzeń genetycznych w okruchach;
- kobiety w ciąży, które wcześniej miały dwa lub więcej poronień z rzędu;
- kobiety, które przyjmowały leki, leki, które nie powinny być spożywane w czasie ciąży, we wczesnych stadiach rozwoju płodu (do 13 tygodni). Należą do nich hormony, antybiotyki, niektóre leki psychostymulujące i inne leki;
- kobiety, które poczęły dziecko w wyniku kazirodztwa (relacje z bliskim krewnym - ojcem, bratem, synem itp.);
- przyszłe matki, które były narażone na promieniowanie radioaktywne krótko przed poczęciem, jak również te, których partnerzy seksualni byli narażeni na takie promieniowanie;
- kobiety w ciąży, które mają krewnych z zaburzeniami genetycznymi w rodzinie, a także jeśli tacy krewni są obecni ze strony przyszłego ojca dziecka;
- przyszłe matki, które niosą dziecko, którego ojcostwo nie jest ustanowione, na przykład poczęte za pośrednictwem zapłodnienia in vitro przy użyciu nasienia dawcy.
Opis badania - jak przebiega badanie
Nie można nazwać badań prenatalnych dokładnym badaniem, ponieważ ujawnia jedynie prawdopodobieństwo patologii, ale nie jej obecność. Dlatego kobieta powinna wiedzieć, że znaczniki, na których polegać będą technicy, oraz program komputerowy, który oblicza prawdopodobieństwo, można wykryć we krwi. nie tylko z powodu patologii u dziecka.
Stężenie niektórych hormonów zwiększa się lub zmniejsza w wyniku najprostszego przeziębienia, ostrej infekcji wirusowej układu oddechowego, zatrucia pokarmowego, które kobieta w ciąży cierpiała w przededniu badania.
Może to mieć wpływ na wskaźniki brak snu, palenie, silny stres. Jeśli takie fakty mają miejsce, kobieta musi ostrzec swojego lekarza o tym w konsultacji, zanim otrzyma skierowanie na badanie.
Każdy z badań jest pożądany, aby wziąć jeden dzień, to znaczy krew z żyły do badań biochemicznych, a wizyta w biurze diagnostyki ultradźwiękowej powinna odbywać się z minimalną różnicą czasu.
Wyniki będą dokładniejsze, jeśli kobieta podejmie ultradźwięki natychmiast po oddaniu krwi do analizy. Wyniki wzajemnie się uzupełniają, dane z badań USG i krwi nie są rozpatrywane oddzielnie.
Pierwszy przegląd i dekodowanie jego wyników
To badanie przesiewowe nazywane jest również 1-trymestrowym badaniem przesiewowym. Optymalny czas to 11-13 tygodni.
W wielu konsultacjach kobiet warunki mogą się nieznacznie różnić. W związku z tym dozwolone jest wykonanie testu po 10 pełnych tygodniach, w tygodniu 11, a także po 13 pełnych tygodniach przed okresem położniczym 13 tygodni i 6 dni.
Badania przesiewowe rozpoczynają się od tego, że kobieta jest ważona, jej wzrost jest mierzony, a wszystkie istotne diagnostycznie informacje, które są potrzebne do obliczenia ryzyka, zostaną wprowadzone w specjalnej formie. Im więcej takich informacji jest wskazanych, tym większa dokładność badania.
Efekt końcowy wciąż wytwarza program komputerowy, pozbawiony uczuć i emocji, bezstronny, a zatem czynnik ludzki jest tutaj ważny tylko na etapie przygotowawczym - gromadzeniu i przetwarzaniu informacji.
Ważne dla diagnozy są: wiek rodziców, zwłaszcza matek, ich waga, obecność chorób przewlekłych (cukrzyca, patologie serca, nerki), choroby dziedziczne, liczba ciąż, poród, poronienia i poronienia, złe nawyki (palenie, alkohol lub narkotyki), obecność przyszłych matek i ojcowie krewnych z chorobami dziedzicznymi, patologie genetyczne.
Pierwszy pokaz uważany jest za najważniejszy z trzech. Daje najbardziej kompletny obraz zdrowia i rozwoju dziecka.
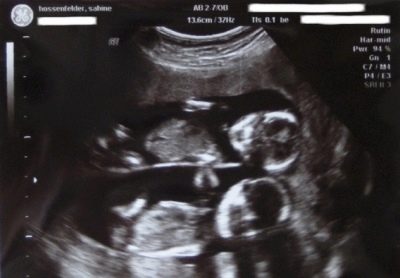
W gabinecie diagnostyki USG kobieta czeka na najczęstsze badanie USG, które prawdopodobnie już wykonała, aby potwierdzić fakt ciąży.
Na USG w badaniu badania przesiewowego:
- Budowa ciała okruchów - czy wszystkie kończyny w magazynie, czy są one zlokalizowane. W razie potrzeby diagnosta może nawet policzyć palce na rękach dziecka.
- Obecność narządów wewnętrznych - serce, nerki.
- OG - obwód głowy płodu. Jest to ważny diagnostycznie wskaźnik, który pozwala ocenić prawidłowe formowanie płatów mózgu.
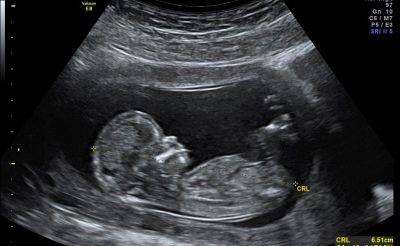
- KTR - odległość od kości ogonowej do korony. Pozwala ocenić tempo wzrostu dziecka, a także wyjaśnić czas trwania ciąży z dokładnością do jednego dnia.
- LZR - wielkość czołowo-potyliczna płodu.
- Tętno to tętno dziecka, diagnosta zauważa również, czy bicie serca jest rytmiczne.
- Wielkość i położenie łożyska, miejsce mocowania.
- Liczba i stan naczyń pępowinowych (niektóre patologie genetyczne mogą objawiać się zmniejszeniem liczby naczyń).
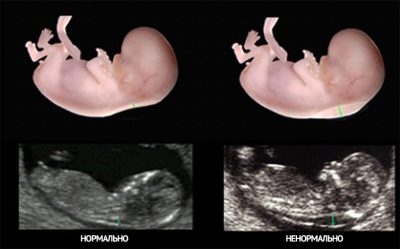
- TVP jest głównym markerem, który pozwala ocenić prawdopodobieństwo najczęstszej patologii - zespołu Downa, a także innych nieprawidłowości rozwojowych (zespół Edwardsa, zespół Turnera, patologia struktury kości, serca).
Grubość przestrzeni kołnierzowej to odległość od skóry do mięśni i więzadeł z tyłu szyi płodu.
Mierzone za pomocą TBP w milimetrach i pogrubienie tej fałdy skórnej u dzieci z nieprawidłowościami chromosomowymi i wadami rozwojowymi jest niepożądane.
Stawki TVP za pokaz w pierwszym trymestrze:
Wiek ciążowy | Grubość przestrzeni kołnierza |
10 tygodni - 10 tygodni + 6 dni | 0,8-2,2 mm |
11 tygodni - 11 tygodni + 6 dni | 0,8-2,4 mm |
12 tygodni - 12 tygodni + 6 dni | 0,7-2,5 mm |
13 tygodni - 13 tygodni + 6 dni | 0,7-2,7 mm |
Tak więc, jeśli dziecko w 12 tygodniu TVP przekroczy normalne wartości, a nie kilka dziesiątych milimetra, ale o wiele więcej, ultradźwięki zostaną ponownie wybrane za tydzień lub dwa.
Niewielki nadmiar normy nie zawsze mówi o patologii dziecka. Tak więc, według statystyk, diagnoza „zespołu Downa” w 12% przypadków została potwierdzona TBP w 13 tygodniu 3,3-3,5 mm, a dla kobiet, które miały płodowy TVP 2,8 mm zamiast normalnego 2,5 mm, rozczarowująca diagnoza została potwierdzona tylko w 3% przypadków.
Nadmierne wskaźniki o 8 mm od górnej granicy i więcej - pośredni wskaźnik prawdopodobieństwa zespołu Turnera, wzrost o 2,5 - 3 mm mogą być znakiem wskazującym na prawdopodobieństwo występowania takich patologii, jak zespół Downa, zespół Edwardsa i zespół Patau. Po 14 tygodniach TVP nie jest mierzony, nie ma wartości diagnostycznej. Aby uzupełnić obraz, należy zebrać dane laboratoryjne.
Oprócz TVP, diagnosta koniecznie będzie uważany za informacyjny wskaźnik CTE (rozmiar ciemieniowy kości ogonowej).
Normy KTR na pierwszym pokazie:
Wiek ciążowy | Kopchik-rozmiar ciemieniowy (KTR) |
10 tygodni | 33-41 mm |
11 tygodni | 42-50 mm |
12 tygodni | 51-59 mm |
13 tygodni | 62-73 mm |
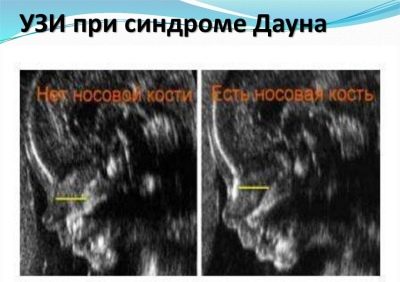
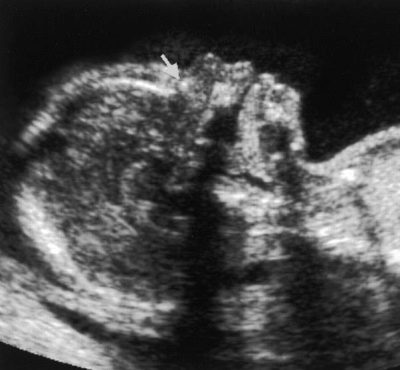
Rozważany jest bardzo ważny wskaźnik przesiewowych badań ultrasonograficznych w pierwszym trymestrze definicja kości nosowej u płodu. Jego brak (spłaszczenie) jest charakterystyczny dla wielu wrodzonych patologii genetycznych.
Największe doświadczenia przyszłych matek są związane z tą samą kością, ponieważ nie każda kobieta w ciąży ma możliwość jej zbadania i zmierzenia.Jeśli dziecko jest zwrócone do wewnątrz, z powrotem do przetwornika ultradźwiękowego, będziesz musiał spróbować sprawić, aby dziecko przewróciło się, jeśli to nie przyniesie rezultatów, lekarz umieści kreskę lub napisze, że nie można zmierzyć kości nosowych.
Zazwyczaj reguły dla tego znacznika są raczej arbitralne, ponieważ są ludzie z dużymi nosami, a są ludzie z małymi „guzikami” z nosem. Te wrodzone „nosowe” teoretycznie można już zobaczyć na USG podczas pierwszego badania przesiewowego. A mały dziobek może być cechą dziedziczną, a nie oznaką wad rozwojowych.
Dlatego dobrze jest, gdy podczas pierwszego badania wylewka jest już zlokalizowana, jest widoczna dla lekarza.
Jeśli nie, to nie powinieneś się denerwować, możesz powtórzyć badanie USG w ciągu kilku tygodni lub odwiedzić innego specjalistę, ponieważ różne osoby mogą coś zobaczyć lub nie zobaczyć go inaczej, nie wspominając, że USG w różnych klinikach jest wykonywane na różnych urządzeniach. poziom
Wielkość kości nosowych (normalne):
Wiek ciążowy | Długość kości nosowej |
10 tygodni | Najczęściej nie jest mierzony, a nie mierzony. |
11 tygodni | Nie mierzone |
12 do 13 tygodni | 2,0-4,2 mm |
13-14 tygodni | 2,9-4,7 mm |
Badanie krwi w pierwszym trymestrze nazywane jest podwójnym testem, ponieważ określa stężenie dwie niezwykle ważne substancje:
- PAPP-A - białko osocza, które określa tylko u kobiet w ciąży;
- HCG, a dokładniej β-hCG - ludzka gonadotropina kosmówkowa, tak zwany hormon ciążowy.
Wskaźniki hCG w okresie od 10 do 14 tygodni wahają się od 0,5 do 2,0 mM.
Wzrost poziomu β-hCG we krwi może być pośrednim objawem zespołu Downa u dziecka, a znaczny spadek poziomu tego hormonu może być oznaką zespołu Edwardsa.
Podwyższone poziomy hCG można znaleźć w ciążach mnogich u doskonale zdrowych dzieci, u ciężarnej z nadwagą, z cukrzycą w wywiadzie, a także w ciąży w ciąży, której towarzyszy obrzęk, podwyższone ciśnienie krwi.
Obniżone HCG może również wynikać z zagrożenia poronieniemjeśli występuje u tej kobiety, jak również w przypadku opóźnionego rozwoju dziecka, któremu może towarzyszyć niewydolność łożyska.
Normy białka osocza - białko PAPP-A:
- w 11 tygodniu ciąży - 0,46-3,73 MDU / ml;
- w 12 tygodniu - 0,79–4,76 miodu / ml;
- w 13 tygodniu - 1,03-6,01 miodu / ml;
- w 14 tygodniu ciąży - 1,47-8,54 IU / ml.
Ponieważ różne laboratoria stosują różne odczynniki, metody pracy, odczyty w dwóch różnych laboratoriach, jeśli kobieta podaje krew w obu w tym samym dniu, mogą różnić się od siebie. W związku z tym, tak jak w przypadku hCG, zwykle określa się stężenie substancji w MoM.
Norma PAPP-A w pierwszym trymestrze ciąży jest wskaźnikiem mieszczącym się w przedziale 0,5-2,0 mM.
Spadek PAPP-A jest uważany za marker ryzyka zespołu Edwardsa i zespołu Downa, Patau. Również zmniejszenie ilości białka może mówić o śmierci dziecka w macicy, o jego niedożywieniu z nieodpowiednim odżywianiem łożyska.
Podniesienie poziomu PAPP-A nie powinno być problemem, jeśli wszystkie inne markery wykryte w wyniku badań przesiewowych (TVP, HCG mieszczą się w normalnym zakresie).
Jeśli lekarz twierdzi, że przyszła matka ma podwyższony poziom PAPP-A, może to oznaczać, że łożysko takiej kobiety może być niskie, że nie ma jednego, ale dwóch lub trzech dzieci, i że jej dziecko jest bardzo pulchne, jego parametry przekraczają wiek. Czasami wzrost poziomu tego białka osocza wskazuje na zwiększoną grubość łożyska.
Kobieta zazwyczaj odkrywa wyniki badań przesiewowych w ciągu kilku dni lub tygodni. Wszystko zależy od tego, jak działa akredytowane laboratorium w regionie, jak długo trwa kolejka.
Aby uprościć zrozumienie tego, co się dzieje, ginekolodzy-położnicy starają się nie obciążać matki oczekującej liczbami, płatkami i MoM, po prostu mówią, że wszystko jest w porządku lub że konieczne są dodatkowe badania.
Skończona forma pierwszego badania prenatalnego wygląda jak wykres z objaśnieniami, tuż poniżej - program komputerowy, który podsumowuje wszystkie dane na temat kobiety i jej zdrowia, wyniki ultradźwięków i stężenie hCG i PAPP-A, stwarza ryzyko.
Na przykład, zespół Downa - 1: 1546. Oznacza to, że ryzyko jest niskie, u dziecka najprawdopodobniej wszystko jest w porządku. Jeśli ryzyko jest oznaczone jako 1:15 lub 1:30, wtedy prawdopodobieństwo posiadania chorego dziecka jest wysokie, potrzebna jest bardziej szczegółowa diagnostyka, aby ustalić prawdę.
Drugi przegląd i dekodowanie jego wyników
Drugie badanie przesiewowe nazywa się badaniem przesiewowym przez 2 trymestry. Odbywa się między 16 a 20 tygodniem. Najbardziej informacyjny okres to 16-18 tygodni.
Badanie obejmuje diagnostykę ultrasonograficzną płodu, a także biochemiczne badania krwi - test podwójny, potrójny lub poczwórny. Podczas prowadzenia badania nie odgrywa już większej roli, niezależnie od tego, czy kobieta przejdzie oba badania jednocześnie.
Nie tak dawno temu wierzono, że jeśli pierwszy ekran nie wykazywał żadnych nieprawidłowości, drugi nie był wcale potrzebny, z wyjątkiem kobiet zagrożonych.
Teraz badanie przesiewowe w drugim trymestrze uważa się za równie dobrowolne jednak jako pierwsze, jego dane nie reprezentują już tak ważnej wartości diagnostycznej, jak wskaźniki pierwszego badania w pierwszym trymestrze.
Tak więc w biurze diagnostyki ultradźwiękowej kobieta w ciąży czeka na zwykłą i już znaną procedurę, która zostanie przeprowadzona przezpochwowo (jeśli kobieta jest pełna, a widok przez ścianę brzucha jest trudny) lub przezbrzuszna (z czujnikiem w żołądku).
Diagnosta dokładnie przestudiuje dziecko, oceni jego aktywność motoryczną, obecność i rozwój wszystkich narządów.
Specyficzne markery, takie jak grubość przestrzeni kołnierzowej, za pomocą ultradźwięków w pierwszym trymestrze, w drugim badaniu, nie.
Oceniany jest ogólny rozwój dziecka, a uzyskane dane są skorelowane z wariantami średnich wartości normatywnych dla tego wieku ciąży.
Standardy fetometryczne do badań przesiewowych ultrasonografii do badań przesiewowych w drugim trymestrze ciąży:
Termin położniczy | BPR (rozmiar głowy dwubiegunowej) mm | LZR (rozmiar czołowo-potyliczny) mm | DBK (długość uda) mm | WPC (długość kości ramiennej) mm | DKP (długość kości przedramienia) mm | Og (obwód głowy) mm | Płyn chłodzący (obwód brzucha) mm |
16 tygodni | 26 do 37 | 32 do 49 | Od 13 do 23 | Od 13 do 23 | 12 do 18 | 112-136 | 88-116 |
17 tygodni | 29 do 43 | 37 do 58 | 16 do 28 | 16 do 27 | 15 do 21 | 121-149 | 93-131 |
18 tygodni | 32 do 47 | 43 do 64 | Od 18 do 32 | Od 19 do 31 | Od 17 do 23 | 131-162 | 104-144 |
19 tygodni | Od 36 do 53 | Od 48 do 70 | 21 do 35 | 21 do 34 | Od 20 do 26 | 142-173 | 114-154 |
20 tygodni | 38 do 56 | 53 do 75 | 23 do 37 | 24 do 36 | 22 do 29 | 154-186 | 124-164 |
Odchylenia od uśrednionych parametrów mogą mówić nie tylko o niektórych patologiach, ale także o dziedzicznych cechach wyglądu. Dlatego doświadczony diagnosta nigdy nie przestraszy ciężarnej kobiety, mówiąc, że jej dziecko ma zbyt dużą głowę, jeśli widzi, że głowa jej matki jest również dość duża, a ojciec (który, nawiasem mówiąc, możesz zabrać ze sobą do sali ultradźwiękowej) również nie należy do ludzie z małą czaszką.
Dzieci dorastają „skoki”, a niewielkie opóźnienie w stosunku do norm nie oznacza, że takie dziecko nie ma pożywienia, cierpi na hipotrofię lub choroby wrodzone. Odchylenie od standardowych wartości wskazanych w tabeli zostanie ocenione indywidualnie przez lekarza. W razie potrzeby kobieta otrzyma dodatkowe procedury diagnostyczne.
Oprócz parametrów fetometrycznych dziecka, w pokoju diagnostyki ultradźwiękowej podczas badania w połowie ciąży, kobieta zostanie poinformowana o tym, jak tot znajduje się w przestrzeni - w górę lub w dół i bada jego narządy wewnętrzne, które bardzo ważne jest, aby zrozumieć, czy są jakieś wady w ich rozwoju:
- boczne komory mózgu - zwykle nie przekraczają 10-11,5 mm;
- płuca, a także kręgosłup, nerki, żołądek, pęcherz moczowy są oznaczone jako „normalne” lub „N”, jeśli nie ma w nich nic niezwykłego;
- Serce musi mieć 4 kamery.
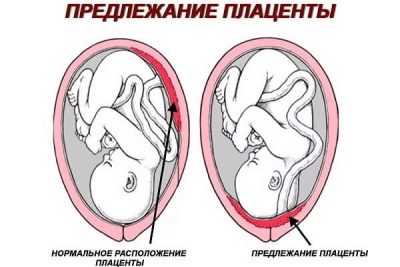
Diagnosta zwraca uwagę na położenie łożyska. Jeśli w pierwszym trymestrze ciąży był on niski, to szanse na to, że do drugiego badania fotelika dziecięcego wzrosną, są duże. Bierze się pod uwagę, która ściana macicy jest zamocowana - z przodu lub z tyłu.
Ważne jest, aby lekarz mógł zdecydować o sposobie dostawy.
Czasami umiejscowienie łożyska na przedniej ścianie macicy zwiększa prawdopodobieństwo oderwania się, w tej sytuacji może być zalecane cięcie cesarskie. Dojrzałość samego łożyska w okresie, w którym prowadzone jest drugie badanie, ma zero stopni, a struktura miejsca pediatrycznego musi być jednolita.
Taka rzecz kaIAG - wskaźnik płynu owodniowego, wskazuje ilość wody. Wiemy już, że niektórym wrodzonym wadom rozwojowym towarzyszy woda o niskim przepływie, ale sam wskaźnik nie może być objawem chorób genetycznych. Konieczne jest raczej określenie taktyki dalszego postępowania w ciąży.
Normy wskaźnika płynu owodniowego:
Wiek ciążowy | Indeks owodniowy (mm) |
16 tygodni | 71-201 |
17 tygodni | 77-211 |
18 tygodni | 80-220 |
19 tygodni | 83-225 |
20 tygodni | 86-230 |
Szczególną uwagę w badaniu pod drugim badaniem przesiewowym ma stan i cechy pępowiny - sznura łączącego dziecko z łożyskiem. Zwykle zawiera 3 naczynia - dwie tętnice i jedną żyłę. Na nich odbywa się wymiana między dzieckiem a matką. Dziecko otrzymuje składniki odżywcze i bogatą w tlen krew, a produkty przemiany materii i krew zawierająca dwutlenek węgla wracają do matki.
Jeśli w pępowinie znajdują się tylko 2 naczynia, może to pośrednio wskazywać na zespół Downa i niektóre inne nieprawidłowości chromosomalne, ale możliwe jest również, że praca brakującego naczynia jest kompensowana przez istniejącą, a dziecko jest zdrowe. Takie dzieci rodzą się słabsze, mają niedowagę, ale nie mają żadnych nieprawidłowości genetycznych.
Lekarz doradzi kobiecie w ciąży, aby nie martwiła się brakiem naczyń w pępowinie, jeśli inne wskaźniki USG mieszczą się w normalnym zakresie, a podwójny lub potrójny test (biochemiczne badanie krwi) nie wykazuje wyraźnych nieprawidłowości.
Badanie krwi jest najczęściej testem potrójnym. Stężenie wolnego hCG, wolnego estriolu i AFP (alfa-fetoproteiny) określa się w próbce krwi żylnej przyszłej mumii. Substancje te dają wyobrażenie o przebiegu łożyska dziecka i możliwym ryzyku patologii genetycznych u dziecka.
Normy w różnych laboratoriach są indywidualne, aby podsumować różne wartości wykorzystanych danych w MoM. Każdy z trzech markerów idealnie leży gdzieś pomiędzy 0,5-2,0 Mm.
Poziom hCG w drugim badaniu:
Termin położniczy | Norma hCG (mierzona w ng / ml) |
16 tygodni | 4,66-50,0 |
17 tygodni | 3,33-42,7 |
18 tygodni | 3,84-33,2 |
19 tygodni | 6,75 |
20 tygodni | 5,26 |
Zwiększenie poziomu tego hormonu w drugim badaniu częściej wskazuje, że kobieta ma stan przedrzucawkowy, ma obrzęk, białko w moczu, zażyła lub przyjmuje pewne leki hormonalne, na przykład, aby uratować ciążę.
Zwiększony poziom hCG u kobiet z bliźniakami lub trojaczkami. Czasami wzrost wartości tej substancji wskazuje, że termin został błędnie ustanowiony i konieczna jest korekta.
Na patologii chromosomalnej, takiej jak zespół Downa, można zasygnalizować znaczące przekroczenie górnego progu hCG przy jednoczesnym znaczącym zmniejszeniu pozostałych dwóch składników testu potrójnego. Alfa-fetoproteina i hormon estriol są niedoszacowane patologicznie.
Poziom wolnego estriolu na drugim ekranie:
Termin położniczy | Estriol Norm (mierzony w ng / ml) |
16-17 tygodni | 1,17-5,52 |
18-19 tygodni | 2,43-11,21 |
20 tygodni | 3,8-10,0 |
Niewielki wzrost stężenia tego żeńskiego hormonu płciowego może być spowodowany ciążami mnogimi lub faktem, że kobieta nosi duży płód.
Zmniejszenie tego hormonu może wskazywać na prawdopodobieństwo wad cewy nerwowej i zespołu Downa lub choroby Turnera, a także zespołu Patau lub Cornelia de Lange.Nie każde zmniejszenie tej substancji uważa się za patologiczne, lekarze zaczynają alarmować, gdy poziom jest obniżony o ponad 40% średniej wartości.
Zmniejszony poziom estriolu może czasami wskazywać na nagły konflikt rezusa, zagrożenie przedwczesnym porodem, a także niewystarczające karmienie łożyska przez dziecko.
Poziom AFP w drugim trymestrze
Termin położniczy | Normy AFP (IU / ml) |
16 tygodni | 34,4 |
17 tygodni | 39,0 |
18 tygodni | 44,2 |
19 tygodni | 50,2 |
20 tygodni | 57,0 |
Znaczący nadmiar wskaźnika alfa-fetoproteiny może być pośrednim objawem nieobecności w dziecku mózgu, w całości lub w części, patologicznej miękkości kręgosłupa i innych warunków właściwych wrodzonym wadom rozwojowym cewy nerwowej.
Dla kobiet w ciąży, oczekujących bliźniąt lub trojaczków, wzrost ACE jest absolutną normą.
Zmniejszenie poziomu tej substancji we krwi przyszłej matki może wskazywać na całkowicie normalną ciążę, podczas gdy w połączeniu z podwyższonym poziomem hCG i zredukowanym estriolem wskaźnik ten czasami wskazuje na możliwy zespół Downa.
Jeśli płód jest całkowicie zdrowy, spadek AFP czasami towarzyszy otyłości u matki lub cukrzycy w historii kobiety. Niska lokalizacja łożyska wpływa również na poziom tej substancji, AFP może być poniżej normy.
Wyniki i wyniki badań przesiewowych w drugim trymestrze są również obliczane za pomocą specjalnego programu komputerowego, ale już biorąc pod uwagę dane i pierwsze badanie przesiewowe.
Tylko lekarz może pomóc rozszyfrować prawdopodobieństwo, że chore dziecko urodzi się kobiecie.
Doświadczony położnik zawsze ginekolog osobiście „sprawdź ponownie” prognozę komputeraporównanie stężeń poszczególnych substancji z historią kobiety w ciąży, jej historią, cechami osobowymi, a także protokołami pierwszego i drugiego badania USG.
Trzeci przegląd i jego wyniki
Ostateczne trzecie badanie przesiewowe chorób dziedzicznych i innych patologii płodu przeprowadza się w 30-36 tygodni. Najczęściej lekarze starają się przepisać badanie na 32-34 tygodnie. Badanie obejmuje USG, a także rodzaj wyniku dwóch poprzednich badań.
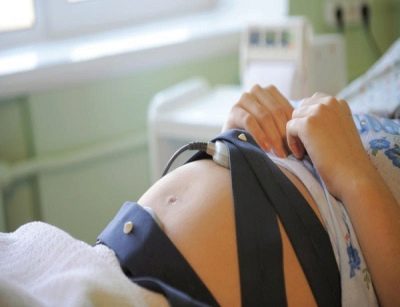
W ramach postępowania sprawdzającego CTG (kardiotokografia), Ta metoda pozwala ustalić, jak częstotliwość serca malucha zmienia się podczas jego ruchów, jak duża jest liczba tych ruchów.
Kobiety narażone na ryzyko nie tylko wykonują badanie USG, ale także otrzymują USDG (Doppler USG), które pozwala nam oszacować prędkość przepływu krwi w tętnicach macicznych. Pozwala to uzyskać dokładniejszy obraz tego, jak czuje się nienarodzone dziecko, czy ma stan niedotlenienia lub czy ma wystarczającą ilość składników odżywczych.
Na USG diagnosta podaje dane fetometryczne dziecka, jego pozycję w macicy, ilość wody, a także ocenia grubość i dojrzałość łożyska.
Od 30 tygodni łożysko jest zazwyczaj „starzone” do 1 stopnia i od 35 tygodni do drugiego. W zależności od grubości miejsca dla dzieci, eksperci oceniają zdolność tego tymczasowego ciała do zaspokojenia potrzeb okruszków na składniki odżywcze.
Grubość łożyska podczas trzymania trzeci trymestr
Termin położniczy | Grubość łożyska (mm) |
30 tygodni | 23,9-39,5 |
31 tygodni | 24,6-40,6 |
32 tygodnie | 25,3-41,6 |
33 tygodnie | 26,0-42,7 |
34 tygodnie | 26,7-43,8 |
35 tygodni | 27,5-44,8 |
36 tygodni | 28,0-46,0 |
Aby stać się cieńszym niż przewidują normy, łożysko może być u cienkich i szczupłych kobiet, a także u przyszłych matek, które chorowały na choroby zakaźne w czasie ciąży.
Pogrubienie miejsca dla dzieci często wskazuje na obecność konfliktu Rh, jest to charakterystyczne w trzecim trymestrze dla kobiet cierpiących na cukrzycę, stan przedrzucawkowy. Markerem nieprawidłowości chromosomalnych jest grubość łożyska.
Fetometria dzieci w tych kategoriach może już znacznie różnić się od wartości normatywnych, ponieważ każdy rodzi się z różnymi parametrami, wagami, każdy podobny do ich mamy i taty.
Badania krwi dla markerów biochemicznych w trzecim trymestrze nie mijają.Ograniczona do zwykłej listy testów - ogólne badania krwi i moczu.
Jeśli badania przesiewowe wykazały nieprawidłowości
Jeśli werdykt programu komputerowego analizującego dane uzyskane w wyniku badań przesiewowych wykazuje wysokie ryzyko posiadania dziecka z patologiami rozwojowymi, chorobami chromosomalnymi i dziedzicznymi, jest to nieprzyjemne, ale nie śmiertelne.
Wszystko nie ginie, a dziecko może być zdrowe. Aby szczegółowo wyjaśnić tę kwestię, badania inwazyjne można przypisać kobiecie.
Dokładność takich metod jest bliska 99,9%. Są one szczegółowo opowiadane przyszłej matce i zdecydowanie dają czas na zastanowienie się, czy naprawdę chce poznać prawdę za wszelką cenę, ponieważ w jakiś sposób same procedury, które umożliwiają ustalenie dokładnej diagnozy, stanowią zagrożenie dla zachowania ciąży.
Na początek kobieta zostaje wysłana na konsultację do genetyki. Ten specjalista „sprawdza” wyniki wydane przez komputer, a także kieruje do diagnostyki inwazyjnej.
Do badania nie pobiera się próbek krwi i tkanek matki, ale próbki tkanek i krew dziecka, a także płyn owodniowy.
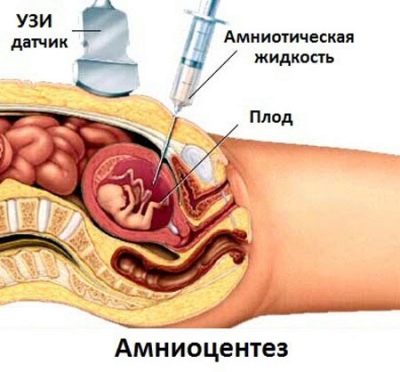
Każda, nawet najbezpieczniejsza, istniejąca metoda - amniopunkcja - wiąże się z ryzykiem utraty ciąży. Średnio ryzyko zakażenia i przerwania ciąży wynosi od 1,5 do 5%. Nie można tego zignorować, zgadzając się na taką procedurę.
Jeśli wyniki pierwszego badania były negatywne, można przepisać kobietę:
- biopsja kosmków kosmówki (do 12 tygodni);
- amniocenteza (pobieranie próbek płynu owodniowego do analizy).
Jeśli przyszła matka i jej lekarz prowadzący zostali zaalarmowani wynikami drugiej kontroli, Może zostać podjęta decyzja o przeprowadzeniu następujących procedur diagnostycznych:
- amniocenteza;
- amnioskopia (badanie wzrokowe komórki jajowej za pomocą cienkiego elastycznego endoskopu - wykonywane tylko od 17 tygodnia ciąży);
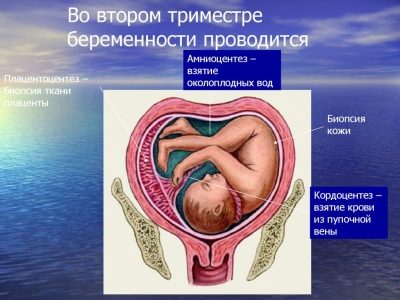
- łożyskoocenteza (pobieranie próbek do analizy komórek „miejsca dla dzieci”, które trwało od 18 do 22 tygodni);
- kordocenteza (krew dziecka pobierana jest na badania laboratoryjne, przeprowadzana jest od 18 tygodnia);
- fetoskopia (badanie dziecka endoskopem i pobranie fragmentu skóry płodu do analizy. Zabieg można przeprowadzić od 18 do 24 tygodni).
Cienki instrument chirurgiczny można włożyć na trzy sposoby - przez ścianę brzucha, przez kanał szyjki macicy i przez nakłucie w sklepieniu pochwy. Wybór konkretnej metody jest zadaniem specjalistów, którzy dokładnie wiedzą, jak i gdzie konkretna kobieta ma łożysko.
Cała procedura przeprowadzana jest pod nadzorem doświadczonego, wykwalifikowanego lekarza diagnostyki ultradźwiękowej, a wszystko, co dzieje się w trybie rzeczywistym, pomaga śledzić skaner USG.
Niebezpieczeństwem takich badań jest możliwość wczesnego odprowadzania wody, aborcja. Okruchy w łonie matki mogą zostać zranione ostrym, cienkim instrumentem, może nastąpić uszkodzenie łożyska, zapalenie błon płodowych. Mama może dostać ranę, integralność jej jelit i pęcherza jest zagrożona.
Wiedząc o tym, każda kobieta ma prawo decydować, czy zgodzić się na inwazyjną diagnozę, czy nie. Spraw, żeby poszła do procedury, której nikt nie może.
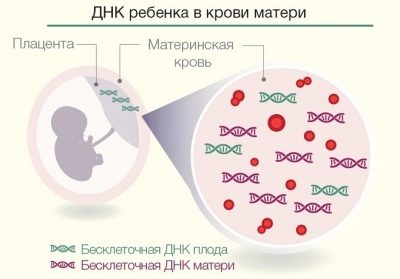
Od 2012 r. Nowy sposób prowadzenia badań w Rosji - nieinwazyjny test DNA prenatalnego. W przeciwieństwie do opisanych powyżej metod inwazyjnych, można ją przeprowadzić już w 9. tygodniu ciąży.
Istotą tej metody jest izolowanie cząsteczek DNA dziecka od krwi matki, ponieważ własne ukrwienie dziecka działa na dziecko od ósmego tygodnia ciąży, a niektóre z jego czerwonych krwinek wchodzą do krwiobiegu matki.
Zadaniem technika jest znalezienie tych czerwonych krwinek, wyizolowanie z nich DNA i określenie, czy dziecko ma jakiekolwiek wrodzone nieprawidłowości. Jednocześnie technika ta pozwala odkryć nie tylko obecność poważnych nieprawidłowości chromosomalnych, ale także inne mutacje genów, których nie można rozpoznać w żaden inny sposób.Ponadto matka z dokładnością 99,9% zostanie poinformowana o płci dziecka już w 9 tygodniu ciąży.
Testy takie niestety nie są jeszcze zawarte w pakiecie ubezpieczenia zdrowotnego i dlatego są płatne. Ich średni koszt wynosi od 40 do 55 tysięcy rubli. Jest oferowany przez wiele prywatnych medycznych klinik genetycznych.
Wadą jest to, że inwazyjny test z nakłuciem pęcherza płodowego nadal będzie musiał przejść, jeśli nieinwazyjny test DNA wykaże, że występują odchylenia.
Wyniki takiego innowacyjnego testu nie zostały jeszcze zaakceptowane przez szpitale ginekologiczne i szpitale położnicze jako powód do przerwania ciąży na długi czas z powodów medycznych.
Przygotowania do badań przesiewowych
Wynik badań przesiewowych w konsultacjach kobiet może być fałszywy zarówno w kierunku pozytywnym, jak i negatywnym, jeśli kobieta nie bierze pod uwagę negatywnego wpływu na jej ciało niektórych czynników, takich jak leki lub silny stres. Dlatego lekarze zalecają staranne przygotowanie do przejścia prostego badania.
Trzy dni przed projekcją Nie zaleca się spożywania tłustych, smażonych i pikantnych potraw. Może to zniekształcić wyniki biochemicznych badań krwi.
Dieta zakłada również odrzucenie czekolady, ciast, pomarańczy, cytryn i innych owoców cytrusowych, a także wędzonych mięs.
Oddaj krew na pusty żołądek. Ale po konsultacji możesz wziąć krakersy lub mały batonik czekoladowy, aby zjeść go po podaniu krwi przed przejściem procedury ultradźwiękowej.
Dziecko pod wpływem zjedzonej czekoladowej mamy będzie się poruszać bardziej aktywnie i będzie w stanie „ukazać się” diagnostowi w całej okazałości. Pusty żołądek nie oznacza, że przez trzy dni kobieta powinna głodzić się i swoje dziecko. Aby skutecznie oddać krew do biochemii, wystarczy nie jeść co najmniej 6 godzin przed pobraniem krwi.
Przez tydzień należy wykluczyć wszystkie stresujące czynniki, ponieważ wieczorem przed badaniem kobieta powinna przyjąć lek zmniejszający tworzenie się gazu w jelicie, tak aby „spuchnięte” jelito nie powodowało ucisku narządów jamy brzusznej i nie wpływało na wyniki badania ultrasonograficznego. Bezpieczny dla przyszłych leków matek - «Espumizan».
Nie ma potrzeby napełniania pęcherza, w tym czasie (10-13 tygodni) płód jest wyraźnie widoczny bez napełniania pęcherza.
Dokładność badań
Dokładność badań przesiewowych w drugim trymestrze jest niższa niż w pierwszym badaniu przesiewowym, chociaż jego wyniki budzą wiele pytań. Czasami więc okazuje się, że kobieta, która otrzymała wysokie ryzyko, rodzi doskonale zdrowe dziecko, a dziewczyna, której powiedziano, że wszystko jest „normalne”, staje się matką dziecka z poważnymi patologiami genetycznymi i anomaliami rozwojowymi.
Rozważane są dokładne badania tylko inwazyjne metody diagnostyczne. Dokładność wykrywania przesiewowego zespołu Downa za pomocą badań krwi i ultradźwięków przez ekspertów szacuje się na około 85%. Badanie przesiewowe Trisomy 18 ujawnia się z dokładnością 77%. Są to jednak liczby oficjalnych statystyk, w praktyce wszystko jest znacznie ciekawsze.
Liczba fałszywie dodatnich i fałszywie ujemnych badań przesiewowych ostatnio wzrosła. Nie wynika to z faktu, że lekarze zaczęli pracować gorzej. Tyle, że wiele kobiet, które liczą na kompetencje płatnych specjalistów, starają się prowadzić badania za własne pieniądze w płatnym ośrodku, a badania ultrasonograficzne nie zawsze są przeprowadzane przez specjalistów, którzy mają międzynarodowy dostęp do prowadzenia tego typu badań.
Rośnie również liczba nieprawidłowych analiz, ponieważ nawet żyjący ludzie pracują w nowoczesnych laboratoriach.
Zawsze jest szansa, że lekarz nie zauważył czegoś na USG lub nie widział, co tam było, i że asystenci laboratoryjni popełnili podstawowy błąd techniczny. Dlatego czasami dane z jednego laboratorium powinny być ponownie sprawdzane w innym.
Najlepiej poddać się badaniom przesiewowym w konsultacji w miejscu zamieszkania - tam lekarze mają zagwarantowane nie tylko przyjęcia do tego rodzaju diagnozy, ale także duże doświadczenie w jej przeprowadzaniu.
Ważne jest, aby zachować spokój i wierzyć, że wszystko będzie dobrze z dzieckiem, nie rezygnując z możliwości poznania stanu dziecka w jak największym stopniu. Screening zapewnia możliwość.