8 tygodni ciąży: co dzieje się z płodem i przyszłą matką?
Wczesne tygodnie ciąży są bardzo ważnym okresem: w tym czasie w organizmie dziecka i organizmu występuje wiele istotnych zmian.
Jak określa się termin?
W praktyce położniczej stosuje się specjalny system obliczania wieku dziecka: lekarze określają wiek płodowy dziecka w miesiącach i tygodniach położniczych. 8 tydzień ciąży położnej jest równoważny 6 tygodniom od momentu poczęcia dziecka.
Opinie wielu kobiet wskazują, że jest im bardzo trudno korzystać z medycznego systemu liczenia w celu określenia wieku dziecka. Przyszłe mamy z reguły używają kalendarza liczenia, licząc datę bezpośrednio od daty zapłodnienia.
Aby określić okres położniczy, lekarze używają daty pierwszego dnia ostatniego cyklu miesiączkowego. Aby to zrobić, na pewno sprawdzą z kobietą, kiedy ma miesięczne opóźnienie. Ta metoda liczenia jest uważana za bardziej dokładną w praktyce medycznej i była z powodzeniem stosowana przez położników w różnych krajach świata.
Tak więc cały okres noszenia dziecka przy użyciu tej metody wyniesie 280 dni lub czterdzieści tygodni. System kalendarza do obliczania wieku płodu od momentu poczęcia różni się nieco od systemu stosowanego przez ginekologów położników.
Aby nie pomylić się, lekarze zalecają przyszłym matkom także skupienie się na okresie zdefiniowanym w miesiącach i tygodniach położniczych.
Zawiera kobietę
W pierwszym trymestrze ciąży w kobiecym organizmie pojawia się wiele różnych zdarzeń, co jest w dużej mierze spowodowane zmieniającymi się hormonami. Prowadzi to do tego, że przyszła mama w tym okresie ciąży zaczyna pojawiać się określone objawy. Wiele kobiet zauważa, że odczuwają zmiany w swoich ciałach i wrażeniach, których wcześniej nie doświadczyły.
Aktywnie rozwijające się dziecko w łonie matki zwiększa przyrost masy ciała kobiety w ciąży. Aby określić ten wskaźnik, lekarze stosują tzw. Przyrost masy ciała. W tym celu przeprowadzają ważenie podczas konsultacji.
Taka prosta i skuteczna metoda badania pozwala lekarzowi uzyskać pośrednie wskazówki dotyczące wzrostu dziecka. Dla każdego okresu ciąży istnieją pewne wskaźniki przyrostu masy ciała.
Podczas wszystkich miesięcy rodzenia lekarz wprowadza tę figurę do dokumentacji medycznej przyszłej matki, co pozwala śledzić dynamikę przebiegu ciąży, a także terminowo korygować występujące naruszenia.
Prawie codziennie w organizmie kobiety zmienia się stężenie substancji hormonalnych.Ta funkcja jest po prostu konieczna, aby zapewnić, że rozwój wewnątrzmaciczny dziecka postępuje tak, jak powinien.
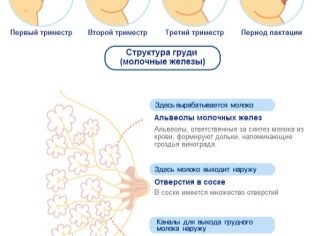
Wzrost we krwi hormonów żeńskich narządów płciowych przyczynia się do tego, że przyszła matka manifestuje określone zmiany w gruczołach piersiowych. Z reguły w tym okresie aureole stają się większe, sutki stają się ciemniejsze.
Do tego czasu dziecko nosi pierś najczęściej wzrasta o kilka centymetrów. Ból w gruczołach piersiowych, nawet na tle ich obrzęku, zwykle nie występuje. Wiele kobiet zauważa nawet, że ich piersi przestały już boleć w tym okresie.
Lekarze w tym okresie zalecają przyszłej matce monitorowanie stanu gruczołów mlecznych. Właściwa pielęgnacja kosmetyczna pomoże zmniejszyć liczbę „rozstępów”, a także zachować delikatną skórę.
W tym celu eksperci zalecają staranne dobranie bielizny. Prawidłowy biustonosz pomoże przyszłej matce zmniejszyć prawdopodobieństwo wystąpienia objawów niepożądanych w przyszłości. Bardzo ważne jest, aby został wybrany prawidłowo i nie ścisnął mocno piersi.. Należy wybrać produkty szyte głównie z naturalnych tkanin.
W czasie ciąży bardzo ważne jest monitorowanie integralności skóry w okolicy gruczołów mlecznych, a zwłaszcza sutków. Rozciąganie i powiększanie piersi może spowodować, że skóra stanie się bardziej sucha i może pęknąć. Jeśli taka manifestacja zaczyna przeszkadzać przyszłej matce, powinna wybrać produkt kosmetyczny do leczenia skóry. Preferuj produkty hipoalergiczne.
Wrażenia
W początkowym okresie noszenia dziecka kobieta w ciąży ma wiele objawów klinicznych. Noszenie dziecka jest naprawdę wyjątkowym wydarzeniem biologicznym, a objawy, które odczuwa przyszła matka podczas pierwszej ciąży, nigdy nie będą równoważne objawom pojawiającym się podczas drugiej i kolejnych ciąż.
W niektórych przypadkach przyszła mama może mieć biegunkę, której towarzyszy wysoka temperatura ciała i ból brzucha. Takie niekorzystne objawy kliniczne mogą być objawem toksykoterapii przenoszonej przez żywność. W takim przypadku samoleczenie jest niezwykle niebezpieczne i należy natychmiast zwrócić się o pomoc medyczną.. Zatrucie pokarmowe jest nie tylko niebezpiecznym stanem dla najbardziej ciężarnej kobiety, ale także dla dziecka.
Emocje i nastrój
Zmiany poziomu hormonów przyczyniają się do tego, że przyszłe matki mogą reagować zbyt „gwałtownie” na wydarzenia w życiu. Często towarzyszą temu specyficzne wahania nastroju. Takie zmiany emocji rozwijają się w większości przypadków dość szybko. Tak więc kobieta może się radować i śmiać, a po chwili wpaść w nudny nastrój lub płakać.
Takie zmiany w zachowaniu umysłowym nie są charakterystyczne dla wszystkich przyszłych matek: ich wygląd jest w dużej mierze zależny od indywidualnych cech psychiki.
Większość kobiet, które już stały się matkami, twierdzi, że bardzo trudno było im kontrolować „błyski” emocji podczas noszenia dzieci. Niektórzy zauważyli nawet, że niekontrolowana reakcja emocjonalna utrzymywała się przez cały okres ciąży. Inne kobiety, przeciwnie, nie miały podobnych objawów lub były tylko nieznacznie wyrażone.
Stresujące efekty i nadmierna aktywność umysłowa przyczyniają się do tego, że kobieta zaczyna odczuwać ból głowy. Skurcz naczyń krwionośnych (skurcz) prowadzi do rozwoju tego niekorzystnego objawu.
Silny stres przyczynia się również do tego, że niektóre kobiety mogą odczuwać zawroty głowy. Z reguły ten objaw pojawia się jaśniej po zmianie pozycji ciała.Jeśli kobieta w ciąży ma silne zawroty głowy i ogólne osłabienie, powinna zdecydowanie powiedzieć lekarzowi o tych odczuciach.
Najczęściej kobiety skarżą się lekarzom, że mają problemy ze snem i bezsennością. Brak pełnego odpoczynku nocnego zwykle przyczynia się do tego, że przyszła mama ma senność w ciągu dnia.
Niektóre kobiety w tym okresie rozrodczym mogą czuć się bardzo zmęczone, a wraz z rozwojem dziecka ten objaw może się tylko nasilić.
W większości przypadków na tym etapie ciąży manifestuje się nawet przy umiarkowanym obciążeniu. Przyszła matka może być bardzo zmęczona, nawet gdy wykonuje swoje zwykłe prace domowe. Zmniejszy się tolerancja na trening fizyczny wraz z rozwojem ciąży.
Aby kobieta w ciąży była mniej zmęczona, powinna przestrzegać wszystkich zaleceń lekarzy, aby utrzymać zdrowy tryb życia. Jeśli to możliwe, zmniejsz wszystkie możliwe naprężenia.
Ćwiczenia należy również wybierać indywidualnie. Doskonałą opcją poprawy zdrowia i psychiki kobiet na tym etapie ciąży są specjalne ćwiczenia oddechowe. Techniki te pomagają przywrócić pełne zaopatrzenie w tlen, zmniejszając tym samym skurcze naczyń krwionośnych. Promuje dobre funkcjonowanie mózgu, jak również wszystkich narządów wewnętrznych.
Nadmierny stres może prowadzić do wznowienia objawów niepożądanych. Odpoczynek, przeciwnie, przyczynia się do odbudowy komórek nerwowych i jest niezbędny do fizjologicznej pracy układu nerwowego. Właściwa zmiana pracy i odpoczynku pomoże przyszłej matce poczuć się znacznie lepiej.
Kobieta w ciąży musi pamiętać, że gdy niesie dziecko, jest odpowiedzialna nie tylko za swoje zdrowie, ale także za swoje dziecko. Schemat dnia matki ma ogromny wpływ na rozwój wewnątrzmaciczny dziecka: spokojniejsza i bardziej zadowolona matka, tym lepiej i pełniej rozwija się jej dziecko.
Zmiany w funkcjonowaniu przewodu pokarmowego
Podczas ciąży układ trawienny przyszłej matki zaczyna działać w nietypowym trybie, który jest wspierany przez zmieniające się tło hormonalne.
Zakres różnych doznań może być dość duży. Niestety, wiele przyszłych matek ma wiele niekorzystnych objawów w przewodzie pokarmowym.
Najczęstszym z nich może być nudności. Toksykoza pierwszej połowy ciąży, niestety, jest obecnie rejestrowana dość często.
Nie mniej nieprzyjemnym objawem są wymioty. Oba te objawy kliniczne z reguły rozwijają się razem: nieznośne i narastające nudności zwykle kończą się wymiotami.
Objawy te pojawiają się z reguły rano i przyczyniają się do utraty apetytu. Niektóre kobiety stosują różne sztuczki, aby pozbyć się nudności i wymiotów: często używają cytrusów lub mennic. Jednak radzenie sobie z objawami zatrucia jest dość trudne.
Wzrost krwi specjalnego żeńskiego hormonu, progesteronu, prowadzi do pojawienia się tych niewygodnych objawów. Wzmacnia również działania niepożądane i laktogen łożyskowy. Ta substancja hormonalna aktywnie zaczyna wytwarzać tkankę łożyskową.
Kombinacja tych hormonów przyczynia się do tego, że zmienia się ton włókien mięśni gładkich, które tworzą wewnętrzne narządy przewodu pokarmowego. W większości przypadków te działania niepożądane są prawie całkowicie w połowie ciążykiedy hormonalne tło kobiece ulega dalszym zmianom.
Nie mniej charakterystycznym objawem występującym na tym etapie ciąży jest pojawienie się zgagi. Bardzo często rozwija się po spożyciu tłustych i smażonych potraw.
Jednak w niektórych przypadkach może pojawić się niezależnie: na przykład częstą przyczyną jest wysokie stężenie progesteronu we krwi. Osłabienie tonu przełyku i żołądka może wywołać refluks (refluks) kwaśnych treści. Przyczynia się to do tego, że kobiety odczuwają dyskomfort.
Ryzyko wystąpienia objawów niepożądanych ze strony przewodu pokarmowego jest znacznie wyższe u przyszłych matek cierpiących na przewlekłe choroby układu pokarmowego. W tym przypadku, w celu zmniejszenia manifestacji zgagi pomoże obserwować prawidłowe odżywianie. Wszystkie produkty, które zwiększają kwasowość soku żołądkowego, na tym etapie ciąży lepiej jest wykluczyć.
W tym czasie kobiety często doświadczają zaburzeń czynnościowych stolca w postaci zaparcia, gdy przyszła mama nie wypróżnia się regularnie lub może nawet doświadczać trudności i bólu podczas wysiłku.
Pomoc w normalizacji regularności stolca może poprawić dietę. W tym celu bardzo ważne jest włączenie do codziennej diety warzyw bogatych w błonnik. Owoce i jagody zebrane w sezonie zawierają również ogromną ilość witamin i mikroelementów, które są przydatne podczas ciąży.
Do regularnych stolców potrzebne są lakto i bifidobakterie. Są zaangażowani w utrzymanie normalnej ilości korzystnych mikroorganizmów, które żyją w jelitach. Dzięki nim proces trawienia.
Zawartość lakto-i bifidobakterii jest wysoka w fermentowanych produktach mlecznych, które powinny być spożywane codziennie przez przyszłą matkę. W tych produktach zawarty jest również wapń, który wspiera optymalne funkcjonowanie układu mięśniowo-szkieletowego.
Co martwi przyszłą matkę?
Nawet przy zdrowej ciąży kobieta może mieć bardzo znaczące zmiany w swoim ciele. Przyczynia się to do tego, że może odczuwać pewien dyskomfort.
Wiele pojawiających się objawów jest tymczasowych. W ciągu kilku tygodni, wraz ze zmianami hormonalnymi, będą się one również zmieniać i stopniowo znikać.
Oprócz naturalnych zmian charakterystycznych dla tego okresu ciąży kobieta może rozwinąć pewne patologie. Tylko lekarz może je zainstalować na czas. Przyszła matka powinna być bardzo ostrożna, aby śledzić zmiany zachodzące w jej ciele. Pojawienie się niepokojących objawów powinno być powodem jej wizyty u lekarza. Terminowa diagnoza pomaga zapobiegać niebezpiecznej patologii i płodowi.
Ból kręgosłupa
Dość często przyszła mama czuje, że ma ból lub ciągnie dolną część pleców. Ten objaw zwykle nasila się po podniesieniu ciężarów lub szybkim chodzeniu.
W miarę rozwoju ciąży ból kręgosłupa lędźwiowego z reguły wzrasta. Ułatwia to wzrost wielkości macicy i dość duży rozmiar dziecka. U kobiet w ciąży po IVF i noszących bliźnięta objaw ten z reguły pojawia się wyraźniej.
Duży rozmiar płodu jest także przyczyną bólu w dolnej części pleców. Aby zmniejszyć przejawy bólu, wiele kobiet próbuje przyjąć specjalną pozycję funkcjonalną: siedzą na kanapie lub krześle, wkładając kilka poduszek pod dolną część pleców, a następnie odchylają się na plecy. Taka sytuacja nieco „rozładowuje” bolesną część kręgosłupa, poprawiając samopoczucie.
Na tym etapie ciąży przyszła mama może również zauważyć, że bolesna kość ogonowa. Aktywnie rosnąca macica prowadzi również do pojawienia się tego objawu: wywiera nacisk na kręgosłup lędźwiowo-krzyżowy, co może prowadzić do pojawienia się w nim bólu.
Kobiety z chorobą zwyrodnieniową stawów lub złamaniami kręgosłupa mogą odczuwać bardziej intensywny ból. W takim przypadku powinni zawsze skonsultować się z lekarzem.Lekarz powinien rozważyć noszenie pomocniczych produktów ortopedycznych. Specjalne gorsety i bandaże zmniejszają objawy bólu w plecach, ale te produkty ortopedyczne są przepisywane z powodów medycznych.
Aby zapobiec pojawieniu się niepożądanych objawów w kręgosłupie przyszłej matki, bardzo ważne jest przestrzeganie prawidłowego trybu dnia.
Podczas ciąży należy ograniczyć się do klas intensywnego wysiłku fizycznego, a nie do podnoszenia ciężkich przedmiotów. Nieprawidłowe obciążenie statyczne i dynamiczne może prowadzić do bolesnych zmian w kręgosłupie, pogarszając samopoczucie kobiety w ciąży.
Skłonność do chorób nieżytowych
Funkcjonowanie odporności podczas noszenia dziecka u kobiet zaczyna się zmieniać. Ta biologiczna cecha jest zaprogramowana przez naturę. Konieczne jest, aby układ odpornościowy matki nie postrzegał dziecka jako „obcego” obiektu genetycznego, a zatem nie odrzuca go.
Zmniejszona praca układu odpornościowego prowadzi do tego, że podatność przyszłej matki na różne infekcje wirusowe i bakteryjne wzrasta. Ryzyko zimna również wzrasta wielokrotnie.
Przeziębieniom towarzyszy gorączka, naruszenie oddychania przez nos, przekrwienie błony śluzowej nosa, katar. Kobieta zaczyna odczuwać ból gardła i zaczerwienienie.
W niektórych przypadkach występuje bolesność w części ustnej gardła, a nawet kaszel. Jeśli stan zapalny spadnie poniżej, ból występuje podczas połykania. Kobieta czuje się źle, zwiększa słabość.
Przyszłe matki cierpiące na przewlekłe choroby górnych dróg oddechowych są narażone na zwiększone ryzyko wystąpienia przeziębienia. Z reguły nawet hipotermia może prowadzić do pogorszenia się w nich patologii. W tym samym czasie objawy zapalne zimna objawiają się pod koniec pierwszego dnia od momentu zachorowania kobiety.
Przyszła mama powinna być zawsze chroniona w czasie ciąży przed hipotermią i ewentualnym przeziębieniem. Ważne jest, aby pamiętać, że w tym okresie jest odpowiedzialna nie tylko za siebie, ale także za swoje dziecko.
Konsekwencje ostrej infekcji wirusowej układu oddechowego we wczesnych stadiach ciąży mogą być dość niebezpieczne: w tym czasie w organizmie dzieci wszystkie ważne organy i układy są układane.
Niektóre wirusy są w stanie przeniknąć przez barierę hemato-łożyskową, docierając do krwiobiegu dziecka. Może to przyczynić się do rozwoju niebezpiecznych chorób u dziecka w przyszłości, a także pogorszyć dalszy przebieg ciąży.
Nasilenie objawów niepożądanych może być różne. W dużej mierze zależy to od początkowego stanu kobiety. Obecność przewlekłych patologii górnych dróg oddechowych z reguły znacznie pogarsza przebieg chorób układu oddechowego.
Lekarze nie zalecają samodzielnego leczenia infekcji wirusowej lub bakteryjnej. W początkowym okresie ciąży niezwykle niebezpieczne jest również niekontrolowane stosowanie różnych środków przeciwbakteryjnych.
Ważne jest, aby pamiętać, że tylko specjaliści przypisują antybiotyki kobietom w ciąży. Niezależne niekontrolowane stosowanie tych leków może spowodować rozwój dziecka o różnych wadach i wadach wewnątrzmacicznych.
Jeśli przyszła mama ma objawy infekcji wirusowej lub bakteryjnej, powinna zdecydowanie skonsultować się z lekarzem. Jeśli ogólny warunek nie pozwala, możesz zadzwonić do lekarza do domu. Nie powinieneś sam przychodzić do kliniki, jeśli kobieta ma wysoką temperaturę ciała.
Aby wyeliminować niekorzystne objawy zatrucia wirusowego, lekarz zaleci wystarczającą ilość ciepłego napoju. Odpowiednie są napoje owocowe i owocowe z jagód i owoców bogatych w witaminę C. Herbata z cytryną nadaje się również jako napój rozgrzewający.
W przypadku leczenia objawowego specjaliści stosują leki, które nie wpływają niekorzystnie na zarodek. Wybór terapii powinien być prowadzony przez lekarza prowadzącego.
Jeśli przyszła matka ma jakiekolwiek patologie alergiczne lub nietolerancję na określony rodzaj leków, musi ostrzec swojego lekarza o tym - specjalista wybierze optymalny schemat leczenia, który będzie skuteczny dla chorej matki i nie zaszkodzi dziecku rozwijającemu się w jej brzuchu .
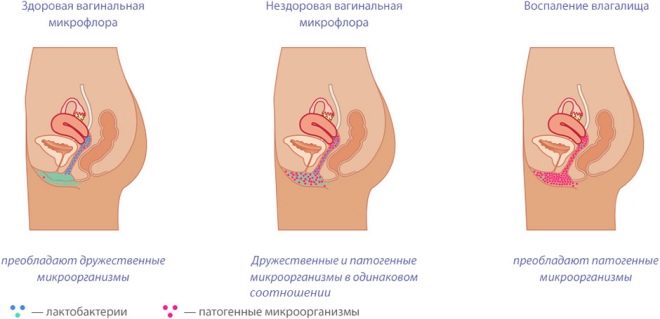
Co może być wydzieliną z pochwy?
W tym okresie ciąży kobieta w ciąży może otrzymywać płyn biologiczny z pochwy. Zarówno fizjologiczny, jak i patologiczny wpływ może powodować ten objaw.
Wiele przyszłych matek może mieć lekkie wydzieliny lub śluz z pochwy, wyglądające jak przezroczysty lub białawy płyn.
Konsystencja rozładowania jest inna. W większości przypadków jest dość płynny i ma neutralny zapach. Rozwój takich objawów klinicznych przyczynia się do specjalnych zmian, które zaczynają się pojawiać w żeńskim układzie rozrodczym. Uruchom ich hormony.
Pojawienie się tego rodzaju wydzieliny z pochwy w pierwszej połowie ciąży ma charakter fizjologiczny: wpływ substancji hormonalnych na komórki nabłonkowe prowadzi do tego, że syntetyzują one glikogen, co powoduje wzrost korzystnych mikrobów, które normalnie żyją w pochwie.
Takie mikroorganizmy pomagają utrzymać optymalne pH medium wilgoci, pomagając w ten sposób chronić organizm kobiety przed różnymi chorobami. Zmiany w mikroflorze mogą być początkową przyczyną rozwoju wielu patologii, w tym pleśniawki.
Choroba ta jest spowodowana nadmiernym rozwojem grzybów drożdżowych Candida, których szybki wzrost prowadzi do pojawienia się niewygodnych objawów.
Ważnym klinicznym objawem choroby jest pojawienie się białego wydzieliny z pochwy przypominającej wyglądem twaróg. Nie mniej niekorzystnym objawem, który uzupełnia wygląd wyładowania, jest swędzenie w strefie intymnej. Można to wyrazić na różne sposoby, a czasami staje się tak nie do zniesienia i silnie, że zasadniczo narusza zwykły styl życia kobiety.
Jeśli kobieta ma niekorzystne objawy kandydozy, nie powinna się wahać skontaktować z lekarzem. Specjalista wykona niezbędny kompleks leczenia dla pacjenta.
W pierwszej połowie ciąży, kiedy aktywnie zachodzą procesy organogenezy u dziecka, lekarze preferują leczenie kandydozy środkami miejscowej terapii. Takie leki normalizują pH strefy intymnej i zmniejszają proces zapalny. Właściwa terapia pomoże wyeliminować niekorzystne objawy pleśniawki bez szkody dla małego zarodka.
Na tym etapie ciąży przyszła mama ma śluzową zatyczkę, która chroni wewnętrzną jamę macicy przed przenikaniem niebezpiecznych infekcji i narażeniem na czynniki zewnętrzne. Pozostanie w układzie płciowym prawie do narodzin dziecka.
Kolor wydzieliny we wczesnej ciąży może być bardzo zróżnicowany. Jednym z niepokojących objawów jest pojawienie się „kiczu” z dróg rodnych. Zwykle wyładowanie w tym przypadku ma jasnobrązowy lub ciemny kolor.
Pojawienie się takiego wyładowania powinno być powodem do konsultacji z lekarzem, zwłaszcza jeśli towarzyszy mu pojawienie się w przyszłości matki z bólem w podbrzuszu lub pogorszenie stanu zdrowia.
Plamienie jest objawem, który koniecznie wymaga medycznej interpretacji. Niektóre kobiety wykrywają krew w bieliźnie po seksie lub w pierwszym dniu po wykonaniu diagnostycznego przezpochwowego USG. W tym przypadku nie panikuj. Wszystkie objawy niepożądane znikną same w ciągu 1-2 dni.
Jeśli krwawienie z dróg rodnych nastąpiło bez wyraźnego powodu, wówczas przyszła mama powinna zawsze skontaktować się z ginekologiem położnikiem. Ten objaw może być spowodowany różnymi patologiami narządów rozrodczych. Tak więc krwiakowi macicy lub patologii łożyska może towarzyszyć pojawienie się krwi iw tym przypadku wymagana jest pilna interwencja medyczna.
Kiedy pojawia się krwawienie, bardzo ważne jest przeprowadzenie kompleksowej oceny stanu zarówno kobiety, jak i jej dziecka. W tym celu lekarz koniecznie przeprowadzi badanie kliniczne, aw razie potrzeby zaleci poddanie się nieplanowanemu badaniu USG.
Badania te są konieczne, aby lekarz zrozumiał, jak dziecko czuje się w łonie matki. Oczywiście, aby śledzić wypływ z dróg rodnych, wszystkie kobiety powinny.
Szczególnie uważne powinny być przyszłe matki, które mają obciążoną historię ginekologiczną. Tak więc, jeśli poprzednie ciąże kobiety zakończyły się spontanicznymi poronieniami, powinna być bardziej uważna na jej zdrowie.
Dyskomfort w jamie brzusznej
Do tego czasu przyszłe matki mogą doświadczać różnych wrażeń. Są one związane głównie z faktem, że istnieje aktywne powiększenie macicy.
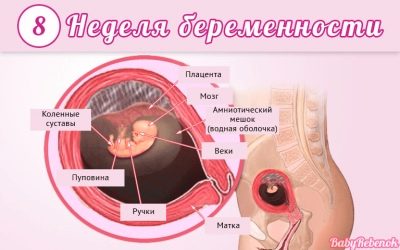
Na tym etapie ciąży nadal rośnie. Jego rozmiar jest porównywalny do grejpfruta. Stopniowo ściany macicy również zaczynają gęstnieć. Jest to konieczne, aby dziecko było niezawodnie chronione przed skutkami niekorzystnych czynników środowiskowych.
Aktywnie wzrastająca macica przyczynia się do tego, że kobieta ma inne odczucie w brzuchu: może odczuwać mrowienie lub ciągnięcie bólu. Zazwyczaj objawy te nie pojawiają się zbyt wiele.
Wzrost brzucha przyczynia się do tego, że kobieta wybiera wygodniejszą pozycję do spania. Tak więc spanie na brzuchu staje się już niewygodne. Nawet jeśli podczas snu kobieta wpadła w tę pozycję, nie powinna się bać. Aby skrzywdzić dziecko, nie może tego zrobić. W przyszłości, wraz ze wzrostem brzucha, przyszła mama po prostu nie może spać.
Objawom dyskomfortu, które rozwijają się w brzuchu, z reguły nie towarzyszy pogorszenie ogólnego samopoczucia. W ciągu dnia mogą wystąpić kilka razy i niezależnie przejść.
Niekorzystnym objawem klinicznym jest wzrost bólu brzucha i towarzyszy mu rozwój krwawienia z dróg rodnych. W takim przypadku ważne jest, aby natychmiast skonsultować się z lekarzem.
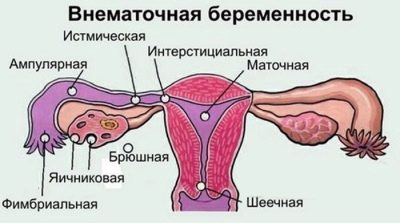
Czasami w 7-8 tygodniu ciąży lekarze określają ciążę pozamaciczną. W tym przypadku zarodek rozwija się nie w macicy, ale w jajowodzie. To ciało nie jest dostarczane przez naturę do noszenia dziecka.
Ciąża Tubal nie ma dalszego rozwoju. Prowadzi to do jego spontanicznej przerwy. Towarzyszy temu stan ciężkiego krwawienia z dróg rodnych i silny ból brzucha. Nasilenie bólu może być tak poważne, że kobieta może nawet stracić przytomność.
Ból brzucha w ciąży ciążowej może również „dawać” się w dolnej części pleców. W tym przypadku zmiana pozycji ciała nie przynosi ulgi przyszłej matce, a objawy postępują. W tej sytuacji wymagana jest pilna interwencja medyczna.
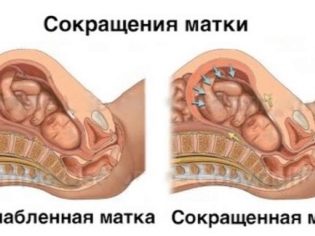
Jednym z najważniejszych kryteriów klinicznych jest określenie napięcia macicy. Pokazuje, jak dobrze funkcjonują i dobrze funkcjonują ściany macicy. Zwykle warstwa mięśniowa narządu rodnego (myometrium) może się kurczyć. Ta cecha wynika ze struktury: jest utworzona przez włókna mięśni gładkich umieszczone w różnych kierunkach.
Te elementy kurczliwe mogą pęcznieć pod wpływem hormonów, co jest konieczne do zwiększenia grubości ściany macicy. Skurczność ocenia się przez określenie tonusu.
Wzrost tego wskaźnika nazywa się hipertonizm. W tym stanie groźba spontanicznej aborcji jest dość duża. W tym przypadku, indywidualne zalecenia dla kobiety, mające na celu normalizację tonu macicy.
Najbardziej optymalny jest stan kliniczny normalny tonus, który charakteryzuje się normalnym ciśnieniem wewnątrzmacicznym i w którym dziecko w nim rozwija się optymalnie.
Jakie badania są przeprowadzane?
Jeśli z jakiegoś powodu przyszła mama nie zarejestrowała się w poradni przedporodowej w celu zajścia w ciążę, zdecydowanie powinna to zrobić. Równie ważny jest wybór lekarza, który będzie obserwował kobietę przez cały okres rodzenia.
Przy rejestracji lekarz musi koniecznie przeprowadzić kompleks diagnostyki. Jest to konieczne, aby zidentyfikować obecność wszystkich chorób u przyszłych matek. W przyszłości taka diagnoza pomoże w prognozowaniu ciąży, a także w odpowiednim czasie monitoruje prawdopodobne powikłania.
Jeśli kobieta w ciąży ma jakiekolwiek choroby narządów wewnętrznych, lekarz może skierować ją na konsultacje pomocnicze do specjalistów innych specjalności. Lepiej, żeby lekarze przedstawiali swoje zalecenia już na wczesnym etapie ciąży.
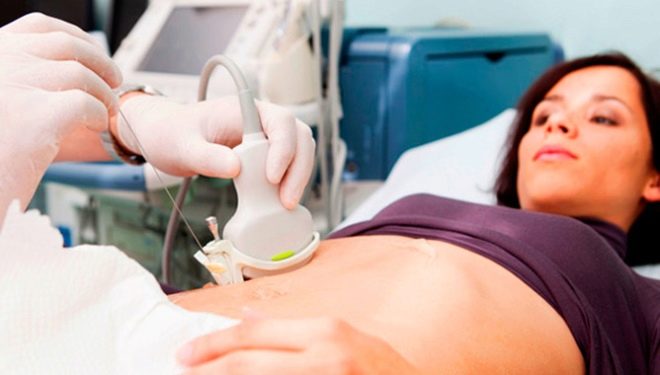
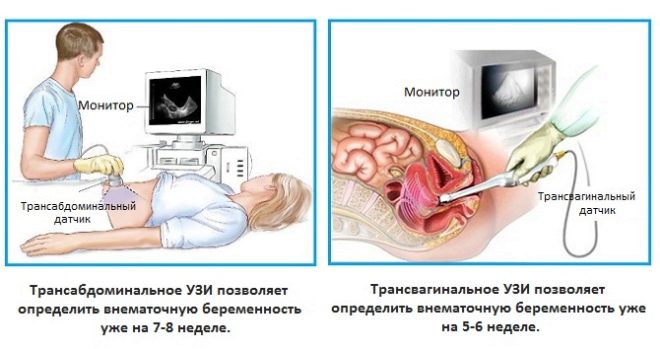
Po 7-8 tygodniach lekarz może zalecić badanie ultrasonograficzne. Wykonywany jest dla kobiet w celu potwierdzenia ciąży i wykluczenia jej ektopowego wariantu.
Ultradźwięki w tym okresie mogą być przeprowadzane w przypadku podejrzenia ciąży mnogiej, a także kobiet w grupach wysokiego ryzyka. Badanie ultrasonograficzne w tym okresie można wykazać przyszłym matkom w wieku powyżej 35 lat lub poniżej 18 lat.
W niektórych przypadkach USG wykonuje się na kobietach, które miały złożone patologie w poprzednich ciążach. Niektóre choroby żeńskich narządów płciowych mogą również wskazywać na tę metodę badań.
Ultradźwięki można przeprowadzać różnymi metodami. W większości przypadków lekarze stosują metodę przezpochwową na wczesnym etapie. Ta metoda pozwala uzyskać bardziej dokładne i wiarygodne wyniki.
Istnieją pewne przeciwwskazania medyczne do prowadzenia tego typu badań. Jeśli zostaną zidentyfikowane, metoda przezpochwowa zostanie zastąpiona przez przezbrzuszną. W tym przypadku lekarz prowadzi badania za pomocą czujnika ultradźwiękowego, który prowadzi do przedniej ściany brzucha.
Aby wykonać USG, należy wybrać doświadczonego i wykwalifikowanego lekarza.
Lekarze mówią, że im spokojniejsza jest kobieta w ciąży podczas badania, tym łatwiej ją wykonać. Wszystkie doświadczenia przyszłej matki są przekazywane jej dziecku. Ważne jest, aby pamiętać o tym od pierwszych tygodni ciąży.
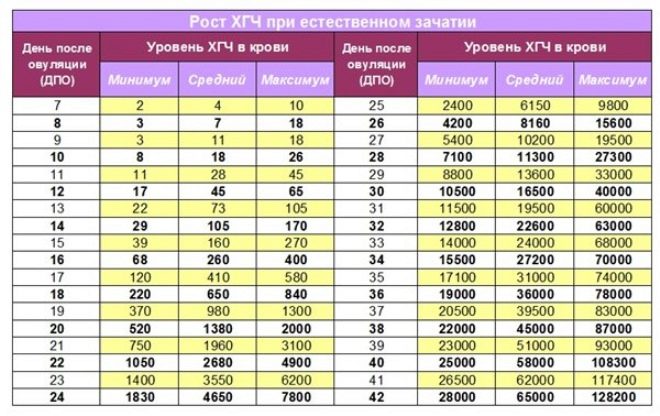
Zmiany stanu hormonalnego można ocenić testując. Jednym z takich testów jest oznaczenie hCG.
Ten specyficzny hormon wzrasta po zapłodnieniu. Jego stężenie w pierwszej połowie ciąży stopniowo wzrasta, co jest niezbędne do pełnego rozwoju embrionalnego dziecka.
Każdemu okresowi ciąży towarzyszą specyficzne zmiany stężenia hCG. Tak w 8. tygodniu szybkość tego hormonu we krwi wynosi około 80000 mIU / ml.
To kryterium kliniczne jest uśrednione. Przyszła matka nie powinna natychmiast wpadać w panikę, jeśli z jakiegoś powodu odbiega od normy. W takim przypadku zdecydowanie należy skonsultować się z lekarzem ginekologiem położnikiem.
Jeśli kobieta nosi kilka dzieci jednocześnie, jej wartości HCG będą inne. W tym przypadku lekarze stosują specjalne tabele z normami gonadotropiny kosmówkowej, opracowanymi dla ciąż mnogich.
Przyszła matka, która jest zarejestrowana w poradni przedporodowej dla ciąży, z pewnością otrzyma inne testy. Musi więc przejść ogólną analizę krwi i moczu, a także badań biochemicznych.Określono także poziom cukru we krwi, RW, wirusowe zapalenie wątroby typu B, HIV.
W niektórych przypadkach kompleks analiz można rozszerzyć. Dzieje się tak głównie, gdy kobieta w ciąży ma jakiekolwiek przewlekłe choroby narządów wewnętrznych. W takiej sytuacji lekarze zalecają dodatkową diagnostykę na odpowiednim profilu patologii.
Czy możliwe jest życie seksualne?
To pytanie jest dość powszechne. Często zdarza się, że pary, obawiając się zaszkodzić swoim przyszłym dzieciom, świadomie ograniczają seks.
Lekarze twierdzą, że przyszli rodzice powinni wybierać wygodniejsze pozycje, aby kobieta nie odczuwała dyskomfortu lub bólu brzucha.
Prowadzenie życia seksualnego jest możliwe przy zdrowym przebiegu ciąży. Jeśli ryzyko rozwoju patologii jest raczej wysokie, lekarz może zalecić ograniczenie płci.
Ważne jest, aby to zauważyć Każda konkretna sytuacja jest indywidualna. Możliwość prowadzenia życia seksualnego z bezpieczeństwem dla dziecka określa tylko ginekolog położnik, który obserwuje przyszłą matkę i wie o cechach jej zdrowia.
Cechy rozwoju embrionalnego
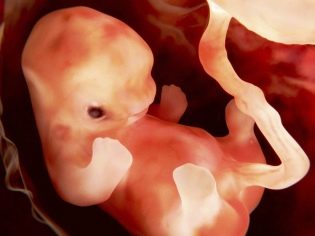
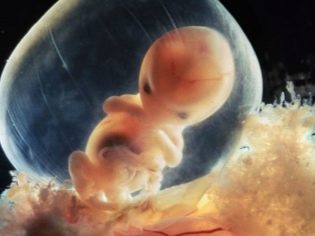
W tym okresie ciąży lekarze nazywają dziecko „embrionem”. Jego wymiary są tak małe, że są dokładnie określane tylko podczas prowadzenia ultradźwięków.
Ten okres ciąży jest bardzo ważny. Dziecko tworzy ważne narządy i układy. Gdy pojawi się taka zakładka, w przyszłości ciało dziecka będzie funkcjonować po urodzeniu.
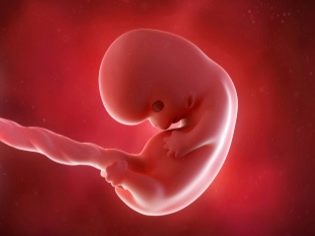
Rozmiar zarodka jest dość mały: ma 1,5 cm długości i waży bardzo niewiele - około kilku gramów.
Naukowcy zauważają, że w pierwszych 8 tygodniach rozwoju embrionalnego dziecko ma ogromny skok w rozwoju fizjologicznym. Takie zmiany w przyszłości po narodzinach dziecka i nie wystąpią.
Oprócz ciała dziecka narządy wewnętrzne zaczynają się aktywnie tworzyć. Pojawiają się więc tkanki wątroby i nerki.
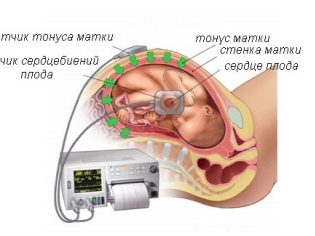
Co ciekawe, okruchy już stworzyły prawdziwe serce, które funkcjonuje. Bicie serca dziecka jest ważnym znakiem klinicznym. Ten wskaźnik jest oceniany podczas ultradźwięków. Aby to zrobić, specjalista oblicza liczbę uderzeń serca przez 60 sekund.
Jeśli serce embrionu bije zbyt często, lekarze go diagnozują. tachykardia. Zmniejsza się liczba uderzeń serca na określony czas bradykardia.
Liczba małych uderzeń serca w normalnym zakresie (110-130 uderzeń na minutę) wskazuje, że układ sercowo-naczyniowy dziecka działa optymalnie. Bardzo ważne jest monitorowanie bicia serca zarodka, ponieważ zmiana tego wskaźnika klinicznego jest oznaką niebezpiecznych patologii płodu.
Na tym etapie dziecko nadal układa układ trawienny, oddechowy i rozrodczy. Określenie płci dziecka za pomocą ultradźwięków może być nieco późniejsze, ponieważ narządy rozrodcze są tylko układane.
Jak wygląda embrion?
Na tym wczesnym etapie ciąży mały zarodek przypomina maleńką osobę i ma wydłużone ciało.
Twarz dziecka na tym etapie rozwoju embrionalnego zaczyna się zmieniać, jego oczy zaczynają być układane. Mają nawet pierwsze początki siatkówki i barwnego pigmentu. Spojrzenie na ten termin u dziecka wydaje się ogromne, co ułatwia brak powiek. Orbity nadal się tworzą.
Nos ma wyraźniejszy kontur, ale nadal jest płaski. Dziąsła, a nawet początki zębów mlecznych tworzą się w jamie ustnej. Stopniowo zacznij tworzyć uszy. Pierwsze podstawy małych palców pojawiają się na rękach i stopach. Są jednak nadal przylegające do siebie. W przyszłości zostaną rozdzielone.
Więcej informacji na temat ósmego tygodnia ciąży można znaleźć w następnym filmie.