Ultradźwięki w drugim trymestrze ciąży: terminy i standardy
Połowa ciąży to najpiękniejszy czas. Przyszła matka wciąż nie jest zmęczona swoją „interesującą pozycją”, ale już zdołała cieszyć się okresem oczekiwania dziecka. W tym okresie przypada drugi planowany sondaż, który nazywa się badaniem przesiewowym drugiego trymestru. Obejmuje diagnostykę ultradźwiękową i analizę biochemiczną krwi. W tym materiale zostanie opisany fakt, że dziecko może pokazać w tym czasie ultradźwięki i rozszyfrować protokół badania.
Dlaczego tego potrzebujesz?
Badanie ultrasonograficzne w drugim trymestrze ciąży jest częścią badania przesiewowego, którego zadaniem jest identyfikacja zwiększonego ryzyka posiadania dziecka z genetycznymi i innymi patologiami i anomaliami. Na zlecenie Ministerstwa Zdrowia Rosji badania prowadzone w pierwszym i drugim trymestrze są uważane za obowiązkowe. Kobiety przekazują je za darmo w lokalnym poradnictwie.
Wskaźniki, które lekarz USG otrzymuje za pomocą specjalnego programu komputerowego, są przetwarzane wraz z wynikami badania krwi, w którym określa się hormony i białka, których poziom może wskazywać na możliwe patologie u dziecka i problemy z ciążą.
W pierwszym trymestrze ustala się zawartość hCG i PAPP-A we krwi, w drugim przeprowadza się tzw. Potrójny test - hCG, estriol, alfa-fetoprotein.
Program „gromadzi” dane uzyskane z dwóch źródeł, analizuje indywidualne zagrożenia - wiek kobiety, obecność złych nawyków i chorób przewlekłych, fakty dotyczące obecności patologii genetycznych w rodzinach przyszłej matki i ojca oraz podaje wynik, który wskazuje, jak dana kobieta ma dziecko Zespół Downa, Edwards, Patau i inne nieuleczalne, a nawet śmiertelne patologie
Badanie przesiewowe w pierwszym trymestrze, który trwa od 10 tygodnia do 13 tygodnia, uważany za najbardziej pouczający. Drugie badanie dostarcza znacznie mniej informacji na temat markerów patologii genetycznej, ale pozwala przyszłej matce zobaczyć jej dorosłe dziecko na monitorze ultrasonograficznym, dowiedzieć się, jak rozwija się dziecko, a także wyjaśnić płeć dziecka. W drugim trymestrze płciowym najłatwiej określić płeć na USG.
Dziecko nie jest jeszcze tak duże, by skurczyć się w bryłę, zamykając w ten sposób widok intymnych miejsc, ale nie tak małe, by nie widzieć utworzonych genitaliów.
Funkcje
Czas drugiego planowanego badania USG nie jest tak silny, jak w przypadku pierwszego badania przesiewowego. Ministerstwo Zdrowia zaleciło przeprowadzenie badania w okresie od 18 do 21 tygodni. W praktyce terminy te można przesunąć w górę iw dół.Często kobieta w ciąży poddawana jest badaniom przesiewowym przez okres 16–17 tygodni, a okresy 10–24 tygodni są również dość powszechne i popularne wśród ginekologów i położników.
Nie tak dawno nie można było przesłać drugiego planowanego badania USG, jeśli pierwsze badanie wykazało wyniki, które nie wzbudzały niepokoju lekarza prowadzącego. Drugie badanie USG było obowiązkowe dla kobiet z grup ryzyka - ciężarnych po 35 roku życia, kobiet, które już miały dzieci z patologiami genetycznymi, oraz niektórych innych kategorii kobiet w ciąży. Teraz druga ankieta jest przeprowadzana dla wszystkich, bez wyjątku, w związku z tym nie należy się martwić, jeśli lekarz ustali kierunek drugiego badania przesiewowego.
USG w drugim trymestrze ciąży jest przeprowadzane w celu zidentyfikowania:
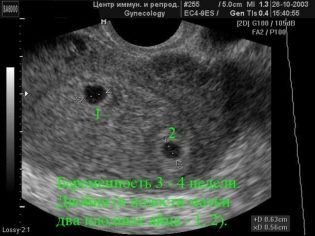
liczba dzieci (zdarza się, że podczas pierwszego badania drugi płód nie jest widoczny i otwiera się na widok lekarza tylko podczas drugiego badania);
pozycja dziecka w macicy, jego przypuszczalna waga, wysokość;
wielkość kończyn, głowy, brzucha osobno dziecka (rozwój każdej części ciała ma ogromne znaczenie dla określenia proporcji i charakterystyki rozwoju dziecka);
tętno dziecka i struktura jego serca;
cechy strukturalne kości twarzy, klatki piersiowej, kręgosłupa;
cechy strukturalne wszystkich ważnych narządów wewnętrznych - nerek, wątroby, płuc, mózgu);
ilość płynu owodniowego (wody otaczające dziecko);
stopień dojrzałości, grubość i położenie łożyska;
stan kanału szyjki macicy, szyjki macicy, obecność lub brak napięcia ściany macicy.
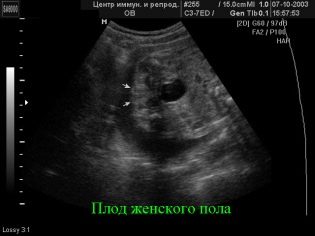
Jeśli płeć okruchów nie jest jeszcze znana lub rodzice mają wątpliwości co do wyników pierwszego badania ultrasonograficznego, nadszedł czas, aby zadać lekarzowi interesujące pytanie, kto „żyje w gruzach” - chłopiec lub dziewczynka. Ale powinieneś mieć świadomość, że standardowy protokół egzaminacyjny nie obejmuje zatem płci dziecka lekarz ma prawo odrzucić tę prośbę lub będziesz musiał zapłacić za tę usługę. Wiele konsultacji oficjalnie obejmowało określenie płci dziecka na liście płatnych usług.
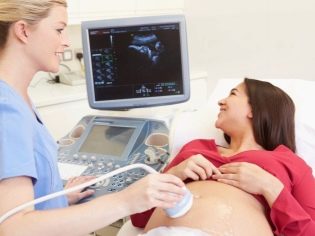
Procedura badania ultrasonograficznego przeprowadzana jest metodą przezbrzuszną - przez ścianę brzucha. Jednak w niektórych przypadkach lekarz stosuje metodę przezpochwową. Czujnik dopochwowy ułatwia uzyskanie wyraźniejszego obrazu dziecka, jeśli matka ma nadwagę, gęstą warstwę tłuszczową na brzuchu, co utrudnia wizualizację przez otrzewną. Czasami obie metody są używane jednocześnie.
Diagnoza trwa około 10 minut bezbolesny i całkowicie bezpieczny dla kobiet i jej dziecka.
Przygotowanie do badania
Jeśli przed pierwszym USG zalecono przygotowanie kobiety do opróżnienia jelit przed wizytą w gabinecie lekarskim, w tym przed nagromadzonymi gazami, przed drugim planowanym USG nie jest wymagane żadne specjalne przygotowanie. Jeśli nawet w jelicie występują nagromadzenia gazów, wyniki ultradźwięków nie będą miały żadnego wpływu. Macica powiększa się, przyciągając pętle jelitowe do tła.
Napełnianie pęcherza również nie jest konieczne.
Możesz wszystko zjeść przed badaniem, ale tuż przed wejściem do sali ultradźwiękowej kobieta może zjeść małą tabliczkę czekolady. Drobna osoba w jej wnętrzu szybko zareaguje na słodycze i zacznie poruszać się bardziej aktywnie, co pozwoli lekarzowi ocenić również funkcje motoryczne dziecka i lepiej rozważyć je w różnych projekcjach.
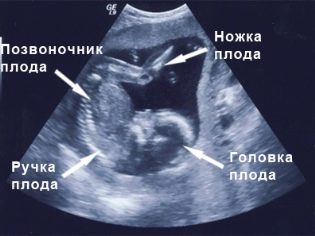
W porozumieniu z diagnostą za drugie badanie USG możesz zabrać ze sobą i ojcem nienarodzonego dziecka. Na monitorze skanera czeka na coś bardzo interesującego, ponieważ teraz owoce są wyraźnie widoczne, można podziwiać jego profil, zobaczyć ramiona i nogi, palce, nos, usta, oczodoły, genitalia. Jeśli badanie USG odbywa się w formacie 3D, przyszli rodzice będą mogli nawet zobaczyć, jak wygląda dziecko.
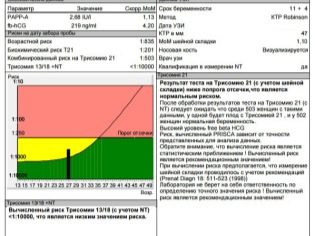
Po zabiegu kobieta otrzymuje protokół badania, w którym znajduje wiele skrótów i wartości liczbowych.Nie każdy lekarz w trakcie konsultacji ma szansę w procesie diagnozy powiedzieć każdej przyszłej matce, co oznacza określony wskaźnik, co mówi. Dlatego zrozumienie stosu liczb i liter będzie miało samo w sobie. Pomożemy w tym.
Wyniki dekodowania
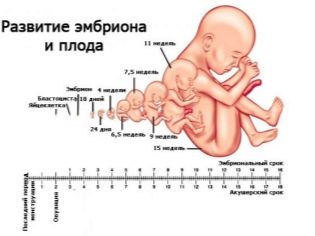
W drugim trymestrze ciąży kobieta już bardzo dobrze nauczyła się, że okres, który sama oblicza (od momentu poczęcia), jest okresem ogólnie przyjętym, a zwyczajowo oblicza się go od pierwszego dnia ostatniej miesiączki. Lekarze diagnostyki ultrasonograficznej, podobnie jak położnicy i ginekolodzy, używają terminologii położniczej, dlatego wszystkie dane dotyczące zgodności parametrów z określonymi warunkami są wskazane w obliczeniach (dzień poczęcia + około 2 tygodnie).
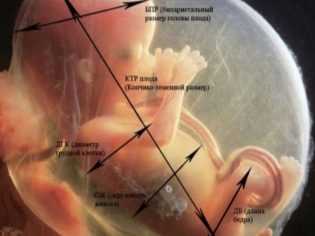
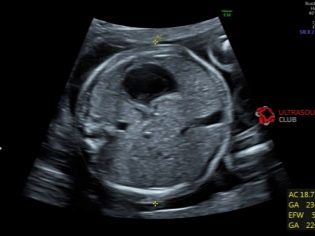
Wskaźniki fetometryczne płodu, które patrzą na USG i opisują w protokole, obejmują następujące.
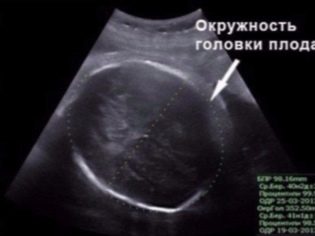
BPR (rozmiar dwustronny)
Jest to odległość między dwoma kościami ciemieniowymi. Wskaźnik ten jest uważany za najbardziej informacyjny przy określaniu dokładnego czasu trwania ciąży w drugim trymestrze ciąży. Jeśli nie dotrzyma terminu, może to być objawem opóźnionego rozwoju okruchów.
LZR (rozmiar czołowo-potyliczny)
Odległość ta jest odcinkiem między dwoma kośćmi czaszki - czołową i potyliczną. Ten wskaźnik sam w sobie nigdy nie jest oceniany i nic nie mówi. Jest on rozpatrywany tylko w połączeniu z opisanym powyżej BPR. Razem te wymiary wskazują na wiek ciążowy.
Tabela BPR i LZR w drugim trymestrze:
Termin położniczy | BPR to norma mm | Dopuszczalne wahania BPR mm | LZR norma mm | LZR - dopuszczalne wibracje, mm |
16 tygodni | 34 | 31-37 | 45 | 41-49 |
17 tygodni | 38 | 34-42 | 50 | 46-54 |
18 tygodni | 42 | 37-47 | 54 | 49-59 |
19 tygodni | 45 | 41-69 | 58 | 53-63 |
20 tygodni | 48 | 43-53 | 62 | 56-68 |
21 tygodni | 51 | 46-56 | 66 | 60-72 |
22 tygodnie | 54 | 48-60 | 70 | 64-76 |
23 tygodnie | 58 | 52-64 | 74 | 67-81 |
24 tygodnie | 61 | 55-67 | 78 | 71-85 |
25 tygodni | 64 | 58-70 | 81 | 73-89 |
26 tygodni | 67 | 61-73 | 85 | 77-93 |
27 tygodni | 70 | 64-76 | 88 | 80-96 |
28 tygodni | 73 | 67-79 | 91 | 83-99 |
Jeśli rozmiar głowy różni się nieznacznie od normy wskaźników, może to wynikać z konstytucyjnych cech płodu - mama i tata mogą być właścicielami małych czaszek. Jeśli jednak BPR lub LZR znacznie się opóźniają (ponad 2 tygodnie od faktycznego okresu), lekarz może mieć pytania dotyczące rozwoju dziecka - czy istnieje opóźnienie w rozwoju, czy dziecko ma wystarczającą ilość składników odżywczych i witamin.
Spadek tych wskaźników często występuje u kobiet w ciąży, które podczas noszenia dziecka nie mogą pożegnać się ze złymi nawykami (alkohol, palenie), a także podczas ciąży z bliźniakami lub trojaczkami. Ważny jest stosunek BDP do reszty płodu. Jeśli głowa jest proporcjonalnie zmniejszona, a inne wymiary również nie osiągają najniższego progu normy, to możemy mówić zarówno o konstytucyjnej osobliwości (cienkie dziecko), jak io symetrycznym opóźnieniu rozwoju.
Jeśli pozostałe parametry są normalne i tylko głowa jest zmniejszona, zaplanowane zostaną dodatkowe badania, w tym ultradźwiękowe ultradźwięki w dynamice, w celu wykluczenia patologii mózgu, mikrocefalii i innych nieprawidłowości.
Przekroczenie górnego progu wartości normatywnych, jeśli jest symetryczne do reszty wielkości dziecka, może wskazywać na błąd w obliczaniu okresu, na przykład z powodu późnej owulacji, tendencji do dużego płodu. Asymetryczny wzrost głowy dziecka wymaga osobnego badania, ponieważ może on mówić o obrzęku mózgu, innych zaburzeniach centralnego układu nerwowego, które powodowały obrzęk mózgu.
OG (obwód głowy) i płyn chłodzący (obwód brzucha)
Rozmiar oznaczający obwód głowy jest ważny dla oceny rozwoju dziecka. Okres ciąży dla tego parametru nie jest obliczany oddzielnie, OG jest brany pod uwagę w odniesieniu do BPR i LZR (głównie dla zrozumienia proporcji głowy). Głowa dziecka rośnie najaktywniej w drugim trymestrze ciąży i dlatego rozmiar ten szybko się zmienia.
Tabela spalin - drugi trymestr (średnie normy i tolerancje):
Termin położniczy (tydzień) | OG - norma, mm | Dolna granica normy, mm | Górna granica normy, mm |
16 | 124 | 112 | 136 |
17 | 135 | 121 | 149 |
18 | 146 | 131 | 161 |
19 | 158 | 142 | 174 |
20 | 170 | 154 | 186 |
21 | 183 | 166 | 200 |
22 | 195 | 178 | 212 |
23 | 207 | 190 | 224 |
24 | 219 | 201 | 237 |
25 | 232 | 214 | 250 |
26 | 243 | 224 | 262 |
27 | 254 | 235 | 273 |
28 | 265 | 245 | 285 |
Przekroczenie normy spalin przez 2 tygodnie lub dłużej będzie wymagało dodatkowego badania, ponieważ może to wskazywać na wodogłowie. Niewielki nadmiar może wynikać z błędu w obliczaniu okresu położniczego. Zmniejszenie ilości gazów wydechowych poniżej dopuszczalnego tempa przez ponad 2 tygodnie wskazuje na opóźnienie wzrostu wewnątrzmacicznego, jeśli inne parametry ciała dziecka są zmniejszone.
Jeśli tylko głowa jest mniejsza niż norma, dziecko zostanie zbadane pod kątem patologii rozwoju mózgu i centralnego układu nerwowego.
Obwód brzucha - ważny parametr, który pomaga lekarzowi wyjaśnić stan dziecka w przypadku podejrzenia opóźnienia rozwoju. Najczęściej w drugim trymestrze ciąży występuje taka forma opóźnienia, w której proporcje dziecka nie są symetryczne. Innymi słowy, nie wszystkie pomiary mówią o zmniejszeniu. W tym przypadku porównuje się opóźnione standardy z obwodem brzusznym, aby zrozumieć, czy istnieje patologiczne opóźnienie, czy cienkość i niewielka wysokość - dziedziczny znak konkretnego dziecka.
Tabela środka chłodzącego w drugim trymestrze:
Okres ciąży (tygodnie) | Chłodziwo, mm |
16 | 102 |
17 | 112 |
18 | 124 |
19 | 134 |
20 | 144 |
21 | 157 |
22 | 169 |
23 | 181 |
24 | 193 |
25 | 206 |
26 | 217 |
27 | 229 |
28 | 241 |
Niewielkie opóźnienie w stosunku do średniej nie uważany za patologiczny, Lekarze zwracają szczególną uwagę na sytuację, w której obwód brzucha dziecka pozostaje w tyle za normą o ponad 2 tygodnie. W tym przypadku parametr jest porównywany z BPD, OG, LZR, a także z długością kończyn dziecka, a pępowina i łożysko są badane w celu wyeliminowania niedoboru tlenu i niedostatecznego odżywienia dziecka.
Odchylenie tego parametru, jeśli wszystkie pozostałe odpowiadają okresowi ciążowemu, nie oznacza niczego niepokojącego, tylko dzieci w drugim trymestrze wzrastają spazmatycznie i nierównomiernie.
Możliwe jest, że po kilku tygodniach nadzwyczajnego ultradźwięku (i zostanie on wyznaczony do podwójnego sprawdzenia danych), „norma” zostanie wskazana w kolumnie OJ.
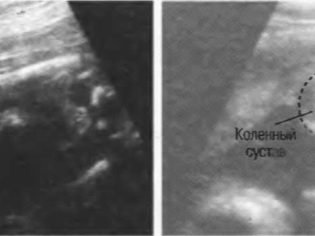
Długość kości
W protokole USG wymiary te wskazują: DBK (długość kości udowej), DKG (długość kości nogi), DKP (długość kości przedramienia), DIC (długość kości ramiennej), DTC (długość kości nosowej). Wszystkie te kości są sparowane, więc protokół wskaże podwójne wartości liczbowe, na przykład DBK - 17 po lewej, 17 po prawej
Długość kończyn w drugim trymestrze ciąży jest wskaźnikiem zaburzeń genetycznych. Na przykład wiele nieuleczalnych zespołów (Patau, Cornelia de Lange i inni) ma skrócone kończyny. Chociaż, aby osądzić normy i odstępstwa, oczywiście nikt oczywiście tego nie zrobi. Podejrzenia muszą być poparte negatywnymi wynikami pierwszego pokazu, jak również biochemiczne badania krwi.
Często u dziewcząt obserwuje się odchylenia w długości sparowanych kości, ponieważ rozwijają się one w innym tempie iw większości przypadków mają więcej miniaturowych parametrów niż chłopcy, a tabele używane przez lekarzy do weryfikacji danych USG są kompilowane bez płci.
DBK (długość kości udowej) w drugim trymestrze ciąży:
Okres ciąży, tygodnie | DBK - średnia stopa, mm | Dolna granica normy, mm | Górna granica normy, mm |
16 | 20 | 17 | 23 |
17 | 24 | 20 | 28 |
18 | 27 | 23 | 31 |
19 | 30 | 26 | 34 |
20 | 33 | 29 | 37 |
21 | 36 | 32 | 40 |
22 | 39 | 35 | 43 |
23 | 41 | 37 | 45 |
24 | 44 | 40 | 48 |
25 | 46 | 42 | 50 |
26 | 49 | 45 | 53 |
27 | 51 | 47 | 55 |
28 | 53 | 49 | 57 |
DKG (długość kości nogi) w drugim trymestrze ciąży:
Okres ciąży, tygodnie | DKG - normalny, mm | Dolny próg normy, mm | Górny próg normy, mm |
16 | 18 | 15 | 21 |
17 | 21 | 17 | 25 |
18 | 24 | 20 | 28 |
19 | 27 | 23 | 31 |
20 | 30 | 26 | 34 |
21 | 33 | 29 | 37 |
22 | 35 | 31 | 39 |
23 | 38 | 34 | 42 |
24 | 40 | 36 | 44 |
25 | 42 | 38 | 46 |
26 | 45 | 41 | 49 |
27 | 47 | 43 | 51 |
28 | 49 | 45 | 53 |
Dwunastnica (długość kości ramiennej) i DKP (długość kości przedramienia) w drugim trymestrze ciąży:
Okres ciąży, tygodnie | Humerus - normalny, mm | Dopuszczalne wibracje, mm | Kość przedramienia - normalna, mm | Dopuszczalne wibracje, mm |
16 | 18 | 15-21 | 15 | 12-18 |
17 | 21 | 17-25 | 18 | 15-21 |
18 | 24 | 20-28 | 20 | 17-23 |
19 | 27 | 23-31 | 23 | 20-26 |
20 | 30 | 26-34 | 26 | 22-29 |
21 | 33 | 29-37 | 28 | 24-32 |
22 | 35 | 31-39 | 30 | 26-34 |
23 | 38 | 34-42 | 33 | 29-37 |
24 | 40 | 36-44 | 35 | 31-39 |
25 | 43 | 39-47 | 37 | 33-41 |
26 | 45 | 41-49 | 39 | 35-43 |
27 | 47 | 43-51 | 41 | 37-45 |
28 | 49 | 45-53 | 43 | 39-47 |
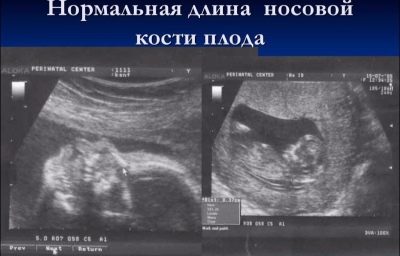
Długość kości nosowej w drugim trymestrze nie jest tak ważna, jak podczas przejścia pierwszego badania przesiewowego. Nie można go już uważać za marker wskazujący na możliwy zespół Downa u dziecka. W połowie ciąży nos dziecka ma tę wielkość i proporcje, które są z natury związane z nim, a rozmiar ten jest indywidualny. W niektórych konsultacjach lekarze na drugim USG nawet nie mierzą kości nosowych, ale po prostu wskaż w protokole, że te kości są wizualizowane lub piszą, że kości nosa są normalne.
Jednak przyszłe matki, które mają numery w protokołach USG w kolumnie „Kości nosowe”, będą zainteresowane wiedzą, jak „wścibskie” będzie ich dziecko.
Średnia wielkość kości nosowych płodu w drugim trymestrze ciąży:
Okres położniczy, tygodnie (okresy) | Długość kości nosa - wartości średnie | Dolna granica normy, mm | Górna granica normy, mm |
16-17 tygodni | 5,4 | 3,6 | 7,2 |
18-19 tygodni | 6,6 | 5,2 | 8,0 |
20-21 tygodni | 7,0 | 5,7 | 8,3 |
22-23 tygodnie | 7,6 | 6,0 | 9,2 |
24-25 tygodni | 8,5 | 6,9 | 10,1 |
26-27 tygodni | 9,4 | 7,5 | 11,3 |
28-29 tygodni | 10,9 | 8,4 | 13,4 |
Narządy wewnętrzne, twarz i mózg
Jeśli nie ma poważnych wad rozwojowych u dziecka, diagnostycy nie zagłębiają się zbytnio w opis organów wewnętrznych okruchów. W otrzymanym protokole przyszła matka będzie mogła zobaczyć prostą listę: nerki są normą, serce ma 4 kamery i tak dalej.
Jeśli patologie zostaną zauważone, typ wykrytej anomalii zostanie wskazany w odpowiedniej kolumnie, na przykład w torbieli lub w niedorozwoju.
Oceniając stan mózgu, diagnostycy zauważają wielkość płatów, ich zarysy, strukturę komór, wielkość móżdżku. Kości twarzy 5 miesięcy w ciąży dobrze uformowany, a lekarz może łatwo zbadać orbity, zmierzyć je, upewnić się, że dziecko normalnie rozwinęło górną i dolną szczękę, a także zanotować szczeliny - tak zwane „usta wilka” i rozszczep wargi.
Podczas badania kręgosłupa lekarz oceni jego ogólny stan, bada go pod kątem ewentualnych rozszczepów. Podczas diagnozowania płuc lekarz zauważy stopień ich dojrzałości, w drugim trymestrze ciąży jest to zwykle trzeci
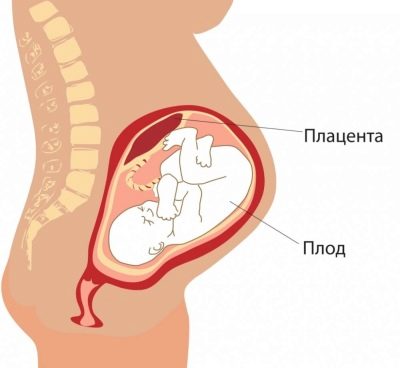
Łożysko
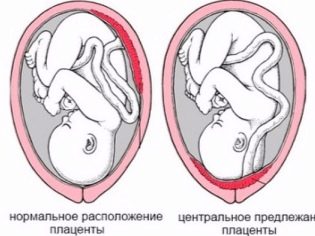
Szczególne znaczenie ma lokalizacja „miejsca dla dzieci”. Najpopularniejsza lokalizacja znajduje się na tylnej ścianie, chociaż rozmieszczenie z przodu nie jest uważane za anomalię. Lokalizacja tego tymczasowego organu, który karmi dziecko, wpływa na wybór taktyki pracy. Na przykład, niskie położenie lub położenie wzdłuż przedniej ściany macicy może być warunkiem wstępnym wyznaczenia planowanego cięcia cesarskiego.
Niskie umiejscowienie ustala się, gdy „fotelik dziecięcy” znajduje się poniżej 5,5 centymetra od gardła wewnętrznego, ale jeśli ten tymczasowy organ nakłada się na gardło, w konkluzji wskazują, że istnieje łożysko previa. Nie powinno to w żadnym wypadku powodować paniki u ciężarnej kobiety, ponieważ w miarę wzrostu macicy łożysko może wzrosnąć wyżej, co często ma miejsce już pod koniec ciąży i potwierdzane jest badaniem ultrasonograficznym w trzecim trymestrze ciąży.
Oprócz lokalizacji lekarz identyfikuje grubość „miejsca dla dzieci” i stopień jego dojrzałości. Prawidłowa grubość w połowie ciąży wynosi 4,5 cm. Jeśli łożysko jest grubsze, wskazane jest dodatkowe badanie, ponieważ taki wzrost w tymczasowym narządzie może wskazywać na procesy patologiczne, na przykład rozwój konfliktu rezusu matki i płodu, a także niektóre zaburzenia genetyczne , infekcje wewnątrzmaciczne.
Stopień dojrzałości łożyska w drugim trymestrze powinien wynosić zero. Jeśli lekarz oceni to jako pierwsze, może to być kwestia przedwczesnego starzenia się „miejsca dla dzieci”, utraty niektórych jego funkcji i potencjalnego zagrożenia dla dziecka. Zmienia to również grubość - łożysko staje się cieńsze, zwykle z wczesnym starzeniem się w środku ciąży, jego grubość szacuje się na 2 centymetry lub mniej.
Do 30 tygodni najlepiej byłoby, gdyby łożysko miało zerowy stopień dojrzałości. Od około 27 tygodnia może stać się pierwszą, a od 34 drugą. Przez narodziny to ciało „starzeje się” do trzeciego stopnia.
Płyn owodniowy (woda)
Przejrzystość, obecność lub brak zawiesiny, jak również ilość wody otaczającej dziecko wewnątrz pęcherza płodowego, ma wielką wartość diagnostyczną. Protokół ultradźwiękowy wskazuje wskaźnik płynu owodniowego, który daje wyobrażenie, czy ilość wody jest normalna. Wielowodzie i płytka woda mogą wskazywać, że dziecko ma patologię, wystąpiła infekcja.Warunki te koniecznie wymagają nadzoru medycznego, leczenia wspomagającego i wyboru właściwej taktyki dostawy.
Średnie wskaźniki indeksu płynu owodniowego (IAG) w drugim trymestrze ciąży:
Okres ciąży, tygodnie | Norma IAG, mm | Dopuszczalne wibracje, mm |
16 | 121 | 73-201 |
17 | 127 | 77-211 |
18 | 133 | 80-220 |
19 | 137 | 83-225 |
20 | 141 | 86-230 |
21 | 143 | 88-233 |
22 | 145 | 89-235 |
23 | 146 | 90-237 |
24 | 147 | 90-238 |
25 | 147 | 89-240 |
26 | 147 | 89-242 |
27 | 156 | 85-245 |
28 | 146 | 86 -249 |
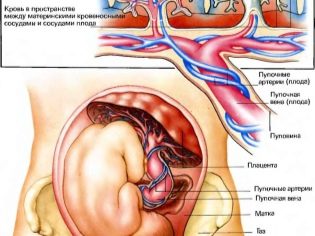
Pępowina
Badanie pępowiny daje wyobrażenie o tym, jak dziecko otrzymuje tlen i składniki odżywcze, a ponadto patologia struktury łączącego „sznura” może wskazywać na możliwą patologię genetyczną u dziecka.
Zwykle normalne zdrowa pępowina ma 3 naczynia, z których dwie to tętnice i jedna - żyła. To dla nich odbywa się wymiana między kobietą a dzieckiem. Mama dostarcza dziecku odżywianie i tlen, a dziecko „wysyła” produkty przemiany materii, które są eliminowane przez ciało matki.
Niewystarczająca liczba naczyń może wskazywać na możliwy rozwój zespołu Downa u dziecka, ale nie jest obowiązkowym markerem. Czasami brak jednej tętnicy w pępowinie jest kompensowany pracą innej tętnicy, a dziecko rodzi się zdrowe, choć o obniżonej wadze.
Obecność tylko jednego naczynia jest oznaką nieprawidłowości płodowych i wymagane są tutaj szczegółowe badania genetyczne i diagnostyka inwazyjna.
Podsumowując, USG, przyszła mama, w ten sposób zobaczy liczbę naczyń pępowinowych znalezionych przez lekarza, a także uwagę, że przepływ krwi przez nie jest normalny (lub występuje spadek jego prędkości).
Macica
Lekarze poddani badaniu USG są zainteresowani tym, czy kobieta w ciąży jest zagrożona przerwaniem lub przedwczesnym porodem. Dlatego ocenia obecność lub brak napięcia ściany macicy. Jeśli kobieta przeszła wcześniej cięcie cesarskie lub inne operacje na narządzie rozrodczym, należy to ocenić konsystencja blizny pooperacyjnej.
Jeśli wszystko jest w porządku z nim, to protokół ultradźwiękowy wskazuje, że blizna nie ma żadnych cech, a także wskazuje grubość blizny. Funkcje obejmują nisze, ścieńczenie blizny, stwarzające ryzyko pęknięcia macicy i śmierci płodu i matki.
Ponadto opisano szyjkę macicy, stan kanału szyjki macicy. Wskazuje, czy istnieje zagrożenie poronieniem lub przedwczesnym porodem.
Ostatnia część
Ostatnia część protokołu wskazuje, czy dane fetometryczne odpowiadają okresowi położniczemu. Wymiary owocu pozwalają obliczyć jego szacowaną wagę za pomocą kilku formuł. Rzeczywista waga może różnić się od tej wartości z wystarczająco dużym błędem. Waga jest obliczana przez program zainstalowany w skanerze ultradźwiękowym. Jeśli podczas konsultacji zainstalujesz wyposażenie starej próbki, w protokole może nie być takiego elementu.
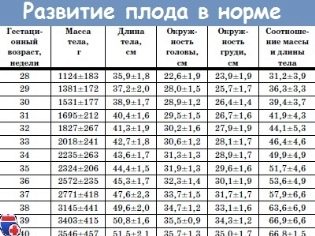
Waga płodu (wartości średnie) w drugim trymestrze ciąży:
16-17 tygodni - 50-75 gramów.
18-19 tygodni - 160-250 gramów.
20-21 tygodni - 215-320 gr.
22-23 tydzień - 410-490 gr.
24-25 tygodni - 580-690 gr.
26-27 tygodni - 800-910 gr.
28 tydzień 980-1000 gr.
Często zadawane pytania
Po IVF
Dla kobiet, które zaszły w ciążę z IVF, diagnostyka ultrasonograficzna jest wykonywana częściej, więc w drugim trymestrze ciąży nie czekają na drugą, ale czwartą lub piątą USG. W odniesieniu do takich przyszłych matek, starają się prowadzić badania dokładniej, w ich konkluzji pojawią się informacje, które nie są objęte standardową procedurą - określenie prędkości przepływu krwi w naczyniach macicznych i łożyskowych. Ważne jest, aby zrozumieć, czy dziecko czuje się dobrze „z probówki”.
W ciąży, bliźniaki (potrójne)
W tym przypadku ultradźwięki drugiego ekranu zawierają szczegółowy opis każdego z owoców. Nie bój się faktu, że parametry dzieci będą różne, ponieważ dwóch lub trzech małych mężczyzn nie może rozwijać się według tego samego schematu, mimo że są hodowane przez jedną matkę.
Niemożność określenia płci
Jeśli lekarz drugiego badania USG nie mógł powiedzieć rodzicom rodziców przyszłego dziecka, nie oznacza to, że badanie zostało przeprowadzone źle. To rzadkie, ale możliwe, że dziecko w momencie przeprowadzania badania miało nieprzyjemną pozycję do przeglądu lub odwrócił się plecami do czujnika.
W takim przypadku specjalista nie może zagwarantować dokładnego wyniku.