Pierwsze badanie USG w czasie ciąży: czas i standardy
Pierwsze badanie USG w ciąży jest zawsze ekscytującym i ważnym wydarzeniem w życiu przyszłej matki. To pierwsze „spotkanie” kobiety z jej dzieckiem, które jest wciąż bardzo małe.
Oczekuje się tego badania ze szczególnym uczuciem - niecierpliwość zmieszana z lękiem. O tym, jak i kiedy pierwsze badanie USG jest wykonywane dla kobiet w „interesującej pozycji”, a także jakie parametry są uważane za normę, opiszemy w tym artykule.
Daty
Pierwsze planowane badanie ultrasonograficzne, które jest zalecane wszystkim przyszłym matkom, wykonuje się od 10 do 13 tygodni włącznie. Jest to ważne i pouczające pierwsze badanie prenatalne dla lekarzy i kobiet. Jednak dla wielu kobiet ten obowiązkowy egzamin nie będzie już pierwszym, ponieważ do 10 tygodni może już przejść taką diagnozę.
Teoretycznie pierwsze badanie USG może mieć charakter informacyjny w czasie ciąży już 2,5-3 tygodnie po oczekiwanym dniu owulacji. Odpowiada to około piątego tygodnia położniczego.
W tym czasie po raz pierwszy na monitorze skanera ultradźwiękowego jajka płodowego pojawia się możliwość techniczna, która wskaże, że nastąpiła ciąża. Ale do 10-11 tygodni diagnostyka ultrasonograficzna nie jest oficjalnie zalecana bez dobrych dowodów.
Dlaczego wykonywane są rutynowe badania USG?
Celem planowanego badania w wyznaczonych ramach czasowych jest zidentyfikowanie tak zwanych markerów możliwych patologii płodu. Do 10-13 tygodni w przypadku obliczeń położniczych (około 12-15 tygodni od poczęcia) markery te nie podlegają ocenie.
Daty, w których przeprowadzane są pierwsze badania prenatalne, nie są wybierane przypadkowo, ponieważ w przypadku wykrycia anomalii, kobieta może uzyskać aborcję z powodów medycznych nie czekając, aż ramy czasowe staną się duże.
Powikłania po aborcji przez dłuższy czas są zawsze większe.
Pierwsze badanie USG również przypadkowo nie odbywa się w ciągu jednego dnia z dostarczeniem próbki krwi żylnej do badań biochemicznych. Wyniki badania USG nie są oceniane oddzielnie od morfologii krwi. W przypadku wykrycia markerów i złamania równowagi hormonalnej i białkowej we krwi, ryzyko zachorowania na dziecko z nieprawidłowościami chromosomowymi jest wyższe.
Zaplanowane badanie w ramach czasowych ustalonych przez Ministerstwo Zdrowia ma na celu znalezienie kobiet, które są narażone na ryzyko urodzenia dzieci z ciężkimi całkowitymi zmianami spowodowanymi przez genetyczna „awaria”.
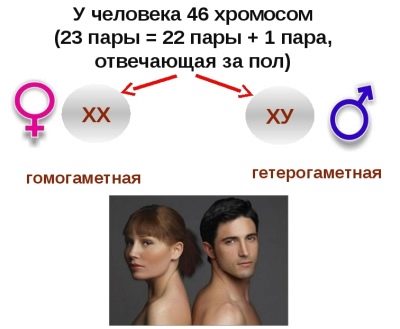
U ludzi 23 pary chromosomów. Wszystkie są takie same, z wyjątkiem ostatniej pary, w której chłopcy XY i dziewczyny - XX. Dodatkowy chromosom lub jego brak w jednej z 23 par powoduje nieodwracalne patologie.
Jeśli więc liczba chromosomów w 21 parach zostanie naruszona, u dziecka rozpoznaje się zespół Downa, a jeśli w 13 parach występuje nieprawidłowa liczba chromosomów, rozwija się zespół Patau.
Nie można powiedzieć, że pierwsze badanie przesiewowe w ogóle, a badanie ultrasonograficzne w jego obrębie może w szczególności ujawnić wszystkie możliwe warianty zaburzeń genetycznych, ale najsurowsze w większości można znaleźć na pierwszych planowanych badaniach z kolejną dodatkową diagnostyką. Takie patologie obejmują: zespół Downa, Edwardsa, Patau, Turnera, Cornelię de Lange, Smith-Lemli-Opitz i oznaki triplodii bez molowej.
Grube wady cewy nerwowej, takie jak zmniejszenie lub całkowity brak mózgu, anomalie rozwoju rdzenia kręgowego, mogą być wykryte tylko podczas drugiego badania prenatalnegoktóry przechodzi zgodnie z planem tylko w drugim trymestrze ciąży.
Przechodząc do pierwszego planowanego badania USG kobieta powinna zrozumieć, że nikt nie zdiagnozuje jej dziecka tylko na podstawie tego, co zobaczyła na monitorze skanera USG.
Jeśli diagnosta podejrzewa patologię i nieprawidłowości rozwojowe, na pewno wskaże to na zakończenie, a kobieta zostanie wysłana na konsultację do genetyki, która zdecyduje, czy metody diagnostyczne są dokładniejsze niż USG, inwazyjne, podczas których lekarze biorą cząstki tkanki płodowej , krew pępowinowa, płyn owodniowy do analizy genetycznej. Dokładność metod inwazyjnych wynosi prawie 99%.
Idealnym odpowiednikiem jest nieinwazyjna analiza DNA płodu, co jest absolutnie bezpieczne zarówno dla matki, jak i dziecka, ponieważ do trzymania kobiety w ciąży wystarczy oddać krew żylną.
Wśród innych zadań pierwszego badania ultrasonograficznego jest wyjaśnienie wieku ciążowego według wielkości dziecka, określenie stanu zdrowia reprodukcyjnego kobiet, ocena możliwych zagrożeń w nadchodzących sześciu miesiącach.
Nieplanowane badania - po co to jest?
Dzisiaj ultradźwięki są więcej niż przystępne, dlatego kobieta może iść do niego bez wiedzy lekarza i jego kierunku. Wielu tak robi, a po przeprowadzeniu testu domowego dwa paski idą do najbliższej kliniki, aby potwierdzić fakt ciąży za pomocą takiego skanowania.
Jednak oprócz pragnienia samej kobiety, aby dokładnie wiedzieć, czy poczęto to poczęcie, mogą istnieć medyczne wskazania do pierwszego badania USG przed zaplanowanym czasem. Zdarza się, że przed projekcją kobieta ma czas na przeprowadzenie kilku podobnych badań.
Wskazania medyczne, dla których badanie może być zalecane wcześniej Zalecenia Ministerstwa Zdrowia są zróżnicowane:
- Poronienie ciąży. Jeśli kobieta miała wcześniej dwa lub więcej poronień na bardzo wczesnym etapie ciąży, pierwsze badanie ultrasonograficzne jest zalecane do rejestracji w klinice przedporodowej, aby upewnić się, że tym razem rozwija się płód.
- Zamarznięta historia ciąży. Jeśli przed obecną ciążą kobieta miała przypadki nie rozwijającej się ciąży, anembryonia (brak zarodka w jajku płodu), to wczesne badanie ultrasonograficzne jest zdecydowanie zalecane, aby dowiedzieć się, czy występuje nawrót.
- Ciąża pozamaciczna w historii lub podejrzenie ciąży pozamacicznej. W tym przypadku zadaniem wczesnego badania jest możliwie wczesne zidentyfikowanie ektopowego unieruchomienia komórki jajowej, o ile nie stanowi to poważnego zagrożenia dla życia kobiety. Podejrzenie pojawia się, jeśli poziom hCG we krwi kobiety jest znacznie niższy niż zalecany poziom, jeśli występuje ból, wydzielina, która nie jest podobna do miesiączki, opóźniona miesiączka, podczas gdy macica nie jest powiększona.
- Uraz i operacja macicy w historii. Jeśli przed zajściem w ciążę kobieta przeszła interwencje chirurgiczne dotyczące głównego żeńskiego narządu rozrodczego, zadaniem pierwszego badania ultrasonograficznego w najwcześniejszym czasie będzie ocena miejsca przyłączenia komórki jajowej. Im dalej od zabliźnień po zabiegu chirurgicznym dziecko jest ustalone, tym korzystniejsze rokowanie dla prawidłowej ciąży i porodu.
- Podejrzenie ciąży mnogiej. W tym przypadku konieczne jest badanie ultrasonograficzne wcześniej przesiewanych dat, aby potwierdzić fakt posiadania dwóch lub więcej dzieci. Lekarz może to odgadnąć, przekraczając poziom hCG we krwi kobiety ciężarnej dwa lub więcej razy.
- Choroby przewlekłe guzy, mięśniak. Istniejące patologie układu rozrodczego mogą wpływać nie tylko na zdolność poczęcia dziecka, ale także na zdolność do jego znoszenia. Dlatego kobiety z takimi chorobami są poddawane wczesnemu badaniu w badaniu ultrasonograficznym w celu oceny miejsca implantacji i tempa wzrostu komórki jajowej.
- Groźba przerwania. W najwcześniejszych terminach może również wystąpić zagrożenie poronieniem. Zwykle objawia się jako wydzielina z narządów płciowych, ciągnięcie (jak podczas miesiączki lub nieco silniejsze) bóle w podbrzuszu i okolicy lędźwiowej, pogorszenie ogólnego stanu kobiety. Przy takich objawach zaleca się badanie ultrasonograficzne z notatką „cito”, co oznacza „pilne, pilne”.
- Wątpliwe wyniki testów. Z różnych powodów mogą występować „różnice zdań” między paskami testowymi, badanie krwi w celu określenia charakterystycznego hormonu hCG ciąży i wyniki „ręcznego” badania ginekologicznego. Jeśli nieporozumienia są takie, że ginekolog-położnik nie może z całą pewnością powiedzieć, czy kobieta jest w ciąży, na pewno skieruje ją na USG.
Pierwsza diagnoza po IVF
Jeśli z jakiegoś powodu para nie może samodzielnie począć dziecka, lekarze mogą to zrobić dla nich. Cały proces zapłodnienia in vitro, poczynając od przygotowania do niego, a kończąc na infuzji zarodków - „trzy dni” lub „pięć dni”, jest kontrolowany za pomocą diagnostyki ultradźwiękowej.
Po przeniesieniu zarodka kobieta zostaje przydzielona terapia hormonalnatak, aby dzieci miały większe szanse na zdobycie przyczółka i rozpoczęcie wzrostu w macicy.
Pierwsze badanie USG po IVF jest zalecane przez 12-14 dni po przeszczepie, jeśli nie rozpoczęto go co miesiąc, a wyniki badania krwi na gonadotropinę kosmówkową wskazują, że ciąża się rozpoczęła.
Na tym etapie zadaniem diagnozy jest upewnienie się, że ciąża miała miejsce, a wysiłki lekarzy i małżonków zostały uwieńczone sukcesem.
Jeśli diagnostyka ultrasonograficzna pokazuje obecność w macicy komórki jajowej (lub kilku jaj płodowych), następne badanie ultrasonograficzne zaplanowano na kolejne dwa tygodnie, aby upewnić się, że zarodki rosną i rozwijają się. Następnie, jak wszystkie inne kobiety w ciąży, zaplanowano rutynowe badanie przesiewowe. 10-13 tygodni ciąży.
Co można zobaczyć na pierwszym USG?
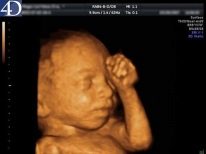
Przyszła matka, niezależnie od tego, kiedy poszła do sali ultradźwiękowej, jest zainteresowana tym, co można zobaczyć w jednym lub drugim terminie. Nowoczesne rodzaje diagnostyki ultradźwiękowej znacznie poszerzają perspektywy, szczególnie w przypadku takich innowacyjnych typów, jak ultradźwięki 3D i 4D, a także ultradźwięki 5D, które dają możliwość uzyskania nie dwuwymiarowego, ale objętościowego, a nawet kolorowego obrazu w czasie rzeczywistym.
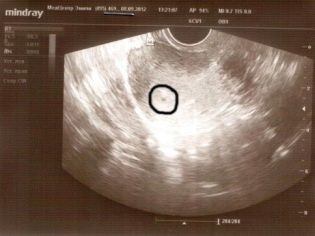
Nie należy jednak myśleć, że już następnego dnia po rozpoczęciu opóźnienia na jakimkolwiek, nawet najnowocześniejszym aparacie, można zobaczyć przynajmniej coś. Najwcześniejszy okres, w którym możliwe jest (ponownie tylko teoretycznie) rozważenie zapłodnionego jaja 5 tydzień położniczy (jest to trzy tygodnie po owulacji lub tydzień po rozpoczęciu opóźnienia).
W tak krótkim czasie nie ma potrzeby wykonywania drogiego trójwymiarowego ultrasonografu „wolumetrycznego”, na razie widać tylko punkt, którym jest jajo płodu. Przechodząc do pierwszego badania USG kobieta powinna wiedzieć, co dokładnie może pokazać.
Za 5-9 tygodni
Wczesne USG, według zeznań lub bez nich, na prośbę przyszłej matki, nie będzie w stanie zadowolić kobiety imponującymi obrazami i niezapomnianymi zdjęciami. W najwcześniejszych terminach określana jest tylko zaokrąglona edukacja w jamie macicy z ledwo widocznym jądrem wewnętrznym - embrionem.Ten sam piękny szczegółowy obraz małego zarodka, który przedstawiają za pomocą grafiki komputerowej, w rzeczywistości nie będzie.
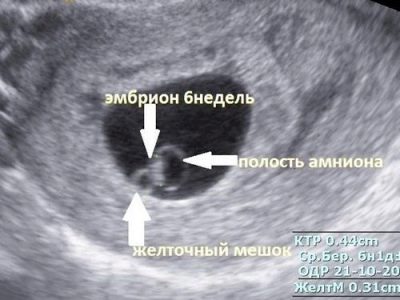
Większość kobiet nie może nawet rozważyć samego zapłodnionego jaja, zwłaszcza jeśli diagnozie nie towarzyszą szczegółowe uwagi lekarza. Ale jest jeden miły niuans - w ciągu pięciu tygodni położniczych maleńkie dziecko zaczyna pukać małe serce a raczej obserwuje się charakterystyczną pulsację, w której wkrótce powstanie klatka piersiowa.
Jeśli urządzenie, na którym przeprowadzane jest badanie ma dość dobrą rozdzielczość i nowoczesny czujnik, matka będzie mogła zobaczyć, jak to się dzieje. Główną cechą rozwoju dziecka w początkowym okresie jest wielkość komórki jajowej. To jego lekarz zmierzy, czy kobieta przychodzi skanować w 5-9 tygodniu ciąży.
Jeśli pierwsze badanie ultrasonograficzne wypadnie po 7 tygodniach w obliczeniach położniczych okresu ciąży (około 5 tygodni od dnia owulacji), kobieta będzie bardziej skłonna do pokazania swojego dziecka. Zarodek w tym okresie ma nieproporcjonalnie dużą głowę i ogon.
W wieku 9 tygodni dziecko będzie miało ludzkie formy, które są bardziej zrozumiałe dla mamy, chociaż ogon i duża głowa będą nadal obserwowane. Serce dziecka w wieku 8-9 tygodni można już usłyszeć, jeśli urządzenie ultradźwiękowe jest wyposażone w głośniki akustyczne.
Za 10-13 tygodni
Do czasu pierwszego badania dziecko zmienia się dramatycznie. Podczas pierwszego planowanego badania USG kobieta jest bardziej narażona na takie dziecko.
Już dobrze odróżnia długopisy, jeśli masz szczęście, możesz nawet spojrzeć na nie palcami. Rozróżnij również profil twarzy, brzuch, klatkę piersiową. Serce kruszy się, kruszy dziecko i głośno, da się słuchać.
Dziecko w tym okresie mierzy odległość od kości ogonowej do korony (rozmiar ciemieniowy kości ogonowej lub KTP), odległość między kośćmi skroniowymi - rozmiar głowy dwubiegunowej (BPR), czasami również nadal mierzy rozmiar komórki jajowej, ale ten rozmiar nie ma już wielkiej wartości diagnostycznej.
Głównym celem jest wykrycie, o ile w ogóle, markerów nieprawidłowości chromosomalnych wymienionych powyżej. Obejmują one dwa rozmiary - długość kości nosowych i odległość od wewnętrznej powierzchni skóry dziecka do zewnętrznej powierzchni tkanek miękkich szyi.
Niektóre patologie gromadzą nadmiar płynu w tym obszarze, dzięki czemu TVP (grubość kołnierza) wzrasta. Wielu „niepowodzeniom” chromosomowym towarzyszą różne deformacje kości twarzy, dlatego kości nosowe również próbują dostrzec i, jeśli to możliwe, zmierzyć.
Zewnętrzne narządy płciowe są prawie uformowane i można je teoretycznie rozważyć po 12-13 tygodniach, ale lekarze w tej chwili nie mogą mówić o płci najmłodszych z pewnością siebie, ponieważ różnice nadal wydają się minimalne. Diagnosta będzie w stanie odpowiedzieć na pytanie matki dotyczące pola dziecka dokładniej po 18. tygodniu ciąży, kiedy dojdzie do drugiego planowanego badania USG.
Odszyfrowywanie i normy
Interpretuj wyniki badania USG powinien być lekarzem. Każdy o tym wie, ale zrozumiałe jest, że matki oczekujące są ciekawością i niepokojem, sprawiają, że kobiety dokładnie podchodzą do badania złożonej terminologii, aby zrozumieć wszystko na własną rękę. To nie jest niezwykłe Naszym zadaniem jest pomóc kobietom w ciąży zrozumieć, co zostało zapisane w areszcie.
Svd
Pod tym trzycyfrowym skrótem ukrywa się główny wskaźnik rozwoju dziecka do 9-10 tygodni. Ponieważ sam zarodek jest wciąż bardzo mały i bardzo trudno jest zmierzyć części embrionalne, stan, rozwój i czas trwania ciąży na początkowym etapie zależą od wielkości komórki jajowej.
Kształt i wielkość komórki jajowej może nawet powiedzieć o kłopotach dziecka, na przykład deformacja i pewne „naciski” konturów błony płodowej mogą wskazywać, że kobieta poroniła, a jej jednoczesne zmniejszenie rozmiaru wskazuje na nie rozwijającą się ciążę i śmierć zarodka.
Określenie okresu ciąży na SVD we wczesnych stadiach uważa się za dość wiarygodne.
W końcu, na razie, dzieci nie są podzielone na duże i małe, grube i cienkie - wszystkie zarodki rosną w przybliżeniu z tą samą prędkością w pierwszym trymestrze, ale zaczynają wykazywać cechy dziedziczne nieco później.
Średnia średnica wewnętrzna komórki jajowej wzrasta równocześnie z okresema błona płodowa rośnie nawet nie w tygodniu, ale w dzień, więc ustalenie dnia poczęcia nie będzie trudne, pod warunkiem, że ciąża rozwija się normalnie.
Tabela norm SVD (średnia)
Średnia średnica wewnętrzna komórki jajowej (mm) | Zgodność z okresem ciąży (tydzień + dzień) |
6 | 5+3 |
7 | 5+3 |
8 | 5+4 |
9 | 5+5 |
10 | 5+6 |
11 | 6+0 |
12 | 6+1 |
13 | 6+2 |
14 | 6+3 |
15 | 6+4 |
16 | 6+5 |
17 | 6+5 |
18 | 6+6 |
19 | 7+0 |
20 | 7+1 |
21 | 7+2 |
22 | 7+3 |
23 | 7+4 |
24 | 7+5 |
25 | 7+5 |
26 | 7+6 |
27 | 8+0 |
28 | 8+1 |
29 | 8+2 |
30 | 8+3 |
31 | 8+3 |
32 | 8+4 |
33 | 8+5 |
34 | 8+6 |
35 | 9+0 |
36 | 9+1 |
37 | 9+1 |
38 | 9+2 |
39 | 9+3 |
40 | 9+4 |
41 | 9+4 |
42 | 9+5 |
43 | 9+6 |
44 | 10+0 |
KTR
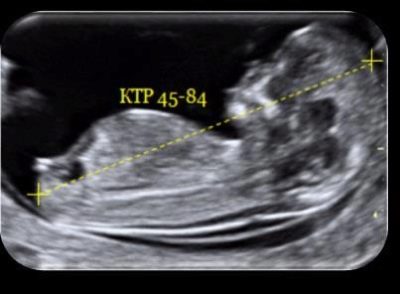
Rozmiar kopchiko-ciemieniowy pozwala ocenić tempo wzrostu dziecka od około 7-8 tygodni ciąży. Ten rozmiar jest ułożony przez diagnostę. od najwyższego punktu głowy (korony) do najniższego punktu - kości ogonowej z maksymalnym rozszerzeniem zarodka.
Wzrost mierzy się od stóp do głów. W badaniu USG rozmiar ten jest uważany za wskaźnik ważności, zwłaszcza jeśli wczesne badanie jest wykonywane przed planowanym. Według KTR nie tylko określa się, w jaki sposób dziecko rośnie, czy dobrze się czuje, ale także wiek ciążowy, aby wyjaśnić oczekiwaną datę urodzenia.
W późniejszym terminie, gdy kobieta wchodzi w drugi trymestr, CTE nie jest już określane, ponieważ dziecko staje się wystarczająco duże, aby zmierzyć je od głowy do kości ogonowej jako całości.
KTR to rozmiar, który powoduje poważne doświadczenia przyszłych mam. Jego wibracje wywołują burzę emocji.
W rzeczywistości nie powinieneś zaglądać w tabele meczów do milimetra. Nie zawsze nieznaczne odchylenia w górę lub w dół mogą wskazywać na nieprawidłowości, a nie zawsze odchylenia przez 1-2 tygodnie mają przyczyny patologiczne.
Zmniejszenie CTE może wynikać z faktu, że kobieta ma późną owulację lub „dziecko utrzymuje się” w drodze do jamy macicy po poczęciu, to znaczy implantacja nastąpiła później niż myśli kobieta.
Wśród możliwych negatywnych skutków zmniejszenia CTE - zakażeń, w tym wewnątrzmacicznych, a także poważnej patologii genetycznej, które nie pozwalają na rozwój okruchów na poziomie fizycznym w tempie wyznaczonym przez naturę.
Wzrost KTR może również wskazywać na niedokładności w określaniu terminu ciąży, to znaczy wczesnej owulacji, jak również tendencji do dużego płodu.
Tabela norm KTP (średnia)
Czas trwania ciąży (tygodnie położnicze) | Kopchiko-rozmiar ciemieniowy, mm |
7 | 10 |
8 | 15 |
9 | 22 |
10 | 31 |
11 | 42 |
12 | 51 |
13 | 63 |
14 | 76 |
TVP
Jest to pierwszy wskaźnik możliwych nieprawidłowości chromosomalnych. Grubość przestrzeni kołnierza jest mierzona przez ułożony segment od wewnętrznej powierzchni skóry do granicy ciemnego obszaru bezechowego z tyłu szyi dziecka.
Niektóre poważne nieprawidłowości rozwojowe związane z błędami kodu genetycznego powodują ogólny obrzęk u dziecka, ale w tym okresie możliwe jest określenie go tylko przez jeden obszar badania - przestrzeń kołnierza. Po 13 tygodniach ciąży wskaźnik ten nie jest mierzony, nie jest już uważany za ważny diagnostycznie.
Jeśli chodzi o tę wielkość, przyszłe matki, które poddają się pierwszemu badaniu prenatalnemu.
Nie należy panikować, ponieważ ten rozmiar, jak wszystkie inne, określony przez skanowanie ultradźwiękami, nie mówi z dokładnością do 100% obecności patologii. Niewielkie odchylenie od normy nie zawsze wskazuje na obecność choroby.
Statystyki pokazują, że rozczarowujące diagnozy u dzieci ze zwiększonym TST są potwierdzone tylko w 10% przypadków.Wśród chorych dzieci TBP powyżej 3,0 mm stwierdzono tylko w jednostkach, zwykle prawdziwe zniekształcenia odpowiadają nadmiarze 3-8 mm od normy.
Tabela PIT (średnia)
Czas trwania ciąży (tydzień położniczy) | Grubość przestrzeni kołnierza, mm |
10-11 | 1,5 -1,6 (dopuszczalne do 2,2) |
11-12 | 1,6 (dopuszczalne do 2,4) |
12-13 | 1,6-1,7 (dopuszczalne do 2,5) |
13-14 | 1,7-1,8 (dopuszczalne do 2,7) |
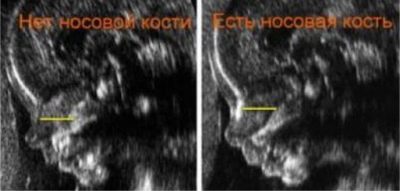
Długość kości nosa
Podobnie jak w przypadku przestrzeni kołnierzowej, kości nosa mogą również mówić o prawdopodobieństwie patologii pochodzenia chromosomowego. Na przykład u dzieci z zespołem Downa kości nosowe mogą nie być w ogóle wykrywane, a u dzieci z zespołem Patau kość nosowa może być znacznie skrócona. Ale znowu, podobnie jak w TVP, wszystko zależy nie tylko od zdrowia dziecka.
Bardzo często lekarze nie widzą kości nosowej ze względu na fakt, że jednostka USG w konsultacji była przestarzała dziesięć lat temu. Czasami przyczyna wykrycia znacznika alarmu staje się niewystarczającym doświadczeniem lekarza-diagnosty. Jeśli wynik badania tego markera jest niezadowalający, kobieta otrzymuje ultradźwięk kontrolny na aparacie klasy eksperckiej i konsultacje z genetyką medyczną.
Tabela norm długości kości nosowej (średnia)
Czas trwania ciąży (tygodnie położnicze) | Długość kości nosowej, mm |
10-11 | Nie zawsze jest możliwe zmierzenie, ale kości powinny być wizualnie określone |
12-13 | 3,1 |
14-15 | 3,8 |
Technika z
Wiele kobiet interesuje się tym, jak wykonuje się pierwsze badanie USG. Najczęściej lekarze używają sondy dopochwowej do badania, która jest wkładana do pochwy w prezerwatywie. Za pomocą tej metody można sprawdzić jamę macicy przez ścianę pochwy. Jest dość cienka, a wizualizacja jest dobra. Dlatego USG dopochwowe jest uważane za jedno z najbardziej dokładnych.
Teoretycznie możliwe jest zbadanie kobiety w pierwszym trymestrze ciąży i przezbrzusznego czujnika zewnętrznego, który jest nakładany na przednią ścianę brzucha, ale przez krótki czas, aby rozważyć mały zarodek może zakłócać podskórną warstwę tłuszczu, którą nawet małe dziewczynki mają na brzuchu.
Badanie przeprowadza się na kanapie, na której zaprasza się kobietę, aby pozostała na wznak z nogami zgiętymi w kolanach. Lekarz może również zbadać czujnik dopochwowy na fotelu ginekologicznym.
Jeśli kobieta zgłosi się do sali ultradźwiękowej przed planowanym badaniem przesiewowym, co ma miejsce, gdy są przepisane na możliwe powikłania ciąży, lekarz zeskanuje tylko czujnik dopochwowy, ponieważ pozwala na zbadanie stanu szyjki macicy i szyjki macicy, co jest bardzo ważne, gdy podejrzenie zagrożenia poronieniem, ciąża pozamaciczna, ciąża nie rozwijająca się.
Jak przygotować się do ankiety?
Na wyniki badania USG we wczesnym okresie może wpływać niewystarczająca ilość płynu, przez którą fale ultradźwiękowe przechodzą lepiej. Dlatego przed pójściem do lekarza przyszła mama Zaleca się picie około pół litra wody, tym samym wypełniając pęcherz.
W późniejszych etapach ciąży będzie wystarczająca ilość płynu owodniowego w jamie macicy, która posłuży jako idealne medium dla fal ultradźwiękowych.
Podczas gdy embrion jest bardzo mały, każdy czynnik może zniekształcić prawdziwy obraz tego, co się dzieje. Tak więc jelita przepełnione odchodami, jelitami, których pętle pęczniały od gazów, mogą ścisnąć kobiece narządy miednicy.
Aby lepiej przygotować się do pierwszego badania USG, przyszła mama nie powinna spożywać pokarmów, które mogą powodować fermentację i powstawanie gazów jelitowych dwa lub trzy dni przed wizytą w sali diagnostycznej.
Lepiej jest wykluczyć z diety groch, białą kapustę, ciasto, chleb żytni, słodycze i napoje gazowane. W dniu badania jelito powinno zostać opróżnione, a 2-3 godziny przed badaniem ultrasonograficznym, weź lek, który „zapada się” na pęcherzyki gazów jelitowych, unikając wzdęć.Możliwe jest przenoszenie do takich środków dozwolonych dla kobiet w ciąży «Espumizan» lub Simethicone.
Należy wziąć ze sobą kartę wymiany na pierwsze badanie USG, jeśli jest ono już na miejscu, paszport, polisę obowiązkowego ubezpieczenia medycznego, czystą pieluchę, którą można położyć na kanapie lub fotelu ginekologicznym, a także zdejmowane buty. Post, idź na USG na pusty żołądek nie jest konieczne.
Prawdopodobieństwo błędu
Błędy lekarzy diagnostyki ultrasonograficznej są przedmiotem szerokiej dyskusji wśród przyszłych matek. Rzeczywiście, skanowanie ultradźwiękowe nie jest uważane za metodę o wysokiej precyzji. Jego dokładność szacuje się na 75-90%. Wiele prawdziwości wyników zależy od jakości urządzenia, kwalifikacji lekarza i terminowości badania.
Jeśli kobieta wymaga od lekarza odpowiedzi na pytanie, jaki seks jest jej dzieckiem w 11-12 tygodniu ciąży, to dokładność tej „prognozy” nie będzie wyższa niż 70%, jednak po 18 tygodniach dokładność określania płci będzie bliska 90%.
Ten sam wzorzec obserwuje się w przypadku potwierdzenia samej ciąży. Jeśli kobieta przyszła zrobić USG zbyt wcześnie, lekarz może niczego nie widzieć i napisać, że nie znaleziono żadnych oznak ciąży.
Jeśli rozwiążesz problemy w momencie ich przybycia, w zalecanym terminie, badanie USG można uznać za dość dokładne i pouczające. W przypadkach, w których wyniki badania ultrasonograficznego nie mogą być wyraźnie zinterpretowane, jeśli u lekarza występują niepokojące markery lub wątpliwości, z pewnością doradzi on dokładniejsze metody diagnostyczne - amniopunkcja, biopsja kosmówki, a nieco później - kordocenteza.
Jeśli chcesz, możesz to zrobić nieinwazyjna analiza DNA płodu, która jest doskonałą alternatywą dla testów inwazyjnych i całkowicie bezpieczna dla dziecka.
Ponadto w większości przypadków ultradźwięki pomagają rozwiać wątpliwości, ale innej klasy, eksperta. Takie urządzenia są dostępne dla ośrodków perinatalnych, medycznych ośrodków genetycznych i klinik.
Czy USG szkodzi dziecku?
Z tego powodu nie ma zgody. Współczesna medycyna nie ma dowodów na szkodliwość tej procedury diagnostycznej dla rozwoju płodu w macicy. Nie ma jednak dowodów na całkowitą nieszkodliwość ultradźwięków. Faktem jest, że nauka nie może badać długoterminowych skutków. Nikt nie wie, jak wpływ ultradźwięków na okres embrionalny wpływa na osobę, gdy ma 30, 40, 50 lat.
To brak informacji jest żyznym pożywieniem dla rozumowania prawie naukowego sensu wpływu fal ultradźwiękowych na ludzkie DNA. Doświadczenie pokazuje, że dzieci, które urodziły się kobietom, które w ogóle nie wykonały USG podczas ciąży, oraz dzieciom, które urodziły się kobietom, które przeszły taką diagnostykę ponad 6 razy w okresie ciąży, nie różni się od siebie ze względów zdrowotnych.
Zrób USG lub nie - wybór kobiety. Ministerstwo Zdrowia zaleca tylko trzy rutynowe badania przez cały okres ciąży, ale nie są one obowiązkowe. Jeśli kobieta nie chce, nikt jej nie zmusi.
Ale przed odrzuceniem badań przesiewowych lub nieplanowanego badania USG kobieta powinna dobrze zważyć wszystkie zagrożenia, ponieważ wielu patologii w trakcie ciąży i porodu można uniknąć, jeśli lekarzom uda się poradzić z niepokojącymi objawami na czas.